Берут ли в армию с депрессией
Депрессия и армия – совместимо ли распространенное расстройство со службой в вооруженных силах? Какие симптомы имеет депрессия, как она диагностируется на медицинской комиссии, правда ли, что с депрессией берут в армию – на эти и другие вопросы отвечаем в этой статье.
Что нужно знать о депрессии
Чтобы понять, совмещаются ли депрессия и мобилизация, начавшаяся в России 21 сентября 2022 года, необходимо обозначить, что представляет собой это расстройство и квалифицируется ли оно как заболевание.
Главное о расстройстве
Под депрессией обычно понимают комплекс расстройств психического типа, которые могут иметь разное происхождение, однако объединяться определенной клинической картиной. Ее черты:
- упадок настроения;
- невозможность получать удовольствие от деятельности;
- упадок воли и сил.
Депрессия имеет классификацию по МКБ-10 и считается аффективным расстройством, то есть, расстройством настроение.
- психозы;
- неврозы;
- соматические заболевания.
Люди с депрессией могут страдать и другими заболеваниями, в числе которых: гипотимия, различные расстройства поведения и настроения.
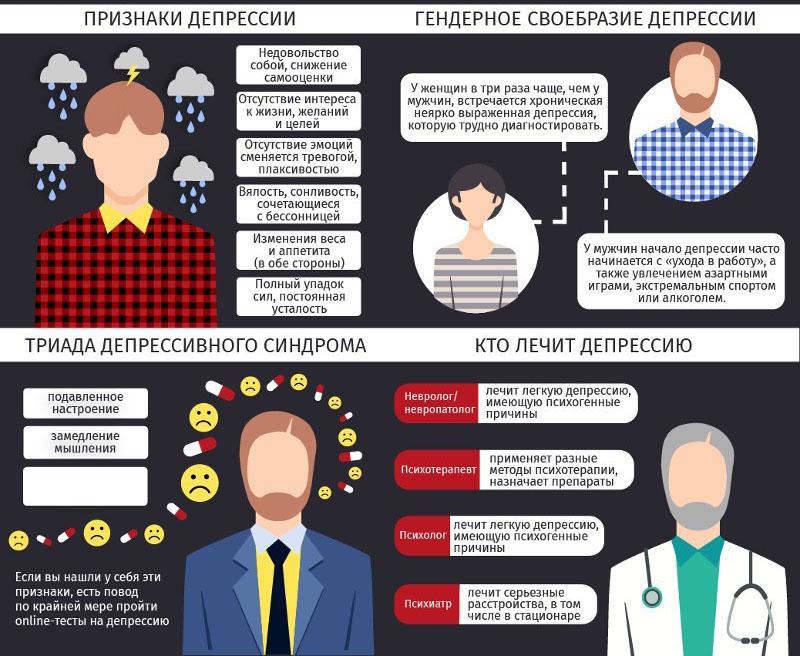
Симптомы депрессии
Медики выделяют несколько основных симптомов, которые указывают на наличие у человека депрессии:
- подавленное настроение;
- высокая утомляемость, упадок сил;
- нервное истощение – так называемый астенический синдром;
- снижение показателей работоспособности;
- отсутствие способности получать удовольствие от привычных занятий – ангедония.
Также есть симптомы дополнительного типа, на фоне которых могут раскрываться соматические проявления расстройства:
- пессимизм, в том числе, крайний – будущее видится в мрачных оттенках;
- низкая самооценка, отсутствие уверенности в своих силах;
- нарушения сна – гиперсомния или бессонница;
-
нарушения аппетита.
Подобные ощущения, отмечают медики, при депрессии (тревожно депрессивное расстройство) переносятся довольно тяжело. В худших случаях в комплексе у человека, страдающего таким расстройством, могут появляться даже суицидальные мысли.
Обратите внимание! Депрессии подвержены люди всех возрастов, нередко она встречается даже у маленьких детей.
Депрессия и другие расстройства
Депрессия имеет свойство «маскироваться» под самые разные расстройства. Медики выделяют несколько ее видов:
- латентная;
- маскированная;
- ларвированная.
Нередко больные депрессией не понимают, в чем заключается их расстройство. Это усугубляет течение заболевания и в определенной степени усложняет ее диагностику и лечение.
Часто депрессия «маскируется» под неврозы, в том числе, под расстройства тревожного типа, соматические заболевания, среди которых можно выделить нейродермиты, нарушения порядка приема пищи, головные боли.
Читайте также Берут ли в армию с болезнью Жильбера
Виды депрессии
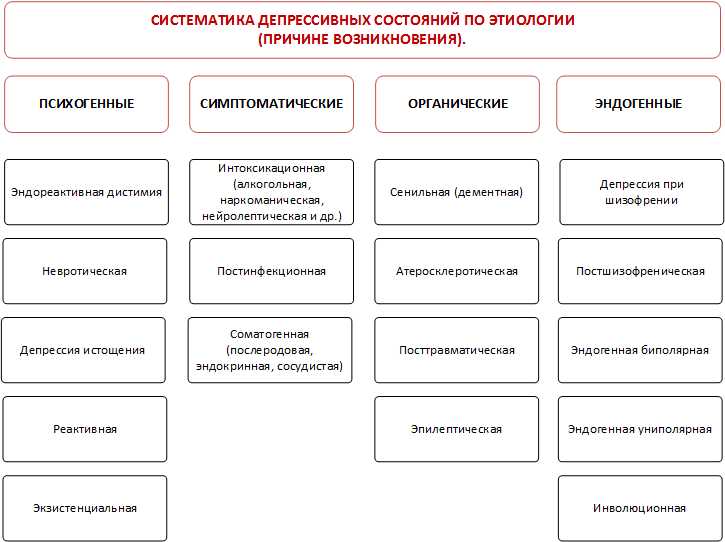
Депрессия может иметь конкретное происхождения – медики выделяют расстройства экзогенного типа, вызванные причинами извне, и расстройства эндогенного типа, которые имеют под собой причины внутреннего характера.
Депрессия эндогенного типа может появляться в результате нарушения биохимических процессов, происходящих в эндокринной системе или в мозге. Среди ее причин – генетика, физиологические процессы, и она квалифицируется как психоз.
Пример
У Олега на протяжении нескольких месяцев было плохое настроение, которое ухудшалось. Молодой человек перестал встречаться с друзьями, заниматься спортом, ходить в университет. По настоянию родителей он обратился за медицинской помощью. По результатам обследования и анализов у Олега диагностировали эндогенную депрессию – психоз, и прописали медикаментозное лечение.
Психогенная депрессия проявляется как результат серьезных переживаний и психологических травм. Она развивается на фоне различных проблем в жизни, в быту и так далее. Если речь идет о легкой форме, то такое расстройство может пройти само, однако в сложных формах без антидепрессантов и других препаратов не обойтись.
Еще одна разновидность – соматогенная депрессия, которая появляется на фоне физиологических проблем, оказывающих влияние на функционирование эндокринной системы, мозга, в результате диабета, инсульта, других заболеваний, в том числе, инфекционных.
Депрессивные расстройства и их виды
Медики выделяют несколько форм и вариантов течения расстройства, ориентируясь на глубину, объем, симптоматику.
|
Вид |
Характеристики |
|
Клиническая депрессия |
Психические симптомы замещаются соматическими – нарушение аппетита, ангедония, астенические синдромы. |
|
Резистентная депрессия |
Устойчива к терапии – даже после нескольких курсов улучшений может не быть. |
|
Субклиническая депрессия |
Наиболее распространенная форма. Длится дольше, нередко по причине того, что больной человек не считает свои проблемы серьезными. |
|
Атипичная депрессия |
Редко встречающаяся форма, проявления которой могут быть не совсем обычными, например, чрезмерный аппетит, повышенная возбудимость, резкая смена настроения. |
|
Рекуррентная депрессия |
Включает несколько эпизодов, каждый из которых может длиться по несколько дней в течение года или нескольких лет. |
Также выделяются особые формы расстройства, в том числе, постшизофреническая, реактивная депрессия.
Депрессия и служба в армии
Таким образом, под депрессией стоит понимать характеристику заболеваний и расстройств, различающихся по своей природе, и имеющих одинаковую клиническую картину. То есть, для начала нужно определить конкретную форму депрессии и после этого изучать стать главы 5 Расписания болезней («Психические расстройства). Так можно определить категорию годности к службе в ВС и понять, совместимы ли депрессия и служба в российской армии.
|
Статья |
Расстройство |
Годность |
|
Статья 15 |
Эндогенные психозы: эндогенная депрессия, постшизофреническая депрессия, депрессивная фаза биполярного аффективного расстройства |
Предусмотрено освидетельствование только по категории «Д» (не годен), без дополнительных примечаний и комментариев. |
|
Статья 15 |
Аффективные расстройства: гипотимическое расстройство, дистимическая фаза циклотимии |
Предусмотрено освидетельствование по категории «Д». |
|
Статья 17 |
Неврозы: психогенная депрессия, реактивная депрессия (реактивный психоз), тревожно-депрессивное расстройство |
Предусмотрено освидетельствование по категориям «Б4» (годен с незначительными ограничениями), «В» (ограниченно годен) и «Д» (не годен). |
Статья 16 |
Психические расстройства вследствие соматических заболеваний различного генеза: соматогенная депрессия |
Предусмотрено освидетельствование проводится по категориям «Б4» (при легком течении до двух-трех недель с выздоровлением), «Г» (при течении до трех месяцев без поражения спинного или головного мозга), «В» (при течение более трех месяцев, с патологическими изменениями личности или поражением центральной нервной системы или без них), «Д» (при тяжелом длительном течении с поражениями спинного или головного мозга и / или патологическими изменениями личности) |
|
Статья 19 |
Хронические наркотические и алкогольные психозы: депрессивные состояния вследствие употребления алкоголя, галлюциногенных, наркотических и психотропных веществ |
Предусмотрено освидетельствование по категории «В», при умеренных и выраженных – по категории «Д». |
Ознакомление с Расписанием болезней позволит понять, как не пойти служить в армию с депрессией, и даст представление о том, позволяет ли конкретное расстройство получить отсрочку, в том числе, и в рамках частичной мобилизации.
Важно! Решение о годности принимают только члены медицинской комиссии на основании обследования и представленных призывником документов.
Если у призывника депрессия
Берут ли в армию призывников с депрессией? Призывнику, у которого есть депрессия, необходимо понять – каким именно расстройством он страдает. Это будет иметь решающее значение при определении его годности к службе в соответствии с конкретной статьей Расписания болезней. Затем необходимо будет подготовит документы, подтверждающие факт диагностированного заболевания.
На этом этапе призывник может столкнуться с определенными сложностями: согласно положениям Закона РФ «О психиатрической помощи и гарантиях прав граждан при ее оказании» от 2 июля 1992 года № 3185-1 медицинские учреждения стараются не выдавать на руки пациентам их документы, опираясь на Федеральный закон от 21.11.2011 № 323-ФЗ “Об основах охраны здоровья граждан в Российской Федерации”.
Кроме того, призывнику на частичную мобилизацию с депрессией необходимо подготовиться к беседе с психиатром в военном комиссариате. Грамотный специалист с высокой долей вероятности не проигнорирует те документы, которые предоставит ему призывник, либо, при наличии подозрений, направит его на стационарное обследование. После этого призывнику может быть предоставлена отсрочка от мобилизации или от службы в армии.
Почему лучше не идти в армию с депрессивным расстройством
Если у призывника на самом деле депрессия и она диагностирована, служба в ВС может серьезным образом усугубить ее течение. Важно отметить, что подобные расстройства подразумевают регулярный прием медицинских препаратов, как в случае с эндогенной депрессией, а при психогенном расстройстве пациенту положен исключительно покой, а любые стрессы противопоказаны.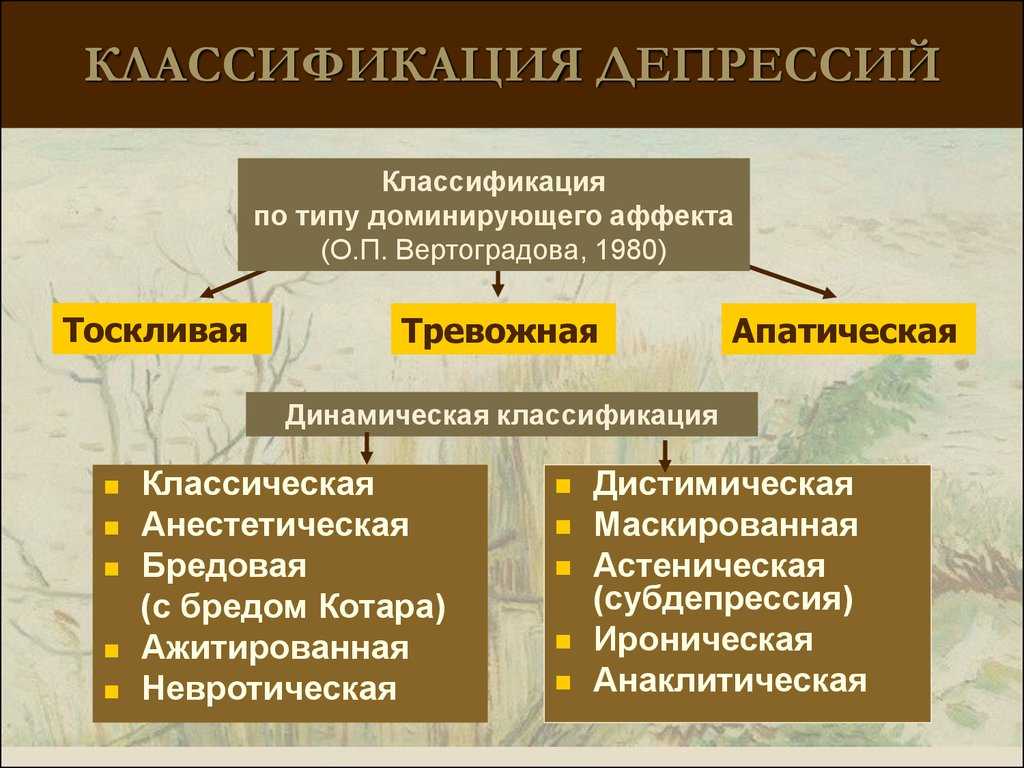 Так что клиническая депрессия и частичная мобилизация вряд ли совместимы.
Так что клиническая депрессия и частичная мобилизация вряд ли совместимы.
Обратите внимание! Если депрессии у призывника нет, симулировать это расстройство не имеет смысла. Вряд ли получится с высокой достоверностью изображать симптомы заболевания, которые считаются систематическими.
Что делать, если в армию все-таки берут
Выход один – решение медицинской комиссии в военкомате призывнику необходимо обжаловать. Это нужно сделать, подав соответствующее заявление начальству военного комиссариата и в вышестоящие инстанции, в суд и в прокуратуру. Если будет принято положительное решение, призывнику предоставляется отсрочка по здоровью депрессия дает такое основание.
Образец заявления
Образец заявления об оспаривании решения призывной комиссии и заключения врачей
Скачать
Частые вопросы
Берут ли с депрессией в армию?
+
Нужно определить конкретную форму депрессии и после этого изучать стать главы 5 Расписания болезней («Психические расстройства), чтобы определить годность к службе.
Какая категория годности при реактивной депрессии?
+
Предусмотрено освидетельствование по категориям «Б» (годен с незначительными ограничениями), «В» (ограниченно годен) и «Д» (не годен).
Как доказать на медицинской комиссии факт депрессии?
+
Необходимо предоставить медицинские документы, подтверждающие наличие заболевания и факт прохождения лечения.
Что делать, если с депрессией забирают в армию?
+
Нужно обжаловать решение медицинской комиссии, подготовив заявления в вышестоящие инстанции, а также в суд и в прокуратуру.
Заключение эксперта
Депрессия может быть поводом и законным основанием для получения отсрочки от службы в армии и от призыва в рамках частичной мобилизации.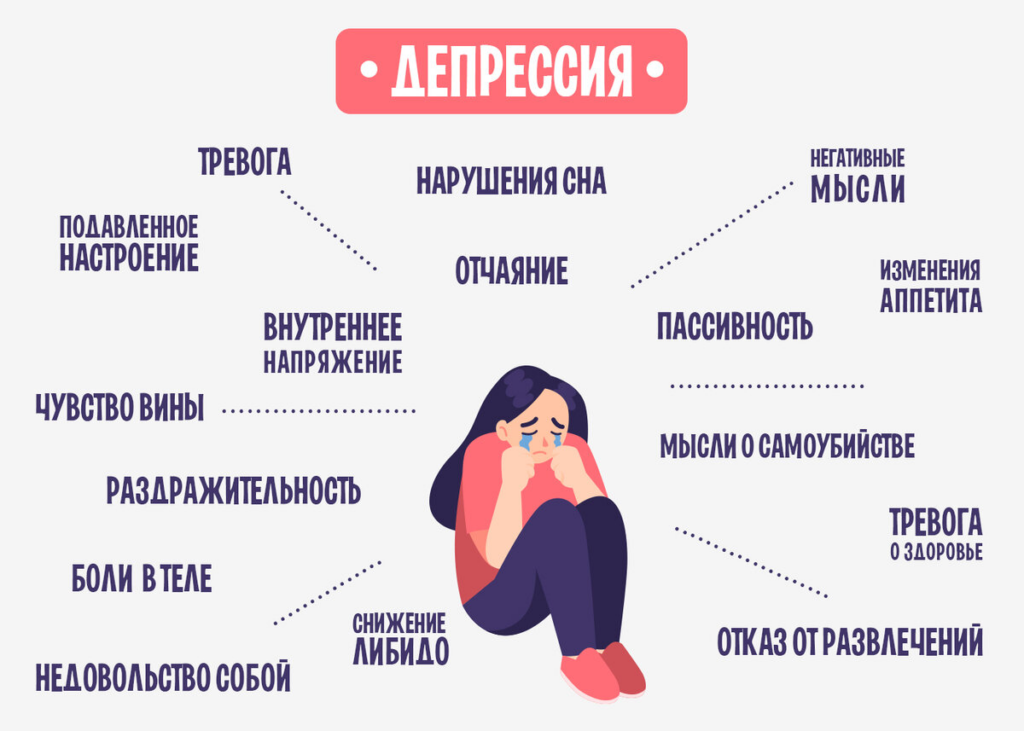 Главное — грамотно определить тип расстройства, найти его в Расписании болезней, а также предоставить медицинской комиссии необходимые заключения и доказательства.
Главное — грамотно определить тип расстройства, найти его в Расписании болезней, а также предоставить медицинской комиссии необходимые заключения и доказательства.
ФГБНУ НЦПЗ. ‹‹Депрессии в общей медицине: Руководство для врачей››
Депрессивные состояния — наиболее частая форма психической патологии у пациентов, обращающихся за помощью в общемедицинские учреждения как амбулаторной, так и госпитальной сети.
По современным оценкам, доля депрессий у больных этого контингента колеблется от 10 [Katon W., Sulliven M. D., 1990] до 22-33 % [Шмаонова Л. М., Бакалова Е. А., 1998; Ustun Т. В., Sartorius N., 1995; Lyketsos C. G. et al, 1999].
Среди больных пожилого и старческого возраста, обращающихся в территориальную поликлинику, пациенты с депрессией составляют 17,4 % [Зозуля Т. В., 1998].
Среди амбулаторных пациентов неврологической клиники, как свидетельствуют данные С. Kirk и M. Saunders (1997) при обследовании 2716 больных, аффективные расстройства обнаруживаются в 17 % случаев.
При изучении примерно равной по объему выборки (1927 пациентов психиатрического кабинета одной из территориальных поликлиник Москвы) доля депрессивных расстройств составила 38,2 % выявленной психической патологии. Преобладают реактивные депрессии — 28,1 % (из них 18,9 % легкие и 9,2 % умеренно тяжелые), остальные 10,1 % приходятся на неглубокие эндогенные депрессии в рамках циклотимии [Шмаонова Л. М., Бакалова Е. А., 1998].
В результате проведенного нами [Смулевич А. Б. и др., 1999] на базе территориальной поликлиники сплошного клинико-эпидемиологического обследования 495 пациентов, обратившихся к участковому терапевту, установлено, что депрессивные расстройства в совокупности встречаются в 21,5 % случаев.
В экономически развитых странах (Швеция, Испания, США, Австралия, Япония и др.) частота депрессивных состояний у больных соматического стационара, обратившихся за консультативной психиатрической помощью, сопоставима с приведенным показателем и достигает 20-29 % [Ruskin P. E., 1985; Pauser H. et al., 1987; Al-Ansari E. A. et al., 1990; Hattori T. et al., 1990; Bertolo L D. et al., 1996].
E., 1985; Pauser H. et al., 1987; Al-Ansari E. A. et al., 1990; Hattori T. et al., 1990; Bertolo L D. et al., 1996].
Преобладают эндогенные депрессии (38,5 %) и дистимии (33,8 %), на долю которых приходится 2/3 депрессивных расстройств (72,3 %).
Третье место по частоте занимают сосудистые депрессии — 16,9 %, что совпадает с данными Т. М. Сиряченко и Н. М. Михайловой (1998), согласно которым частота сосудистых депрессий в геронтологической амбулаторной практике (специализированный психиатрический кабинет московской поликлиники) составляет 14 %.
На долю психогенных депрессий приходится 10,8 % (из них 6,2 % нозогенных и 4,6 % реактивных).
По данным сплошного клиническо- эпидемиологического обследования 921 пациента крупной многопрофильной больницы Москвы [Смулевич А. Б. и др., 1999], частота депрессивных расстройств примерно соответствует показателям, полученным в территориальной поликлинике: депрессиями страдает каждый пятый (20,5 %) больной.
В отличие от амбулаторного контингента, здесь наиболее часто встречаются психогенные депрессии. Их доля составляет более половины (59,3 %) всех депрессивных состояний. Эта часть депрессивных расстройств представлена преимущественно нозогенными депрессиями (45 %), тогда как реактивные депрессии, связанные с другими психотравмирующими воздействиями, выявлены у 14,3 % больных.
Их доля составляет более половины (59,3 %) всех депрессивных состояний. Эта часть депрессивных расстройств представлена преимущественно нозогенными депрессиями (45 %), тогда как реактивные депрессии, связанные с другими психотравмирующими воздействиями, выявлены у 14,3 % больных.
На долю дистимии приходится около 1/5 случаев депрессивных состояний (21,2 %).
Значительно реже встречаются эндогенные депрессии (циклотимия) — 13,8 %, а сосудистые депрессии составляют минимум — лишь 5,7 %.
Анализ соотношения депрессивных расстройств различного генеза с соматическими заболеваниями позволяет выявить следующие зависимости (табл. 4).
Таблица 4
Соотношение между формой (нозологической принадлежностью) депрессии и диагнозом соматического заболевания
Нозологическая принадлежность депрессии | Диагноз соматического заболевания | Больные с депрессией (% от общего кол-ва пациентов с диагнозом данного заболевания) |
Психогенные нозогенная* | Инфаркт миокарда | 39 |
Травма глаза | 38,5 | |
Синдром Меллори — Вейса | 38 | |
Острый перитонит | 37 | |
Системная склеродермия | 34 | |
Рак легкого | 33 | |
Рак поджелудочной железы | 33 | |
Первичный туберкулез | 33 | |
Тяжелая сочетанная травма | 27 | |
Рак ЛОР-органов | 33 | |
Рак прямой кишки | 25 | |
Рак предстательной железы | 25 | |
Хроническая недостаточность кровообращения | 17 | |
Хроническая ишемическая болезнь сердца | 7 | |
Хронический колит | 43 | |
Остеохондроз грудного отдела позвоночника | 27 | |
Остеохондроз шейного отдела позвоночника | 18 | |
Сахарный диабет II типа | 14 | |
Хронический гастрит | 12 | |
Желчнокаменная болезнь | 7 | |
Остаточные явления после нарушения мозгового кровообращения | 8 | |
Застойная хроническая недостаточность кровообращения | 7 | |
Хроническая пневмония | 7 | |
Эмфизема легкого | 7 | |
Дисциркуляторная энцефалопатия | б |
* Реактивные депрессии в связи с другими (не нозогенными) психотравмирующими воздействиями равномерно распределяются по всем категориям соматических заболеваний.
В числе психогенных депрессий нозогенные (45 % всех депрессивных расстройств) достоверно чаще встречаются у пациентов с тяжелыми, угрожающими жизни или инвалидизацией соматическими заболеваниями. Такие депрессии выявляются более чем у У3 пациентов, перенесших инфаркт миокарда, больных онкологической патологией (рак легкого, рак поджелудочной железы) и системными заболеваниями соединительной ткани, а также у лиц с первичным туберкулезом. Достаточно высока частота нозогенных депрессий (37,5 %) у пациентов с острой хирургической патологией, требующей неотложного оперативного вмешательства (острый перитонит, синдром Меллори-Вейса), а также у больных с тяжелой сочетанной травмой (27 %) и травматическими поражениями органов зрения (38,5 %).
В то же время реактивные депрессии, составляющие в изученной выборке 14,3 % всех депрессий, не обнаруживают предпочтительности по отношению к каким-либо отдельным формам патологии внутренних органов. Это, по-видимому, объясняется тем, что в отличие от нозогенных реактивные депрессии не связаны непосредственно с соматическим страданием и обусловлены событиями, относящимися к семейной жизни или служебной деятельности.
Дистимическое расстройство, которое встречается у 22,1 % страдающих депрессией больных соматического стационара, обнаруживает связь с затяжными соматическими заболеваниями и с частотой до 25-30 % встречается у онкологических больных (рак прямой кишки, ЛОР-органов, предстательной железы), реже (17 %) при хронической недостаточности кровообращения и еще реже (7 %) при хронической ИБС.
Эндогенные депрессии (13,8 % всех депрессий в изученной выборке) обнаруживают достоверную связь с гастроэнтерологической и неврологической патологией. Этот тип депрессивных расстройств чаще встречается у пациентов с основными диагнозами «хронический колит» (43 %), «хронический гастрит» (12 %), «желчнокаменная болезнь» (7 %). Частота эндогенных депрессий у больных с диагнозом «остеохондроз грудного и шейного отделов позвоночника» составляет 27 и 18 % соответственно. Сходные показатели при указанной патологии приводят и другие исследователи. Некоторые авторы считают, что эти расчеты отражают неадекватно широкую диагностику соматической патологии (остеохондроз, колит), а в реальности речь идет о симптомах депрессии, протекающей с соматизированными алгическими и функциональными нарушениями.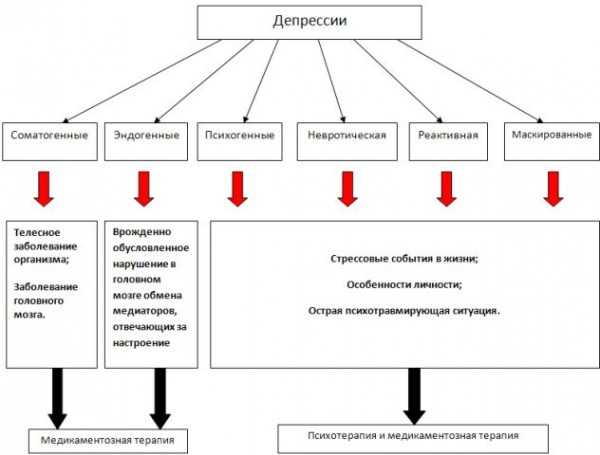 На наш взгляд, адекватнее рассматривать обсуждаемые соотношения в связи с негативным влиянием аффективного расстройства на соматическое состояние пациента — при манифестации депрессии происходит утяжеление симптомов таких заболеваний, как хронический гастрит, хронический колит, усугубляются болевые ощущения у пациентов с остеохондрозом позвоночника, что обусловливает потребность в более интенсивной терапии и соответственно обращение за стационарной помощью.
На наш взгляд, адекватнее рассматривать обсуждаемые соотношения в связи с негативным влиянием аффективного расстройства на соматическое состояние пациента — при манифестации депрессии происходит утяжеление симптомов таких заболеваний, как хронический гастрит, хронический колит, усугубляются болевые ощущения у пациентов с остеохондрозом позвоночника, что обусловливает потребность в более интенсивной терапии и соответственно обращение за стационарной помощью.
Сосудистые депрессии (5,7 % всех депрессий в изученной выборке) достоверно чаще связаны с заболеваниями, сопряженными с нарушениями кровоснабжения головного мозга (остаточные явления после острых нарушений мозгового кровообращения — 8 %, дисциркуляторная энцефалопатия — 6 %, застойная хроническая недостаточность кровообращения — 7 %). Сосудистая депрессия имеет сходную частоту (7 %) также у больных хроническими заболеваниями легких (хроническая пневмония, эмфизема), сопровождающимися гипоксией головного мозга. Следует также подчеркнуть, что сосудистые депрессии чаще встречаются в неврологической и кардиологической клиниках.
Полученные данные в целом подтверждают результаты других исследований. Приводимые авторами расчеты зависят от характера клинических проявлений и особенностей течения заболевания. Показано, что при высокой, достигающей 20-25 %, частоте депрессий у больных онкологическими заболеваниями в целом [Plumb В., Holland J., 1977; Kathol R. et al, 1990] этот показатель зависит от локализации злокачественного новообразования: с наибольшей частотой депрессивные расстройства выявляются у больных раком поджелудочной железы и раком легкого [Holland J. C., 1986; Green A., Austin С., 1993; Passik S. D., Breitbart W., 1996; Zabora J. R. et al., 1996]. Как свидетельствуют результаты собственного исследования [Смулевич А. Б. и др., 1999], при этих формах раковых опухолей преобладают нозогенные депрессии, частота которых достигает 33 %, тогда как для больных раком предстательной железы и толстой кишки более типичны дистимические депрессии (25 %). Риск развития депрессии возрастает пропорционально продолжительности онкологического заболевания, степени дезадаптации, выраженности болевого синдрома и других симптомов рака [Derogatis L. R. et al., 1983; Bukberg J. et al., 1984]. Если в населении выявляется преобладание депрессий у женщин (в соотношении 2:1), то в онкологической практике эти расстройства примерно одинаково распределяются у представителей обоего пола [DeFlorio M. L, Massie M. J., 1995].
R. et al., 1983; Bukberg J. et al., 1984]. Если в населении выявляется преобладание депрессий у женщин (в соотношении 2:1), то в онкологической практике эти расстройства примерно одинаково распределяются у представителей обоего пола [DeFlorio M. L, Massie M. J., 1995].
С повышенной частотой депрессивных расстройств сопряжен и ряд заболеваний пищеварительной системы. К ним относятся, в частности, болезнь Крона и язвенный колит [Addolorato G. et al, 1997]. Наиболее высока частота коморбидных депрессивных состояний при так называемых функциональных гастроинтестинальных расстройствах. Так, при синдроме раздраженной толстой кишки распространенность депрессии на протяжении жизни достигает 60-70 % [Walker E. et al., 1990; Tollefson G. et al., 1991]. Высокая частота депрессивных расстройств установлена и для других вариантов функциональных расстройств желудочно-кишечного тракта (ЖКТ) — функциональной диспепсии, дисфункций желчного пузыря и др. [Drossman A. D. et al., 1994]. В подобных случаях преобладают эндогенные (циклотимические) и хронические (дистимия) депрессии, частота которых достигает 60 % (совместное исследование отдела по изучению пограничной психической патологии и психосоматических расстройств НЦПЗ РАМН и Лаборатории хронобиологии и клинической гастроэнтерологии РАМН) [Комаров Ф. И. и др., 1999].
И. и др., 1999].
Частота депрессивных расстройств у больных синдромом приобретенного иммунодефицита (СПИД), как уже упоминалось, составляет не менее 20 % от числа акционированных [May M., 1996]. Величина этого показателя может зависеть от нескольких факторов (психотравмирующее содержание информации о неизлечимости инфекции, ее прогрессирующее, инвалидизирующее течение), важность которых возрастает в связи с молодым возрастом пациентов и негативным отношением к больному СПИДом членов семьи, коллег и общества в целом.
Мы получили статистически достоверные подтверждения неблагоприятного влияния депрессий различного генеза на адаптацию соматически больных, о чем уже отчасти говорилось во введении. Доля инвалидов I и II группы по соматическому заболеванию при коморбидной депрессии значимо превышает соответствующий показатель аля изученной выборки в целом.
Приведенные в табл. 5 дифференцированные данные позволяют убедиться в том, что особенно неблагоприятны для адаптации пациента к проявлениям соматического заболевания сравнительно более тяжелые и продолжительные сосудистые и эндогенные депрессии: при их присоединении к соматическому заболеванию вероятность инвалидности 2 группы возрастает почти вдвое (45,5 и 46,2% соответственно против 20,4%больных 2 группы в изученной выборке в целом). Наименее благоприятен прогноз трудоспособности при сосудистых депрессиях, когда почти в 9 раз чаще оформляется инвалидность 1 группы (9,1% против 0,9% в общей выборке).
Наименее благоприятен прогноз трудоспособности при сосудистых депрессиях, когда почти в 9 раз чаще оформляется инвалидность 1 группы (9,1% против 0,9% в общей выборке).
Таблица 5. Соотношение депрессий с инвалидностью по соматическому заболеванию у пациентов крупной многопрофильной больницы, % (n = 921)
Инвалидность по соматическому заболеванию | Доля инвалидов при депрессиях различного генеза | По всей выборке | ||||
Психогенные | Сосудистая | Эндогенная | Дистимия | |||
нозогенная | реактивная | |||||
I группа | 1,2 | 3,7* | 9,1* | 0 | 2,5* | 0,9 |
II группа | 31,8* | 37,0* | 45,5* | 46,2* | 17,5 | 20,4 |
* Достоверно выше, чем в изученной выборке в целом (р < 0,05).
Можно также видеть, что негативное влияние на работоспособность и адаптацию соматически больных оказывают также реактивные депрессии. Инвалидизация тяжелее тогда, когда соматическая болезнь и реактивная депрессия возникают в связи с одним и тем же событием (например, инфаркт миокарда и депрессия вследствие семейной трагедии). Такие психосоматические заболевания протекают особенно тяжело — частота оформления инвалидности II группы возрастает с 20 до 37 %, а I группы — с 0,9 до 3,7 %.
Отметим также существенную роль нозогенных депрессий, при которых инвалидность II группы по соматическому заболеванию оформляется чаще, чем у пациентов без депрессии (31,8 против 20 %). Однако в сравнении с реактивными нозогенные депрессии имеют менее тяжелое и затяжное течение, в связи с чем пропорция пациентов с инвалидностью I группы среди больных с нозогенными депрессиями не отличается от таковой в изученной выборке в целом.
Какова история депрессии?
На протяжении всей истории человечества и задолго до появления нашего текущего определения большой депрессии или лечения большого депрессивного расстройства концепция депрессии неоднократно формировалась и переосмысливалась. По мере того, как общество меняется, меняется и его взгляд на депрессию: философы, социальные теоретики, художники и неспециалисты вносят свой вклад в то, что составляет этот трудно определяемый опыт, который для многих является частью их повседневной жизни.
По мере того, как общество меняется, меняется и его взгляд на депрессию: философы, социальные теоретики, художники и неспециалисты вносят свой вклад в то, что составляет этот трудно определяемый опыт, который для многих является частью их повседневной жизни.
Современный взгляд на депрессию как на расстройство настроения, характеризующееся чувством пустоты и печали, содержит отголоски прошлых взглядов и его ассоциации с различными характеристиками. По этой причине более глубокое и всестороннее понимание депрессии требует более глубокого изучения того, как это состояние развивалось с течением времени.
Меланхолическое состояние ума
Считающийся «отцом медицины», Гиппократ (460–370 гг. до н. э.) был древнегреческим врачом, который видел, что все телесные механизмы вызваны относительным количеством четырех внутренних жидкостей, называемых юмором: кровь , черная желчь, желтая желчь и мокрота. Он считал, что баланс между четырьмя обеспечивает хорошее здоровье, а крайний недостаток или избыток одного вызывает физические недомогания.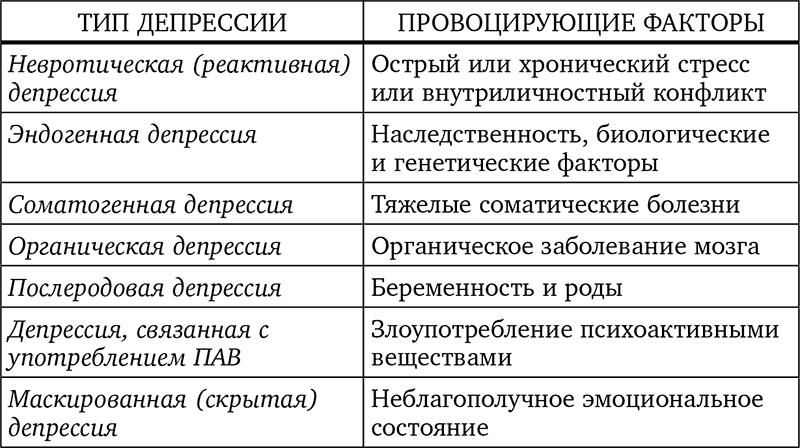
Греческий врач и философ Гален (129 г. н.э. – ок. 200/ок. 216) расширил теорию Гиппократа, заявив, что типы личности также происходят от избытка одной из четырех дош.
Согласно теории юмора, меланхоличный тип личности был создан избытком черной желчи. Соответственно, меланхолики считались интровертами, глубокими мыслителями, которые обычно больше относились к более печальной части эмоционального спектра. Именно из этого восприятия меланхолии вытекает наша нынешняя концепция депрессии со временем развилась.
Депрессия и двойной подход к психическим заболеваниям
Немецкий психиатр XIX века Эмиль Крепелин начал называть различные формы меланхолии «депрессивными состояниями» из-за плохого настроения, которое их определяет. Крепелин также использовал двойной подход к психическим заболеваниям, разделив депрессию на две категории: маниакальная депрессия и раннее слабоумие .
Различие Крепелина было основано на том, был ли источник депрессии внешним или внутренним: если депрессия была вызвана внешней трагедией, такой как смерть любимого человека, она считалась формой маниакальной депрессии и ожидалась как эпизодическая и преходящая .
Однако считалось, что депрессия, которая не была вызвана известной внешней причиной, «выросла» из психики человека, и поэтому считалась отрывом от реальности, подобным современной шизофрении.
Различие, которое Крепелин провел между обоими типами депрессии, остается актуальным и сегодня: многие пациенты продолжают рассказывать о том, как люди более склонны выражать сочувствие, если ясно понятен источник их депрессии: как таковой, человек, чья депрессия была вызвана свидетелем травматическое событие, скорее всего, получит большую социальную поддержку, чем тот, чья депрессия возникла в подростковом возрасте.
Оплакивая безымянную любовь
Зигмунд Фрейд, отец психоанализа, опубликовал свои мысли о депрессии в своем эссе 1917 года «Печаль и меланхолия». В нем Фрейд описал меланхолию в манере, аналогичной нашему современному взгляду на депрессию, уточнив, что меланхолия определяется чувством утраты, которое возникает, когда потерянный объект неизвестен из-за умственного процесса вытеснения.
Фрейд утверждал, что депрессия мешает нормальному процессу скорби, заставляя человека чувствовать общую печаль при контакте с миром в целом, в то время как мучения и безнадежность нападают на них как на неизбежные. Вместо того, чтобы усвоить положительные аспекты человека или предмета, которые были потеряны, и смириться со своими недостатками, человек, испытывающий меланхолию, перенаправляет любую затянувшуюся обиду на себя, сохраняя при этом память о своем потерянном любимом как об идеальной, неприкосновенной версии. того, кем они были в реальной жизни.
Более обоснованный взгляд на депрессию
Швейцарский психиатр Адольф Мейер отошел от психоанализа в пользу более эмпирического подхода к депрессии. Будущий президент Американской психиатрической ассоциации Мейер выступал за рассмотрение биологических факторов, наряду с психическими и семейными, как элементов, которые в значительной степени способствуют возникновению депрессии.
МКБ, DSM и консенсус в отношении диагностики психических заболеваний
С появлением множества теорий психического здоровья с конца 19-го века возникла необходимость достичь рабочего консенсуса в отношении того, как идентифицировать, группировать и лечить психические расстройства на основе статистических полевых данных. Таким образом, был предпринят ряд попыток создать комплексную систему классификации психического здоровья.
Таким образом, был предпринят ряд попыток создать комплексную систему классификации психического здоровья.
Со временем появились две основные системы: Международная статистическая классификация болезней, травм и причин смерти (МКБ) в 1949 г. и Диагностическое и статистическое руководство по психическим расстройствам (DSM) в 1949 г.52. В то время как МКБ исследует как физические, так и психические заболевания и используется во всем мире, DSM специально исследует психические расстройства и в основном используется в США. Оба периодически обновляются, чтобы отразить меняющиеся времена и их меняющиеся подходы к психическому здоровью.
В 1960-х и 1970-х годах произошел толчок к большей опоре на статистический анализ, а область психиатрии стремилась укрепить свой статус эмпирической медицинской профессии. В результате были разработаны более сложные инструменты для оценки депрессии, в основном Шкала оценки депрессии Гамильтона (HDRS) от 1960, и Инвентаризация депрессии Бека (BDI) от 1961 года. Оба считаются золотыми стандартами и используются до сих пор.
Оба считаются золотыми стандартами и используются до сих пор.
После этих изменений DSM-III, опубликованный в 1980 году, был направлен на переоценку того, как люди говорят о психическом здоровье, отходя от патологических выражений и предлагая более сострадательный подход. Это помогло противостоять некоторым стигмам, с которыми приходилось сталкиваться людям, борющимся с депрессией (и до сих пор часто приходится сталкиваться).
С течением времени менялись и определения депрессии в МКБ и DSM, при этом различные симптомы, входящие в состав диагноза, отражали современные полевые данные. В качестве примера этого изменения можно привести DSM-IV, опубликованный в 1994, исключили случаи депрессии, которые можно лучше объяснить тяжелой утратой.
DSM-V, который был опубликован в 2013 году, добавил субдиагноз депрессии со «смешанными признаками», который включает маниакальные эпизоды, в дополнение к субдиагнозу «тревожный дистресс», который определяется наличием по крайней мере двух из следующих симптомы: напряжение, беспокойство, трудности с концентрацией внимания из-за беспокойства, страх, что может произойти что-то ужасное, и чувство потери контроля.
Биологические прорывы в лечении депрессии
В дополнение к диагностическим разработкам МКБ и DSM, в середине 20-го века произошла революция в лечении депрессии, когда антидепрессанты были введены в качестве эффективного и все более распространенного варианта лечения. Борьба с депрессией с помощью лекарств выявила возможные биологические и генетические причины, лежащие в ее основе, и предложила многим пациентам долгожданное облегчение симптомов.
Антидепрессанты влияют на секрецию мозгом нейротрансмиттеров — химических веществ, передающих информацию между нервными клетками. За прошедшие годы было одобрено и общедоступно несколько поколений антидепрессантов, каждое из которых по-разному влияет на нервные пути, участвующие в депрессии.
Наиболее часто назначаемые сегодня три класса антидепрессантов:
- Трициклические антидепрессанты (ТЦА), действующие на основе норадреналина, были представлены в конце 1950-х и начале 60-х годов. Примеры включают Элавил и Тофранил .
- Селективные ингибиторы обратного захвата серотонина (СИОЗС), которые были представлены в середине 1980-х годов. Примеры включают Прозак и Золофт.
- Ингибиторы обратного захвата серотонина и норадреналина (SNRIs), которые были введены в середине 90-х гг.0 с. Примеры включают Cymbalta и Effexor.

Было обнаружено, что все три класса лекарств эффективно облегчают симптомы депрессии, хотя их эффективность можно оценить только после нескольких месяцев лечения. Кроме того, их сопутствующие побочные эффекты иногда могут быть серьезными и включать увеличение веса, сексуальную дисфункцию, тошноту, нечеткость зрения и учащение пульса.
Альтернативный взгляд: экзистенциализм, гуманизм, когнитивная психология
Сочинения более ранних провидцев (в частности, Фрейда) помогли современному миру начать концептуализировать депрессию и приблизиться к ней. В конце концов, однако, эти консенсусные точки зрения получили несколько более скромную перспективу, поскольку стали рассматриваться и более современные подходы к депрессии. Войдите в экзистенциализм, гуманизм и когнитивную психологию, как три ветви психологии, которые развивались примерно в один и тот же период времени, но предлагали свои собственные взгляды на депрессию.
Войдите в экзистенциализм, гуманизм и когнитивную психологию, как три ветви психологии, которые развивались примерно в один и тот же период времени, но предлагали свои собственные взгляды на депрессию.
Экзистенциализм: Экзистенциализм приобрел популярность после Второй мировой войны из-за своей направленности на поиск человеком смысла в мире, который часто кажется непостижимым.
Среди ведущих экзистенциальных теоретиков был психолог Ролло Мэй, который описал депрессию как «неспособность построить будущее». Он утверждал, что когда человек не может представить себе будущее, в котором он сможет по-настоящему реализовать свои страсти, он испытывает глубокую беспомощность, которая может перерасти в депрессию. Чтобы противостоять этому, Мэй призвал принимать печаль как часть человеческого опыта, а не отрицать ее существование.
Гуманизм: Гуманизм рассматривает людей как проводников перемен в своей жизни, с депрессией, возникающей, когда удовлетворение одной потребности происходит за счет другой.
Психолог Абрахам Маслоу проиллюстрировал этот момент в своей статье 1943 года об «иерархии потребностей», описывая, как депрессия возникает, когда более насущные потребности выживания (такие как пища, кров или безопасность) удовлетворяются за счет социальных и эмоциональных потребностей. В результате тот, кто, например, вкладывает все свое время и энергию в работу по обеспечению финансовой безопасности, может впасть в депрессию и эмоционально опустошиться из-за отсутствия близких отношений.
Когнитивная психология: Когнитивная психология выросла из «когнитивной революции» 1950–80-х годов, стремясь понять разум с помощью эмпирических инструментов. Ведущей фигурой в этом движении был психиатр Аарон Бек, который разработал инструмент оценки депрессии BDI, а также когнитивную триаду Бека для депрессии.
Глядя на факторы, способствующие депрессии, Бек пришел к выводу, что представления человека о себе, мире и будущем влияют друг на друга и определяют его восприимчивость к депрессии: как таковой, человек, который считает себя виноватым в своей депрессии, что мир по своей сути грустное и одинокое место, и то, что ничего из этого никогда не изменится, в результате, вероятно, вызовет депрессию.
Прорывы в области медицинских технологий: ЭСТ, ТМС и глубокая ТМС
В 20-м веке было изобретено несколько передовых медицинских технологий, которые доказали свою эффективность в лечении депрессии. Из различных вариантов, которые были доступны, ЭСТ, ТМС и ее последнее усовершенствование, Глубокая ТМС, получили большее профессиональное и общественное признание.60-х-80-х годов, чтобы быть еще более эффективным в лечении расстройств настроения, в частности депрессии. В результате в настоящее время он в основном используется для лечения этого состояния.
ЭСТ работает за счет использования электрических импульсов для стимуляции мозга и вызывания короткой серии припадков. Хотя было показано, что ЭСТ очень эффективна при лечении тяжелой депрессии, у нее есть свои недостатки: она требует полной седации, возможность кратковременной потери памяти и ее негативное общественное восприятие, большая часть которого связана с дезинформация, характеризующая его как травмирующую, изменяющую личность процедуру.
TMS: Транскраниальная магнитная стимуляция доступна в клинических условиях с 2008 г. как неинвазивный метод лечения резистентных к лечению пациентов с депрессией, которые с опаской относятся к ЭСТ. Процедура инициирует серию электромагнитных импульсов, удерживаемых внутри портативного устройства в форме восьмерки. После активации импульсы регулируют нейронную активность структур мозга, которые, как было показано, связаны с депрессией.
Шлем Deep TMS от BrainsWay Хотя было показано, что TMS безопасна и эффективна для облегчения симптомов депрессии, были показаны определенные ограничения в отношении этой оригинальной стандартной формы TMS: что стандартная TMS может регулировать только несколько структур в любой момент. Это означает, что TMS иногда страдает от проблем с нацеливанием, поскольку регулирующие импульсы могут пропускать некоторые из соответствующих структур. Кроме того, у стандартной ТМС иногда возникают проблемы с прямой стимуляцией более глубоких структур мозга, что также может снизить эффективность лечения.
Глубокая ТМС: Глубокая транскраниальная магнитная стимуляция, или Глубокая ТМС, усовершенствование стандартного лечения ТМС в виде восьмерки, отвечает на некоторые вопросы, поднятые его предшественником. Глубокая ТМС была впервые представлена в 1985 году и получила одобрение FDA в 2014 году как форма неинвазивной стимуляции мозга, и, как и стандартная ТМС, использует магнитные поля для безопасного и эффективного регулирования структур мозга, связанных с депрессией, а также другими состояниями психического здоровья.
Запатентованная технология Deep TMS H-Coil удерживается внутри мягкого шлема, который надевается на голову пациента. Магнитные поля, создаваемые H-Coil, не только достигают более широких областей мозга, но и напрямую стимулируют структуры, расположенные в более глубоких областях мозга, что способствует эффективности лечения.
Депрессия сегодня
В наши дни наше восприятие депрессии стало самым разнообразным и хорошо изученным из когда-либо существовавших. Однако огромный интерес к этому состоянию вызвал расхождение в областях исследований, методах лечения и взглядах на то, что представляет собой депрессию как расстройство психического здоровья. Все эти возможности могут по понятным причинам сбить с толку тех, кто страдает депрессией, а также тех, кто за ними ухаживает, и окружающих. Поэтому важно быть хорошо информированным о различных доступных вам вариантах борьбы с депрессией и выяснить, что работает для вас в поддерживающей, профессиональной и заботливой среде. Настоятельно рекомендуется проконсультироваться со специалистом в области психического здоровья, знакомым с вашей медицинской и психической историей, а также рассмотреть как проверенные методы, так и новые альтернативы с низким уровнем риска.
Однако огромный интерес к этому состоянию вызвал расхождение в областях исследований, методах лечения и взглядах на то, что представляет собой депрессию как расстройство психического здоровья. Все эти возможности могут по понятным причинам сбить с толку тех, кто страдает депрессией, а также тех, кто за ними ухаживает, и окружающих. Поэтому важно быть хорошо информированным о различных доступных вам вариантах борьбы с депрессией и выяснить, что работает для вас в поддерживающей, профессиональной и заботливой среде. Настоятельно рекомендуется проконсультироваться со специалистом в области психического здоровья, знакомым с вашей медицинской и психической историей, а также рассмотреть как проверенные методы, так и новые альтернативы с низким уровнем риска.
Будь то глубокое психоаналитическое лечение, более экзистенциальный подход, изучение научно доказанных вариантов лечения, таких как глубокая ТМС, включение лекарств в схему вашего лечения или рассмотрение пагубного набора убеждений, которые определяют его, люди, борющиеся с депрессией сегодня, могут пользу от тех, кто был до них. Философия, исследования и культурные сдвиги, которые продолжаются и по сей день, привели к множеству точек зрения, ряду доступных вариантов лечения и несколько утешительному знанию того, что наша страсть к лучшему пониманию депрессии уже продвинула нас как общество к более полный, широкий и более сострадательный взгляд на это сложное состояние.
Философия, исследования и культурные сдвиги, которые продолжаются и по сей день, привели к множеству точек зрения, ряду доступных вариантов лечения и несколько утешительному знанию того, что наша страсть к лучшему пониманию депрессии уже продвинула нас как общество к более полный, широкий и более сострадательный взгляд на это сложное состояние.
Вас также может заинтересовать…
Что вызывает депрессию? — Здоровье Гарварда
Часто говорят, что депрессия возникает из-за химического дисбаланса, но эта фигура речи не отражает сложности болезни. Исследования показывают, что депрессия не возникает из-за того, что у человека слишком много или слишком мало определенных химических веществ в мозге. Скорее, существует много возможных причин депрессии, в том числе неправильное регулирование настроения мозгом, генетическая уязвимость и стрессовые жизненные события. Считается, что некоторые из этих сил взаимодействуют, вызывая депрессию.
Конечно, в этом процессе участвуют химикаты, но дело не только в том, что одного химиката слишком мало, а другого слишком много. Скорее, задействовано множество химических веществ, действующих как внутри, так и снаружи нервных клеток. Существуют миллионы, даже миллиарды химических реакций, которые составляют динамическую систему, отвечающую за ваше настроение, восприятие и то, как вы воспринимаете жизнь.
Скорее, задействовано множество химических веществ, действующих как внутри, так и снаружи нервных клеток. Существуют миллионы, даже миллиарды химических реакций, которые составляют динамическую систему, отвечающую за ваше настроение, восприятие и то, как вы воспринимаете жизнь.
При таком уровне сложности вы можете видеть, что у двух людей могут быть схожие симптомы депрессии, но внутренняя проблема и, следовательно, наиболее эффективные методы лечения могут быть совершенно разными.
Ученые многое узнали о биологии депрессии, но их понимание биологии депрессии далеко не полное. Основные достижения в биологии депрессии включают обнаружение связи между определенными частями мозга и последствиями депрессии, открытие того, как химические вещества, называемые нейротрансмиттерами, делают возможной связь между клетками мозга, а также изучение влияния генетики и образа жизни на риск и симптомы депрессии.
В этой статье речь пойдет о том, как различные части мозга влияют на настроение.
Народное предание гласит, что эмоции живут в сердце. Наука, однако, отслеживает местонахождение ваших эмоций в мозгу. Определенные области мозга помогают регулировать настроение. Исследователи считают, что более важными, чем уровни определенных химических веществ мозга, являются соединения нервных клеток, рост нервных клеток и функционирование нервных цепей, которые оказывают большое влияние на депрессию.
Все более изощренные формы визуализации мозга, такие как позитронно-эмиссионная томография (ПЭТ), однофотонная эмиссионная компьютерная томография (ОФЭКТ) и функциональная магнитно-резонансная томография (фМРТ), позволяют гораздо ближе изучить работающий мозг, чем это было возможно в прошлое. Сканирование фМРТ, например, может отслеживать изменения, которые происходят, когда область мозга реагирует на различные задачи. Сканирование ПЭТ или ОФЭКТ может составить карту мозга путем измерения распределения и плотности рецепторов нейротрансмиттеров в определенных областях.
Использование этой технологии привело к лучшему пониманию того, какие области мозга регулируют настроение и как другие функции, такие как память, могут быть затронуты депрессией. Области, которые играют важную роль в развитии депрессии, — это миндалевидное тело, таламус и гиппокамп (см. рис. 1).
Исследования показывают, что у некоторых людей с депрессией гиппокамп меньше. Например, в одном исследовании фМРТ, опубликованном в The Journal of Neuroscience , исследователи изучили 24 женщины, у которых в анамнезе была депрессия. В среднем гиппокамп был 9% до 13% меньше у женщин с депрессией по сравнению с теми, кто не был в депрессии. Чем больше приступов депрессии было у женщины, тем меньше гиппокамп. Стресс, который играет роль в депрессии, может быть здесь ключевым фактором, поскольку эксперты считают, что стресс может подавлять выработку новых нейронов (нервных клеток) в гиппокампе.
Исследователи изучают возможную связь между вялым производством новых нейронов в гиппокампе и плохим настроением. Интересный факт об антидепрессантах подтверждает эту теорию. Эти лекарства немедленно повышают концентрацию химических мессенджеров в мозгу (нейротрансмиттеров). Тем не менее, люди обычно не начинают чувствовать себя лучше в течение нескольких недель или дольше. Эксперты давно задавались вопросом, почему, если депрессия была в первую очередь результатом низкого уровня нейротрансмиттеров, люди не чувствуют себя лучше, как только уровень нейротрансмиттеров повышается.
Интересный факт об антидепрессантах подтверждает эту теорию. Эти лекарства немедленно повышают концентрацию химических мессенджеров в мозгу (нейротрансмиттеров). Тем не менее, люди обычно не начинают чувствовать себя лучше в течение нескольких недель или дольше. Эксперты давно задавались вопросом, почему, если депрессия была в первую очередь результатом низкого уровня нейротрансмиттеров, люди не чувствуют себя лучше, как только уровень нейротрансмиттеров повышается.
Ответ может заключаться в том, что настроение улучшается только по мере роста нервов и формирования новых связей, а этот процесс занимает недели. Фактически, исследования на животных показали, что антидепрессанты действительно стимулируют рост и усиленное разветвление нервных клеток в гиппокампе. Таким образом, согласно теории, реальная ценность этих лекарств может заключаться в создании новых нейронов (процесс, называемый нейрогенезом), укреплении связей нервных клеток и улучшении обмена информацией между нервными цепями. Если это так, то можно разработать лекарства от депрессии, которые специально стимулируют нейрогенез, в надежде, что пациенты увидят более быстрые результаты, чем при существующих методах лечения.
Если это так, то можно разработать лекарства от депрессии, которые специально стимулируют нейрогенез, в надежде, что пациенты увидят более быстрые результаты, чем при существующих методах лечения.
Показанные здесь области зеркально отражены в обоих полушариях мозга. Кроме того, эти структуры взаимосвязаны; иллюстрация предполагает относительное положение, но не точное местоположение.
Миндалевидное тело: Миндалевидное тело является частью группы структур глубоко в мозгу, связанных с такими эмоциями, как гнев, удовольствие, печаль, страх и сексуальное возбуждение. Вызов эмоционально заряженных воспоминаний, таких как пугающая ситуация, активирует миндалевидное тело. Активность миндалевидного тела выше, когда человек грустит или находится в клинической депрессии, и это продолжается даже после выздоровления от депрессии. Это увеличение активности может привести к увеличению миндалевидного тела.
Базальные ганглии (не показаны): Базальные ганглии представляют собой родственную группу структур глубоко в головном мозге. Они связаны и взаимодействуют со структурами, расположенными ближе к поверхности мозга. Они могут помочь облегчить движение и могут участвовать в запоминании, мышлении и обработке эмоций. Некоторые исследования обнаружили сморщивание и другие структурные изменения в базальных ганглиях у людей с депрессией.
Гиппокамп: Гиппокамп играет ключевую роль в обработке долговременной памяти. Взаимодействие между гиппокампом и миндалевидным телом может объяснить пословицу «однажды укушенный, дважды застенчивый». Именно эта часть мозга регистрирует страх, когда вы сталкиваетесь с лающей агрессивной собакой, и воспоминание о таком опыте может заставить вас опасаться собак, с которыми вы столкнетесь в более позднем возрасте. У некоторых людей с депрессией гиппокамп меньше, и исследования показывают, что постоянное воздействие гормонов стресса ухудшает рост нейронов в этой части мозга.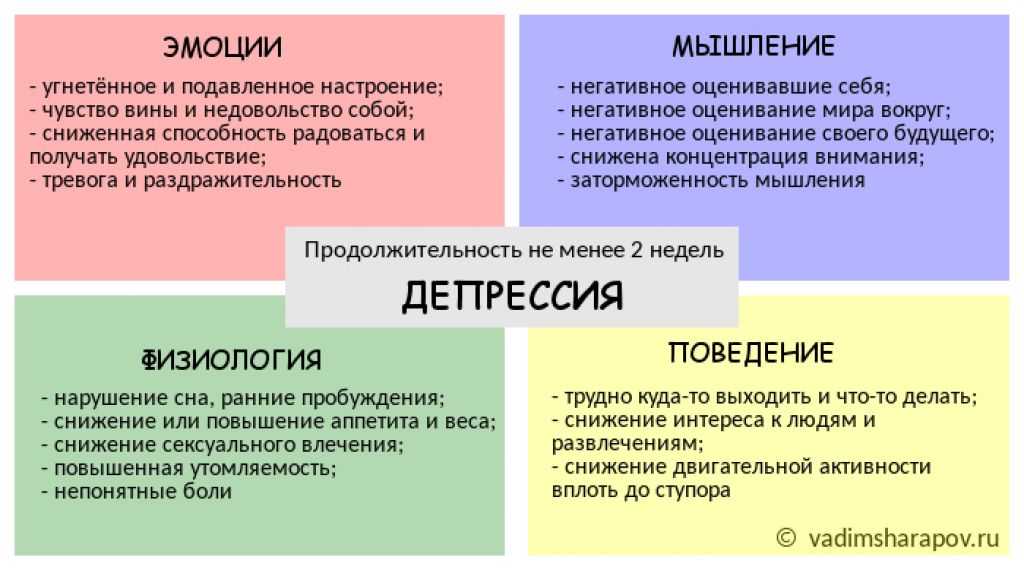

 Диагностировать ее довольно сложно.
Диагностировать ее довольно сложно.