Эмоциональные нарушения у детей — ПроМедицина Уфа
Эмоции ребенка связаны с его внутренним миром и различными социальными ситуациями, переживание которых вызывает у него определенные эмоциональные состояния. В результате нарушения социальных ситуаций (изменение режима дня, образа жизни и т.п.) у ребенка может возникнуть стрессовое состояние, аффективные реакции, страх. Это вызывает негативное самочувствие ребенка, эмоциональное неблагополучие.Причины
Детские психологи полагают, что основными причинами возникновения эмоциональных нарушений у детей могут стать: перенесенные в детстве заболевания и стрессы; особенности физического и психоэмоционального развития ребенка, в том числе задержки, нарушения или отставания в интеллектуальном развитии; микроклимат в семье, а также особенности воспитания; социально-бытовые условия проживания ребенка, его близкое окружение. Нарушения в эмоциональной сфере у детей могут быть вызваны и другими факторами. К примеру, психологическую травму детскому организму могут нанести фильмы, которые он смотрит или компьютерные игры, в которые играет. Эмоциональные нарушения у детей проявляются чаще всего в переломные периоды развития. Ярким примером такого психически нестабильного поведения может служить так называемый «переходный возраст».
Эмоциональные нарушения у детей проявляются чаще всего в переломные периоды развития. Ярким примером такого психически нестабильного поведения может служить так называемый «переходный возраст».
Виды эмоциональных нарушений
Эйфория — неадекватно повышенное, радостное настроение. Ребенка, находящегося в состоянии эйфории, характеризуют как импульсивного, стремящегося к доминированию, нетерпеливого.
Дисфория – расстройство настроения, с преобладанием злобно-тоскливого, угрюмо-недовольного, при общей раздражительности и агрессивности. Ребенка в состоянии дисфории можно описать как угрюмого, злого, резкого, неуступчивого. Дисфория является разновидностью депрессии.
Депрессия, в свою очередь, — аффективное состояние, характеризующееся отрицательным эмоциональным фоном и общей пассивностью поведения. Ребенка с пониженным настроением можно охарактеризовать как несчастного, мрачного, пессимистичного.
Тревожный синдром – состояние беспричинной обеспокоенности, сопровождающееся нервным напряжением, непоседливостью. Ребенка, испытывающего тревогу, можно определить как неуверенного, скованного, напряженного. Этот синдром выражается в частой смене настроений, плаксивости, ослаблении аппетита, сосании пальцев, обидчивости и чувствительности. Тревога часто переходит в страхи (фобии).
Ребенка, испытывающего тревогу, можно определить как неуверенного, скованного, напряженного. Этот синдром выражается в частой смене настроений, плаксивости, ослаблении аппетита, сосании пальцев, обидчивости и чувствительности. Тревога часто переходит в страхи (фобии).
Страх – это эмоциональное состояние, возникающее в случае осознания надвигающейся опасности – мнимой или реальной. Ребенок, испытывающий страх, выглядит робким, испуганным, замкнутым.
Апатия – безучастное отношение ко всему происходящему, которое сочетается с резким падением инициативы. При апатии утрата эмоциональных реакций сочетается с поражением или отсутствием волевых побуждений. Только с большим трудом можно ненадолго растормозить эмоциональную сферу, способствовать проявлению чувств.
Эмоциональная тупость — характеризуется не только отсутствием эмоций (на адекватные или неадекватные раздражители), но и невозможностью их появления вообще. Введение возбуждающих медикаментозных средств приводит к временному беспредметному двигательному возбуждению, но не к появлению чувств или контактности.
Паратимии или неадекватность эмоций – расстройство настроения, при котором переживание одной эмоции сопровождается внешним проявлением эмоции противоположной валентности. Необходимо отметить, что и паратимии, и эмоциональная тупость характерны для детей, страдающих шизофренией.
Синдром гиперактивности и дефицита внимания(СДВГ) представляет собой сочетание общего двигательного беспокойства, неусидчивости, импульсивности поступков, эмоциональной лабильности, нарушений концентрации внимания. Отсюда следует, что основные признаки данного синдрома – отвлекаемость внимания и двигательная расторможенность. Таким образом, ребенок, страдающий СДВГ, непоседлив, не доводит до конца начатое дело, у него быстро меняется настроение.
Агрессия – разновидность провокационного поведения, направленного на привлечение внимания взрослых или сверстников. Может быть физическая, вербальная (нецензурная брань), косвенная (смещение агрессивной реакции на постороннее лицо или предмет). Может проявляться в виде подозрительности, обиды, негативизма, чувства вины.
Кроме указанных групп эмоциональных расстройств можно выделить и эмоциональные трудности в общении. Они представлены у детей аутичным поведением и трудностями в адекватном определении эмоциональных состояний людей.
Лечение
Эмоциональные нарушения у детей лечатся также, как и у взрослых: сочетание индивидуальной, семейной психотерапии и фармакотерапии дают наилучший эффект.
Ведущим методом коррекции эмоциональных нарушений в детском возрасте является имитация детьми различных эмоциональных состояний. Значимость данного метода обусловлена рядом особенностей:
1) активные мимические и пантомимические проявления помогают предотвращать перерастание некоторых эмоций в патологию;
2) благодаря работе мышц лица и тела обеспечивается активная разрядка эмоций;
3) у детей при произвольном воспроизведении выразительных движений происходит оживление соответствующих эмоций и могут возникать яркие воспоминания о неотреагированных ранее переживаниях, что позволяет, в ряде случаев, найти первопричину нервного напряжения ребенка и нивелировать его реальные страхи.
Имитация детьми эмоциональных состояний способствует расширению их системы знаний об эмоциях, дает возможность наглядно убедиться в том, что различные настроения, переживания выражаются в конкретных позах, жестах, мимике, движениях. Эти знания позволяют дошкольникам грамотнее ориентироваться в собственных эмоциональных состояниях и эмоциях окружающих
Эмоциональные расстройства при различных нейропсихологических синдромах в детском возрасте
Горячева Т.Г., Центр психодиагностики и психокоррекции при ИБП, Российский государственный медицинский университет (Москва)
Султанова А.С., факультет практической психологии Института бизнеса и политики (Москва)
В настоящее время отмечается существенный рост распространенности различных форм отклонений в развитии детей, сопровождающихся эмоциональными расстройствами. Это обусловлено сочетанием социальных и биологических факторов, которые приводят к появлению у ребенка целого комплекса первичных и вторичных нарушений. По нашему мнению, в большинстве случаев в качестве первичного дефекта при нарушении эмоционального развития выступает особая биологическая дефицитарность ребенка, связанная с развитием центральной нервной системы. С целью уточнения этого дефекта мы обратились к анализу данных нейропсихологического диагностического исследования: по методике А.Р. Лурии за период с 2002 по 2005 г. были обследованы 200 детей в возрасте 4-9 лет. Были выявлены три нейропсихологических синдрома, при которых всегда отмечаются те или иные отклонения эмоционального развития детей: синдром функциональной дефицитарности стволовых и подкорковых структур мозга, синдром функциональной недостаточности лобных долей мозга, синдром недостаточного развития межполушарных связей при функциональной недостаточности или доминантности правого полушария.
По нашему мнению, в большинстве случаев в качестве первичного дефекта при нарушении эмоционального развития выступает особая биологическая дефицитарность ребенка, связанная с развитием центральной нервной системы. С целью уточнения этого дефекта мы обратились к анализу данных нейропсихологического диагностического исследования: по методике А.Р. Лурии за период с 2002 по 2005 г. были обследованы 200 детей в возрасте 4-9 лет. Были выявлены три нейропсихологических синдрома, при которых всегда отмечаются те или иные отклонения эмоционального развития детей: синдром функциональной дефицитарности стволовых и подкорковых структур мозга, синдром функциональной недостаточности лобных долей мозга, синдром недостаточного развития межполушарных связей при функциональной недостаточности или доминантности правого полушария.
Наиболее часто регистрирующимся нейропсихологическим синдромом является синдром функциональной дефицитарности субкортикальных структур мозга. Для детей с этим синдромом характерна незрелость эмоциональной сферы, при которой эмоции не выполняют функции регуляции поведения и межличностных отношений, и адаптивные функции эмоций, аффективный контроль больше ориентированы на витальные потребности и потребность в поддержании стереотипных взаимосвязей с окружающей средой.
При функциональной несформированности правого полушария для детей характерны сниженный фон настроения, повышенная тревожность и склонность к аффективным вспышкам; реже встречается другой вариант: нечувствительность в эмоциональных контактах, скупые проявления собственных эмоций. Часто у этих детей отмечается эмоциональная неустойчивость, раздражительность, обидчивость, сензитивность, гиперчувствительность к интонации речи. Нередко эти дети образуют неадекватные привязанности (к матери, психологу, учителю и др.
Незрелость лобных отделов мозга приводит, прежде всего, к нарушению контроля над эмоциями и незрелости высших уровней аффективной сферы. Эти дети капризны, часто проявляют импульсивность, эмоциональную лабильность, агрессию и негативизм, особенно при попытках регламентировать их деятельность. Довольно часто у детей с этим синдромом нарушено «чувство дистанции» (особенно по отношению к взрослым), снижена потребность в общении и стремление к образованию глубоких эмоциональных связей, общение является более поверхностным. В связи с этим, у детей изменяется характер общения и часто нарушается социальная адаптация.
Необходимо отметить, что у детей, как правило, наблюдается сочетание описанных синдромов, т. к. дефицитарность одних структур мозга влечет за собой нарушение функциогенеза других областей.
© 2000 – 2020 Альманах Института коррекционной педагогики / Almanac Institute of special education, ISSN 2312-0304
Все права защищены. Все права на материалы охраняются в соответствии с законодательством РФ, в том числе, об авторском праве и смежных правах.
Издание зарегистрировано в Федеральной службе по надзору в сфере связи, информационных технологий и массовых коммуникаций (Роскомнадзор).
При использовании материалов прямая активная ссылка на издание «Альманах Института коррекционной педагогики / Almanac Institute of special education» обязательна.
Документы могут использоваться только для некоммерческих и личных целей.
Любое коммерческое использование Документов допускается только с письменного разрешения редакции. При полной или частичной перепечатке (републикации) материалов в Интернет активная прямая ссылка на «Альманах Института коррекционной педагогики» обязательна.
При полной или частичной перепечатке (републикации) материалов в Интернет активная прямая ссылка на «Альманах Института коррекционной педагогики» обязательна.
Эмоциональные нарушения при БАС — Информационный портал о БАС
Данный раздел поможет справиться с наиболее трудными эмоциональными реакциями, которые могут возникнуть после постановки диагноза.
Каждый человек уникален, и личная реакция на диагноз будет зависеть от определенных обстоятельств, культурных и религиозных особенностей жизни конкретного человека с БАС. Что бы вы ни чувствовали в течение следующих недель и месяцев помните, что вы не один и всегда можете рассчитывать на помощь и поддержку.
Нормальные реакции
Диагноз БАС для большинства людей становится шоком и требует определенного времени для осознания. Некоторые болеющие после длительного периода неуверенности испытывают облегчение. Как только ситуация станет полностью известна, человек сможет начать действовать, чтобы создать максимально возможный уровень комфорта дальнейшей жизни.
По мере осознания диагноза и его значения болеющий будет испытывать целый спектр разнообразных эмоций. Как правило, эмоциональное состояние характеризуется наличием одновременно нескольких реакций таких, как гнев или чувство вины.
Человек с БАС может испытывать следующие эмоции:
- шоковая реакция на диагноз;
- страх за свое будущее;
- отрицание;
- беспокойство за членов семьи, детей или друзей;
- грусть от осознания того, что планы на будущее придется пересмотреть;
- чувство гнева в отношении медицинских работников или членов семьи и друзей;
- изоляция из-за ощущения, что он не такой, как другие;
- сильное чувство печали;
- чувство вины в связи с осознанием того, что он стал причиной стресса и переживаний других людей;
- облегчение от осознания того, что члены семьи в курсе ситуации.
Ощущение опустошенности
Некоторые или все эти реакции могут быть очень сильными, поэтому необходимо быть готовым работать с ними в своем индивидуальном темпе.
Продолжать думать позитивно при наличии заболевания, снижающего продолжительность жизни, может быть очень трудно, но нужно помнить, что всегда можно рассчитывать на помощь.
Обсуждение переживаний человека с БАС с близкими является жизненно важным. БАС затрагивает также и их, поэтому делиться всеми своими эмоциями для взаимной поддержки просто необходимо. Возможно, члены семьи и близкие будут стремиться самостоятельно найти информацию о заболевании и попытаются обратиться в службы поддержки до того, как болеющий сам будет готов это сделать. У них всегда будут собственные вопросы о том, что происходит, и поиск информации поможет им приспособиться к новой ситуации.
Как справиться с подобными деликатными вопросами, можно прочитать в материале «Отношения с семьей и друзьями»
Если супруг или члены семьи поддерживают болеющего, стоит предложить им ознакомиться с информацией для лиц, осуществляющих уход, а также с советами по решению эмоциональных и практических вопросов, возникающих в процессе ухода.
Информацию для лиц, осуществляющих уход, можно найти в разделе «Близким и ухаживающим»
Иногда у человека с БАС, возможно, будут возникать приступы неадекватного смеха или плача, которые трудно остановить и которые будут создавать неудобство для него и окружающих, не понимающих природу данного явления. Такое состояние называется эмоциональной лабильностью (также оно известно как псевдо-бульбарный синдром) и является частью симптоматики БАС, однако встречается не у всех болеющих.
В основе эмоциональной лабильности лежит нарушение в проводящих путях между корой и стволом головного мозга. Эти реакции не отражают текущее самочувствие больного. К примеру, человек с БАС может испытывать приступы неконтролируемого смеха на фоне плохого самочувствия или плакать на фоне повышенного настроения.
В большинстве случаев данные симптомы со временем проходят, однако если эти реакции сохраняются слишком долго и вызывают беспокойство, необходимо обратиться к лечащему врачу. Если у врача нет опыта работы с эмоциональной лабильностью, нужно поговорить с сотрудником многопрофильной команды, обладающим опытом работы с неврологическими расстройствами. Например, со специалистами Службы помощи в Москве или Санкт-Петербурге.
Например, со специалистами Службы помощи в Москве или Санкт-Петербурге.
Узнайте подробнее в разделе «Где получить помощь»
Понимание симптомов способствует сглаживанию последствий их проявления как для человека с БАС, так и для членов семьи. Если эмоциональная лабильность ограничивает жизнь людей с БАС, эффективна лекарственная терапия.
У некоторых болеющих отмечаются изменения мышления и сознания (когнитивные нарушения). В этих случаях эмоциональная лабильность встречается гораздо чаще. Помните, что наличие эмоциональной лабильности само по себе не является признаком когнитивных нарушений.
Узнайте больше в разделе «Проблемы при БАС»
Депрессия
При наличии любого серьезного заболевания приступы подавленного настроения встречаются очень часто.
Если восстановление после периодов пониженного настроения дается с трудом, возможно, пришло время обратиться за помощью. Обязательно нужно принять во внимание такие признаки, как:
- проблемы с засыпанием;
- отсутствие интереса к чему-либо;
- снижение аппетита;
- нехватка энергии.

Не следует забывать, что данные симптомы могут быть следствием физического самочувствия, а не только депрессии. В любом случае, если они сохраняются слишком долго и доставляют неудобство, необходимо обратиться за помощью. Нет причин бороться с данными симптомами в одиночку, когда существуют эффективные методы лекарственной терапии. Проконсультируйтесь с сотрудниками своей многопрофильной команды, например, со специалистами Служб помощи больным БАС в Москве и Санкт-Петербурге.
Узнайте подробнее в разделе «Где получить помощь»
Интимная жизнь
Физическая близость очень важна для многих из нас. Прикосновения и близкие контакты с партнером могут быть одним из основных способов выражения эмоциональной поддержки. Близость не всегда подразумевает половой акт, кроме случаев, когда он является особенно важной составляющей эмоциональной жизни. Тем не менее, многие люди с БАС обеспокоены влиянием болезни на их половую жизнь.
БАС не оказывает прямого воздействия на сексуальную функцию, однако ограничения в движении создают дополнительные трудности в процессе полового акта. Отрытое обсуждение проблемы с партнером поможет обоим преодолеть затруднения.
Отрытое обсуждение проблемы с партнером поможет обоим преодолеть затруднения.
Информацию об интимной жизни и отношениях при БАС можно найти в материале «Интимная жизнь и взаимоотношения»
Получить ответы на более конкретные вопросы можно в том числе у специалистов Служб помощи больным БАС в Москве и Санкт-Петербурге.
Обдумывание ситуации и планирование
БАС может перевернуть жизнь человека, однако это не повод отказываться от планирования будущего. Чем больше люди знают о заболевании, тем лучше могут справиться с его негативными последствиями, найти поддержку и достичь максимально высокого уровня жизни.
Многие болеющие БАС отказываются признавать всю серьезность заболевания и часто задаются вопросом: «Почему я?». Это нормальная ситуация и ее можно понять, однако слишком длительная фиксация на этих мыслях препятствует решению возникающих проблем. БАС всегда на шаг впереди человека, несмотря на то, что у каждого болезнь развивается индивидуально. Заболевание непредсказуемо и в некоторых случаях прогрессирует очень быстро. Всегда следует представлять себе, какие решение придется принять в будущем.
Всегда следует представлять себе, какие решение придется принять в будущем.
Более позитивному восприятию ситуации способствует следующее:
Осознание и принятие изменений:
- адаптация к возникающим изменениями и фокусирование на текущем, а не прошлом состоянии;
- согласие принять помощь с целью облегчения жизни, например, используя приспособления для ходьбы или инвалидное кресло для более безопасного передвижения;
- осознание, что принять ситуацию не значит сдаться;
- смена позиции «Почему я?» на «Что я могу с этим сделать?»
Принятие решений:
- происходит более адекватно при условии обсуждения с близкими и сотрудниками многопрофильной команды, однако последнее слово всегда остается за человеком с БАС;
- должно быть гибким, поскольку некоторые решения по мере прогрессирования симптомов нужно будет пересмотреть.
Сохранение контроля:
- необходимо стремиться и дальше участвовать в социальной жизни, поскольку БАС только способствует изоляции;
- смех помогает преодолению трудных ситуаций;
- нужно смотреть вперед и планировать, чтобы убедиться, что необходимая поддержка будет обеспечена в нужное время.

Узнайте больше в материале «Изменение жизненных планов и планирование ресурсов»
Эмоциональная поддержка и рекомендации
Лечащий врач и сотрудники многопрофильной команды могут обеспечить профессиональную поддержку, начиная от способов решения эмоциональных проблем и до назначения лекарственных препаратов.
Если человек с БАС испытывает чрезмерное эмоциональное потрясение, нужно обратиться к лечащему врачу за направлением к психологу. Многие хосписы и команды паллиативного ухода предлагают помощь психологов и священников.
Методы комплементарной терапии у некоторых людей с БАС способствуют облегчению стресса и восстановлению спокойствия. Но обязательно необходимо убедиться, что специалисты, к которым собирается обратиться болеющий, имеют необходимые лицензии и сертификаты.
Службы помощи больным БАС в Москве и Санкт-Петербурге готов помочь, предоставив всю необходимую информацию и рекомендации, а также оказав профессиональную поддержку. Вступив в местную группу БАС, можно познакомиться с другими людьми с этим заболеванием, которые поделятся собственным опытом.
Ключевые моменты:
- Какие бы эмоции ни испытывал человек с БАС, он должен помнить, что он не один и что эти эмоции являются нормальной реакцией на новые шокирующие обстоятельства. Если болеющий чувствует, что не может преодолеть эти состояния, нужно связаться с сотрудниками многопрофильной команды, например, специалистами Службы помощи больным БАС в Москве или Санкт-Петербурге.
- Общение с близкими людьми и сотрудниками многопрофильной команды является ключевыми элементом разрешения возникающих эмоциональных проблем.
- Информацию о том, как лучше обсудить волнующие темы с близкими, можно найти в материале «Отношения с семьей и друзьями«.Отношения с семьей и друзьями
- Если перечисленные в статье состояния сохраняются слишком долго и человек с БАС понимает, что не может с ними разобраться, стоит связаться с сотрудниками многопрофильной команды.
Эмоциональные нарушения, личностные особенности и качество жизни у подростков с психосоматическими расстройствами
1. Аведисова A.C. Обзор современных концепций, приоритетных при психофармакотерапии больных с пограничными психическими расстройствами // Российский психиатрический журнал. 2000. — № 4. -С. 75-79.
Аведисова A.C. Обзор современных концепций, приоритетных при психофармакотерапии больных с пограничными психическими расстройствами // Российский психиатрический журнал. 2000. — № 4. -С. 75-79.
2. Авруцкий Г.Я., Прохорова И.С., Райский В.А. Роль соматических факторов в клинике и терапии так называемых маскированных депрессий // Журнал невропатологии и психиатрии им. С.С. Корсакова. 1987. -T. LXXXVII, № 4. — С. 573-578.
3. Аграновский M.JL, Арзикулов А.Ш., Мадьярова Б.У. Динамика акцентуации характера в подростковом возрасте // Социальная и клиническая психиатрия. 2002. — № 2. — С. 95-96.
4. Акжигитов Р.Г. Возрастные, клинические и терапевтические аспекты тревоги в общемедицинской практике // Лечащий врач. 2001. — № 2. -С. 31-35.
5. Александровский Ю.А. Пограничные психические расстройства при соматических заболеваниях // Психиатрия и психофармакотерапия. -2002.-Т. 4, № 1. С. 4-7.
6. Алексеев C.B., Янушанец О.И., АзыдоваГ.В., Федорова И.А., Эрднеева С.М. Изучение качества жизни детей как одна из задач экологии ребенка // Материалы конференции «Социальная педиатрия -проблемы, поиски, решения». СПб.: ГПМА, 2000. — С. 140-141.
СПб.: ГПМА, 2000. — С. 140-141.
7. Антропов Ю.Ф. Невротическая депрессия у детей и подростков. М.: изд-во Медпрактика, 2000. — 152 с.
8. Антропов Ю.Ф. Психосоматические расстройства у детей и подростков (Клиника, патогенез, систематика и дифференцированная терапия). М., 1997. -198 с.
9. Антропов Ю.Ф., Аветисян Г.А. Психосоматический аспект алопеции у детей // Материалы конференции «Перинатальная психология и медицина. Психосоматические расстройства в акушерстве, гинекологии, педиатрии и терапии». Часть 1. Иваново, 2001. — С. 241-243.
10. Антропов Ю.Ф., Дядик Т.Г. Лечение у девушек нарушений менструального цикла, обусловленных депрессией // Вопросы социальной и клинической психиатрии и наркологии: Сборник научных работ.-М., 2000.-С. 319.
11. Антропов Ю.Ф., Карпина Л.М. Аффективные нарушения и расстройства желудочно-кишечного тракта у детей и подростков // Педиатрия. 1997. -№ 3. — С. 52-56.
12. Антропов Ю.Ф., Шевченко Ю.С. Клиника психосоматических расстройств у подростков // Последипломное медицинское образование на современном этапе. М., 2000. — С. 347-351.
М., 2000. — С. 347-351.
13. Антропов Ю.Ф., Шевченко Ю.С. Психосоматические расстройства и патологические привычные действия у детей и подростков. М.: Издательство Института Психотерапии, Издательство НГМА, 2000. -320 с.
14. АсановаЛ.А. Аффективная патология и нарушения менструального цикла // Актуальные вопросы психотерапии психосоматических расстройств: Тезисы докладов конференции (часть 1). Минск, 2001. -С. 37.
15. Астапов В.М. Тревожность у детей. М., 2001. — 160 с.
16. Атаманов A.A., Буйков В.А. Особенности тревожных синдромов при психосоматических заболеваниях: о правомочности понятия «психосоматическая тревога» // Социальная и клиническая психиатрия.2000.-№4.-С. 16-20.
17. Ахмадуллина Г.Х., Крюкова А .Я. Тип отношения к болезни у молодых // Юбилейная научно-практическая конференция: Сборник научных трудов. -Уфа, 1997.- С. 122-124.
18. Березанцев А.Ю. Психосоматические и соматоформные расстройства (аналитический обзор, часть 1) // Российский психиатрический журнал. 2001. № 3. — С. 61-69; (часть 2) // Российский психиатрический журнал. -2001.-№4.-С. 51-63.
2001. № 3. — С. 61-69; (часть 2) // Российский психиатрический журнал. -2001.-№4.-С. 51-63.
19. Березанцев А.Ю. Теоретические и клинические аспекты соматоформных расстройств и психосоматики (Сообщение 2) // Российский психиатрический журнал. 2001. — № 6. — С. 4-8.
20. Благовидова О.Б. Аффективные расстройства при гипертонической болезни (психосоматические аспекты) // Диссертация канд. мед. наук. -М., 2000. 164 с.
21. Боброва H.A. Психосоматические нарушения, выявленные психиатром в рамках амбулаторного приема // XIII съезд психиатров России, 10-13 октября 2000 г. (материалы съезда). М., 2000. — С. 114-115.
22. Боброва H.A. Психосоматические расстройства у детей и подростков. Диагностика и лечение в условиях детской поликлинике (на модели гастроэнтерологической патологии) // Диссертация канд. мед. наук. М., 2001.-161 с.
23. Богдан М.Н. Эпидемиологический аспект проблемы диагностики пограничных психических расстройств // Журнал неврологии и психиатрии. 1998. — № 3. — С. 35-38.
— С. 35-38.
24. Брязгунов И.П. Между здоровьем и болезнью. Функциональные заболевания в детском возрасте. М., 1995. — 214 с.
25. БылкинаН.Д. Развитие зарубежных психосоматических теорий (аналитический обзор) // Психологический журнал. 1997. — Т.18, № 2. -С. 149-160.
26. Васильев В.А., Ахметов P.A., Моор С.П., Галимова Г.Г., Щукина Г.Г. Некоторые особенности этиологии язвенной болезни 12-перстной кишки у подростков // Юбилейная научно-практическая конференция: Сборник научных трудов. Уфа, 1997. — С. 13-14.
27. Вейн A.M. Нейрогенные и соматические взаимоотношения в клинике // V Всероссийский съезд невропатологов и психиатров. М., 1985. -Том III. — С. 24-25.
28. Вейн А.М. Психосоматические отношения // Заболевания вегетативной нервной системы. -М.: Медицина, 1991. С. 374-384.
29. Вертоградова О.П. Возможные подходы к типологии депрессий // Депрессия (психопатология, патогенез): Труды Московского НИИ психиатрии МЗ РСФСР. М., 1980. — Том 91. — С. 9-16.
30. Вертоградова О.П. К проблеме депрессии в общемедицинской практике // Депрессия в амбулаторной и общесоматической практике. М., 1984. -С. 12-17.
Вертоградова О.П. К проблеме депрессии в общемедицинской практике // Депрессия в амбулаторной и общесоматической практике. М., 1984. -С. 12-17.
31. Вертоградова О.П. К соотношению психосоматических и аффективных расстройств // Y Всероссийский съезд невропатологов и психиатров. М., 1985.-ТомIII.-С. 26-27.
32. Вертоградова О.П. Общие принципы терапии и прогноза депрессий // Психопатологические и патогенетические аспекты прогноза и терапии депрессий (сборник научных трудов под редакцией Ковалева В.В.). -Московский НИИ психиатрии МЗ РСФСР. 1985. — С. 5-10.
33. Вертоградова О.П. Психосоматические расстройства и депрессия // VIII Всесоюзный съезд невропатологов, психиатров и наркологов. М., 1988.-Т. III. — С. 226-228.
34. Вертоградова О.П. Тревожно-фобические расстройства и депрессия // Тревога и обсессии. Под редакцией Смулевича А.Б. — М., 1998. — С. 113131.
35. Вертоградова О.П., Шахматов Н.Ф., Сосюкало О.Д. Возрастные аспекты проблемы депрессий // Возрастные аспекты депрессий (сборник научных трудов под редакцией Ковалева В. В.). Московский НИИ психиатрии МЗ РСФСР. — 1987. — С. 5-14.
В.). Московский НИИ психиатрии МЗ РСФСР. — 1987. — С. 5-14.
36. Волков В.Т., Стрелис А.К., Караваева Е.В., Тетенев Ф.Ф. Личность пациента и болезнь. Томск: Сибирский медицинский университет, 1995. -328 е.: ил.
37. Володин B.C. Концепция качества жизни при психосоматических расстройствах // Материалы Всероссийского симпозиума «Психосоматические расстройства: системный подход». Курск: КГМУ, 2001.-С. 63-64.
38. Волошин В.М., Казаковцев Б.А., Шевченко Ю.С., Северный A.A. Состояние и перспективы развития детской психиатрической службы в России // Социальная и клиническая психиатрия. 2002. — № 2. — С. 5-9.
39. Ворон О.С., Холмогорова А.Б., Гаранян Н.Г., Островский И.П. Эмоциональные нарушения у больных с психосоматической патологией // Материалы конференции «Аффективные и шизоаффективные расстройства». Москва. — 2003. — С. 170.
40. Воронина Л.Г., Лендерман Н.Г., Юлтыев A.B. Особенности психофизиологического профиля больных псориазом // Актуальные вопросы военной и практической медицины: Сборник тезисов. -Оренбург, 2000. С. 220-221.
-Оренбург, 2000. С. 220-221.
41. Гаранян Н.Г., Довженко Т.В., Краснов В.Н., Холмогорова А.Б. Роль психотерапии в комплексном лечении депрессий в первичной медицинской сети // Материалы конференции «Аффективные и шизоаффективные расстройства». Москва. — 2003. — С. 171.
42. Гаранян Н.Г., Холмогорова А.Б. Эффективность интегративной когнитивно-динамической модели психотерапии расстройств аффективного спектра // Социальная и клиническая психиатрия. 2000. -№ 4. — С. 45-50.
43. Гарбузов В.И. К проблеме этиопатогенеза, клиники, психопрофилакики и лечения психосоматических состояний у детей и подростков //
44. Психиатрические проблемы педиатрии: Сборник научных трудов. -Ленинград, 1985. С. 62-68.
45. Гарганеева Н.П., Тетенев Ф.Ф. Психосоматическая ориентация в общей врачебной практике // Клиническая медицина. 2001. — № 8. — С. 60-63.
46. Губачев Ю.М., Иовлев Б.В., Карвасарский Б.Д., Разумов С.А., Стабровский Е.М. Эмоциональный стресс в условиях нормы и патологии человека. Л.: Медицина, 1976. — 224 с.
Л.: Медицина, 1976. — 224 с.
47. Губачев Ю.М., Стабровский Е.М. Клинико-физиологические основы психосоматических соотношений. Л.: Медицина, 1981. — 216 с.
48. Гуркин Ю.А. Гинекология для подростков: Руководство для врачей. — СПб.: Фолиант, 1998. 560 с.
49. Гурович И.Я. Взаимодействие общемедицинской и психиатрической помощи и стигма психиатрических расстройств // Русский медицинский журнал. 2001. — Т. 9, № 25. — С. 1202-1203.
50. Гурович И.Я. Психическое здоровье населения и психиатрическая помощь в России // Социальная и клиническая психиатрия. 2001. — № 1. -С. 9-15.
51. Гурович И.Я., Волошин В.М., Голланд В.Б. Актуальные вопросы детской психиатрической службы в России // Социальная и клиническая психиатрия. 2002. — № 2. — С. 15-18.
52. Гурович И.Я., Сторожакова Я.А. Психосоциальная реабилитация в психиатрии // Социальная и клиническая психиатрия. 2001. — № 3. -С. 5-13.
53. Гурович И.Я., Сторожакова Я.А. Социальная психиатрия и социальная работа в психиатрии // Социальная и клиническая психиатрия. — 1998. — №4.-С. 5-20.
— 1998. — №4.-С. 5-20.
54. Гурович И.Я., Шмуклер А.Б. Опросник для оценки социального функционирования и качества жизни психически больных // Социальная и клиническая психиатрия. 1998. — Т. 2, № 2. — С. 35-40.
55. Гурович И.Я., Шмуклер А.Б., Шашкова Н.Г. Социальное функционирование и качество жизни психически больных // Социальная и клиническая психиатрия. 1994. — Т. 4, № 4. — С. 38-45.
56. Десятников В.Ф., Носачев Г.Н., Сидельников В.Я. К вопросу о некоторых вариантах «соматической циклотимии» // Вопросы ранней диагностики психических заболеваний: Труды Московского НИИ психиатрии. М., 1977.-Том78.-С. 120-127.
57. Дмитриева Т.Б. Психогенные депрессии в подростковом и юношеском возрасте (клиника, патогенез и лечение): Автореф. дис. канд. мед. наук. М., 1981.-17 с.
58. Дмитриева Т.Б., Макушкин Е.В., Федина М.А. Расстройства аффективной сферы у детей и подростков (обзор литературы) // Психиатрия и психофармакотерапия. 2001. — Т. 3, № 5. — С. 154-158.
59. Дмитриева Т.Н., Дмитриева И.В., Каткова E.H., Барсукова И.К. Опыт применения опросника для оценки качества жизни детей и подростков с психическими расстройствами (пилотное исследование) // Социальная и клиническая психиатрия. 1999. — № 4. — С. 39-42.
Дмитриева Т.Н., Дмитриева И.В., Каткова E.H., Барсукова И.К. Опыт применения опросника для оценки качества жизни детей и подростков с психическими расстройствами (пилотное исследование) // Социальная и клиническая психиатрия. 1999. — № 4. — С. 39-42.
60. Дмитриева Т.Н., Занозин A.B., Одинцова О.Н., Денисова Е.А., Тюляндина Н.П. Оценка эффективности препарата стрессплант при пограничных психических расстройствах у подростков // Социальная и клиническая психиатрия. 2002. — № 3. — С. 80-84.
61. Довженко Т.В. «Кардиофобический синдром» в структуре соматизированных депрессий // Возрастные аспекты депрессий (сборник научных трудов под редакцией Ковалева В.В.). Московский НИИ психиатрии МЗ РСФСР. — 1987. — С. 77-82.
62. Дороженок И.Ю. Психосоматические соотношения в клинике псориаза и экземы // Материалы Всероссийского симпозиума «Психосоматические расстройства: системный подход». Курск: КГМУ, 2001. — С. 86-88.
63. Дубницкая Э.Б. Психосоматические соотношения при депрессиях у больных с соматическими заболеваниями // Психиатрия и психофармакотерапия. 2000. — Т. 2, № 2. — С. 40-45.
2000. — Т. 2, № 2. — С. 40-45.
64. Дятченко Я.Н., Каганова Т.И. Психотерапевтическая коррекция семьи детей с хроническими психосоматическими заболеваниями // Первый Всероссийский съезд врачей общей практики (сборник тезисов и статей). Самара, 2000. — С. 132-133.
65. Елецкий В.Ю. Пограничные психические расстройства у больных с хроническими дерматозами // VIII Всесоюзный съезд невропатологов, психиатров и наркологов. М., 1988. — Т. III. — С. 192-193.
66. Елисеев A.C., Магжанов Р.В., Хурамшин И.Ш., Акбашев А.Р., МаганевВ.А. Психосоматические нарушения в клинике внутренних болезней // Материалы научно-практической конференции «Актуальные вопросы курортологии и физиотерапии». Уфа, 1997. — С. 112-113.
67. Ермолина JI. А., Волошин В.М. Клинико-эпидемиологическая характеристика аффективных расстройств у подростков // Возрастные аспекты депрессий (сборник научных трудов под редакцией Ковалева В.В.). Московский НИИ психиатрии МЗ РСФСР. — 1987. -С. 40-44.
68. Есаян Н. Ф. Психосоматика детского возраста и психоанализ // Российский психоаналитический вестник. 1994. — № 3-4. — С. 71-76.
Ф. Психосоматика детского возраста и психоанализ // Российский психоаналитический вестник. 1994. — № 3-4. — С. 71-76.
69. Ефимов Ю.А. Возможность диагностики донозологического этапа развития психосоматических заболеваний // VIII Всесоюзный съезд невропатологов, психиатров и наркологов. М., 1988. — Том II. — С. 193195.
70. Жарикова Н.М., Перожок И.Л. Проблема связей психической и соматической патологии // Клиническая медицина. 1986. — Т. LXIV, №7.-С. 19-23.
71. Завьялов A.B., Силина Л.В. Психосоматические нарушения у больных псориазом разной степени тяжести // Материалы Всероссийского симпозиума «Психосоматические расстройства: системный подход». -Курск: КГМУ, 2001. С. 88-91.
72. Заморев С.И. Психосоматический подход и психотерапия аллергических заболеваний у детей и подростков // Материалы конференции «Социальная педиатрия проблемы, поиски, решения». — СПб., 2000. -С. 105-107.
73. Захаржевский В.Б. Физиологические аспекты соматогений и кортико-висцеральная концепция. СПб.: Наука, 1992. — 56 с.
СПб.: Наука, 1992. — 56 с.
74. Захаров А.И. Происхождение детских неврозов и психотерапия. М.: Изд-во ЭКСМО-Пресс, 2000. — 448 с. (Серия «Мир психологии»),
75. Иванов В.А. Клинические варианты неврозоподобных состояний при язвенной болезни // V Всероссийский съезд невропатологов и психиатров. М., 1985. — Том III. — С. 48-50.
76. Игишева JI.B., Тарасова O.JL, Янко Е.В., Строева В.П. Роль отдельных личностных характеристик в процессе формирования артериальной гипертензии у подростков // Педиатрия. 1998. — № 6. — С. 52-54.
77. Иовчук Н.М., Батыгина Г.З. Депрессии в школьной подростковой популяции // Российский психиатрический журнал. 1999. — № 3. — С. 3740.
78. Иовчук Н.М., Гериш A.A. Соматизированные депрессии у детей и подростков (клиника, профилактика и лечение) // Методические рекомендации. М., 1993. — 20 с.
79. Иовчук Н.М., Северный A.A. Депрессия у детей и подростков («Дефектология» Библиотека журнала. Вып. 2). М.: Школа Пресс, 1999. -80 с.
80. Исаев Д.Н. Психосоматическая медицина детского возраста. СПб: Специальная Литература, 1996. — 454 с.
Исаев Д.Н. Психосоматическая медицина детского возраста. СПб: Специальная Литература, 1996. — 454 с.
81. Исаев Д.Н. Психосоматические расстройства у детей и подростков и психосоматический подход // Социальная и клиническая психиатрия. -2002.-№2.-С. 36-39.
82. Кабанов М.М. Проблема реабилитации психически больных и качество их жизни // Социальная и клиническая психиатрия. 2001. — № 1. — С. 2227.
83. Кабанов М.М. Психосоциальная реабилитация и социальная психиатрия. -СПб., 1998.-256 с.
84. Калачева И.О., Карнаухова E.H., Мазур А.Г. Психогенные расстройства у детей и подростков (вопросы диагностики и реабилитации) // Психиатрия и психофармакотерапия. 2003. — Т. 5, № 1. — С. 23-25.
85. Канторович Н.В. Психогении. Ташкент: Медицина, 1967. — 263 с.
86. Каплан Г., Сэдок Б. Клиническая психиатрия: Пер. с англ. доп. М.: ГЭОТАР МЕДИЦИНА, 1998. — 512 с.
87. Клиническая психология // Под редакцией Перре М., Бауманна У. СПб.: Питер, 2002. — 1312 е.: ил. — (Серия «Мастера психологии»).
88. Ковалев В.В. Психиатрия детского возраста: Руководство для врачей. -М.: Медицина, 1995. 560 е.: ил.
89. Ковалев В.В. Соматопсихический и психосоматический аспекты депрессий у больных общесоматической практики // Депрессия в амбулаторной и общесоматической практике. М., 1984. — С. 5-11.
90. Ковалев В.В., Гурович И.Я. О вне диспансерном разделе психиатрической помощи // Журнал невропатологии и психиатрии им. С.С. Корсакова. -1986. Т. LXXXVI, № 9. — С. 1410-1416.
91. Ковалев В.В., Шевченко Ю.С. Проблема неврозов и неврозоподобных состояний в свете современных представлений детско-подростковой психиатрии // Журнал невропатологии и психиатрии им. С.С. Корсакова. 1991. -№ 6. — С. 127-130.
92. Кондратьев Ф.В. Судебно-психиатрические аспекты качество жизни психических больных // Российский психиатрический журнал. 1999. -№4.-С. 10-14.
93. Коркина М.В., Марилов B.B. Варианты психосоматического развития личности при заболеваниях желудочно-кишечного тракта // Журнал невропатологии и психиатрии им. С.С. Корсакова. 1995. — Т. 95, № 6. -С. 43-47.
С.С. Корсакова. 1995. — Т. 95, № 6. -С. 43-47.
94. Коркина М.В., Марилов В.В. Психогенные заболевания желудочно-кишечного тракта // Психогенные заболевания (труды по медицине). -Тарту, 1987. Выпуск 794. — С. 48-53.
95. Королев Е.Г., Мельников А.Н. Соматические расстройства в структуре соматизированной депрессии // Актуальные вопросы психотерапии психосоматических расстройств: Тезисы докладов конференции (часть 1). -Минск, 2001.-С. 51.
96. Кравченко Н.Е. К проблеме психического здоровья подростков в общей популяции // Материалы XIII съезда психиатров России 10-13 октября 2000 г. М, 2000. — С. 129-130.
97. Краснов В.Н. Депрессии в общемедицинской практике // Психиатрия и психофармакотерапия. 2002. — Т. 4, № 5. — С. 181-183.
98. Краснов В.Н. Научно-практическая программа «Выявление и лечение депрессий в первичной медицинской сети» // Социальная и клиническая психиатрия. 1999. — № 4. — С. 5-9.
99. Краснов В.Н. Организационные вопросы помощи больным депрессией // Психиатрия и психофармакотерапия. 2001. — Т. 3, № 5. — С. 152-154.
2001. — Т. 3, № 5. — С. 152-154.
100. Краснов В.Н. Охрана психического здоровья общая ответственность // Социальная и клиническая психиатрия. — 2001. — № 2. — С. 5-7.
101. Краснов В.Н. Психиатрические расстройства в общей медицинской практике // Русский медицинский журнал. 2001. — Т. 9, № 25. — С. 11871191.
102. Краснов В.Н. Современные подходы к терапии депрессий // Русский медицинский журнал. 2002. — Т. 10, № 12-13. — С. 553-555.
103. Краснов В.Н., Палеев Н.Р., Подрезова JI.A., Черейская Н.К., Янковская М.О., Мартынова Н.В. Непсихотические психические расстройства в терапевтической практике // Пособие для врачей. М., 1995. — 24 с.
104. Кришталь В.В. Психосоматическая патология: генез и подходы к коррекции // Международный медицинский журнал. 2001. — Т. 7, № 1. -С. 37-40.
105. Лакосина Н.Д. Психосоматические взаимоотношения на разных этапах невротической депрессии // Актуальные проблемы соматопсихиатрии и психосоматики. Всесоюзное научное общество психиатров (тезисы докладов), г. Челябинск. — М., 1990. — С. 140-141.
Челябинск. — М., 1990. — С. 140-141.
106. Лебедева Л.А. К проблеме психосоматических расстройств в клинике нервно-психических заболеваний // Материалы XXIV областной научно-практической конференции «Аффективные расстройства в психиатрии и наркологии». Пенза, 1995.-С. 106-108.
107. Леонгард К. Акцентуированные личности: Пер. с нем. Киев, 1981. -392 с.
108. ЛипкинаН.Н. Влияние психологических и психопатологических особенностей на качество жизни больных язвенной болезнью 12-ти перстной кишки // Здравоохранение Беларуси. 2000. — № 10. — С. 4-7.
109. Личко А.Е. Акцентуации характера как концепция в психиатрии и медицинской психологии // Обозрение психиатрии и медицинской психологии им. В.М. Бехтерева. 1993. — № 1. — С. 5-17.
110. Личко А.Е. Психопатии и акцентуации характера у подростков. Л.: Медицина, 1983. — 256 с.
111. Личко А.Е., Иванов Н.Я. Медико-психологическое обследование соматических больных // Журнал невропатологии и психиатрии им. С.С. Корсакова. 1980. — № 8. — С. 1195-1198.
1980. — № 8. — С. 1195-1198.
112. Личко А.Е., Иванов Н.Я., Калитеевская Е.Р. Влияние хронических психосоматических расстройств на формирование акцентуаций характера у подростков // V Всероссийский съезд невропатологов и психиатров. -М., 1985. Том III. — С. 98-99.
113. Лурия P.A. Внутренняя картина болезни и иатрогенные заболевания. -М., Медицина. 1977. — 111 с.
114. Львов А.Н. Особенности психосоматического статуса у больных атопическим дерматитом и пути их комплексной терапии // Диссертация канд. мед. наук. М., 2001. — 178 с.
115. Марилов В.В. Закономерности формирования психосоматозов // Актуальные проблемы соматопсихиатрии и психосоматики. -Всесоюзное научное общество психиатров (тезисы докладов), г. Челябинск. М., 1990. — С. 153-155.
116. Марковская Н.С. Соматопсихические нарушения и их лечение // Актуальные проблемы соматопсихиатрии и психосоматики. -Всесоюзное научное общество психиатров (тезисы докладов), г. Челябинск.-М., 1990.-С. 155-156.
117. Мартынов А.И., Степура О.Б., Пак JI.C., Акатова Е.В., Мельник О.О. Влияние терапии на качество жизни кардиологических больных // Российские медицинские вести. 1999. — № 1. — С. 28-34.
Мартынов А.И., Степура О.Б., Пак JI.C., Акатова Е.В., Мельник О.О. Влияние терапии на качество жизни кардиологических больных // Российские медицинские вести. 1999. — № 1. — С. 28-34.
118. Менделевич В.Д., Соловьева СЛ. Неврозология и психосоматическая медицина. М.: МЕДпресс-информ, 2002. — 608 с.
119. Менцель К., Тонкова Ямпольская Р.В. Психосоматические проблемы в педиатрии // Российский педиатрический журнал. — 1998. — № 5. — С. 6365.
120. Микиртумов Б.Е. Анализ роли и механизма действия психической травмы в происхождении ювенильных кровотечений // Психиатрические проблемы педиатрии: Сборник научных трудов. Ленинград, 1985. -С. 27-32.
121. Микиртумов Б.Е. Нарушение учебной деятельности при расстройствах менструального цикла // Актуальные вопросы неврологии и психиатрии детского возраста (тезисы докладов). Ташкент, 1984. — С. 228-229.
122. Михалина A.M., Денисенко Д.М. Роль микросоциальной среды в генезе психосоматических расстройств у подростков // Медицина сегодня и завтра. -1998.-№ 1.-С. 129-133.
-1998.-№ 1.-С. 129-133.
123. Мясищев В.Н. Личность и неврозы. Л.: Изд. ЛГУ, 1960. — 426 с.
124. Николаева В.В. Влияние хронической болезни на психику. М.: Издательство Московского университета, 1987. — 168 с.
125. Новик А.А, Ионова Т.И. Руководство по исследованию качества жизни в медицине. СПб.: «Нева»; М.: «Олма — Пресс Звездный мир», 2002. -320 с.
126. Обухов С.Г. Психосоматические расстройства у подростков, проживающих в радиационно-загрязненных районах // Российский психиатрический журнал. 1997. — № 3. — С. 30-33.
127. Озерецковский С.Д. Скрытые депрессии у подростков и нарушения школьного поведения // Актуальные вопросы неврологии и психиатрии детского возраста (тезисы докладов). Ташкент, 1984. — С. 186-187.
128. Остроглазов В.Г. Маскированные депрессии в амбулаторно-поликлиническом звене общемедицинской сети // Журнал невропатологии и психиатрии им. С.С. Корсакова. 1979. — T. LXXIX, № 4. — С. 438-444.
129. Оудсхоорн Д.Н. (Oudshoorn D.N.) Детская и подростковая психиатрия // Социальная и клиническая психиатрия. М., 1993. — 319 с.
М., 1993. — 319 с.
130. ПалеевН.Р., Краснов В.Н., Подрезова JI.A., Черейская Н.К., Мартынова Н.В. Проблемы психосоматики и соматопсихиатрии в клинике внутренних болезней // Вестник Российской академии медицинских наук. 1998. — № 5. — С. 3-7.
131. Парцерняк С.А,, Калашникова Е.О. Регуляторные нарушения в патогенезе психосоматических расстройств // Вестник Российской военно-медицинской академии. 2000. — № 1. — С. 77-81.
132. Первин JL, Джон О. Психология личности: Теория и исследования. Пер. с англ. М.: Аспект Пресс, 2000. — 607 с.
133. Петрова H.H., Белякова A.B. Качество жизни детей с заболеваниями сердечно-сосудистой системы // Педиатрия. 1998. — № 6. — С. 4-7.
134. Петрова H.H., Белякова A.B., Никольский М.А. Качество жизни детей с хроническими психосоматическими заболеваниями // Ученые записки СПбГМУ им. Павлова. 2000. — Т. VII, № 4. — С. 84-86.
135. Петрова H.H., Никольский М.А., Чехлатый Е.И. Биопсихосоциальные аспекты бронхиальной астмы у детей // Материалы конференции «Психотерапия и клиническая психология в общемедицинской практике». СПб — Иваново, 2000. — С. 127.
СПб — Иваново, 2000. — С. 127.
136. Подростковая медицина: Руководство для врачей // Под ред. проф. Левиной Л.И. СПб.: Специальная литература, 1999. — 731 е.: ил.
137. Прихожан A.M. Применение методов прямого оценивания в работе школьного психолога // Научно-методические основы использования в школьной психологической службе конкретных психодиагностических методик.-М., 1988.-С. 110-118.
138. Провоторов В.М., Кравченко А.Я., Будневский A.B., Алехина О.Д., Грекова Т.И. Качество жизни больных, перенесших инфаркт миокарда // Клиническая медицина. 1998. — № 11. — С. 25-27.
139. Провоторов В.М., Львович Я.Л., Будневский A.B. Системный анализ психосоматических соотношений в клинике внутренних болезней. -Воронеж. 2001.-176 с.
140. Психотерапия детей и подростков: Пер. с нем, // Под редакцией X. Ремшмидта. М.: Мир, 2000. — 656 е.: ил.
141. Раева Т.В. Психические нарушения при хронических кожных заболеваниях у подростков // Диссертация канд. мед. наук. Тюмень, 1998. -159 с.
-159 с.
142. Рогов Е.И. Настольная книга практического психолога. Учебное пособие: В 2 кн. Кн. 1. — М.: ВЛАДОС-ПРЕСС, 2002. — 384 е., ил.
143. Ромасенко Л.В. Междисциплинарные проблемы диагностики и терапии психосоматических расстройств // Российский психиатрический журнал. -1999.-№2.-С. 54-57.
144. Северный A.A., Брутман В.И., Белозеров Ю.М., Киреева И.П. Психические расстройства в педиатрической клинике // Журнал неврологии и психиатрии. 1998. — № 5. — С. 35-38.
145. Северный A.A., Иовчук Н.М. О проблеме «маскированной мании» // Актуальные вопросы психиатрии. Таллин, 1984. — Т. 2. — С. 137-139.
146. Северный A.A., Иовчук Н.М., Киреева И.П., Брутман В.И. Вегетативно-сосудистые расстройства как проявление патологического реагирования у подростков // Российский психиатрический журнал. 1999. — № 3. -С. 43-45.
147. Семке В.Я., Куприянова И.Е., Трусов В.Б. Качество жизни как критерий психического здоровья женщин // Сибирский вестник психиатрии и наркологии. 1999. — № 1. — С. 37-41.
1999. — № 1. — С. 37-41.
148. Сидоров П.И., Соловьев А.Г., Гузенко O.A., Кирпич И.А., Пономарев O.A. Оценка социального функционирования психически больных // Медицинская помощь. 2001. — № 1. — С. 4-6.
149. Скрипкин Ю.К., Хамаганова И.В., Павлова О.В. К вопросу о психопатологических расстройствах у больных хроническими дерматозами // Материалы Всероссийского симпозиума «Психосоматические расстройства: системный подход». Курск: КГМУ, 2001.-С. 171-174.
150. Смирнова Г.И., Ботвиньев O.K., Ляликова В.Б., Сулаберидзе И.Э., Кирдяшкина В.В. Возможность коррекции психосоматических нарушений у детей и подростков с гастроэнтерологической патологией // Лечащий врач. 2001. — № 9. — С. 62-63.
151. Смулевич А.Б. Депрессии в общей медицине: Руководство для врачей. -М.: Медицинское информационное агентство, 2001. 256 е.: ил.
152. Смулевич А.Б. Клиника и систематика депрессий у соматически больных // Современная психиатрия. 1998. — № 2. — С. 4-9.
153. Смулевич А.Б. Психосоматические расстройства // Психиатрия и психофармакотерапия. 2000. — Т. 2, № 2. — С. 35-40.
2000. — Т. 2, № 2. — С. 35-40.
154. Смулевич А.Б., Дробижев М.Ю. Депрессии при соматических заболеваниях (диагностика и лечение) // Русский медицинский журнал. -1996.- №5(1). -С. 4-10.
155. Смулевич А.Б., Сыркин А.Л., Козырев В.Н., Дробижев М.Ю. Психофармакотерапия и проблема организации психиатрической помощи в соматическом стационаре // Клиническая медицина. 2000. — № 10. — С. 22-27.
156. Соколова Е.Т., Николаева В.В. Особенности личности при пограничных расстройствах и соматических заболеваниях. М., 1995. — 360 с.
157. Солохина Т.А., Шевченко Л.С, Сейку Ю.В., Рытник Э.Г., Беседина Л.В., Вещугина Т.С. Качество жизни родственников психически больных // Журнал неврологии и психиатрии. 1998. — № 6. — С. 42-46.
158. Сосюкало О.Д., Кашникова A.A., Татарова И.Н. Психопатоподобные эквиваленты депрессии у детей и подростков // Журнал невропатологии и психиатрии им. С.С. Корсакова. 1983. — T. LXXXIII, № 10. — С. 15221526.
159. Сухарева Г.Е. Клинические лекции по психиатрии детского возраста. -М., 1959.-Т. 2.-406 с.
-М., 1959.-Т. 2.-406 с.
160. Сухотина Н.К. Социально-стрессогенные факторы и невротические расстройства среди детей и подростков // Материалы XIII съезда психиатров России 10-13 октября 2000 г. М., 2000. — С. 114.
161. Сятковский В.А., Азарова JI.A., Сятковская Н.В., Василенко Л.П. Психосоматические заболевания: современный взгляд на развитие и состояние проблемы // Медицинские новости. 1999. — № 4. — С. 3-8.
162. Тиганов A.C., Воробьев А.И., Беленков Ю.Н., Зайцев В.П., Тхостов А.Ш., Тищенко П.Д. Круглый стол. Качество жизни (методологические проблемы и перспективы исследования) // Психические расстройства и сердечно-сосудистая патология. М., 1994. — С.166-180.
163. Тимиргалеева Т.В. Клинико-психологические особенности детей и подростков школьного возраста // Здравоохранение Башкортостана (спецвыпуск). 2000. — № 2. — С. 215-217.
164. Тончий Н.В., Абрамичев А.П. Психосоматические расстройства в практике семейного врача // Материалы XXIV областной научно-практической конференции «Аффективные расстройства в психиатрии и наркологии». Пенза, 1995. — С. 88-90.
Пенза, 1995. — С. 88-90.
165. Тополянский В.Д., Струковская М.В. Психосоматические расстройства. -М.: Медицина, 1986. 384 с.
166. Торба В.А., Демичева З.В., Лебедев В.Е. Психогенные депрессии при соматических заболеваниях // V Всероссийский съезд невропатологов и психиатров. М., 1985. — Том III. — С. 146-147.
167. Торопова Н.П., Синявская O.A. Экзема и нейродермит у детей. -Екатеринбург, 1993.-447 е.; ил.
168. Тхостов А.Ш. Психология телесности: (Учебное пособие по специальностям «Психология», «Клиническая психология»). М.: Смысл, 2002. — 287 е.: ил.
169. Урсова Л.Г. Нарушение психической деятельности при псориазе // Материалы XIII съезда психиатров России 10-13 октября 2000 г. М., 2000.-С. 94.
170. Усов М.Г. Поло-возрастная структура депрессий у подростков // Возрастные аспекты депрессий (сборник научных трудов под редакцией Ковалева В.В.). Московский НИИ психиатрии МЗ РСФСР. — 1987. -С. 44-47.
171. Ушаков Г.К. Пограничные нервно-психические расстройства. 2-е изд. -М.: Медицина, 1987. — 304 е.; ил.
2-е изд. -М.: Медицина, 1987. — 304 е.; ил.
172. Филякова Е.Г. Психотерапевтическая работа с психосоматическими семьями // Школа здоровья. 1998. — Т. 5, № 3-4. — С. 227-233.
173. Хайрнасов P.P. Психологические особенности больных псориазом // Материалы конференции «Психотерапия и клиническая психология в общемедицинской практике». СПб — Иваново, 2000. — С. 401.
174. Холмогорова А.Б. Биопсихосоциальная модель, как методологическая основа изучения психических расстройств // Социальная и клиническая психиатрия. 2002. — № 3. — С. 97-104.
175. Холмогорова А.Б., Воликова C.B. Эмоциональные коммуникации в семьях больных соматоформными расстройствами // Социальная и клиническая психиатрия. 2000. — № 4. — С. 5-9.
176. Холмогорова А.Б., Гаранян Н.Г. Многофакторная модель депрессивных, тревожных и соматоформных расстройств как основа их интегративной психотерапии // Социальная и клиническая психиатрия. 1998. — № 1. -С. 94-101.
177. Холмогорова А.Б., Гаранян Н.Г. , Довженко Т.В., Воликова C.B., Петрова Г.А., Юдеева Т.Ю. Концепция соматизации: история и современное состояние // Социальная и клиническая психиатрия. 2000. — № 4. -С. 81-97.
, Довженко Т.В., Воликова C.B., Петрова Г.А., Юдеева Т.Ю. Концепция соматизации: история и современное состояние // Социальная и клиническая психиатрия. 2000. — № 4. -С. 81-97.
178. Холмогорова А.Б., Довженко Т.В., Гаранян Н.Г. и др. Взаимодействие специалистов бригады в комплексном лечении психических расстройств // Социальная и клиническая психиатрия. 2002. — № 4. — С. 61-65.
179. Хохлов JI.K., Хохлов A.JI. О психосоматических и социопсихических отношениях в современный период // Материалы XIII съезда психиатров России 10-13 октября 2000 г. -М., 2000. С. 95.
180. Ширин Ю.В. Психотерапия при психосоматическом заболевании (язвенная болезнь двенадцатиперстной кишки) // Журнал неврологии и психиатрии им. С.С. Корсакова. 1995. — № 6. — С. 88-89.
181. Шмуклер А.Б. Проблема использования понятия «качество жизни» в психиатрии // Социальная и клиническая психиатрия. — 1996. Т. 1, № 1. -С. 100-104.
182. Шмуклер А.Б. Социальное функционирование и качество жизни психически больных // Автореферат диссертации на соискание ученой степени доктора медицинских наук. М., 1999. — 45 с.
М., 1999. — 45 с.
183. Эйдемиллер Э.Г., Юстицкис В.В. Психология и психотерапия семьи. 3-е изд. — СПб.: Питер, 2002. — 656 е.: ил.
184. Эмоциональный стресс // Под редакцией Леви Л. труды Международного симпозиума. — Л.: Медицина, 1970. — 327 с.
185. Achenbach Т.М., Edelbrock C.S. Manual for the Child Behavior Checklist and Revised Child Behavior Profile. Queen City Printers Inc., Burlington. -1983.
186. Ackerman N.W. The psychodynamics of family life; diagnosis and treatment of family relationships. New York: Basic books, 1958. — 379 p.
187. Alexander F. Psychosomatic medicine, its principles and applications. New York, Norton, 1950. — 300 p.: ill.
188. Apley J. Psychosomatic disorders in childhood: Who? When? and How? // Pediatrics. — 1979. — Vol. 8., № 1. -P. 104-113.
189. Apley J., Hale B. Children with recurrent abdominal pain: how do they grow up // British medical Journal. 1973. — Vol. 3. — P. 7-9.
190. Bakwin H. Depression. A mood disorders in children and adolescents // Md State Med. Journal. 1972. — Vol. 21. — P. 55-61.
Journal. 1972. — Vol. 21. — P. 55-61.
191. Bass Ch., Peveler R. and House A. Somatoform disorders: severe psychiatric illnesses neglected by psychiatrists // British Journal of Psychiatry 2001. -Vol. 179-P. 11-14.
192. Beck A. Cognitive therapy and the emotional disorders. New York: International Universities Press, 1976. — 356 p.
193. Blumer D., Heilbronn M. The pain prone disorder: a clinical and psychological profile // Psychosomatics. 1981. — Vol. 22. — P. 395-402.
194. Brautigam W., Christian P. Psychosomatishe Medizin. Stuttgart, New York: George Thieme, 1986. — 350 p.: ill.
195. Butler de J. Phusiopathologie des maladis psichosomatigues et leur traitement. // Journal Med. Chir. Pract. 1986. — Vol. 157, № 4. — P. 170-177.
196. Costello E.J., Costello A.J., Edelbrock C., Burns B.J., Dulcan M.K., Brent D., Janiszewski S. Psychiatric disorders in pediatric primary care. Prevalence and risk factors // Archives of General Psychiatry. 1988. — Vol. 45, № 12. -P. 1107-1116.
-P. 1107-1116.
197. Dunbar F.H. Psychosomatic diagnosis. New York, London, P. B. Hoeber, inc., Medical book dept. of Harper & brothers, 1943. — 741 p.: ill.
198. Engel G.L. Die Notwendigkeit eines neuen medizinischen Modells: Eine Hierausforderung der Biomedizin // H. Keupp (Hrsg.) Normalitaet und Abweichung. München: Urban & Schwarzenberg, 1979. — S. 63-85.
199. Engel G.L. Psychological development in health and disease. Philadelphia, Saunders, 1962. — 435 p.
200. Engel G.L. The clinical application of the biopsychosocial model // American Journal of Psychiatry. 1980. — Vol. 137, № 5. — P. 535-544.
201. Engel G.L. The need for a new medical model: a challenge for biomedicine // Science. 1977.-Vol. 196.-P. 129-136.
202. Engel G.L., Schmale A.H. Psychoanalytic theory of somatic disorder. Conversion, specificity, and the disease onset situation. // Journal Amer. Psychoanal. Assoc. 1967, Apr; 15(2). — P. 344-365.
203. Freud Z. Standard Edition. London, 1957.
London, 1957.
204. Friedman M., Rosenman R.N. Overt behavior pattern in coronary disease. // Journal Amer. Med. Assoc. 1960. — Jul 23; 173. — P. 1320-1325.
205. Garralda E. Psychosomatic aspects of childhood diseases // Medicine international. 1983. — Vol.1, № 34. — P. 1594-1598.
206. Garralda E., Bailey D. Psychosomatic aspects of children’s consultations in primary care // Europ. Arch. Psychiatry. 1987. — Vol. 236, № 5. — P. 319322.
207. Gray J.A. The psychology of fear and stress // J. Gray. New York; Toronto: McGraw-Hill. Cop. 1971. -256 p.
208. Hamilton M. The clinical distinction between anxiety and depression // British Journal of Clinical Pharm. 1983. — Vol. 15. — P. 165-169.
209. HuapayaL.V., AnanthJ. Is there a relation between depression and hypertension? // Rev Neuropsiquiatr. 1980 Jun; 43(2). — P. 97-105.
210. Katon W. Depression: relation to somatization and chronic medical illness // Journal of Clinical Psychiatry. 1984. — Vol. 45. — P. 3-11.
— P. 3-11.
211. Katon W., Klenman A., Rosen G. Depression and somatization // American Journal of Medicine. 1982. — Vol. 72, № 1. — P. 127—135.
212. Katsching H. How useful is the concept of quality of life in psychiatry? // Current Opinion in Psychiatry. 1997, Vol. 10. — P. 337-345.
213. Kellner R. Somatization. Theories and research // Journal Nerv. Ment. Dis. -1990.-Vol.3.-P. 150-160.
214. KesslerR.C. The epidemiology of pure and comorbid generalized anxiety disorder // Acta Psychiatrica Scandinavica 2000. 102 (Suppl. 406). — P. 7-13.
215. Kovacs M., Beck A. Depression in childhood: diagnosis, treatment and conceptual models. New York. — 1977. — P. 25.
216. Lazarus R.S. Psychological stress and coping in adaptation and illness. -Bethesda, Md.: National Institutes of Health, 1975. P. 199-214.
217. Lesse L. Hypochondriasis and psychosomatic disorders masking depression in adolescents // American Journal of Psychotherapy. 1981. — Vol. 35, № 3. -P. 356-368.
356-368.
218. Lesse L. The multivariant masks of depression // American Journal of Psychotherapy. 1968. — Vol. 124, № 11. — P. 35-40.
219. Lesse L. The relationship of anxiety to depression // American Journal of Psychotherapy. 1982. — Vol. 36, № 3. — P. 332-349.
220. Lipowski Z.J. Holistic-medical foundations of American psychiatry: a bicentennial // American Journal of Psychiatry. 1981. — Vol. 138, № 7. -P. 888-895.
221. Lipowski Z.J. Psychosomatic medicine in the seventies: an overview // American Journal of Psychiatry. 1977. — Vol. 134, № 3. — P. 233-244.
222. Lipowski Z.J. Somatization: the concept and its clinical application. // American Journal of Psychiatry. 1988. — Vol.145, № 11. — P. 1358-1368.
223. Lipowsky Z.J. Somatisation: its definition and concept // American Journal of Psychiatry. 1989. — Vol. 147, № 7. — P. 521-527.
224. Luban-Plozza B., Poldinger W. Psychosomatic disorders in general practice: Theoryand experience. Basle: Roche. 1985. — 292 p.
1985. — 292 p.
225. Lumey M.A., Mader U., Cramsow G., Parinenn K. An integrated treatment program for pain // Psychosomatic Medicine. 1996. — Vol. 58. — P. 211-216.
226. Marcelli D. Depression de ¡’adolescent // Perspectives Psy. 1998. — Vol. 37, №4.-P. 241-248.
227. Mattejat F., Remschmidt H. Zur Erfassung der Lebensqualität bei psychisch gestorten Kindern und Jugendlichen eine Ubersicht (Zeitschrift f. Kinder-u. Jugendpsychiatrie. 1998. — Vol. 26. -P. 183-196.
228. Mayou R, Hawton K. Psychiatric disorders in general hospital // British Journal of Psychiatry. 1986. — Vol. 149. — P. 172-190.
229. Minuchin S. Families and Family Therapy. Cambridge, MA: Harvard University Press, 1974. — 268 p.
230. Minuchin S., Baker L., Rosman B.L., Liebman R., Milman L., Todd T.C. A conceptual model of psychosomatic illness in children. Family organization and family therapy // Archives of General Psychiatry. 1975. — Vol. 32, № 8. -P. 1031-1038.
231. Murphy J.M.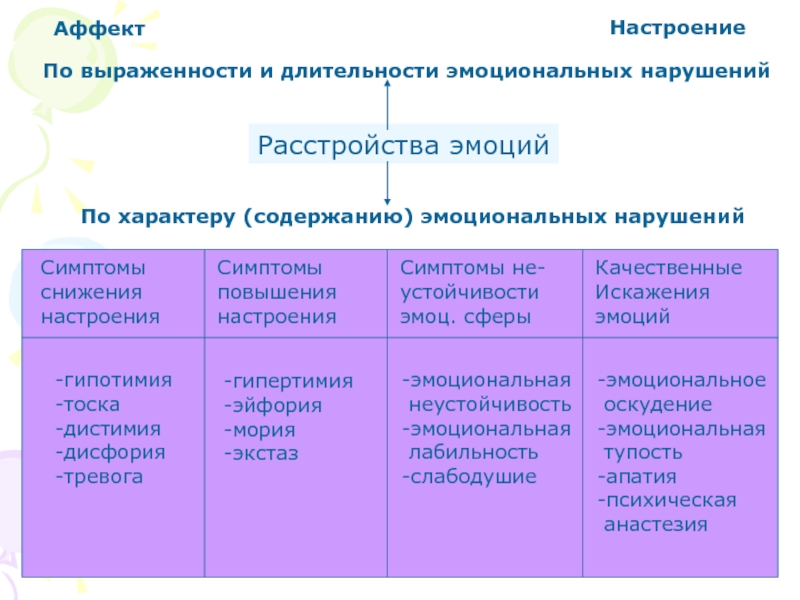 , Laird N.M., Monson R.R., Sobol A.M., Leighton A.H. A 40-year perspective on the prevalence of depression // Archives of General Psychiatry. 2000. — Vol. 57. — P 209-215.
, Laird N.M., Monson R.R., Sobol A.M., Leighton A.H. A 40-year perspective on the prevalence of depression // Archives of General Psychiatry. 2000. — Vol. 57. — P 209-215.
232. NemiahJ., SifneosP. Affect and fantasy in patients with psychosomatic disorders // Modern trends in psychosomatic medicine // O.W. Hill (Ed.). -Vol. 2. London: Butterworth, 1970.
233. Nissen G. Depressions in childhood and adolescence // Triangle. 1982. -Vol. 21, №2-3.-P. 77-83.
234. Nissen G. Depressive Syndrome im Kindes- und Jugendalter; Beitrag zur Symptomatologie, Genese und Prognose. Berlin, New York, SpringerVerlag, 1971. — 174 p.: illus.
235. Nissen G. Masked depression in children and adolescents // Masked depression /Edited by P.Kielholz, Basle. Bern, Stuttgart, Vienna 1973. — P. 133-143.
236. Norfleet M., Payne B. Chronic pain and family: a review // Pain. 1996. -Vol. 26.-P. 1-22.
237. Oldehinkel A.J., Wittchen H.-U. and Schuster P. Prevalence, 20-month incidence and unipolar depressive disorders in a community sample of adolescent // Psychological Medicine. 1999. — Vol. 29. — P. 655-668.
1999. — Vol. 29. — P. 655-668.
238. Olsson I.G., Nordstrom M.-L., Arinell H., von Knorring A.-L. Adolescent depression and stressful life events // Nordic Journal of Psychiatry. 1999. -Vol. 53.-P. 339-346.
239. Poikolainen K., Kanerva R., Lonnqvist J. Life events and risk factors for somatic symptoms in adolescence. Pediatric. — 1995. — Vol. 96. — P. 59-63.
240. Remschmidt H. Kinder- und Jugendpsychiatrie. Stuttgart — New York: George Thieme, 2000. — 477 p.: ill.
241. Ringdahl I.C. Depressive reactions in children and adolescents // Psychosomatics. 1980. — Nov; 21(11). — P. 930-938.
242. Ruggeri M., Warner R., Bisoffi G. and Fontecedro L. Subjective and objective dimensions of quality of life in psychiatric patients: a factor analytical approach // British Journal of Psychiatry. 2001. — Vol. 178. — P. 268-275.
243. Sandberg S., Rutter M., McGuinness D, Pickles A., Angold A. Do high-threat life events really provoke the onset of psychiatric disorder in children? // Journal of Child Psychology and Psychiatry. 2001. — Vol. 42, № 4. — P. 523532.
2001. — Vol. 42, № 4. — P. 523532.
244. SchurM. Comments on the metapsychology of somatization // Psychoanal. Study of the child. N.Y.: Int. Univ. Press. 1955. — Vol. 10. — P. 110-164.
245. Selye H. The stress of life. New York: McCraw-Hill book Co., 1956. -324 p.: ill.
246. Shedler J., Mayman M., Manis M. The illusion of mental health // American Psychologist. 1993. — Vol. 48. — P. 1117-1131.
247. Siegel L J. Psychosomatic and psychophysiological disorders // The practice of child therapy. New York.: Pergamon Press. — 1983. — P. 253-287.
248. Sifheos P. et al. The phenomenon of alexithymia observations in neurotic and psychosomatic patients // Psychotherapy and Psychosomatics. 1977. -Vol. 28, №1-4.-P. 45-57.
249. Sperling M. Psychosomatic disorders in childhood // Edited and with contributions by Otto E. Sperling. New York: Aronson, 1978. — 415 p.
250. Starfield B., Gross E., Wood M., Pantell R., Allen C., Gordon I.B., Moffatt P., Drachman R., Katz H. Psychosocial and psychosomatic diagnoses in primary care of children // Pediatrics. 1980. — Vol. 66, № 2. — P. 159-167.
Psychosocial and psychosomatic diagnoses in primary care of children // Pediatrics. 1980. — Vol. 66, № 2. — P. 159-167.
251. Stark T., Blum R. Psychosomatic illness in childhood and adolescence // Clinical Pediatr. 1986. — Vol. 25, № 11. — P. 549-554.
252. Strunk P. Psychogene Störungen mit vorwiegend körperlicher Symptomatik // Zehrbuch der spezillen Kinder und Jugend psychiatrie. Berlin, 1980. -S. 140-196.
253. Uexkull T. Psychosomatic medicine. München; Baltimore: Urban & Schwarzenberg, 1997. — 1050 p.: ill.
254. Ustun T.B., Sartorius N. Public health aspects of anxiety and depressive disorders // Int. Clin. Psychopharmacol. 1993 Sep.; 8 Suppl. 1. — P. 15-20.
255. Weinberg W., Rutman J., Sullivan L. et al. The ten symptoms of 32 childhood depression and the characteristic behavior for each symptom // Journal Pediatr. -1973.-Vol. 83.-P. 1072.
256. Weiner H. Current status and future prospects for research in psychosomatic medicine // Journal Psychiat. Res. 1971. — Vol. 8. — P. 479-498.
Res. 1971. — Vol. 8. — P. 479-498.
257. Weiner H. Specificity and specification: two confining problems in psychosomatic research // Psychosomatic Medicine. 1992. — Vol. 54. -P. 567-587.
258. Wirshing M., Stierlin H. Psychosomatics. I. Psychosocial characteristics of psychosomatic patients and their families // Farn. Syst. Med. 1985. — № 3. -P. 6-16.
259. Wittchen H.-U., Kessler R.C., Pfister H., Lieb M. Why do people with anxiety disorders become depressed? // Acta Psychiatrica Scandinavica. 2000. -Vol. 102 (Suppl. 406). — P. 14-23.
260. Wolff H. Stress and disease. Springfield, 111., Thomas, 1953.-199 p.: ill.
261. Wolman B. (ed.). Psychosomatic disorders. New York: Plenum Medical Book Co., 1988.-312 p.
262. Zimprich H. Kinderpsychosomatik. Stuttgart — New York: George Thieme. -1984.-185 p.157
Психическое здоровье подростков
Введение
Подростковый возраст (10–19 лет) является уникальным периодом формирования личности. Самые разнообразные физические, эмоциональные и социальные изменения, в том числе воздействие факторов бедности, жестокого обращения или насилия, могут усиливать уязвимость подростков к проблемам психического здоровья. Повышение уровня психологического благополучия подростков и защита их от тяжелых потрясений и факторов риска, которые могут сказаться на их возможностях успешного развития, имеют важное значение для обеспечения их благополучия в подростковом возрасте, а также их физического и психического здоровья во взрослой жизни.
Повышение уровня психологического благополучия подростков и защита их от тяжелых потрясений и факторов риска, которые могут сказаться на их возможностях успешного развития, имеют важное значение для обеспечения их благополучия в подростковом возрасте, а также их физического и психического здоровья во взрослой жизни.
Детерминанты психического здоровья
Подростковый возраст — это важнейший период развития и закрепления социальных и эмоциональных привычек, имеющих важное значение для психического благополучия. К ним относятся формирование здорового режима сна; регулярная физическая активность; развитие навыков в области преодоления трудных ситуаций, решения проблем и межличностного общения; и воспитание способности к эмоциональному самоконтролю. Важное значение также имеют благоприятные условия в семье, школе и окружающем обществе в целом. Примерно 10–20% подростков во всем мире имеют нарушения психического здоровья, которые не диагностируются должным образом и не получают надлежащего лечения (1).
Состояние психического здоровья подростка определяется целым рядом факторов. Увеличение числа воздействующих на подростка факторов риска усугубляет их потенциальные последствия для его психического здоровья. Факторы, способные повышать уровень стресса в подростковом возрасте, включают в себя стремление к большей самостоятельности, желание соответствовать ожиданиям сверстников, поиск сексуальной идентичности и возрастающую доступность и применение технических средств. Влияние СМИ и гендерных норм может усугублять несоответствие между действительностью, в которой живет подросток, и его устремлениями или представлениями о будущем. Другими значимыми детерминантами психического здоровья подростков являются качество их жизни в семье и их взаимоотношения со сверстниками. Признанными рисками для психического здоровья являются насилие (в том числе жесткие методы родительского воспитания и издевательства со стороны сверстников) и социально-экономические проблемы. Дети и подростки особенно уязвимы к сексуальному насилию, которое несомненно влечет за собой ухудшение психического здоровья.
Некоторые подростки подвергаются повышенному риску нарушений психического здоровья из-за условий жизни, стигматизации, дискриминации или социальной изоляции, либо отсутствия доступа к качественной помощи и услугам. Это относится к подросткам, живущим в условиях гуманитарных кризисов и нестабильности; подросткам, страдающим хроническими заболеваниями, расстройством аутистического спектра, умственной отсталостью или другими неврологическими расстройствами; беременным подросткам, подросткам, ставшим родителями или вступившим в ранний и/или принудительный брак; сиротам; и подросткам из числа этнических или сексуальных меньшинств либо других дискриминируемых групп населения.
Подростки с нарушениями психического здоровья, в свою очередь, особенно уязвимы перед лицом таких явлений, как социальная изоляция, дискриминация, стигматизация (ограничивающая их готовность обращаться за помощью), трудности в учебе, рискованные формы поведения, физическое нездоровье и нарушения прав человека.
Эмоциональные расстройства
В подростковом возрасте нередко развиваются эмоциональные расстройства. Помимо депрессии или тревожности подростки с расстройствами эмоциональной сферы могут также испытывать повышенную раздражительность, неудовлетворенность или гнев. Симптомы могут напоминать сразу несколько эмоциональных расстройств и характеризоваться быстрыми и неожиданными сменами настроения и вспышками эмоций. У подростков младшего возраста могут дополнительно возникать эмоционально обусловленные физические симптомы, такие как боль в животе, головная боль или тошнота.
Депрессия занимает четвертое место в мире среди ведущих причин заболеваемости и инвалидности подростков в возрасте 15–19 лет и пятнадцатое место в возрасте 10–14 лет. Тревожные расстройства являются девятой по значимости причиной нарушений психического здоровья среди подростков в возрасте 15–19 лет и шестой в возрасте 10–14 лет. Эмоциональные расстройства могут сильно влиять, например, на посещаемость и успеваемость в школе. Изоляция и ощущение одиночества могут усугубляться социальной отчужденностью. В наиболее тяжелых случаях депрессия может приводить к самоубийству.
Поведенческие расстройства в детском возрасте
Поведенческие расстройства в детском возрасте являются второй по значимости ведущей причиной бремени болезней среди подростков в возрасте 10–14 лет и занимают одиннадцатое место среди подростков в возрасте 15–19 лет . К поведенческим расстройствам поведения в детском возрасте относятся синдром дефицита внимания и гиперактивности (который характеризуется проблемами с концентрацией внимания, гиперактивностью и действиями без учета последствий, которые неприемлемы в таком возрасте) и расстройства поведения (с симптомами деструктивного или вызывающего поведения). Поведенческие расстройства в детском возрасте могут негативно влиять на обучение подростков и могут являться причиной противоправного поведения.
Расстройства пищевого поведения
Расстройства пищевого поведения обычно возникают в подростковом и юношеском возрасте. Расстройства пищевого поведения чаще возникают у девочек, чем у мальчиков. Такие расстройства, как нервная анорексия, нервная булимия и компульсивное переедание, характеризуются вредными для здоровья формами поведения, связанными с питанием, в частности ограничением потребления калорий или бесконтрольным поглощением пищи. Расстройства пищевого поведения пагубно влияют на здоровье и нередко сопровождаются депрессией, тревожными расстройствами и/или злоупотреблением психоактивными веществами.
Расстройства пищевого поведения чаще возникают у девочек, чем у мальчиков. Такие расстройства, как нервная анорексия, нервная булимия и компульсивное переедание, характеризуются вредными для здоровья формами поведения, связанными с питанием, в частности ограничением потребления калорий или бесконтрольным поглощением пищи. Расстройства пищевого поведения пагубно влияют на здоровье и нередко сопровождаются депрессией, тревожными расстройствами и/или злоупотреблением психоактивными веществами.
Психотические расстройства
Расстройства, характеризующиеся психотическими симптомами, чаще всего возникают в позднем подростковом или юношеском возрасте. Симптомы психозов могут включать в себя галлюцинации или бредовые расстройства. Психотические эпизоды могут серьезно нарушать способность подростка участвовать в повседневной жизни и получать образование. Во многих случаях они приводят к стигматизации или нарушениям прав человека.
Самоубийство и самоповреждение
Согласно оценкам, в 2016 г. самоповреждения стали причиной смерти 62 000 подростков. Самоубийства стоят на третьем месте среди ведущих причин смертности подростков старшего возраста (15–19 лет). Почти 90% подростков в мире проживают в странах с низким или средним уровнем дохода, и более 90% случаев подростковых самоубийств происходят среди подростков, проживающих в этих странах. Факторы риска самоубийств разнообразны и включают в себя вредное употребление алкоголя, жестокое обращение в детстве, стигматизацию при обращении за помощью, препятствия к получению помощи и доступность средств совершения самоубийства. С данной возрастной группой связана растущая обеспокоенность распространением информации о суицидальном поведении через электронные СМИ.
самоповреждения стали причиной смерти 62 000 подростков. Самоубийства стоят на третьем месте среди ведущих причин смертности подростков старшего возраста (15–19 лет). Почти 90% подростков в мире проживают в странах с низким или средним уровнем дохода, и более 90% случаев подростковых самоубийств происходят среди подростков, проживающих в этих странах. Факторы риска самоубийств разнообразны и включают в себя вредное употребление алкоголя, жестокое обращение в детстве, стигматизацию при обращении за помощью, препятствия к получению помощи и доступность средств совершения самоубийства. С данной возрастной группой связана растущая обеспокоенность распространением информации о суицидальном поведении через электронные СМИ.
Рискованные формы поведения
Многие формы поведения, связанные с риском для здоровья, такие как употребление психоактивных веществ или рискованное сексуальное поведение, берут свое начало в подростковом возрасте. Рискованные формы поведения могут быть как неудачными попытками справиться с проблемами психического здоровья, так и негативным фактором, имеющим тяжелые последствия для психического и физического благополучия подростка.
В 2016 г. распространенность тяжелого эпизодического употребления алкоголя среди подростков в возрасте 15-19 лет во всем мире составляла 13,6%, представляя наибольшую угрозу для мальчиков и юношей.
Особую обеспокоенность вызывает также употребление табака и конопли. Конопля – наиболее распространенный наркотик среди молодежи, который хотя бы раз употребляли 4,7% молодых людей в возрасте 15-16 лет в 2018 году. Многие взрослые курильщики попробовали свою первую сигарету в возрасте до 18 лет.
Совершение насилия представляет собой рискованную форму поведения, которая может повышать вероятность низкого уровня образования, травматизма, вовлечения в противоправную деятельность или смерти. В 2016 г. межличностное насилие было признано второй по значимости причиной смертности юношей старшего подросткового возраста.
Укрепление психического здоровья и профилактика
Меры укрепления психического здоровья и профилактики призваны усилить способность человека контролировать свои эмоции, расширить круг альтернатив рискованным формам поведения, выработать жизнестойкость, позволяющую успешно справляться с трудными ситуациями или неблагоприятными факторами, а также способствовать формированию благоприятной социальной среды и системы социальных взаимоотношений.
Эти программы должны осуществляться на многих уровнях с использованием самых различных платформ, например через электронные СМИ, в учреждениях здравоохранения и социальной сферы, на базе учебных заведений или среди местного населения, а также различных стратегий, обеспечивающих охват ими подростков, особенно из числа наиболее уязвимых групп населения.
Раннее выявление и лечение
Реагирование на нужды подростков с установленными нарушениями психического здоровья имеет крайне важное значение. Основные принципы работы с подростками заключаются в том, чтобы избегать направления их в специализированные учреждения, в первоочередном порядке использовать нефармакологические методы и обеспечивать соблюдение прав детей в соответствии с Конвенцией Организации Объединенных Наций о правах ребенка и другими документами по правам человека. Программа действий ВОЗ по ликвидации пробелов в области психического здоровья (mhGAP) содержит основанные на фактических данных руководящие указания для неспециалистов, позволяющие им более эффективно выявлять серьезные расстройства психического здоровья и оказывать помощь в условиях низкой обеспеченности ресурсами.
Действия ВОЗ
ВОЗ разрабатывает стратегии, программы и инструменты для оказания содействия правительствам в предоставлении подросткам необходимой медицинской помощи. Основными ресурсами в этом отношении являются:
Для деятельности в условиях чрезвычайных ситуаций ВОЗ разработала инструменты в отношении:
Все эти публикации касаются вопросов, затрагивающих молодых людей.
(1) Kessler RC, Angermeyer M, Anthony JC, et al. Lifetime prevalence and age-of-onset distributions of mental disorders in the World Health Organization’s World Mental Health Survey Initiative. World Psychiatry 2007; 6: 168–76.
Расстройства эмоциональной сферы
Эмоции, онтогенез. Эмоции в переводе с латинского языка дословно означают «возбуждать, волновать». Под эмоциями понимают реакции по типу субъективно окрашенных переживаний индивида, отражающих значимость для него воздействующего раздражителя или результата собственного действия (удовольствие, неудовольствие).
Согласно П. К. Анохину, эмоции – физиологические состояния организма, имеющие ярко выраженную субъективную окраску и охватывающие все виды чувствований и переживаний человека – от глубоко травмирующих страданий до высоких форм радости и социального жизнеощущения. Отношение человека к происходящим событиям и удовлетворению своих потребностей проявляется в виде чувств.
Эмоции делят на:
- эпикритические, корковые (характерные только для человека),
- филогенетически более молодые (к ним относятся такие эмоции, как эстетические, этические, нравственные),
- протопатические эмоции, подкорковые, таламические, филогенетически более древние,
- элементарные (удовлетворение чувства голода, жажды, продолжения рода).
Существуют положительные эмоции, которые возникают при удовлетворении потребностей, – это переживание радости, воодушевления, удовлетворения, и отрицательные эмоции, при которых переживается затруднение в достижении цели, огорчение, тревога, раздражение, гнев.
Также Кантом были выделены стенические эмоции, направленные на активную деятельность, борьбу, способствующие мобилизации сил для достижения цели, и астенические, обусловливающие неуверенность, пониженную активность, сомнения, бездеятельность.
Эмоции являются наиболее древними психическими функциями, появившимися на длительном этапе эволюции высшей нервной деятельности человека. Большинство эмоциональных реакций, особенно инстинктивные, человек получил от животных, у которых эмоциональные реакции зарождались в связи с различными ситуациями, вызывающими реакцию страха или гнева. Такие реакции были связаны с угрозой для жизни животного, т. е. возникала необходимость вступать в борьбу или спасаться бегством. Испытывая чувство страха, животное готовилось к действию. Таким образом, в процессе эволюции закрепились наиболее целесообразные вегетативные реакции, которые и обеспечивали эту деятельность.
Во время переживания чувства страха происходит централизация кровообращения (перераспределение крови в организме), расширение сосудов в мышцах, сердце, легких, мозге и сужение их в коже и брюшной полости. Данный механизм обеспечивает успешное спасение бегством или меньшую кровопотерю в экстремальных ситуациях. До вступления в борьбу или до бегства животное старается отпугнуть врага, принимая различные устрашающие позы: выгибает спину, оскаливает зубы, поднимает хвост, издает угрожающие звуки. Также наблюдается пиломоторная реакция, в результате которой шерсть поднимается дыбом и, как следствие, животное увеличивается в размерах. Под влиянием чувства страха у животного увеличивается содержание сахара в крови, тем самым повышается вязкость крови. Все вышеперечисленные реакции являются защитными, выработавшимися в процессе эволюции.
Данный механизм обеспечивает успешное спасение бегством или меньшую кровопотерю в экстремальных ситуациях. До вступления в борьбу или до бегства животное старается отпугнуть врага, принимая различные устрашающие позы: выгибает спину, оскаливает зубы, поднимает хвост, издает угрожающие звуки. Также наблюдается пиломоторная реакция, в результате которой шерсть поднимается дыбом и, как следствие, животное увеличивается в размерах. Под влиянием чувства страха у животного увеличивается содержание сахара в крови, тем самым повышается вязкость крови. Все вышеперечисленные реакции являются защитными, выработавшимися в процессе эволюции.
У человека данные вегетативные реакции, несмотря на то, что многие из них стали рудиментарными, сохраняются. При волнении, испытывая чувство страха, у человека наблюдается побледнение кожных покровов, тело покрывается так называемой «гусиной кожей» – это и есть оставшийся рудимент пиломоторной реакции.
В вегетативных реакциях при различных эмоциональных состояниях может преобладать тонус как симпатического, так и парасимпатического отдела вегетативной нервной системы.
Эмоции сопровождаются не только вегетативными реакциями, но и выразительными движениями, близкими к проявлениям животных. Например, при попадании в пасть собаки чего-либо несъедобного отмечается мимическая реакция, подобная той, которая развивается у человека, когда он принял горькое лекарство или когда у него возникло чувство досады.
Выразительные движения могут быть адекватны переживаемой эмоции, а также человек может их подавить усилием воли. В большинстве случаев мимика и выразительные движения не соответствуют переживаемой эмоции: например, при огорчении у человека возникает улыбка.
Настроение – эмоциональное состояние, сохраняющееся на определенном промежутке времени, т. е. более или менее продолжительное состояние.
Согласно Рибо, филогенез чувств характеризуется следующими этапами.
- I этап – протоплазматический (досознательный): на данном этапе чувства выражаются в изменениях раздражимости тканей.
- II этап – потребностей: в этот период появляются первые признаки переживания удовольствия-неудовольствия.

- III этап – так называемых примитивных эмоций: к ним относятся эмоции органического характера (боль, гнев, половое чувство).
- IV этап – абстрактные эмоции (моральные, интеллектуальные, этические, эстетические).
Онтогенез эмоций. В онтогенезе эмоций выделяется четыре этапа.
- Первый этап (период новорожденности) характеризуется преобладанием инстинктов и прежде всего инстинкта самосохранения (включая пищевой).
- Второй этап – этап органического чувствования. Основой его является переработка информации от экстеро– и интеро-рецепторов и возникновение нестойких образных представлений о действительности с переживаниями ребенка: удовлетворения-неудовлетворения, приятного-неприятного. Из данных чувств формируется отношение ребенка к близким.
- Третий этап – развитие эпикритических эмоций в период с 3-х до 12–14 лет. Связь развивающихся эмоций с органическими потребностями преобладает еще продолжительное время, и с 10–12 лет эмоции приобретают самостоятельное психическое выражение.
 Продолжается совершенствование эпикритиче-ских эмоций, в эмоциональных реакциях начинает преобладать корковая коррекция органических потребностей и влечений.
Продолжается совершенствование эпикритиче-ских эмоций, в эмоциональных реакциях начинает преобладать корковая коррекция органических потребностей и влечений. - Четвертый этап – формирование высших человеческих эмоций, полное развитие которых достигается к 20–22 годам.
К этому периоду чувства становятся подвластны рассудку, иными словами, корригируются интеллектуальной деятельностью. В этот период становится возможным подавление внешних проявлений эмоций, мимических реакций и выразительных движений.
Симптомы эмоциональных нарушений
Нарушения эмоционального реагирования
Эмоциональное реагирование – острые эмоциональные реакции, возникающие в ответ на различные ситуации. В отличие от изменений настроения, эмоциональные формы реагирования кратковременны и не всегда соответствуют основному фону настроения.
Эмоциональные нарушения проявляются неадекватностью эмоционального реагирования на события внешнего мира. Эмоциональные реакции, как правило, неадекватны по силе и степени выраженности, длительности и значимости вызвавшей их ситуации.
Эксплозивностью называется повышенная эмоциональная возбудимость, склонность к бурным проявлениям аффекта, неадекватная по силе реакция. Реакция гнева с агрессией может возникнуть по незначительному поводу.
Эмоциональное застревание – состояние, при котором возникшая аффективная реакция фиксируется на длительное время и оказывает влияние на мысли и поведение. Пережитая обида «застревает» надолго у злопамятного человека. Человек, усвоивший определенные догмы, эмоционально для него значимые, не может принять новые установки, несмотря на изменившуюся ситуацию.
Амбивалентность – возникновение одновременно противоположных чувств по отношению к одному и тому же человеку.
Чувство потери чувств – утрата способности реагировать на происходящие события, мучительное бесчувствие.
Расстройства настроения
Расстройства настроения проявляются в виде двух вариантов: симптомами с усилением и ослаблением эмоциональности. К расстройствам с усилением эмоциональности относятся гипертимия, гипотимия, дисфория, тревога, эйфория, эмоциональная слабость.
Гипертимия характеризуется повышенным радостным настроением, сопровождающимся приливом бодрости, хорошим прекрасным физическим самочувствием, легкостью в преодолении всех трудностей, переоценкой собственных возможностей.
Эйфория весьма сходна по характеристике с гипертимией, характеризуется как беспечное, благодушное, беззаботное настроение, переживание полного удовлетворения своим состоянием, а также недостаточной оценкой происходящих событий.
Гипотимия является противоположностью гипертимии и характеризуется сниженным настроением, переживанием тоскливости, подавленности. У людей с гипотимией все внимание концентрируется только на отрицательных событиях, настоящее, прошлое и будущее воспринимаются в мрачных красках.
Под дисфорией понимают тоскливое, с преобладанием злобы настроение, а также сопровождающееся переживанием чувства недовольства собой и окружающими. Характеризуется выраженными аффективными реакциями гневливости, ярости с агрессией, отчаяния с суицидальными попытками.
Тревога характеризуется ощущением чувства внутреннего беспокойства, ожиданием неприятности, катастрофы. Чувство тревоги может дополняться двигательным беспокойством, вегетативными реакциями. Тревога может трансформироваться в панику, при которой больные мечутся, не находят себе места или застывают в ужасе.
Эмоциональная лабильность (слабость) проявляется неустойчивостью настроения, изменением его под влиянием незначительных событий, несущественных жизненных трудностей. У больных легко могут возникать состояния умиления, сентиментальности с появлением слезливости (слабодушие). Например, при виде шагающих пионеров человек не может удержать слезы умиления.
Болезненное психическое бесчувствие характеризуется мучительным переживанием утраты всех человеческих чувств – любви к близким, сострадания, горя, тоски. Больные рассказывают о том, что стали бесчувственны «как дерево, как камень», страдают от этого, уверяют, что для них тоска легче.
Вышеперечисленные симптомы свидетельствуют об усилении эмоционального состояния независимо от того, каковы эти эмоции – положительны или отрицательны.
К нарушениям настроения со снижением эмоциональности относятся такие состояния, как апатия, эмоциональная монотонность, эмоциональное огрубение, эмоциональная тупость.
В переводе с греческого языка слово apatia означает «бесчувственность»; также существуют синонимы данного термина: анормия, антинормия, болезненное безразличие. Апатией называют расстройство эмоционально-волевой сферы, проявляющееся безразличием к себе, окружающим лицам и событиям, отсутствием желаний, побуждений и полной бездеятельностью. Больные в таком состоянии не проявляют никаких интересов, не высказывают никаких желаний, не интересуются окружающими, часто не знают, как зовут соседей по палате, лечащего врача – не из-за нарушений памяти, а из-за безразличия. На свиданиях с близкими молча забирают подарки и уходят.
Эмоциональная монотонность (эмоциональная холодность). У больного наблюдается ровное, холодное отношение ко всем событиям независимо от их эмоциональной значимости.
У больного наблюдается ровное, холодное отношение ко всем событиям независимо от их эмоциональной значимости.
Эмоциональное огрубение характеризуется утратой наиболее тонких эмоциональных реакций: пропадает деликатность, сопереживание, появляется назойливость, бесцеремонность. Данные состояния наблюдаются при алкоголизме, при атеро-склеротических изменениях личности.
Эмоциональная (либо аффективная) тупость. Данное расстройство характеризуется слабостью эмоциональных реакций, а также контактов, обеднением чувств, эмоциональной холодностью, переходящей в полное равнодушие и безучастность. Такие больные равнодушны и холодны к близким людям, их не трогает болезнь или смерть родителей, иногда сохраняются грубо эгоистические интересы.
Нарушения настроения и эмоционального реагирования могут сопровождаться изменениями мимики и выразительных движений, которые могут быть неадекватными по силе и выраженности эмоциональному состоянию или не соответствовать переживаемым эмоциям.
Гипермимия – расстройство, сопровождающееся живой, быстро меняющейся мимикой, отражающей картину быстро появляющихся и исчезающих аффектов. Проявление мимических реакций часто утрировано, чрезмерно бурно и ярко. Выразительные действия усилены, ускорены, быстро меняются, достигая в ряде случаев маниакального возбуждения.
Амимия (либо гипомимия) проявляется ослаблением, однообразной застывшей мимикой несчастья, отчаяния, свойственной для депрессивных состояний. На лице застывшее скорбное выражение, губы плотно сжаты, углы рта опущены, брови сдвинуты, между ними залегают складки. Характерна складка Верагута: кожная складка верхнего века на границе внутренней трети оттянута кверху и назад, в связи с чем дуга превращается в этом месте в угол.
Выразительные движения ослаблены, замедлены, смазаны. Иногда двигательная активность полностью утрачивается, больные становятся обездвиженными, но мимика сохраняется скорбная. Это картина депрессивного ступора.
Парамимия проявляется в виде неадекватности мимики. В некоторых случаях это выражается в появлении улыбки на похоронах, слез и гримас, плача при торжественных и приятных событиях. В других случаях мимические реакции не соответствуют каким-либо переживаниям – это различные гримасы, больной может зажмуривать глаза при поедании вкусного торта, надувать щеки, открывать рот, морщить лоб.
Аффект
Под аффектом понимают кратковременное сильное душевное волнение, сопровождающееся не только эмоциональной реакцией, но и возбуждением всей психической деятельности.
Выделяют физиологический аффект, такой, как аффект гнева либо радости, который не сопровождается помрачением сознания, автоматизмами и амнезией.
Астенический аффект характеризуется быстрым истощением, сопровождается подавленным настроением, снижением психической активности и жизненного тонуса, ухудшением самочувствия.
Стеническому аффекту свойственно повышенное самочувствие, с выраженной психической активностью, ощущением приливов собственной силы.
Патологический аффект определяется кратковременным психическим расстройством, развивающимся в ответ на внезапную интенсивную психическую травму, и проявляется в концентрации сознания на травмирующих переживаниях с последующим аффективным разрядом, за которым следуют общая расслабленность, безразличие и глубокий сон; также характеризуется частичной или полной амнезией.
В некоторых случаях патологическому аффекту предшествует длительная психотравмирующая ситуация, и сам патологический аффект возникает как реакция на какую-то «последнюю каплю».
Депрессия
Типичный депрессивный синдром характеризуется депрессивной триадой, включающей в себя гипотимию, подавленное, грустное, тоскливое настроение, замедление мыслительных процессов и двигательную заторможенность. Выраженность вышеуказанных расстройств может быть весьма различной. Диапазон гипотимических расстройств может колебаться от легкой подавленности, грусти и депримирован-ности до глубокой тоски, при которой больные испытывают тяжесть, боль в груди, бесперспективность и никчемность своего существования. Настоящее, будущее и прошлое воспринимаются таким человеком в мрачных красках. В некоторых случаях тоска воспринимается не только как душевная боль, но и как тягостное физическое ощущение в области сердца, в груди, «предсердечная тоска».
Настоящее, будущее и прошлое воспринимаются таким человеком в мрачных красках. В некоторых случаях тоска воспринимается не только как душевная боль, но и как тягостное физическое ощущение в области сердца, в груди, «предсердечная тоска».
В случае депрессивного синдрома замедление в ассоциативном процессе проявляется в обеднении мышления: мыслительный процесс идет очень медленно, мыслей мало, обычно они прикованы к неприятным событиям, таким, как болезни, идеи самообвинения. Никакие приятные события не могут переменить направление настоящих размышлений. Ответы на любые заданные вопросы у таких больных носят односложный характер, притом что между вопросом и ответом наблюдаются длительные паузы.
Двигательная заторможенность при депрессивном синдроме проявляется в замедлении движений и речи. Речь становится тихой, медленной, мимика больного скорбная, движения его замедлены, однообразны. Больные могут подолгу оставаться в одной позе. В некоторых случаях двигательная заторможенность достигает полной обездвиженности, что расценивается как депрессивный ступор. Двигательная заторможенность при депрессивных состояниях может выполнять в некотором роде защитную роль. Депрессивные больные, испытывая мучительное, тягостное состояние безысходной тоски и бесперспективности существования, высказывают мысли о самоубийстве. В случае выраженной двигательной заторможенности больные зачастую говорят, что им так тяжело, что жить невыносимо, но предпринять что-либо, а именно убить себя, у них нет сил. Как правило, такие больные говорят о том, чтобы кто-нибудь пришел и убил их и это было бы замечательно.
Двигательная заторможенность при депрессивных состояниях может выполнять в некотором роде защитную роль. Депрессивные больные, испытывая мучительное, тягостное состояние безысходной тоски и бесперспективности существования, высказывают мысли о самоубийстве. В случае выраженной двигательной заторможенности больные зачастую говорят, что им так тяжело, что жить невыносимо, но предпринять что-либо, а именно убить себя, у них нет сил. Как правило, такие больные говорят о том, чтобы кто-нибудь пришел и убил их и это было бы замечательно.
Иногда при депрессии двигательная заторможенность неожиданно сменяется приступом возбуждения, взрывом тоски (меланхолический раптус). В таких случаях больной внезапно вскакивает, начинает биться головой об стену, царапать свое лицо. При этом он может вырвать себе глаз, разорвать рот, пораниться, разбить головой стекло, выброситься из окна. Как правило, больные в таком состоянии истошно кричат и воют. Если больного удается удержать, то приступ постепенно ослабевает, а затем снова наступает двигательная заторможенность.
При депрессиях зачастую наблюдаются суточные колебания настроения, что является наиболее характерным для эндогенных депрессий. В большинстве случаев в ранние утренние часы больные испытывают состояние безысходности, глубокую тоску и отчаяние. Именно в это время они представляют особую опасность для себя, так как самоубийства совершаются часто именно в эти часы.
Кроме того, для депрессивного синдрома свойственны идеи самообвинения, греховности, виновности, что также может приводить больного к мысли о самоубийстве. Вместо переживания и чувства тоски при депрессии может возникнуть состояние «эмоционального бесчувствия». В таких случаях больные говорят, что они потеряли способность переживать, утратили чувства. Больные могут жаловаться на то, что к ним приходят их дети, а они ничего к ним не чувствуют, что такое состояние еще хуже, чем тоска, так как тоска является чем-то человеческим, а они – как камень. Такое состояние называется болезненным психическим бесчувствием, а депрессия носит название анестетической.
Депрессивный синдром сопровождается достаточно выраженными вегетативно-соматическими нарушениями, например, тахикардией, болями или неприятными ощущениями в области сердца, колебаниями артериального давления (в большинстве случаев с тенденцией к гипертензии), различными нарушениями со стороны желудочно-кишечного тракта, снижением или полной потерей аппетита, уменьшением массы тела, расстройствами со стороны эндокринной системы. В ряде случаев вышеуказанные вегетативно-соматические расстройства могут быть настолько выраженными, что маскируют собой собственно психические аффективные расстройства.
В зависимости от того, какой компонент преобладает в структуре депрессивного синдрома, выделяют тоскливую, тревожную, апатическую депрессии, а также и другие варианты депрессивного состояния.
О. П. Вертоградова и В. М. Волошин в аффективном звене классической депрессивной триады выделяют три основных компонента: тоску, тревогу и апатию. Нарушения идеаторных и моторных компонентов депрессивной триады могут быть представлены двумя вариантами расстройств: торможением и расторможенностью.
В зависимости от соответствия характера и степени выраженности идеаторных и моторных нарушений по доминирующему аффективному расстройству выделяются гармоничные, дисгармоничные и диссоциированные варианты депрессивной триады. Каждый из вариантов имеет свое диагностическое значение, что является особенно важным на начальных этапах развития депрессии.
Иногда идеи самообвинения при депрессивном синдроме могут достигать выраженности бреда. В таких случаях больные бывают убеждены в том, что они преступники, что вся их прошлая жизнь греховна, что они всегда совершали оплошности и недостойные поступки и теперь их ждет заслуженная кара.
Тревожная депрессия. Характеризуется тягостным, мучительным ожиданием неизбежного конкретного несчастья. В большинстве случаев сопровождается однообразным двигательным и речевым возбуждением. В данном состоянии больные убеждены, что должно произойти что-то непоправимое, в чем они, возможно, виноваты. При этом они не находят себе места, ходят по отделению, постоянно обращаются к персоналу с какими-либо вопросами, цепляются за проходящих, прося у них помощи, смерти, умоляют выпустить их на улицу. В ряде случаев двигательное возбуждение достигает состояния неистовства: больные мечутся, охают, стонут, причитают, выкрикивают отдельные слова, а также могут наносить себе различные повреждения. Такое состояние носит название «ажитированной депрессии».
В ряде случаев двигательное возбуждение достигает состояния неистовства: больные мечутся, охают, стонут, причитают, выкрикивают отдельные слова, а также могут наносить себе различные повреждения. Такое состояние носит название «ажитированной депрессии».
Апатическая депрессия. Для апатической (адинамической) депрессии характерно ослабление всех побуждений. Больные в таком состоянии вялы, безучастны к окружающему миру, безразличны к своему состоянию и состоянию близких им людей. При этом больные неохотно вступают в контакт, не высказывают каких-либо определенных жалоб, часто говорят, что единственным их желанием является желание, чтобы их не трогали.
Маскированная депрессия. Для маскированной депрессии (лаврированная, или депрессия без депрессии) характерно преобладание различных двигательных, чувствительных или вегетативных расстройств по типу депрессивных эквивалентов. Клинические проявления этой депрессии крайне разнообразны. Нередко встречаются различные жалобы на расстройства со стороны сердечно-сосудистой системы и системы органов пищеварения. Могут наблюдаться приступы болей в области сердца, желудка, кишечника. При этом боли могут иррадиировать в другие участки тела. Такие расстройства обычно сопровождаются нарушениями сна и аппетита. Сами депрессивные расстройства недостаточно выражены и маскируются под соматическими жалобами. Существует точка зрения, что депрессивные эквиваленты являются начальным этапом в развитии самих депрессивных синдромов. Данное положение подтверждается наблюдением последующих типичных депрессивных приступов у больных с маскированной ранее депрессией.
Могут наблюдаться приступы болей в области сердца, желудка, кишечника. При этом боли могут иррадиировать в другие участки тела. Такие расстройства обычно сопровождаются нарушениями сна и аппетита. Сами депрессивные расстройства недостаточно выражены и маскируются под соматическими жалобами. Существует точка зрения, что депрессивные эквиваленты являются начальным этапом в развитии самих депрессивных синдромов. Данное положение подтверждается наблюдением последующих типичных депрессивных приступов у больных с маскированной ранее депрессией.
При маскированной депрессии больной длительно, упорно и безрезультатно лечится у врачей различных специальностей. Кроме того, при применении различных методов исследования не выявляется никакого конкретного соматического заболевания, но несмотря на неудачи в лечении своих «заболеваний», больные упорно продолжают посещать врачей.
Депрессивные эквиваленты. Под депрессивными эквивалентами понимают периодически возникающие состояния, которые характеризуются разнообразными жалобами и симптомами преимущественно вегетативного характера, заменяющие приступы депрессии при маниакально-депрессивном психозе.
Реактивные депрессии. Реактивные депрессии как самостоятельное психогенное заболевание были выделены французским ученым Е. Регли в 1910 году. Выраженность депрессивных переживаний может быть различна, а диапазон их колеблется от психологически адекватных переживаний утраты, сопровождающихся грустью и подавленностью, до витальной глубокой тоски с переживанием безысходности, невос-полнимости утраты и идеями самообвинения.
Наиболее частой психической травмой, приводящей к возникновению депрессивного синдрома, является ситуация «эмоционального лишения». Такой ситуацией может явиться потеря близкого, его смерть, отъезд либо уход. «Эмоциональным лишением» является и переезд, особенно пожилого и одинокого человека, в другое место с утратой эмоциональных привязанностей и эмоциональных контактов, переезд в другую страну, а также вынужденная жизнь далеко от родины и близких людей.
В зависимости от закономерностей развития симптоматики депрессивного синдрома выделяют чистую, или простую, депрессию, истерическую и тревожную.
Симптоматика депрессивного синдрома возникает обычно спустя несколько дней после известия о случившемся несчастье. Считается, что в эти дни происходит внутренняя обработка и оценка значимости потери. В момент получения известия о трагическом событии у части больных, у которых имеется предрасположенность к возникновению истерической или тревожной депрессии, наблюдаются кратковременные аффективно-шоковые реакции, которые могут быть как гипо-, так и гиперкинетическими. Такие реакции являются прогностическим признаком клинического варианта реактивной депрессии и представляют опасность для больного в связи с тем, что в состоянии психомоторного возбуждения с аффективной су-женностью сознания они могут внезапно выпрыгнуть из окна, броситься под машину.
При чистой, или простой, депрессии не наблюдается аффективно-шоковой реакции. В таком случае вся клиническая картина исчерпывается депрессивными расстройствами, тоскливое настроение обычно сопровождается двигательной заторможенностью, замедлением течения мыслительных процессов. Все переживания сконцентрированы на случившемся несчастье. В такие периоды отвлечь внимание больного, переключить его мысли на другие события обычно не удается. Будущее рисуется таким людям в довольно мрачных красках, возникают идеи самообвинения. Тоскливое настроение усиливается к вечеру и при оживлении воспоминаний о психотравмирующей ситуации, что может отмечаться во время беседы, встречи с людьми, посещении тех мест, где произошло несчастье, кладбища.
Депрессия сопровождается такими вегетативными симптомами, как расстройства сна и аппетита, тахикардия, гипергидроз, артериальная гипертензия. Могут наблюдаться гипнагогические галлюцинации, отражающие содержание психической травмы.
Хорошим примером может послужить следующая жизненная ситуация. Больная Х., 46 лет, росла и развивалась соответственно своему возрасту, училась хорошо, по характеру была спокойной, уравновешенной, общительной. Первый муж погиб на фронте, тяжело переживала его смерть. Второй брак удачный, муж хорошо относился к ней и сыну от первого брака.
Родила еще двух детей, но особую привязанность испытывала к старшему сыну. Во время купания он утонул в реке. Получив известие, ничего не могла сказать – «застыла на месте». После похорон стала тосклива, лежала в постели, отказывалась от еды, высказывала суицидальные мысли, уверяла, что она виновата в смерти сына: «не уберегла», «недосмотрела». По вечерам слышала его шаги, звонок в дверь, голос. Плохо спала, засыпала с трудом, просыпалась с чувством тяжести на сердце. Все мысли сосредоточились на несчастье. Была убеждена в исключительности своего горя и своей потери. О будущем думать не могла: «Все стало мрачным и сейчас, и в будущем». О младших детях не заботилась и не думала. Вспоминала мельчайшие подробности из жизни погибшего сына, его слова, выражения, привычки, поступки. Ходила медленно, часами сидела в одной позе с выражением скорби на лице. Аппетит понижен: «все как трава». Тахикардия до 96 ударов в минуту. Артериальное давление 150/90 мм рт. ст., гипергидроз, запоры.
В данном наблюдении реактивная депрессия возникла у личности без психопатических черт в преморбидном периоде. Развитию болезни предшествовала тяжелая психическая травма типа «эмоционального лишения» – внезапная смерть 20-летнего сына. Клиническая картина реактивного психоза исчерпывалась только депрессивной симптоматикой, поэтому о таких вариантах говорят как о «чистых», или простых, психогенных депрессиях.
Развитию болезни предшествовала тяжелая психическая травма типа «эмоционального лишения» – внезапная смерть 20-летнего сына. Клиническая картина реактивного психоза исчерпывалась только депрессивной симптоматикой, поэтому о таких вариантах говорят как о «чистых», или простых, психогенных депрессиях.
При истерическом варианте депрессии аффект тоски бывает менее глубоким, сочетается с недовольством, раздражительностью и капризностью. Тоска сопровождается демонстративным поведением, театральностью, стремлением вызвать к себе сочувствие окружающих. Идей самообвинения не бывает или они носят нарочитый, демонстративный характер. Чаще имеется тенденция обвинять окружающих в своих несчастьях. На фоне депрессии могут наблюдаться истерические «стигмы», расстройства походки, блефароспазм, параличи, афония и др. Психогенные галлюцинации обычно ярки и сценоподобны: больные могут видеть целые сцены, связанные с психической травмой, или умершего родственника, разговаривают с ним, кормят его.
Пример.
Больная А., 25 лет. Развитие правильное. Закончила обучение в школе с отличием, после чего поступила в социально-экономический университет. В процессе обучения отличалась от своих сокурсников непосредственностью реакций, эмоциональной живостью. Всегда выглядела моложе паспортного возраста. В 24 года полюбила молодого человека, который был моложе ее на 6 лет. Решила выйти за него замуж. После конфликта между ними молодой человек повесился. В первый момент женщина не могла осознать, что случилось, бесцельно металась по комнате. Затем возникла слабость, все время лежала, плохо спала, боялась выключить свет. Окружающее было, «как в тумане», «говорили как не про меня». Ходила с трудом, ноги были «как резиновые». Во время еды возникала рвота, «сжимало горло». Тоска появилась на похоронах. На следующий день, надев траурное платье, сидела на видном месте в холле общежития. Почти ничего не ела, плохо спала. На 7-й день была помещена в больницу. Ориентирована правильно, общительна, говорит, что все стало «мрачным и неинтересным». Временами слышит его голос, оклики по имени, ощущает его прикосновение. Винит себя в его смерти, считает, что теперь не имеет права на счастье. Периодически возникают яркие представления о его речи, отчетливо вспоминает сказанные им фразы. Постоянно думает о нем, часто плачет. Считает, что «никто ранее не переживал ничего подобного». Постепенно стала общительнее, проявляла интерес к окружающим больным, охотно ходила в кино, гуляла, но продолжала утверждать, что «все житейское ей неинтересно».
Вся депрессивная симптоматика у данной больной сопровождается истерическими расстройствами: рвотой, ощущением кома в горле, демонстративностью высказываний и поведения.
При тревожной депрессии наиболее часто наблюдаются аффективно-шоковые реакции гиперкинетического типа. Нарастающая депрессия сопровождается двигательным беспокойством, тревогой до ажитированных приступов отчаяния. Эти больные наиболее опасны в отношении совершения самоубийств.
Пример. Больная В., 48 лет. Рано лишилась родителей, в связи с чем вынуждена была начать работать с 14 лет. В возрасте 47 лет внезапно получила известие о гибели своего мужа, после чего в течение нескольких часов металась по комнате, громко кричала, не понимала обращенную к ней речь. Кроме того, женщина рвалась убежать из дома, выпрыгнуть в окно. Периодически возбуждение сменялось приступами слабости. По прошествии некоторого времени она не помнила, что с ней было в первые часы. Во время похорон мужа женщина то кричала, то лежала неподвижно. После похорон отмечалось усиление тоски и тревоги. Больная была достаточно сильно возбуждена, не могла сидеть на одном месте, испытывала неприятные ощущения во всем теле, боли в области сердца, постоянно изрекала суицидальные мысли, в связи с чем и была отправлена в психоневрологический стационар. Ориентирована правильно, тревожна, ходит по отделению, заламывает руки, говорит, что не переживет такой утраты, не сможет жить без него. Не может сосредоточиться ни на чем. При засыпании видит у постели мужа, слышит его голос, кажется, что он сидит рядом. Испытывает тоску, в груди «жжет», давит на сердце, «нечем дышать». Отказывается от еды: «зачем есть, когда его нет». Злобно настроена в адрес виновников гибели мужа, пишет в различные инстанции, требуя их наказания.
Больные с тревожной реактивной депрессией представляют серьезную опасность из-за возможности совершения ими суицидальных действий, особенно в первые недели развития заболевания.
Психотические реактивные депрессии у детей не наблюдаются, у подростков встречаются достаточно редко.
Выделяют два варианта реактивной депрессии: открытую и диссимулятивную. В первом случае имеются все признаки депрессивного состояния с переживанием тоскливого настроения, слезливостью, заторможенностью, фиксацией на несчастье. В случае диссимулятивной депрессии отсутствуют активные жалобы на тоску, больные стараются не говорить о травмирующей ситуации, держатся тихо и незаметно. Переживания не раскрывают. Суицидальные мысли скрываются, суицидальные попытки готовятся и часто оказываются неожиданными для окружающих.
Отмеченные различия депрессивных состояний у взрослых и подростков обусловлены преморбидными особенностями заболевших. Так, чистые, или простые, депрессии наблюдаются обычно у личностей, близких к гармоничным: сдержанных, собранных, активных, целеустремленных, отличающихся четкими эмоциональными привязанностями к своим близким.
Истерические варианты реактивных депрессий обычно наблюдаются у лиц с чертами психического инфантилизма и истерическими акцентуациями. Тревожные депрессии в большинстве случаев возникают у лиц эмоционально неустойчивых или тревожно-мнительных, склонных к постоянным сомнениям, неуверенных в себе. Диссимулируемый вариант психогенной депрессии наблюдается у сенситивных подростков. Включение ипохондрических расстройств в структуру депрессии обычно отмечается у истероидных и лабильных подростков.
Атипичность депрессий у подростков дала основание выделить некоторые эквиваленты депрессий: делинквентный, ипохондрический, астеноапатический.
Делинквентный эквивалент реактивной депрессии встречается примерно в 20 % случаев у мальчиков в младшем и среднем подростковом возрасте и проявляется нарушениями поведения. Подросток становится угрюмым, озлобленным, прогуливает уроки, слоняется без дела по улицам. На всех поступках лежит печать отчаяния. Несмотря на мрачность, подросток обычно отрицает угнетенное настроение. Этот вариант также называют психопатоподобным.
Ипохондрический эквивалент характеризуется постоянными жалобами на плохое соматическое состояние. Такие подростки охотно обращаются к врачам, ложатся в больницу, подвергаются обследованиям, выполняют различные процедуры. Уклоняются от учебы, бездельничают, бывают плаксивы и раздражительны, особенно если не верят их «болезни». Плохое настроение обычно связывают с «тяжелым заболеванием». Данный эквивалент депрессивного синдрома чаще наблюдается в среднем и старшем подростковом возрасте.
Астеноапатический эквивалент реактивной депрессии характеризуется прежде всего затруднениями в учебе за счет повышенной утомляемости. Подростки становятся вялыми, недостаточно активными, бездеятельными. Утрачивается интерес к развлечениям и компаниям сверстников. Аппетит и сон обычно не нарушены, но едят без удовольствия, сон не освежает и не приносит бодрости. Больные не отмечают тоски, но жалуются на скуку, хандру, испытывают недовольство собой, бывают идеи самообвинения и суицидальные мысли. Данный вариант депрессивного эквивалента наблюдается у подростков среднего и старшего возраста.
Депрессивный невроз (невротическая депрессия) – психогенно обусловленная легкая форма депрессии с преобладанием грустного настроения, адинамии, нередко с навязчивыми идеями и ипохондрически-сенестопатическими явлениями.
При невротической депрессии, как и при других неврозах, на первом этапе отмечается значительная выраженность вегетативно-соматических нарушений – этап соматических жалоб. Невротическая депрессия чаще развивается у людей, в преморбидном состоянии которых отмечаются прямолинейность, ригидность, гиперсоциальность, а также бескомпромиссность. Данным лицам свойственна аффективная яркость переживаний со стремлением сдерживать внешние проявления эмоций. Психотравмирующие обстоятельства продолжительные, субъективно значимые, неразрешимые и в значительной степени обусловленные преморбидными особенностями личности пациентов.
Выделяют два варианта обстоятельств, приводящих к невротической депрессии:
- «неудачна вся жизнь больного»; при этом во всех областях деятельности больного формируются неблагоприятные взаимоотношения;
- больной вынужден проживать в ситуации эмоционального лишения, которое обусловлено продолжительной разлукой, отсутствием эмоционального контакта с близкими, взаимоотношениями, которые необходимо скрывать, неудовлетворенностью жизнью, отсутствием эмоциональной отдушины в жизни.
Психотравмирующие ситуации существуют длительное время, отрицательные эмоции, вызванные ими, подавляются пациентом. Тем не менее, отрицательные эмоции подавить невозможно. При подавлении эмоциональный разряд разрешается по вегетативным путям. В таком случае у больного возникают вегетативно-соматические расстройства, что и наблюдается на первом этапе невротической депрессии.
У больных появляются вегетодистонические расстройства, колебания величин артериального давления, сердцебиения и головокружения, нарушения функции желудочно-кишечного тракта. Обычно с жалобами на эти нарушения больные и обращаются к терапевтам, где получают симптоматическое лечение. После данного этапа начинает нарастать пониженное настроение, которое сами больные исключительно редко связывают с травмирующим обстоятельством. Врачи склонны объяснять происходящее соматическим состоянием, так как у больного наблюдается стойкая гипотония и явления спастического колита.
Тоска обычно неглубокая. Больные жалуются на грусть, утрату радости от житейских удач, снижение активности. Речи о психогенной обстановке обычно не бывает. На отсутствии осознания причин заболевания концентрировали внимание все специалисты, изучающие невротическую депрессию. Почти у всех больных прослеживаются нарушения сна. Чаще отмечается затрудненное засыпание, больные не могут отрешиться от событий миновавшего дня или нарушения носят характер невроза ожидания. Более мучительными для больных бывают пробуждения среди ночи или в ранние утренние часы, которые сопровождаются чувством тревоги и сердцебиением, однако «страха за сердце» и ипохондрической фиксации на неприятных ощущениях в сердце не возникает. Ухудшение самочувствия в утренние часы считается стандартным депрессивным расстройством. Однако у данных больных по утрам не наблюдается усиления тоски или тревоги. Чаще они ощущают слабость и разбитость, как больные неврастенией.
Значительное число больных отмечают понижение активности, но это касается установления контактов, выбора развлечений. У большинства прослеживается «бегство в работу», особенно если травмирующая обстановка носит семейно-сексуальный характер. Только на работе такие пациенты чувствуют себя здоровыми. «Бегство в болезнь» встречается крайне редко, только на этапе перехода невротической депрессии в невротическое истерическое развитие личности.
Типичным для невротической депрессии является симптом, условно названный нами «надежда на светлое будущее» (Лакосина Н. Д.). Он характеризуется тем, что у больных нет тоскливой оценки будущего, их не беспокоит мысль о бесперспективности ситуации и состояния. Даже при явно неразрешимой ситуации они как бы не замечают и не учитывают ее при построении планов на будущее.
Течение депрессии волнообразное. При ее нарастании возникает слезливость. Больные по любому поводу и без повода не могут удержать слезы. Именно слезливость часто приводит подобных больных к врачам.
При длительном течении невротической депрессии на этапе перехода в невротическое развитие личности появляется расстройство, условно названное нами «болтливость». Малоразговорчивые, склонные скрывать свои переживания люди начинают рассказывать часто малознакомым людям о своих душевных переживаниях, о неблагополучии в семье. Возникшая болтливость была несвойственна им ранее и воспринимается ими как чуждая, как проявление заболевания. Больные стараются с ней бороться, стыдятся непривычной словоохотливости. После приступа говорливости ругают себя за это, затем вновь не могут не «болтать». Речь в эти периоды ускоренная, сами они выглядят оживленными. Невротическая депрессия является одним из вариантов психогенных расстройств на невротическом уровне.
Для структуры самого синдрома невротической депрессии характерны следующие особенности: отсутствие аффекта тоски, проецируемого в будущее, и отражение психогенной ситуации в высказываниях больных. Снижение активности и инициативы долго носит парциальный характер, имеет место «бегство в работу». Указанные особенности синдрома невротической депрессии помогают отдифференцировать его от депрессивных состояний другого генеза.
Сравнительно-возрастные особенности депрессивного синдрома. У детей дошкольного возраста депрессии проявляются вегетативными и двигательными нарушениями, так как этому возрасту свойственны именно эти формы реагирования. В более раннем возрасте депрессии еще менее напоминают депрессии. Дети вялы, двигательно беспокойны, аппетит нарушен, наблюдаются потеря массы тела, нарушения ритма сна. Депрессивные состояния могут возникнуть при эмоциональной депрессии, лишении ребенка контакта с матерью. Например, при помещении ребенка в лечебное учреждение первоначально у него возникает состояние двигательного возбуждения с плачем, отчаянием, затем возникают вялость, апатия, отказ от еды и игр, склонность к соматическим болезням. Такие состояния чаще обозначаются как анаклитическая депрессия.
Анаклитическая депрессия возникает у детей в возрасте 6-12 месяцев, разлученных с матерью и находящихся в плохих условиях жизни. Проявляется такой вид депрессии адинамией, анорексией, снижением или полным исчезновением реакций на внешние раздражители, задержкой развития психики и моторики.
У детей раннего возраста выделяют адинамическую и тревожную депрессии. Адинамическая депрессия проявляется вялостью, медлительностью, монотонностью, безрадостным настроением, тревожная – плаксивостью, капризностью, негативизмом, двигательным беспокойством.
В дошкольном возрасте преобладают вегетативные и двигательные расстройства, однако внешний вид детей свидетельствует о пониженном настроении: страдальческое выражение лица, поза, тихий голос. В этом возрасте отмечаются суточные колебания в самочувствии, появляются ипохондрические жалобы на неприятные ощущения в различных частях туловища. Выделяют несколько вариантов депрессий в зависимости от доминирующих расстройств.
У детей младшего школьного возраста на первый план выступают нарушения поведения: вялость, замкнутость, потеря интереса к играм, трудности в усвоении школьного материала. У некоторых детей отмечаются раздражительность, обидчивость, склонность к агрессии, прогулы школы. Жалоб на тоску у детей обнаружить не удается. Могут наблюдаться «психосоматические эквиваленты» – энурез, понижение аппетита, похудание, запоры.
В пубертатном возрасте уже обнаруживается депрессивный аффект, который сочетается с выраженными вегетативными расстройствами, головными болями, нарушениями сна, аппетита, запорами, стойкими ипохондрическими жалобами. У мальчиков часто доминирует раздражительность, у девочек – подавленность, слезливость и вялость.
В пубертатном возрасте клиническая картина депрессии приближается к депрессивным состояниям у взрослых, но менее отчетлива идеаторная (ассоциативная) заторможенность. Больные довольно активно высказывают идеи самообвинения и ипохондрические жалобы.
Особенности депрессивных синдромов позднего возраста связаны с изменениями психической деятельности человека и определены биологическими процессами возрастной инволюции. Для депрессий позднего возраста свойственна своеобразная «сниженность и измельчание» расстройств, отсутствие депрессивной самооценки и депрессивной переоценки прошлого (прошлое воспринимается чаще как благополучное и счастливое), преобладание опасений за здоровье, боязнь перед материальными затруднениями. Это отражает возрастную переоценку ценностей.
В позднем возрасте выделяют депрессии простые с заторможенностью и тревожные. Простые депрессии с возрастом встречаются реже, и возрастает число тревожно-ипохондрических и тревожно-бредовых состояний. Наибольшее число депрессивных состояний с тревогой приходится на возраст 60–69 лет.
При всех вариантах депрессивных состояний наблюдаются нарушения сна, аппетита, изменения массы тела, запоры. Нередко больные с депрессией в позднем возрасте испытывают «чувство собственной измененности», однако у пожилых людей жалобы обычно касаются соматической измененности. Признаки психической анестезии чаще наблюдаются у лиц, заболевших до 50 лет, по сравнению с больными более старшего возраста.
Выраженная двигательная заторможенность не свойственна для депрессивных состояний позднего возраста, депрессивные ступорозные состояния почти не встречаются. Тревожно-ажитированные депрессии прослеживаются как в инволюционном, так и в позднем возрасте.
У больных в позднем возрасте большое место в клинической картине депрессий занимают ипохондрические расстройства, однако чаще, чем ипохондрический бред, наблюдаются тревожные опасения ипохондрического содержания или фиксация на различных соматических жалобах.
Мания
Для мании (или маниакального синдрома) характерна маниакальная триада, включающая в себя: гипертимию – приподнятое радостное настроение, ускорение ассоциативных процессов, а также двигательное возбуждение со стремлением к какой бы то ни было деятельности. Выраженность вышеуказанных расстройств варьирует. Ассоциативная деятельность может ускоряться в различной степени и колебаться от незначительного облегчения ассоциативной деятельности до «скачки идей». Повышение двигательной активности может достигать уровня беспорядочного возбуждения, что носит название спутанной мании. Настроение у таких лиц бывает не только радостным и веселым, но в некоторых ситуациях может иметь место и гневливый аффект, т. е. гневливая мания.
Характерным для маниакального синдрома является отвлекаемость больного, в результате чего он оказывается не в состоянии довести до конца начатое дело. При беседе с врачом такие пациенты не могут четко и последовательно сообщить о себе какие-либо анамнестические сведения. В таких случаях больной говорит без умолку и охотно беседует с врачом, однако такая беседа непродуктивна в связи с тем, что больной отвлекается на различные внешние события или возникающие у него ассоциации с происходящим вокруг. Такие ассоциации носят поверхностный характер.
Больные в состоянии мании обычно не предъявляют никаких соматических жалоб. В маниакальном состоянии такие лица наоборот испытывают «душевный подъем» и прилив физических сил. При этом больные склонны переоценивать свои реальные способности и возможности. Таким образом, женщины, несмотря на преклонный возраст, убеждены в своей неотразимой привлекательности, уверяя, что все студенты и врачи в них влюблены. Больные стремятся украшать свою одежду любыми способами, неумеренно пользуются косметикой, делают замысловатые прически. В маниакальном состоянии у больных раскрываются способности сочинять стихи, рисовать прекрасные картины, петь, сочинять музыку. Как правило, чем менее выражено маниакальное состояние, тем продуктивнее данная деятельность.
Возможности для реализации многочисленных планов таким пациентам представляются неограниченными, они не замечают никаких препятствий на своем пути. Обычно у лиц с маниакальным синдромом повышено чувство собственного достоинства. Такие больные довольно часто бывают убеждены в том, что их ожидают великие открытия, и они могут сыграть незаменимую роль в решении серьезных социальных проблем общества. Такая переоценка своих возможностей может достигать уровня экспансивного бреда.
Кроме того, у больных наблюдается речевое возбуждение, проявляющееся в том, что они говорят очень много, быстро, громко. В случае выраженного речевого возбуждения спустя несколько дней голос становится охрипшим. Иногда больные не могут полностью высказать свою мысль, из-за выраженной отвлекаемости они не договаривают фразы или выкрикивают только отдельные слова. Сами больные при этом говорят, что язык не успевает за их мыслями.
В случае менее выраженного речевого возбуждения ускорение ассоциативной деятельности при разговоре не отмечается, а выявляется только при письме, во время чего больные не дописывают фразы или пишут только отдельные слова.
Больные с маниакальным синдромом обладают типичным внешним видом: лицо гиперемировано, мимика оживлена, движения быстрые. Такие люди не могут усидеть на месте, хватаются за различные дела, но ни одно из них не могут довести до конца. Аппетит в большинстве случаев повышен, едят с жадностью, пищу плохо пережевывают и быстро глотают.
Половое влечение бывает усилено, что проявляется легким вступлением больных в контакты, они часто заводят новые сексуальные связи, женятся, дают необоснованные обещания.
При маниакально-депрессивном психозе маниакальный синдром обычно не сопровождается возникновением истинных бредовых идей величия. Однако больные зачастую переоценивают свои реальные возможности и свою роль в прошлой жизни. Такие высказывания, как правило, не достигают уровня бреда, носят характер сверхценных идей величия, не отличаются стойкостью.
Различают несколько вариаций маниакального синдрома: непродуктивная мания, веселая мания, мания с дурашливостью. Веселая мания наиболее характерна для маниакально-депрессивного психоза. Непродуктивная мания характеризуется тем, что повышенное настроение и двигательное возбуждение не сопровождаются стремлением к какой-либо деятельности. Мания с дурашливостью отличается от других маний тем, что повышенное настроение с двигательным и речевым возбуждением сопровождается манерностью, детскостью, а также склонностью к нелепым шуткам.
Отдельно выделяется мория, для которой характерно сочетание подъема настроения с расторможенностью влечения, дурашливостью, плоскими нелепыми шутками. В ряде случаев обнаруживаются обнубиляции сознания больного. Такие изменения психики развиваются чаще всего при поражении лобных долей.
Если маниакальный синдром протекает в легкой степени, то говорят о гипомании.
Сравнительно-возрастные особенности маниакального синдрома. Наличие маниакальных состояний у детей раннего возраста признается не всеми психиатрами. К признакам маниакального синдрома у детей относят расторможенность влечений и неустойчивость настроения.
У детей в дошкольном и младшем школьном возрасте можно предположить гипоманиакальное состояние только в тех случаях, когда приподнятое настроение с эйфорией и грубыми нарушениями поведения продолжается длительное время. В данном возрасте гипомания может проявляться в виде двигательной расторможенности, суетливости, непослушании, упрямстве и многоречивости.
В препубертатном и младшем пубертатном возрасте эйфорическое настроение при маниакальном состоянии бывает достаточно отчетливым, однако ведущими проявлениями остаются нарушения поведения. Больные двигательно активны, агрессивны, драчливы, сексуально расторможены, отмечается повышение аппетита.
У более старших подростков маниакальные состояния подобны таким же расстройствам, наблюдаемым у взрослых больных.
В пожилом возрасте маниакальный синдром отличается однообразным течением, монотонностью. В этом возрасте преобладает эйфоричный аффект с беспечностью над веселым, приподнятым настроением. На фоне повышенного настроения могут возникать слабодушные реакции. Пожилые больные в маниакальном состоянии обычно малопродуктивны. Круг их ассоциаций обедняется, часто наблюдается обстоятельность, склонность к детализации вещей. Вместо живости и остроумия отмечается склонность к плоским шуткам, поверхностным суждениям, построению нелепых планов. Вместо стремления к деятельности наблюдается бесцельная суетливость, усиливающаяся к вечеру и по ночам. Больные обычно становятся неряшливыми, не следят за одеждой, волосы бывают не уложены, карманы набиты мусором и объедками пищи. В этом возрасте часто наблюдается несоответствие между малой подвижностью и речевым возбуждением.
Эмоциональное расстройство личности — лечение и реабилитация в ЦМЗ «Альянс»
Эмоционально неустойчивое (лабильное) расстройство личности — это повышенная возбудимость, импульсивность, низкая способность к самоконтролю и эмоциональная неуравновешенность. Как и другие личностные расстройства, это скорее патология характера («тяжелый характер»), а не болезнь. Помочь при расстройстве может опытный врач-психотерапевт.
Важно
«Тяжелый характер», невозможность совладать со своими эмоциями — повод обратиться за помощью к психотерапевту.
По-другому называется агрессивным, эпилептоидным, возбудимым, эксплозивным расстройство личности. Иногда врачи рассматривают его как два отдельных расстройства — импульсивное и пограничное расстройство личности.
Общее свойство людей с обоими вариантами эмоционально неустойчивого расстройства личности — то, что им сложно сдерживать себя, подчиняться нормам и правилам из-за слабого самоконтроля и импульсивности. Особенности характера мешают устанавливать и поддерживать контакты с другими. Лечение у психотерапевта для таких людей — возможность принять особенности своей психики и научиться жить в гармонии с окружающими.
Симптомы эпилептоидного расстройства личности
Если говорить о классификации эмоционально неустойчивого расстройства личности, МКБ-10 делит его на два подвида:
- Импульсивный.
- Пограничный.
Эмоционально неустойчивое расстройство личности импульсивного типа характеризуется выраженной эмоциональной лабильностью (частой беспричинной сменой настроения), склонностью к импульсивным поступкам и агрессивным вспышкам с неспособностью сдерживаться. Люди с данным расстройством тяжело переносят критику и порицания.
Эпилептоидам свойственна ревность, подозрительность, склонность к манипуляции, раздражительность и вспышки гнева.
Для эмоционально неустойчивого расстройства личности пограничного типа менее характерно агрессивное поведение по отношению к окружающим, но такие люди склонны к самоповреждению, вплоть до суицидальных поступков. Подробнее о пограничном расстройстве.
Согласно МКБ-10 для расстройства характерны общие черты расстройства личности и специфические особенности. Общие критерии следующие:
- начинает проявляться в детском и подростковом возрасте, сохраняется в зрелости;
- сложно выделить четкие фазы выздоровления/обострения;
- особенности характера мешают общаться с близкими и незнакомыми, не дают состояться профессионально;
- человек часто эгоцентричен, не способен к эмпатии (сочувствие другим людям), постоянно стремится к получению удовольствий.
Специфические симптомы импульсивного (эксплозивного) типа эмоционально неустойчивого расстройства личности:
- Импульсивность в мыслях и действиях.
- Низкая способность к самоконтролю.
- Вспышки гнева.
- Склонность к жестоким и асоциальным поступкам.
- Нетерпимость к порицанию и критике.
Для диагностики импульсивного типа эмоционально неустойчивого расстройства личности врач-психотерапевт подробно беседует с клиентом.
Дифференциальный диагноз проводится с другими расстройствами личности (пограничное, истерическое), а также с эпилепсией. Для этого применяют патопсихологическое исследование (выполняет клинический психолог), ЭЭГ, Нейротест.
Комплексный подход к диагностике необходим, чтобы врач мог назначить наиболее эффективное для данного человека лечение.
Эмоционально неустойчивое расстройство личности — лечение
Люди с эмоционально неустойчивым расстройством личности особенно остро нуждаются в помощи психотерапевта. Специалист может научить их контролировать свои эмоции и не допускать негативного влияния эмоциональных вспышек на окружающих (при импульсивном расстройстве) и на самого человека (при пограничном расстройстве личности).
Лабильное расстройство личности описывается как один из самых непростых диагнозов в плане лечения. Установить контакт с человеком, который страдает эмоционально неустойчивым личностным расстройством, — непростая задача для психотерапевта. Неопытные специалисты избегают стойкого альянса с такими пациентами, чтобы не потерять собственное душевное равновесие.
Но при этом важно помнить, что расстройство личности — не заболевание, у пациента нет повреждения нервной системы. Следовательно, при грамотном лечении он достигает серьезных положительных результатов. У людей с пограничным и агрессивным расстройствами личности лечение должен проводить опытный психотерапевт.
Важно
Психотерапия — основной немедикаментозный метод лечения психических расстройств. В отличие от медикаментов, которые устраняют симптомы, она работает с причиной — позволяет достичь длительного, стойкого результата.
Основной метод лечения эмоционального расстройства личности — психотерапия. Медикаментозное лечение используется не во всех случаях. Назначение лекарственной поддержки иногда бывает необходимо, если расстройство личности сочетается с другими заболеваниями, например, депрессией.
Наиболее эффективные методики при работе с людьми, которые страдают эмоционально лабильным личностным расстройством, — это когнитивно-поведенческая терапия и диалектическая поведенческая терапия. Они помогают пациентам осознать мысли и чувства, которые влияют на их поступки, и учат себя контролировать.
При соблюдении всех рекомендаций врача и, главное, желании пациента взаимодействовать с психотерапевтом, терапия дает стойкий положительный эффект. При этом специалист не стремится изменить личность пациента, а помогает принять себя и научиться жить в гармонии с собой и окружающими.
Симптомы эмоционально неуравновешенных студентов
Детям с ограниченными возможностями, связанными с эмоциональными расстройствами, нужна помощь, чтобы они могли управлять своей жизнью в классе и за его пределами. Если ваш ребенок относится к этой категории или вы работаете с детьми с эмоциональными расстройствами, важно знать, что означает этот термин, и какие симптомы у учащихся проявляются.
Закон об образовании для лиц с ограниченными возможностями (IDEA) — это федеральный закон, определяющий эмоциональное расстройство как одну из 13 категорий права на получение услуг специального образования.Эмоциональное расстройство также известно как серьезное эмоциональное расстройство (SED) или эмоциональная поведенческая инвалидность (EBD).
Согласно определению IDEA, эмоциональное расстройство — это состояние, при котором ребенок демонстрирует одну или несколько из следующих характеристик в течение длительного периода времени и в значительной степени, что отрицательно влияет на успеваемость ребенка.
- У детей с эмоциональными нарушениями неспособность к обучению не может быть объяснена интеллектуальными, сенсорными факторами или факторами здоровья.
- Они могут быть не в состоянии развивать и поддерживать надлежащие, удовлетворительные социальные отношения с семьей, сверстниками и взрослыми в школьной системе.
- Они могут иметь тенденцию к неподобающему поведению или чувствам в ответ на нормальные ситуации.
- У них может быть постоянное настроение несчастья или депрессии.
- Они могут быть склонны к развитию негативных физических симптомов или страхов, связанных с личными или школьными проблемами.
Диагностика
К категории эмоционального расстройства относится шизофрения.У детей с эмоциональным расстройством также могут быть диагностированы поведенческие расстройства, такие как синдром дефицита внимания и гиперактивности (СДВГ). Однако эмоциональное расстройство не диагностируется у детей, которые в первую очередь социально дезадаптированы, если только не существует основного эмоционального расстройства.
Другие расстройства, подпадающие под эту категорию, включают тревожные расстройства, биполярное расстройство, расстройства пищевого поведения, обсессивно-компульсивное расстройство и расстройства поведения.
Риски для студентов с эмоциональными расстройствами
Учащиеся с эмоциональными расстройствами подвержены риску школьной неуспеваемости и часто нуждаются как в специально разработанных инструкциях, так и в психотерапевтических или консультационных услугах.Однако, если им не поставят диагноз эмоционального расстройства, они, скорее всего, будут вытеснены из школы из-за мер наказания, таких как отстранение от занятий или исключение.
Дети, которые сталкиваются с такой политикой, имеют высокий риск бросить школу и попасть в систему уголовного правосудия. Это явление в просторечии известно как трубопровод из школы в тюрьму.
До постановки диагноза дети с эмоциональными расстройствами могут восприниматься учителями, администраторами и сверстниками просто как «плохие» или «непослушные».Такой образ мыслей может нанести ущерб самооценке детей с эмоциональными расстройствами. Эти дети не только чувствуют себя изгоями, но и должны преодолевать обстоятельства, которые привели к эмоциональному расстройству.
Их могли бросить родители или подвергнуть сексуальному, физическому или эмоциональному насилию. У них могло быть психическое заболевание, такое как расстройство личности, которое будет сопровождать их на протяжении всей жизни, затрудняя для них поддержание дружеских, романтических отношений или профессиональной карьеры.Взаимодействие с другими людьми
Слово от Verywell
Родители и опекуны детей с эмоциональными расстройствами должны защищать их, чтобы они не изолировались в школе или в обществе. Им может потребоваться партнерство с родителями детей, имеющих аналогичный опыт, и / или получение рекомендаций от поставщика психиатрических услуг. Хотя эмоциональная инвалидность, безусловно, является проблемой, с ней можно справиться, чтобы помочь детям жить полноценной жизнью.
Что такое серьезное эмоциональное расстройство?
Многие термины используются для описания эмоциональных, поведенческих или психических расстройств.Обычно людей с такими расстройствами относят к категории страдающих серьезным эмоциональным расстройством. Закон об инвалидах определяет человека с эмоциональным расстройством как человека, проявляющего одну или несколько из следующих характеристик в течение длительного периода времени и в такой степени, которая отрицательно влияет на его работоспособность. Одной из характеристик является неспособность учиться, которую нельзя объяснить интеллектуальными, сенсорными факторами или факторами здоровья.
Еще одна характеристика эмоционального расстройства — неспособность строить или поддерживать удовлетворительные межличностные отношения со сверстниками.Другие характеристики включают несоответствующие типы поведения или чувств в нормальных обстоятельствах, общее повсеместное настроение несчастья или депрессии или тенденцию к развитию физических симптомов или страхов, связанных с личными проблемами.
Причины эмоционального расстройства не установлены. Хотя в качестве возможных причин были предложены различные факторы, исследования не показали, что они являются прямой причиной проблем с поведением.
Некоторые характеристики и поведение, наблюдаемые у детей с эмоциональными расстройствами, включают: гиперактивность, непродолжительное внимание и импульсивность, агрессию или самоповреждающее поведение, такое как отыгрывание или драка, отстраненность, неспособность инициировать взаимодействие с другими или избегать социальных взаимодействий через страх или беспокойство, незрелость, характеризующаяся неуместным плачем и приступами гнева, а также плохие навыки совладания и трудности с обучением, проявляющиеся в академической успеваемости ниже уровня класса.
Многие дети, не страдающие эмоциональными расстройствами, могут проявлять некоторые из этих поведений в разное время в процессе своего развития. Однако, когда такое поведение продолжается в течение длительного периода времени, у этих детей могут быть серьезные эмоциональные расстройства, и их поведение сигнализирует о том, что они не справляются со своим окружением или сверстниками.
Если вам нужна дополнительная информация, пожалуйста, свяжитесь с отделением Национального альянса для душевнобольных, штат Мичиган, по телефону 800-331-4264, или посетите их на сайте www.namimi.org.
Телефонный код: 1715
Что такое эмоциональная инвалидность?
«Эмоциональное расстройство» — это термин, используемый в Законе об образовании лиц с ограниченными возможностями (IDEA), федеральном законе, который гарантирует учащимся с ограниченными возможностями им предоставляется бесплатное соответствующее государственное образование, отвечающее их потребностям. Поскольку термин «эмоционально неуравновешенный» настолько стигматизирует, в 2010 году группа адвокатов, возглавляемая ВХС, настаивала на принятии закона, который изменил термин в Кодексе штата Мэриленд с «Эмоциональное нарушение» на «Эмоциональное расстройство». Инвалидность.Некоторые состояния, которые могут присутствовать у учащихся с эмоциональной инвалидностью, включают тревожные расстройства, биполярное расстройство, поведение. расстройство, расстройства пищевого поведения и шизофрения.
Эмоциональная инвалидность определяется как:
«Состояние, проявляющее одну или несколько из следующих характеристик в течение длительного периода времени и в значительной степени, которое отрицательно сказывается на успеваемости ребенка:
A. Неспособность учиться, которую нельзя объяснить интеллектуальными, сенсорными или факторы здоровья
B.Неспособность построить или поддерживать удовлетворительные межличностные отношения со сверстниками и учителями
C. Неуместные типы поведения или чувств при нормальных обстоятельствах
D. Общее повсеместное настроение несчастья или депрессии
E. Склонность к развитию физических симптомов или страхов, связанных с личным или школьные проблемы »
Многие дети проявляют одну или несколько из этих характеристик «в течение длительного периода времени и в значительной степени». Чтобы соответствовать требованиям IDEA, однако есть важные квалификации:
- «Студент по причине инвалидности должен нуждаться в специальном образовании и сопутствующих услугах.”
- «Термин не распространяется на детей с социальной неприспособленностью».
Из-за этих исключений количество идентифицированных детей остается относительно небольшим — в 2019 году только 6,37% учащихся имели эмоциональную инвалидность. в Мэриленде.
Если вы подозреваете, что ваш ребенок может иметь право на получение услуг специального образования в качестве ученика с эмоциональной инвалидностью, напишите письмо на имя Директор школы, где учится ваш ребенок, требует, чтобы ваш ребенок прошел оценку для получения услуг специального образования.Если вам нужна помощь, вы можете подключиться к специалисту по поддержке родственников MCF по телефону 410-730-8267 или по электронной почте [email protected] .
Более подробное объяснение идентификации учащихся с эмоциональными нарушениями см. В документе MSDE «Роль школьного психолога в выявлении эмоциональных нарушений».
Эмоциональное расстройство — обзор
9.15.2.2 Дети в условиях сообщества
В последнее время появляется все больше литературы о характеристиках детей с СЭД, получающих услуги на уровне сообщества (например,г., Барбер, Розенблатт, Харрис и Аткиссон, 1992; Духновски, Джонсон, Холл, Куташ и Фридман, 1993; Эпштейн, Куллинан, Куинн и Камбальд, 1994; Эванс, Доллард и Макналти, 1992; Ландрам, Сингх, Немил, Эллис и Бест, 1995; Розенблатт и Аткиссон, 1992). Эти исследования дают довольно полную картину о детях с СЭД, с которой семьи и сервисные агентства имеют дело ежедневно. Этим детям, как правило, от 10 до 17 лет, а исследования, проведенные в разных географических точках и размерах выборки, показывают средний возраст от 12 до 15 лет (Epstein et al., 1994; Ландрам и др., 1995; Розенблатт и Аткиссон, 1992). Эти результаты сопоставимы с результатами, полученными для детей, проходящих лечение в рамках программы психиатрической помощи (Wells & Whittington, 1993), а также с теми, которые определены как SED в соответствующих школах (Silver et al., 1992).
Как и дети, обращающиеся за стационарным лечением, в услугах на уровне общины мальчиков значительно больше, чем девочек. Например, показатели распространенности среди мужчин от 75% до 80% были зарегистрированы в трех исследованиях (Epstein et al., 1994; Ландрам и др., 1995; Quinn & Epstein, 1998), хотя в других исследованиях сообщалось о несколько более низких показателях распространенности среди мужчин (57–64%) (Duchnowski et al., 1993; Rosenblatt & Attkisson, 1992). Однако более высокие показатели распространенности среди мужчин согласуются с данными национальных обследований школьников, участвующих в программах специального образования и обозначенных как SED (например, Cullinan, Epstein, & Sabornie, 1992; Valdes, Williamson & Wagner, 1990.
Данные по расовой распространенности несколько неоднозначны.В большинстве исследований белых больше, чем детей всех других рас. Например, распространенность белых детей колебалась от 63% до 77% в четырех исследованиях (Duchnowski et al., 1993; Epstein et al., 1994; Quinn & Epstein, 1998; Rosenblatt & Attkisson, 1992), хотя в одном из трех сообществ по данным Rosenblatt и Attkisson (1992), распространенность составила всего 45%. Кроме того, Landrum et al. (1995) сообщили о 54% афроамериканцев в выборке по всему штату Вирджиния, что свидетельствует о чрезмерной представленности меньшинств среди детей и подростков с СЭД, что также было отмечено другими исследователями (e.г., Кауфман, 1997; Сингх, Эллис, Освальд, Векслер и Кертис, 1997; Министерство образования США, 1994).
Что касается интеллектуального функционирования, дети и подростки с оценкой SED в диапазоне от нормального до низкого-нормального по стандартизированным показателям интеллекта (Duchnowski et al., 1993; Epstein et al., 1994; Quinn & Epstein, 1998). Что касается образовательного уровня, то дети и подростки с SED имеют значительный академический дефицит в большинстве областей содержания, обычно отстают даже при высоком IQ, часто находятся в автономных классах или альтернативных школах и пропускают больше дней в школе, чем их сверстники без САП из-за прогулов, отстранения от занятий, исключения из школы или отсева (Duchnowski et al., 1993; Эпштейн и др., 1994; Ландрам и др., 1995). Кроме того, у большинства этих детей в какой-то момент учебы в школе проявляются проблемы с поведением. Сочетание поведенческих / психиатрических проблем и академической неуспеваемости является основным фактором риска для их продолжающихся образовательных достижений.
Дети и подростки с СЭД имеют ряд поведенческих и психиатрических проблем, которые в целом можно охарактеризовать как внешние расстройства. Исследования показывают, что у этих детей наблюдается серьезное деструктивное поведение или нарушения адаптации, крайнее несоблюдение требований, физическая агрессия и крайние словесные оскорбления, а также расстройства настроения (Bruns, Burchard, & Yoe, 1995; Landrum et al., 1995; Розенблатт и Аткиссон, 1992). Однако в одном исследовании было обнаружено, что интернализирующие расстройства в два раза более распространены, чем экстернализирующие расстройства, что исследователи приписывают ряду методологических различий между их исследованием и другими, в которых сообщалось о противоположных результатах (Quinn & Epstein, 1998). Использование прописанных лекарств в качестве метода лечения для этих детей колеблется от 30% (Quinn & Epstein, 1998) до 56% (Landrum et al., 1995). Это удивительно высокий уровень распространенности, поскольку использование психотропных препаратов учащимися с САС в школьной системе США составляет всего около 11% (Cullinan, Gadow, & Epstein, 1987; Cullinan et al., 1992).
Большая часть детей и подростков с СЕПГ взаимодействуют с правоохранительными органами. От 35% до 59% из них были связаны с правоохранительными органами, как правило, из-за их собственного незаконного поведения (Duchnowski et al., 1993; Landrum et al., 1995; Quinn & Epstein, 1998). Кроме того, многие попадают в суды по семейным делам из-за жестокого обращения и отсутствия заботы. Куинн и Эпштейн (1998) обнаружили, что 20% их выборки имели истории жестокого обращения и пренебрежения, а Зейглер-Денди (1989) обнаружил, что 33% имели историю жестокого обращения, а 65% испытали пренебрежение.О том, что дети, подвергшиеся жестокому обращению или оставленные без присмотра, также страдают СЭД, сообщалось и в других исследованиях (например, Trupin, Tarico, Low, Jemelka, & McCellan, 1993). Кроме того, большинство детей и подростков с СЭД находились вне дома, как правило, в приемных семьях, психиатрических больницах или лечебных центрах (Epstein et al., 1994; Hawkins, Almedia, & Samet, 1989; Landrum et al., 1995; Wells & Whittington, 1993).
Вырисовывается картина детей с множественными проблемами, требующими участия нескольких агентств.Таким образом, эти дети возлагают на свои семьи огромное бремя, зачастую настолько, что они разрывают свои семьи.
VDOE :: эмоциональная инвалидность
Ваш браузер не поддерживает джаваскрипт! Этот сайт использует JavaScript, но полностью работает без него. Конкретные нарушенияТермины «эмоциональное нарушение или инвалидность» и «поведенческое расстройство» обычно используются как синонимы. Федеральные правила и постановления штата определяют эмоциональную инвалидность как:
…состояние, проявляющее одну или несколько из следующих характеристик в течение длительного периода времени и в значительной степени, что отрицательно сказывается на успеваемости:
- Неспособность учиться, которая не может быть объяснена интеллектуальными, сенсорными факторами или факторами здоровья;
- Неспособность установить или поддерживать удовлетворительные межличностные отношения со сверстниками и учителями;
- Неподходящие типы поведения или чувств при нормальных обстоятельствах;
- Общее повсеместное настроение несчастья или депрессии; или
- Склонность к развитию физических симптомов или страхов, связанных с личными или школьными проблемами.
Термин включает детей, страдающих шизофренией, но не включает детей, которые плохо приспособлены к социальной среде, если не установлено, что они эмоционально неуравновешены.
Рассматривая студентов как имеющих эмоциональную инвалидность, многопрофильная команда должна ответить, если такое поведение существовало в течение длительного периода времени, а не только от случая к случаю или в течение короткого периода времени; и в значительной степени это мешает их обучению.Выявление учащихся с эмоциональной инвалидностью может, как и другие виды инвалидности, варьироваться от легкой до средней или тяжелой.
Специалисты согласны с тем, что работа со студентами с эмоциональными нарушениями требует систематических образовательных программ и поддержки.
ресурсов
Улучшение обслуживания студентов с эмоциональными нарушениями: план Вирджинии, 23 августа 2010 г.
Внешние ресурсы
Начало страницы
Терапия эмоциональных расстройств | Офисы Пола Далтона
Что такое эмоциональное расстройство?
Закон об образовании лиц с ограниченными возможностями (IDEA) определяет эмоциональное расстройство как состояние, проявляющее одну или несколько из следующих характеристик в течение длительного периода времени и в значительной степени, которое отрицательно влияет на успеваемость ребенка:
- An неспособность учиться, которую нельзя объяснить интеллектуальными, сенсорными факторами или факторами здоровья.
- Неспособность установить или поддерживать удовлетворительные межличностные отношения со сверстниками и учителями.
- Неподходящие типы поведения или чувств при нормальных обстоятельствах.
- Общее вездесущее настроение несчастья или депрессии.
- Склонность к развитию физических симптомов или страхов, связанных с личными или школьными проблемами.
- Признаки и симптомы
- Некоторые из характеристик и поведения, наблюдаемых у детей с эмоциональным расстройством, включают:
- Гиперактивность
- Агрессивное или самоповреждающее поведение
- Отстранение
- Незрелость
- Трудности в обучении
Дети с наиболее серьезными эмоциональными расстройствами могут демонстрировать искаженное мышление, чрезмерное беспокойство, необычные двигательные акты и аномальные перепады настроения.
Два распространенных эмоциональных расстройства включают расстройство поведения и психотическое расстройство. Расстройство поведения относится к группе поведенческих и эмоциональных проблем у детей и подростков, которым очень трудно следовать правилам и вести себя социально приемлемым образом. Симптомы могут включать: агрессию по отношению к людям и животным, уничтожение имущества, обман, ложь или воровство, прогулы или другие нарушения правил. Психотическое расстройство — это общий термин, используемый для обозначения тяжелых психических расстройств, вызывающих ненормальное мышление и восприятие.Два основных симптома — это бред и галлюцинации.
Варианты диагностики и лечения
Эмоциональные расстройства обычно лечат с помощью комбинации лекарств и психосоциальных вмешательств, включая когнитивно-поведенческую терапию, семейное психообразование, обучение социальным навыкам, межличностную психотерапию или обучение релаксации.
Дети и подростки с эмоциональными расстройствами должны получать услуги с учетом их индивидуальных потребностей.Кроме того, все, кто участвует в их образовании или уходе, должны быть хорошо осведомлены о получаемом уходе. Важно координировать услуги между домом, школой и обществом, чтобы поддерживать каналы связи между всеми вовлеченными сторонами.
Надежда есть!
Семьям часто требуется помощь в понимании инвалидности своего ребенка и в том, как удовлетворить потребности, возникающие в результате эмоционального расстройства. Помощь можно получить у психиатров, психологов и других специалистов в области психического здоровья.Пожалуйста, свяжитесь с нашим офисом или посетите эти сайты для получения дополнительной информации об эмоциональных расстройствах.
Эмоциональное расстройство — Проект IDEAL
Определение
Учащиеся с эмоциональными расстройствами представляют собой очень разнородную группу с широким кругом проблем, которые уникальны для каждого человека. Однако есть некоторые ключевые характеристики, которые используются для определения этой категории инвалидности, в основном относящиеся к вопросам личной идентичности и эмоционального благополучия. Эмоциональное расстройство может присутствовать, если ученик реагирует на ситуацию неподходящим поведением или эмоцией, и особенно, если эта эмоция является депрессией или долгосрочным несчастьем.Учащимся с эмоциональными расстройствами обычно очень трудно поддерживать личные отношения с другими людьми, и эти личные проблемы со временем приводят к физическим симптомам. Если учащийся испытывает трудности с обучением, но у него нет интеллектуальной или сенсорной причины, то виновато эмоциональное расстройство. Эта категория инвалидности включает некоторые психические заболевания, такие как шизофрения.
Следует отметить, что одна или несколько из ранее упомянутых характеристик должны присутствовать в течение длительного периода времени и должны иметь негативное влияние на успеваемость учащегося, прежде чем они будут считаться эмоциональным расстройством.К признакам эмоционального расстройства следует относиться серьезно, поскольку они могут привести к физической агрессии и самоповреждению. Однако необходимо также проявлять осторожность, чтобы распознавать разницу между эмоциональным расстройством и общим подростковым беспокойством. Причин эмоциональных расстройств у детей столько же, сколько детей из этой категории, но их обычно можно разделить на биологические причины, экологические причины или их комбинацию.
Распространенность
The U.S. Министерство образования сообщает, что в 2003-2004 учебном году услуги специального образования получили 5 971 495 учащихся. Из этого числа примерно 7,7%, или 461 055 студентов, получили услуги специального образования на основе классификации эмоциональных расстройств. Однако в этой группе из 461 055 студентов наблюдалась определенная диспропорция между полом, расой и социально-экономическим положением. У афроамериканских студентов гораздо больше шансов получить диагноз эмоционального расстройства, чем у белых, что отражает возможные расовые предубеждения в этой категории.Исследования указывают на прямую корреляцию между низким доходом и эмоциональными расстройствами, но точные причины этой связи неизвестны.
Характеристики
Каждый учащийся с эмоциональным расстройством будет обладать уникальными для него характеристиками. Однако все эти ученики будут иметь общие недостатки в трех конкретных областях, а именно в эмоциональном развитии, поведенческом развитии и когнитивном развитии.
У этих учащихся могут быть определенные эмоциональные характеристики / состояния, такие как тревожное расстройство, расстройство настроения, оппозиционно-вызывающее расстройство, расстройство поведения и шизофрения.Отсутствие лечения любого из этих расстройств с помощью соответствующей системы поддержки может иметь потенциально трагические результаты. Поведенческие характеристики эмоционального расстройства включают экстернализирующее поведение и, наоборот, интернализирующее поведение. Первое может привести к проблемному поведению и физической агрессии, а второе — к депрессии и тревоге. Наконец, у учащихся с эмоциональными расстройствами также есть ряд академических проблем, и каждый год половина учащихся этой категории полностью бросает школу.
Одним из любопытных факторов, способствующих эмоциональному расстройству, является дефицит общения. По оценкам, 71% учащихся с эмоциональными расстройствами также имеют расстройства экспрессивной и рецептивной речи, которые влияют на их способность понимать и общаться со сверстниками и взрослыми.
Влияние на обучение
Учащиеся с эмоциональными расстройствами встречаются на всех уровнях когнитивного функционирования, но большинство из этих учащихся, как правило, имеют низкий средний интеллект.У большинства из них академическая успеваемость ниже класса, с наибольшими недостатками как по математике, так и по орфографии. Многие имеют сопутствующее нарушение обучаемости того или иного типа. Учащиеся, демонстрирующие экстернализирующее поведение, подвергаются наибольшему риску продолжающегося дефицита академической активности. Учащиеся с эмоциональными расстройствами реже посещают высшее учебное заведение, чем учащиеся со многими другими категориями инвалидности. Эффективная образовательная программа для учащихся с эмоциональными расстройствами обеспечит эмоциональную и поведенческую поддержку, которая будет способствовать замене проблемного поведения более подходящим поведением.Системы поддержки позитивного поведения — одна из наиболее эффективных стратегий для достижения этой цели, как и внедрение комплексных услуг.
Обучающие стратегии
Комплексное планирование — это совместный процесс, который показал большие перспективы в поддержке студентов с эмоциональными расстройствами как в исследовательской, так и в более практической сферах. Этот процесс планирования объединяет всех вовлеченных поставщиков услуг (например, службы реабилитации взрослых, службы психического здоровья, консультанта) и отдельных лиц для создания естественной системы поддержки, которая основана на сильных сторонах отдельного учащегося и сообщества, в котором он жизни.Семья является неотъемлемой частью этого процесса, и общая цель состоит в том, чтобы разработать программу, которая будет извлекать выгоду из сильных сторон и интересов учащегося при одновременном использовании ресурсов сообщества для размещения и вмешательства.
Как правило, академическая успеваемость и проблемное поведение часто идут рука об руку у учащихся с эмоциональными расстройствами. Другими словами, чем больше у них трудностей с классной задачей, тем больше вероятность того, что результатом будет неадаптивное поведение. Таким образом, поддержка академической успеваемости этих студентов будет иметь дополнительное преимущество в виде уменьшения экстернализирующего и интернализирующего поведения.Лучшие практики для студентов с эмоциональными расстройствами часто являются лучшими практиками для всех студентов. Например, такая стратегия, как предоставление студентам возможности выбирать между классными задачами, является эффективным способом уменьшения проблемного поведения в целом. Последовательная и конкретная похвала также является отличным приемом для всех учащихся в классе, но может быть особенно эффективным для учащихся с эмоциональными расстройствами.
Очень важно не делать предположений ни о какой семье ребенка с эмоциональным расстройством.Многие эмоциональные расстройства имеют органическую причину, и родители ребенка могут проявлять любовь и поддержку во всем. Тем не менее, некоторые из этих учеников действительно в какой-то мере подвергались насилию в своей юной жизни, и это тоже может быть причиной эмоциональных или поведенческих проблем. Доверие может быть очень большой проблемой для этих детей. Построение отношений с этими учениками, основанных на сочувствии, доверии и взаимном уважении, часто может быть решением многих проблемных форм поведения и может иметь длительное влияние на эмоциональное развитие ребенка.
Вспомогательные технологии
Некоторые изменения в обучении потребуются, чтобы позволить учащемуся с эмоциональным расстройством продемонстрировать мастерство в ряде академических областей, особенно в области письма. Программное обеспечение для обработки текстов может стать отличным дополнительным подспорьем для этих студентов, позволяя им редактировать и исправлять свою работу по мере ее написания. Эти программы могут улучшить навыки правописания и сплоченность письма, просто сделав процесс письма в целом проще.Особое преимущество имеют программы обработки текста, которые читают текст по мере его набора, предоставляя учащемуся дополнительную звуковую подсказку.
Организации
Существует ряд отличных организаций, которые могут помочь в обучении в классе учащихся с эмоциональными и поведенческими расстройствами. Информация, представленная в этом модуле, предназначена только для очень краткого описания эмоционального расстройства и его влияния на обучение. Более подробную информацию и учебные стратегии можно получить через следующие организации:
Американская академия детской и подростковой психиатрии
AACAP (Американская академия детской и подростковой психиатрии) — ведущая национальная профессиональная медицинская ассоциация, занимающаяся лечением и улучшением качества жизни детей, подростков и семей, страдающих этими расстройствами.В ее состав входят более 7500 детских и подростковых психиатров и других заинтересованных врачей, ее члены активно исследуют, оценивают, диагностируют и лечат психические расстройства и гордятся тем, что дают направление и быстро реагируют на новые разработки в удовлетворении медицинских потребностей детей и их семей. .
Офис общественной информации3615 Wisconsin Ave., NW
Washington, DC 20016-3007
Веб: www.aacap.org
Центр позитивных поведенческих вмешательств и поддержки
Национальный центр технической помощи по позитивному поведению и вмешательству, финансируемый OSEP, был создан для решения проблем, связанных с поведенческими и дисциплинарными системами, необходимыми для успешного обучения и социального развития учащихся.Центр предоставляет информацию по наращиванию потенциала и техническую поддержку в отношении систем управления поведением, чтобы помочь штатам и округам в создании эффективных школ.
5262 Орегонский университетЮджин, штат Орегон, 97403-5262
Эл. Почта: [email protected]
Веб-сайт: www.pbis.org
Центр инвалидности и развития
Департамент педагогической психологии4225 Техасский университет A&M
Колледж-Стейшн, Техас 77843-4225
Электронная почта: cdd @ tamu.edu
Веб-сайт: cdd.tamu.edu
Совет по делам исключительных детей
Совет по делам исключительных детей (CEC) — крупнейшая международная профессиональная организация, занимающаяся улучшением результатов обучения для людей с исключительными возможностями, учащихся с ограниченными возможностями и / или одаренных. CEC отстаивает соответствующую государственную политику, устанавливает профессиональные стандарты, обеспечивает непрерывное профессиональное развитие, защищает новых и исторически недостаточно обслуживаемых лиц, обладающих исключительными качествами, и помогает профессионалам получить условия и ресурсы, необходимые для эффективной профессиональной практики.
1110 North Glebe Road, Suite 300Arlington, VA 22201-5704
Эл. Почта: [email protected]
Интернет: www.cec.sped.org
Федерация семей психического здоровья детей
Эта организация предназначена исключительно для помощи детям с психическими расстройствами и их семьям в улучшении качества жизни. Они обеспечивают руководство для развития и поддержки общенациональной сети семейных организаций; сосредоточить энтузиазм и культурное разнообразие наших членов как мощную силу для изменения того, как системы реагируют на детей с психическими потребностями и их семьи; помочь политикам, агентствам и поставщикам услуг стать более эффективными в предоставлении услуг и поддержки, которые способствуют здоровому эмоциональному развитию всех детей.
1101 King Street, Suite 420Александрия, VA 22314
Эл. Почта: [email protected]
Интернет: www.ffcmh.org
Национальный альянс душевнобольных (НАМИ)
НАМИ — Национальный альянс по психическим заболеваниям, крупнейшая в стране массовая организация людей с психическими заболеваниями и их семей. НАМИ занимается искоренением психических заболеваний и улучшением качества жизни людей всех возрастов, страдающих психическими заболеваниями.Члены и друзья NAMI работают над выполнением нашей миссии, обеспечивая поддержку, обучение и защиту.
Colonial Place Three2107 Wilson Boulevard, Suite 300
Arlington, VA 22203-3754
Веб: www.nami.org
Психическое здоровье, Америка
Mental Health America помогает ВСЕМ людям вести более здоровый образ жизни. Они работают над выполнением этой миссии, просвещая общественность о способах сохранения и укрепления психического здоровья; отстаивание доступа к эффективной помощи; содействие инновациям в исследованиях, практике, услугах и политике; и оказание поддержки отдельным лицам и семьям.
2001 улица Н. Борегар, 12-й этажАлександрия, VA 22311
Веб: www.nmha.org
Национальный информационный центр психического здоровья
Национальный информационный центр по психическому здоровью был разработан для пользователей психиатрических услуг и членов их семей, широкой общественности, политиков, поставщиков медицинских услуг и средств массовой информации. Они предоставляют бесплатную информацию о психическом здоровье по бесплатному телефону, через свой веб-сайт и более 600 публикаций.
