ФГБНУ НЦПЗ. Тиганов А.С. (под. ред.) ‹‹Общая психиатрия››
Побочные эффекты и осложнения при лечении психотропными средствами
Побочные эффекты при психофармакотерапии, как и при использовании многих других лекарственных средств, связаны с невозможностью избирательно влиять исключительно на патологически измененные системы мозга. Часть их непосредственно связана с терапевтическим действием препаратов и возникает у большинства больных, принимающих данное лекарственное средство. В качестве примера может быть приведен нейролептический синдром при использовании нейролептиков первого поколения. Другие же побочные эффекты и осложнения, возникающие обычно редко, обусловлены индивидуальными реакциями пациента на тот или иной препарат. В данном разделе будут рассмотрены только наиболее типичные побочные эффекты и осложнения, связанные с применением психофармакологических средств различных классов.
Нейролептики. Основные побочные эффекты при лечении нейролептиками образуют нейролептический синдром.

Среди расстройств вегетативной нервной системы чаще всего наблюдаются ортостатическая гипотензия (ее не рекомендуется купировать адреналином), потливость, увеличение массы тела, изменение аппетита, запоры, поносы. Иногда отмечаются холинолитические эффекты — расстройство зрения, дизурические явления. Возможны функциональные нарушения сердечно-сосудистой системы с изменениями на ЭКГ в виде увеличения интервала
 Иногда возникают побочные эффекты в виде фотосенсибилизации, дерматитов, пигментации кожи; возможны кожные аллергические реакции. Побочные эффекты, связанные с повышением в крови пролактина, проявляются в виде дисменореи или олигоменореи, псевдогермафродитизма у женщин, гинекомастии и задержки эякуляции у мужчин, снижении либидо, галактореи, гирсутизма. В редких случаях наблюдаются изменения содержания сахара в крови, а также симптомы несахарного диабета.
Иногда возникают побочные эффекты в виде фотосенсибилизации, дерматитов, пигментации кожи; возможны кожные аллергические реакции. Побочные эффекты, связанные с повышением в крови пролактина, проявляются в виде дисменореи или олигоменореи, псевдогермафродитизма у женщин, гинекомастии и задержки эякуляции у мужчин, снижении либидо, галактореи, гирсутизма. В редких случаях наблюдаются изменения содержания сахара в крови, а также симптомы несахарного диабета. К тяжелым осложнениям нейролептической терапии относятся общие аллергические и токсические реакции, гепатиты, патологические изменения органа зрения (патологическая пигментация преломляющих сред, сочетающаяся с патологической пигментацией кожи рук и лица — «кожно-глазной синдром», токсические изменения сетчатки), нарушение картины крови (лейкопения, агранулоцитоз, апластическая анемия, тромбоцитопения). Среди психических расстройств, связанных с терапией, наблюдаются анестетическая депрессия, тягостное нарушение чувства сна, делирий (чаще он возникает при резком изменении доз нейролептиков у лиц с органическими заболеваниями ЦНС, пожилых или детей), эпилептиформные припадки.
Нейролептики новых поколений по сравнению с традиционными производными фенотиазинов и бутирофенонов вызывают значительно меньшее число побочных эффектов и осложнений.
Антидепрессанты. Побочные эффекты, относящиеся к ЦНС и вегетативной нервной системе, выражаются головокружением, тремором, дизартрией, нарушением сознания в виде делирия, эпилептиформными припадками. Возможны обострение анксиозных расстройств, активизация суицидальных тенденций, инверсия аффекта, сонливость или, напротив, бессонница. Побочное действие может проявляться гипотензией, синусовой тахикардией, аритмией, нарушением атриовентрикулярной проводимости. Осложнения со стороны кроветворной системы встречаются относительно редко. Их клинические признаки — угнетение функции костного мозга, лейкопения, агранулоцитоз, тромбоцитопения, гемолитическая анемия. Нарушение функции эндокринной системы ограничивается изменением содержания сахара в крови (тенденция к снижению).
При лечении антидепрессантами встречаются также такие побочные явления, как сухость слизистых оболочек, нарушение аккомодации, повышение внутриглазного давления, гипо- или атония кишечника (запоры), задержка мочеиспускания. Чаще они наблюдаются при приеме традиционных трициклических антидепрессантов и связаны с их холинолитическим действием. Применение препаратов трициклического ряда нередко сопровождается повышением аппетита и значительной прибавкой в массе тела. При одновременном применении ингибиторов МАО с пищевыми продуктами, содержащими тирамин или его предшественник — тирозин (сыры и др.), возникает «сырный эффект», проявляющийся гипертензией, гипертермией, судорогами и иногда приводящий к летальному исходу.
Чаще они наблюдаются при приеме традиционных трициклических антидепрессантов и связаны с их холинолитическим действием. Применение препаратов трициклического ряда нередко сопровождается повышением аппетита и значительной прибавкой в массе тела. При одновременном применении ингибиторов МАО с пищевыми продуктами, содержащими тирамин или его предшественник — тирозин (сыры и др.), возникает «сырный эффект», проявляющийся гипертензией, гипертермией, судорогами и иногда приводящий к летальному исходу.
Новые поколения антидепрессантов отличаются лучшей переносимостью и большей безопасностью. Можно лишь отметить, что при назначении ингибиторов обратного захвата серотонина и обратимых ингибиторов МАО-А наблюдаются нарушения деятельности желудочно-кишечного тракта (тошнота, рвота, диарея), головные боли, бессонница, тревога. Описано также развитие импотенции на фоне приема ингибиторов обратного захвата серотонина. В случаях комбинации ингибиторов обратного захвата серотонина с препаратами трициклической группы возможно формирование так называемого
 Для тетрациклических антидепрессантов более характерны дневная сонливость, вялость.
Для тетрациклических антидепрессантов более характерны дневная сонливость, вялость.Транквилизаторы. Побочные действия в процессе лечения транквилизаторами чаще всего проявляются сонливостью в дневное время, вялостью,
мышечной слабостью, нарушениями концентрации внимания, кратковременной памяти, а также замедлением скорости психических реакций. В некоторых случаях развиваются парадоксальные реакции в виде тревоги, бессонницы, психомоторного возбуждения, галлюцинаций. Значительно реже возникают атаксия, дизартрия, тремор.
Среди нарушений функции вегетативной нервной системы и других органов и систем отмечаются гипотония, запоры, тошнота, задержка или недержание мочи, снижение либидо. Могут появляться и признаки угнетения дыхательного центра (возможна остановка дыхания). Изменения функций органов зрения проявляются в виде диплопии и нарушении аккомодации. Длительный прием транквилизаторов опасен в связи с возможностью развития привыкания к ним, т.е. психической и физической зависимости.
Ноотропы. Побочные эффекты при лечении ноотропами наблюдаются редко. Иногда появляются нервозность, раздражительность, элементы психомоторного возбуждения и расторможенности влечений, а также тревожность и бессонница. Возможны головокружение, головная боль, тремор; в некоторых случаях диспепсические явления — тошнота, боли в животе.
Стимуляторы. Эти препараты оказывают побочное действие на ЦНС (тремор, эйфория, бессонница, раздражительность, головные боли, а также признаки психомоторного возбуждения). Могут наблюдаться нарушения вегетативной нервной системы — потливость, сухость слизистых оболочек, анорексия, а также расстройства сердечно-сосудистой деятельности — аритмия, тахикардия, повышение АД. При лечении больных диабетом следует иметь в виду, что на фоне приема стимуляторов может меняться чувствительность организма к инсулину. Возможно также расстройство половых функций.
Важно подчеркнуть, что длительное и частое применение стимуляторов может привести к развитию психической и физической зависимости.
Соли лития. Побочные эффекты или осложнения при использовании солей лития обычно возникают в начале терапии до установления стабильной концентрации препарата в крови. При правильном проведении терапии под контролем содержания лития в крови и полном информировании пациента об особенностях лечения побочные эффекты редко препятствуют профилактическому курсу. Пациент должен прежде всего знать об особенностях диеты — исключении большого потребления жидкости и соли, ограничении пищи, богатой литием, — копченостей, некоторых видов твердых сыров, красного вина.
Наиболее частым побочным эффектом, возникающим при проведении литиевой терапии, является тремор. Выраженный тремор, свидетельствующий о нейротоксическом действии лития, усиливается при высокой концентрации лития в плазме. Нередко бывают нарушения функции желудочно-кишечного тракта — тошнота, рвота, снижение аппетита, диарея. Часто наблюдаются увеличение массы тела, полидипсия, полиурия. Литий угнетает функцию щитовидной железы, вызывая гипотиреоидизм. Обычно эти явления носят преходящий характер. В тяжелых случаях показано прекращение терапии. Последствия действия лития на сердечно-сосудистую систему сходны с картиной гипокалиемии, но, как правило, при этом не требуется специального вмешательства. Возможны появление акне, макулопапулезной сыпи, ухудшение течения псориаза. Отмечались случаи алопеции. При длительной литиевой терапии могут наблюдаться нарушения в когнитивной сфере: снижение памяти, замедление психомоторных реакций, дисфория. Признаки тяжелых токсических состояний и передозировки препаратов: металлический привкус во рту, жажда, выраженный тремор, дизартрия, атаксия, а при дальнейшем нарастании интоксикации — нарушение сознания, фасцикулярные подергивания мышц, миоклонус, судороги, кома. Чем длительнее сохраняется токсический уровень лития в крови, тем больше вероятность необратимых изменений ЦНС, а в особенно тяжелых случаях — летального исхода.
Обычно эти явления носят преходящий характер. В тяжелых случаях показано прекращение терапии. Последствия действия лития на сердечно-сосудистую систему сходны с картиной гипокалиемии, но, как правило, при этом не требуется специального вмешательства. Возможны появление акне, макулопапулезной сыпи, ухудшение течения псориаза. Отмечались случаи алопеции. При длительной литиевой терапии могут наблюдаться нарушения в когнитивной сфере: снижение памяти, замедление психомоторных реакций, дисфория. Признаки тяжелых токсических состояний и передозировки препаратов: металлический привкус во рту, жажда, выраженный тремор, дизартрия, атаксия, а при дальнейшем нарастании интоксикации — нарушение сознания, фасцикулярные подергивания мышц, миоклонус, судороги, кома. Чем длительнее сохраняется токсический уровень лития в крови, тем больше вероятность необратимых изменений ЦНС, а в особенно тяжелых случаях — летального исхода.
Литиевая терапия противопоказана больным с нарушением выделительной функции почек, при сердечно-сосудистых заболеваниях (в стадии декомпенсации), хронических заболеваниях желудочно-кишечного тракта (язва желудка и двенадцатиперстной кишки и др. ), эпилепсии, при состояниях, требующих соблюдения бессолевой диеты, во время беременности, в старческом возрасте. Относительное противопоказание к назначению препаратов лития — нарушение функции щитовидной железы.
), эпилепсии, при состояниях, требующих соблюдения бессолевой диеты, во время беременности, в старческом возрасте. Относительное противопоказание к назначению препаратов лития — нарушение функции щитовидной железы.
Антиконвульсанты. Наиболее частыми побочными эффектами, возникающими при лечении антисудорожными средствами, в частности карбамазепином, являются функциональные нарушения деятельности ЦНС — вялость, сонливость, головокружение, атаксия. Значительно реже могут наблюдаться гиперрефлексия, миоклонус, тремор. Выраженность этих явлений значительно уменьшается при плавном наращивании доз. В процессе терапии они обычно исчезают. Иногда наблюдаются такие побочные эффекты, как тошнота, рвота, запор или диарея, снижение аппетита; возможно развитие гепатита. К тяжелым и редким (1 случай на 20 000) осложнениям терапии карбамазепином относится угнетение белого кровяного ростка. Следует с осторожностью применять этот препарат у больных с сердечнососудистой патологией (он может способствовать снижению внутрисердечной проводимости), при глаукоме, аденоме предстательной железы и диабете. При передозировке карбамазепина возникают явления сонливости, которые могут переходить в ступор и кому; иногда бывают судороги и дискинезия лицевых мышц, функциональные нарушения вегетативной нервной системы — гипотермия, угнетение дыхательного и сосудодвигательного центров (синусовая тахикардия, артериальная гипо- и гипертензия). При выраженном кардиотоксическом действии карбамазепина может развиться атриовентрикулярный блок.
При передозировке карбамазепина возникают явления сонливости, которые могут переходить в ступор и кому; иногда бывают судороги и дискинезия лицевых мышц, функциональные нарушения вегетативной нервной системы — гипотермия, угнетение дыхательного и сосудодвигательного центров (синусовая тахикардия, артериальная гипо- и гипертензия). При выраженном кардиотоксическом действии карбамазепина может развиться атриовентрикулярный блок.
Общие принципы лечения при побочных эффектах и осложнениях психофармакотерапии
При выраженных побочных эффектах неизбежно встает вопрос о соотношении положительного и отрицательного в действии того или иного препарата и целесообразности продолжения терапии. Если эффективность препарата явно превосходит его нежелательное действие, то для улучшения его переносимости в ряде случаев достаточно временно снизить дозу, а затем медленно повышать ее до терапевтической. Иногда целесообразно изменить режим и ритм приема препарата с перераспределением суточной дозы в течение дня.
Часто для купирования побочных эффектов требуется назначение дополнительных терапевтических средств.
Специальная терапия, как правило, проводится при наличии побочных эффектов, вызванных применением нейролептиков. Для коррекции наиболее характерных для нейролептической терапии экстрапирамидных расстройств используют холинолитические препараты — тригексифенидил (артан, циклодол, паркопан), бентропин (когентин, тремблекс), биперидин (акинетон). Корректоры разных фармакологических групп имеют разные особенности действия, поэтому при низкой эффективности препаратов одной группы следует назначать препараты другой группы или же изменить форму введения (пероральную на парентеральную). Необходимо помнить, что начинать корригирующую терапию следует после возникновения первых признаков побочных явлений, но не профилактически.
У некоторых больных желаемая эффективность терапии достигается сочетанием холинолитиков с транквилизаторами с выраженным миорелаксирующим действием (диазепам, лоразепам). Комбинация холинолитиков, транквилизаторов и -блокаторов (пропранолол) показана при лечении акатизии.
Комбинация холинолитиков, транквилизаторов и -блокаторов (пропранолол) показана при лечении акатизии.
Особая тактика лечения проводится при поздней дискинезии. Согласно современным представлениям, биологической основой этих состояний являются повышение чувствительности и увеличение плотности дофаминергических рецепторов полосатого тела вследствие их длительной блокады нейролептиками. Исходя из этого рекомендуется уменьшение доз нейролептиков. Если же явления поздней дискинезии нарастают, то нейролептики необходимо отменить. Положительный эффект в этих случаях иногда дает назначение агонистов ГАМК (баклофен, аминалон, пикамилон), агонистов холинергических рецепторов (такрин, когитум), витаминов группы В. Некоторые особенности наблюдаются лишь при купировании ортостатической гипотензии. Для этой цели рекомендуется использовать стимуляторы -адренорецепторов, например мезатон.
Появляющийся при высоких концентрациях лития в крови тремор купируется снижением суточной дозы препарата.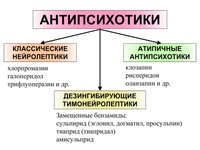 Можно применять дробное деление суточной дозы, а также дополнительно назначать нейролептики. При возникновении желудочно-кишечных расстройств улучшению переносимости лития способствуют снижение доз, дробный прием препарата или его прием сразу после еды. Указанные расстройства, а также увеличение массы тела, полидипсия могут также корригироваться назначением пролонгированных форм препаратов лития, которые позволяют сглаживать резкие колебания концентрации лекарственного вещества в крови (последние по существующим представлениям обусловливают возникновение побочных явлений). При тяжелых нарушениях функций щитовидной железы терапию литием прекращают и назначают гормональные препараты. При выраженной интоксикации следует немедленно отменить препараты лития и проводить борьбу с дегидратацией; в тяжелых случаях показан гемодиализ.
Можно применять дробное деление суточной дозы, а также дополнительно назначать нейролептики. При возникновении желудочно-кишечных расстройств улучшению переносимости лития способствуют снижение доз, дробный прием препарата или его прием сразу после еды. Указанные расстройства, а также увеличение массы тела, полидипсия могут также корригироваться назначением пролонгированных форм препаратов лития, которые позволяют сглаживать резкие колебания концентрации лекарственного вещества в крови (последние по существующим представлениям обусловливают возникновение побочных явлений). При тяжелых нарушениях функций щитовидной железы терапию литием прекращают и назначают гормональные препараты. При выраженной интоксикации следует немедленно отменить препараты лития и проводить борьбу с дегидратацией; в тяжелых случаях показан гемодиализ.
Осложнения при лечении карбамазепином также можно купировать снижением доз и предупреждать их развитие путем плавного наращивания дозы. В более тяжелых случаях, при передозировке карбамазепина, следует немедленно промыть желудок, назначить активированный уголь, а в дальнейшем проводить интенсивные общемедицинские дезинтоксикационные мероприятия.
Таким образом, большая группа побочных эффектах психотропных средств не требует специальной терапии, так как степень их выраженности уменьшается при продолжении терапии прежними дозами или при уменьшении доз. Это касается, в частности, седативного эффекта и ортостатических нарушений. При значительной же выраженности побочных эффектов и невозможности отменить терапию или перевести больного на другие препараты назначают соответствующие симптоматические средства и продолжают лечение под постоянным наблюдением врача с контролем лабораторных показателей.
Нейролептические средства | это… Что такое Нейролептические средства?
Антипсихотические препараты, или антипсихотики, — психотропные препараты, предназначенные в основном для лечения психозов, в частности различных видов шизофрении, а также невротических, аффективных, диссомнических и других расстройств. Ранее они назывались «нейролептиками».
Содержание
|
История
Термин «нейролептики» (др.-греч. νευρον — нерв, нервная система; др.-греч. ληψη — удержание) неудачен и признан устаревшим, поскольку нейролепсия — нежелательный побочный эффект антипсихотических препаратов и не все антипсихотики вызывают нейролепсию (то есть не все, строго говоря, являются нейролептиками). Термин «нейролептики» был предложен в 1967 году, во время разработки первой классификации психотропных медикаментов.
Ещё ранее эти препараты назывались «большими транквилизаторами» (major tranquilizers), или «атарактиками» (ataractics), за вызываемый многими антипсихотиками выраженный седативный, снотворный и транквилизирующе-противотревожный эффект, а также специфическое состояние безразличия к внешним стимулам («атараксии»). Это название было сочтено специалистами ещё более неудачным и исчезло из оборота раньше, чем название «нейролептики», поскольку седативным и снотворным эффектом обладают не все антипсихотики, а некоторые из них, напротив, даже обладают активирующим, растормаживающим и энергизирующим действием, особенно заметным в малых дозах.
Это название было сочтено специалистами ещё более неудачным и исчезло из оборота раньше, чем название «нейролептики», поскольку седативным и снотворным эффектом обладают не все антипсихотики, а некоторые из них, напротив, даже обладают активирующим, растормаживающим и энергизирующим действием, особенно заметным в малых дозах.
Самый ранний представитель группы типичных антипсихотиков — хлорпромазин (аминазин; начал широко применяться в 1952 году). Первый из атипичных антипсихотиков — клозапин (азалептин) — был разработан в 1960 году; большинство других атипичных антипсихотиков разработано в 1990-х. В соответствии с последними данными, разделение антипсихотиков на типичные и атипичные, основывающееся на их фармакологическом действии, возможно, стоит пересмотреть, так как атипичные нейролептики в значительной степени различаются по принципу действия, эффективности и побочным эффектам[1].
Механизм действия
Все известные сегодня антипсихотики обладают общим механизмом антипсихотического действия, поскольку снижают передачу нервных импульсов в тех системах мозга, где передатчиком нервных импульсов является дофамин. При этом снижение передачи нервных импульсов в дофаминовых системах мезолимбической области мозга является необходимым условием антипсихотического действия, под которым подразумевается снятие позитивной симптоматики (бреда, галлюцинаций). А вот снижение передачи нервных импульсов в экстрапирамидной и в тубероинфундибулярной системе гипоталамус — гипофиз является вредным и нежелательным эффектом, ответственным за экстрапирамидные побочные явления, наблюдаемые у 50—60% больных, и повышение уровня пролактина в крови, с которым связан ряд других побочных эффектов.[2][3] Снижение передачи импульсов в дофаминовых нейронах триггерной зоны и рвотного центра обеспечивает противорвотное действие, свойственное многим антипсихотикам.
При этом снижение передачи нервных импульсов в дофаминовых системах мезолимбической области мозга является необходимым условием антипсихотического действия, под которым подразумевается снятие позитивной симптоматики (бреда, галлюцинаций). А вот снижение передачи нервных импульсов в экстрапирамидной и в тубероинфундибулярной системе гипоталамус — гипофиз является вредным и нежелательным эффектом, ответственным за экстрапирамидные побочные явления, наблюдаемые у 50—60% больных, и повышение уровня пролактина в крови, с которым связан ряд других побочных эффектов.[2][3] Снижение передачи импульсов в дофаминовых нейронах триггерной зоны и рвотного центра обеспечивает противорвотное действие, свойственное многим антипсихотикам.
Блокада дофаминовых рецепторов в мезокортикальном пути антипсихотиками обуславливает развитие негативной симптоматики (к которой различные авторы относят либо притупленный аффект, эмоциональный аутизм, социальную отгороженность, либо апатию, ангедонию и т. п.) и нейрокогнитивного дефицита — нарушения мышления, внимания, оперативной памяти, снижения коммуникативных способностей.[4]
п.) и нейрокогнитивного дефицита — нарушения мышления, внимания, оперативной памяти, снижения коммуникативных способностей.[4]
Для всех современных антипсихотиков характерен феномен так называемого «антипсихотического порога», ниже которого антипсихотическое действие не реализуется и проявляются лишь неспецифические эффекты — снотворный, седативный и противотревожный, или, напротив, активирующий и растормаживающий, а также противорвотный. Для антипсихотического действия необходима не менее чем 60—65% блокада передачи нервных импульсов в дофаминовых системах мезолимбики и мезокортики (в первую очередь рецепторов D2-типа).
Седативный эффект антипсихотиков, увеличение массы тела при их приеме, гипотензивные и нейровегетативные (тахикардия, головокружение и т. д.) побочные эффекты связаны с воздействием на серотониновые, гистаминовые и адренорецепторы.
С блокадой ацетилхолиновых рецепторов связано антихолинергическое действие некоторых антипсихотиков (нарушение аккомодации, сухость во рту, задержка мочеиспускания, запоры).
Атипичные антипсихотики с большей вероятностью могут вызывать сахарный диабет и инсульт, чем типичные[5][6], и вызывают бо́льшую прибавку массы тела по сравнению с галоперидолом[1]. У пожилых людей антипсихотики вызывают возрастание риска пневмонии на 60%.[7] Влиянием антипсихотиков на липидный обмен при высокой лекарственной нагрузке обусловлен значительный риск возникновения сердечно-сосудистых заболеваний, риск инфаркта миокарда и инсульта.[8][9] Особенно высок этот риск у пациентов, получающих комбинированную терапию типичными и атипичными нейролептиками.[8]
Группа типичных антипсихотиков воздействует в основном на дофаминовые рецепторы и блокирует, как правило, 75—80% D2-рецепторов, что при лечении психозов является избыточным; группа атипичных влияет на метаболизм дофамина в меньшей степени, в большей — на метаболизм, к примеру, серотонина и других нейротрансмиттеров; соответственно, в меньшей степени вызывают экстрапирамидные нарушения, а также негативную симптоматику и нейрокогнитивный дефицит.
Когнитивный эффект
В некоторых исследованиях у пациентов, принимающих антипсихотики, отмечалось снижение негативной симптоматики, уменьшение нейрокогнитивного дефицита. Предполагалось, что это может происходить либо за счет парциального агонизма по отношению к дофаминовым, либо за счет сродства к серотониновым рецепторам, либо за счет быстрого высвобождения D2-рецепторов, либо за счет блокады пресинаптических D2/3-рецепторов. В ряде источников такое мнение высказывалось относительно рисполепта (рисперидона), в некоторых — относительно абифилая (арипипразола), в некоторых — относительно амисульприда (солиана), клозапина (азалептина) или кветиапина (сероквеля). Мета-анализ 2005 года говорил о преимуществе атипичных препаратов над галоперидолом.[10] Однако, согласно новейшим данным, проверки серотониновая гипотеза не выдерживает.[11]
К тому же, как указывают некоторые обозреватели,[12] положительный когнитивный эффект, приписываемый лишь новым лекарствам, отмечался в небольших исследованиях, спонсируемых корпорациями. В то же время крупное изучение когнитивного эффекта в рамках независимого исследования CATIE неожиданно показало, что и галоперидол, и новые средства дают одинаковый и небольшой положительный эффект.[13][14] А в исследовании 2007 года было показано, что улучшенные показатели могут возникать из-за приспособления пациентов к повторяющимся тестам, представляя собой эффект обучения (англ. practice effect).[15][12]
В то же время крупное изучение когнитивного эффекта в рамках независимого исследования CATIE неожиданно показало, что и галоперидол, и новые средства дают одинаковый и небольшой положительный эффект.[13][14] А в исследовании 2007 года было показано, что улучшенные показатели могут возникать из-за приспособления пациентов к повторяющимся тестам, представляя собой эффект обучения (англ. practice effect).[15][12]
Вопрос о воздействии антипсихотиков 1 и 2 поколения на когнитивную сферу остаётся спорным; для создания адекватных методов измерения когнитивных показателей при шизофрении и согласованного поиска терапевтических методов Университетом Калифорнии совместно с NIMH создан проект MATRICS (англ. Measurement and Treatment Research to Improve Cognition in Schizophrenia, «Исследования методов измерения и терапии для улучшения когнитивной сферы при шизофрении»).[16]
Классификация
К группе атипичных антипсихотиков относятся клозапин, оланзапин, рисперидон, кветиапин, амисульприд, зипразидон, сертиндол, арипипразол и др.
Среди типичных антипсихотиков выделяют:
- Седативные (непосредственно после приема оказывающие затормаживающий эффект): левомепромазин, хлорпромазин, промазин, хлорпротиксен, алимемазин, перициазин и др.
- Инцизивные, т. е. с мощным глобальным антипсихотическим действием: галоперидол, зуклопентиксол, пипотиазин, тиопроперазин, трифлуоперазин, флуфеназин.
- Дезингибирующие, т. е. обладающие растормаживающим, активирующим действием: сульпирид, карбидин и др.
Согласно другой классификации, можно выделить:
- Фенотиазины и другие трициклические производные:
- с простой алифатической связью (хлорпромазин, левомепромазин, промазин, алимемазин), обладают свойством мощно блокировать адренорецепторы и ацетилхолиновые рецепторы;
- с пиперидиновым ядром (перициазин, пипотиазин, тиоридазин), обладают средним антипсихотическим действием, умеренно или слабо выраженными экстрапирамидными и нейроэндокринными побочными эффектами;
- с пиперазиновым ядром (трифлуоперазин, этаперазин, френолон, тиопроперазин, перфеназин, прохлорперазин, тиопроперазин, трифлуоперазин, флуфеназин), сильно блокируют дофаминовые рецепторы, слабо — адренорецепторы и ацетилхолиновые.

- Производные тиоксантена (зуклопентиксол, флупентиксол, хлорпротиксен), действие которых примерно аналогично фенотиазинам с пиперидиновым ядром.
- Производные бутирофенона (бенперидол, галоперидол, дроперидол, трифлуперидол), действие примерно аналогично фенотиазинам с пиперазиновым ядром.
- Замещённые бензамиды (амисульприд, сульпирид, сультоприд, тиаприд) действие аналогично фенотиазинам с пиперидиновым ядром.
- Производные дибензодиазепина (кветиапин, клозапин, оланзапин).
- Производные бензизоксазола (рисперидон).
- Производные бензизотиазолилпиперазина (зипразидон).
- Производные индола (дикарбин, сертиндол).
- Производные пиперазинилхинолинона (арипипразол).[17]
Поздняя дискинезия, психозы отдачи и делирий
При длительном применении антипсихотиков (прежде всего это касается наиболее мощных дофаминовых блокаторов) вследствие развития гиперчувствительности дофаминовых рецепторов либо их избыточной пролиферации, изменения метаболизма ацетилхолина, ГАМК и глутамата возможно развитие поздних дискинезий и хронических психозов, или так называемых психозов сверхчувствительности. Эти расстройства отмечались у пациентов, принимавших антипсихотики в период ремиссии между психозами или по поводу аффективных расстройств, — на фоне употребления препарата, его отмены, уменьшения дозы либо перехода на менее мощный дофаминовый блокатор. Учащение рецидивов психоза и возникновение резистентности в некоторых случаях можно связать именно с длительным приемом антипсихотиков.
Эти расстройства отмечались у пациентов, принимавших антипсихотики в период ремиссии между психозами или по поводу аффективных расстройств, — на фоне употребления препарата, его отмены, уменьшения дозы либо перехода на менее мощный дофаминовый блокатор. Учащение рецидивов психоза и возникновение резистентности в некоторых случаях можно связать именно с длительным приемом антипсихотиков.
Кроме того, наблюдалось возникновение делирия различных типов — к примеру, в рамках обусловленного приемом препаратов злокачественного нейролептического синдрома (см. нейролептический синдром), серотонинового синдрома, эпилептических припадков и расстройства, напоминающего кататонический синдром.[18]
Структурные изменения мозга
Плацебо-контролируемые исследования трёх групп макак, получавших в течение 17-27 месяцев галоперидол либо оланзапин в терапевтической дозировке, говорят о значительном снижении веса и объёма мозга вследствие приёма нейролептиков, достигающем 8—11%[19] и связанном со снижением объемов как серого, так и белого вещества в ряде областей. Снижение объёма серого вещества оказалось вызвано преимущественно потерей глиальных клеток,[20] в первую очередь астроцитов (до 20% в париетальной области) и олигодендроцитов (до 11%),[21] при этом отмечено увеличение плотности расположения нейронов, общее число которых не изменилось. За публикациями последовали обвинения фармакологических компаний в том, что действие их медикаментов не было должным образом проверено на животных моделях перед выводом лекарств на рынок.[22]
Снижение объёма серого вещества оказалось вызвано преимущественно потерей глиальных клеток,[20] в первую очередь астроцитов (до 20% в париетальной области) и олигодендроцитов (до 11%),[21] при этом отмечено увеличение плотности расположения нейронов, общее число которых не изменилось. За публикациями последовали обвинения фармакологических компаний в том, что действие их медикаментов не было должным образом проверено на животных моделях перед выводом лекарств на рынок.[22]
Исследователь Нэнси Андреасен полагает, что ускоренная потеря серого вещества у пациентов, получающих повышенное количество антипсихотиков, говорит о негативном влиянии лекарств.[23] Такая позиция вызывает критику других исследователей, в том числе Фуллера Тори.[24]
Перспективные разработки
Ведутся разработки новых антипсихотических лекарств, в том числе не связанных с блокадой D2-рецепторов. Надежды возлагаются на агонисты метаботропных глутаматных рецепторов,[25] которые еще не одобрены [26][27]
Одной группой исследователей заявлено об антипсихотическом действии каннабидиола, естественного компонента каннабиса. [28][29]
[28][29]
Примечания
- ↑ 1 2 Leucht S, Corves C, Arbter D, Engel RR, Li C, Davis JM (January 2009). «Second-generation versus first-generation antipsychotic drugs for schizophrenia: a meta-analysis». Lancet 373 (9657): 31–41. DOI:10.1016/S0140-6736(08)61764-X. PMID 19058842.
- ↑ Szarfman A, Tonning JM, Levine JG, Doraiswamy PM (June 2006). «Atypical antipsychotics and pituitary tumors: a pharmacovigilance study». Pharmacotherapy 26 (6): 748–58. DOI:10.1592/phco.26.6.748. PMID 16716128. Перевод: Атипичные антипсихотики и опухоли гипофиза: исследование фармакобдительности
- ↑ Maguire GA Повышение уровня пролактина при терапии антипсихотиками: механизмы действия и клинические последствия (Consilium Medicum, том 08/N 6/2006)
- ↑ Калинин В.В. К проблеме отграничения новых нейролептиков от классических. Сопоставление клинического и нейрохимического подхода (Consilium Medicum, том 03/N 4/2001)
- ↑ Sernyak MJ, Leslie DL, Alarcon RD, Losonczy MF, Rosenheck R (April 2002).
 «Association of diabetes mellitus with use of atypical neuroleptics in the treatment of schizophrenia». Am J Psychiatry 159 (4): 561–6. PMID 11925293. Перевод: Связь сахарного диабета с употреблением атипичных нейролептиков при шизофрении
«Association of diabetes mellitus with use of atypical neuroleptics in the treatment of schizophrenia». Am J Psychiatry 159 (4): 561–6. PMID 11925293. Перевод: Связь сахарного диабета с употреблением атипичных нейролептиков при шизофрении - ↑ Douglas IJ, Smeeth L (2008). «Exposure to antipsychotics and risk of stroke: self controlled case series study». BMJ 337: a1227. PMID 18755769.
- ↑ Knol W, van Marum RJ, Jansen PA, Souverein PC, Schobben AF, Egberts AC (April 2008). «Antipsychotic drug use and risk of pneumonia in elderly people». J Am Geriatr Soc 56 (4): 661–6. DOI:10.1111/j.1532-5415.2007.01625.x. PMID 18266664.
- ↑ 1 2 Рыбакова С.В «Влияние психотропных средств на липидный обмен и исходы сердечно-сосудистых заболеваний у психически больных (клинико-экспериментальное исследование)». Автореферат диссертации на соискание ученой степени кандидата медицинских наук.
 — Казань. — 2008.
— Казань. — 2008. - ↑ Рыбакова С.В. Инфаркт миокарда — ведущая причина смерти пациентов психиатрического стационара. / Рыбакова С.В., Зиганшина Л.Е., Галявич А.С., Гатин Ф.Ф. // Проблемы и перспективы клинической фармакологии. Материалы Всероссийской научно-практической конференции с международным участием. — Барнаул. — 2004. — С. 283—286.
- ↑ Woodward ND, Purdon SE, Meltzer HY, Zald DH (January 2007). «A meta-analysis of cognitive change with haloperidol in clinical trials of atypical antipsychotics: dose effects and comparison to practice effects». Schizophr. Res. 89 (1-3): 211–24. DOI:10.1016/j.schres.2006.08.021. PMID 17059880.
- ↑ Львова Л.В. В ожидании эры милосердия (Провизор, N 9/2006)
- ↑ 1 2 Antipsychotics and Cognition: Practice Makes Perfect Confounder. — обзор на Schizophrenia Research Forum.
- ↑ Keefe RS, Bilder RM, Davis SM, Harvey PD, Palmer BW, Gold JM, Meltzer HY, Green MF, Capuano G, Stroup TS, McEvoy JP, Swartz MS, Rosenheck RA, Perkins DO, Davis CE, Hsiao JK, Lieberman JA (June 2007).
 «Neurocognitive effects of antipsychotic medications in patients with chronic schizophrenia in the CATIE Trial». Arch. Gen. Psychiatry 64 (6): 633–47. DOI:10.1001/archpsyc.64.6.633. PMID 17548746.
«Neurocognitive effects of antipsychotic medications in patients with chronic schizophrenia in the CATIE Trial». Arch. Gen. Psychiatry 64 (6): 633–47. DOI:10.1001/archpsyc.64.6.633. PMID 17548746. - ↑ CATIE Comes To Surprising Conclusions — «неожиданные выводы исследования CATIE», Schizophrenia Research Forum, 2005 г.
- ↑ Goldberg TE, Goldman RS, Burdick KE, Malhotra AK, Lencz T, Patel RC, Woerner MG, Schooler NR, Kane JM, Robinson DG (October 2007). «Cognitive improvement after treatment with second-generation antipsychotic medications in first-episode schizophrenia: is it a practice effect?». Arch. Gen. Psychiatry 64 (10): 1115–22. DOI:10.1001/archpsyc.64.10.1115. PMID 17909123.
- ↑ «Measurement and Treatment Research to Improve Cognition in Schizophrenia» (MATRICS)
- ↑ Клинические рекомендации по терапии шизофрении (Современная терапия Психических расстройств, N1/2007)
- ↑ Swartz KM (October 2004) Antipsychotic Psychosis Psychiatric Times.
 Перевод: Антипсихотический психоз
Перевод: Антипсихотический психоз - ↑ Dorph-Petersen KA, Pierri JN, Perel JM, Sun Z, Sampson AR, Lewis DA (September 2005). «The influence of chronic exposure to antipsychotic medications on brain size before and after tissue fixation: a comparison of haloperidol and olanzapine in macaque monkeys». Neuropsychopharmacology 30 (9): 1649–61. DOI:10.1038/sj.npp.1300710. PMID 15756305.
- ↑ Konopaske, Glenn T.; Dorph-petersen, Karl-Anton; Pierri, Joseph N.; Wu, Qiang; Sampson, Allan R.; Lewis, David A. (2007), «Effect of Chronic Exposure to Antipsychotic Medication on Cell Numbers in the Parietal Cortex of Macaque Monkeys», Neuropsychopharmacology 32 (6): 1216, DOI 10.1038/sj.npp.1301233 | URL = http://psychrights.org/Research/Digest/NLPs/MonkeysonNeuroleptics.pdf
- ↑ Konopaske GT, Dorph-Petersen KA, Sweet RA, Pierri JN, Zhang W, Sampson AR, Lewis DA (April 2008). «Effect of chronic antipsychotic exposure on astrocyte and oligodendrocyte numbers in macaque monkeys».
 Biol. Psychiatry 63 (8): 759–65. DOI:10.1016/j.biopsych.2007.08.018. PMID 17945195.
Biol. Psychiatry 63 (8): 759–65. DOI:10.1016/j.biopsych.2007.08.018. PMID 17945195. - ↑ DeLisi LE (March 2008). «The concept of progressive brain change in schizophrenia: implications for understanding schizophrenia». Schizophr Bull 34 (2): 312–21. DOI:10.1093/schbul/sbm164. PMID 18263882.
- ↑ Интервью исследователя Нэнси Андреасен (NY Times) — перевод из New York Times: Using images to look at changes in the brain
- ↑ Schizophrenia’s Toll (1 Letter) — NY Times, letters to the editor.
- ↑ ICOSR 2007—Glutamate Regulator May Be Alternative to D2 Blockers — Schizophrenia Research Forum, 5 мая 2007 г. Перевод: Глутаматный регулятор как альтернатива D2-блокаторам
- ↑ Studies Explore Glutamate Receptors as Target for Schizophrenia Monotherapy — Schizophrenia Research Forum, 2 сентября 2007 г..
- ↑ Patil ST, Zhang L, Martenyi F, Lowe SL, Jackson KA, Andreev BV, Avedisova AS, Bardenstein LM, Gurovich IY, Morozova MA, Mosolov SN, Neznanov NG, Reznik AM, Smulevich AB, Tochilov VA, Johnson BG, Monn JA, Schoepp DD (September 2007).
 «Activation of mGlu2/3 receptors as a new approach to treat schizophrenia: a randomized Phase 2 clinical trial». Nat. Med. 13 (9): 1102–7. DOI:10.1038/nm1632. PMID 17767166.
«Activation of mGlu2/3 receptors as a new approach to treat schizophrenia: a randomized Phase 2 clinical trial». Nat. Med. 13 (9): 1102–7. DOI:10.1038/nm1632. PMID 17767166. - ↑ Zuardi, A.W; J.A.S. Crippa, J.E.C. Hallak, F.A. Moreira, F.S. Guimarães (2006). «Cannabidiol as an antipsychotic drug» (PDF). Brazilian Journal of Medical and Biological Research 39: 421–429. ISSN 0100-879X ISSN 0100-879X.
- ↑ Zuardi A, Crippa J, Hallak J, Pinto J, Chagas M, Rodrigues G, Dursun S, Tumas V (November 2008). «Cannabidiol for the treatment of psychosis in Parkinson’s disease». J. Psychopharmacol. (Oxford). DOI:10.1177/0269881108096519. PMID 18801821.
См. также
- Психиатрия
- Айд, Фрэнк — американский психиатр, пионер использования антипсихотических средств в США.
- Хлорпромазиновые и галоперидоловые эквиваленты
- Атипичные антипсихотики
Ссылки
- http://www.
 kuban.su/medicine/shtm/baza/lek/klfhtm/part21/21-12.htm
kuban.su/medicine/shtm/baza/lek/klfhtm/part21/21-12.htm - http://www.pharmasvit.com/v3/Spravochniki/lekarstvo15.html
- http://neuroleptic.ru/
- http://www.4medic.ru/page-id-914.html
- http://medi.ru/doc/046003.htm
- http://medarticle.moslek.ru/articles/34113.htm
- http://www.rmj.ru/articles_328.htm
- http://www.rmj.ru/articles_4493.htm
- http://www.health-ua.com/articles/317.html
- http://psihiator.ru/gbl/128748/
- http://www.medbookaide.ru/books/fold1002/book1803/p1.php
- http://www.pharmateca.ru/cgi-bin/statyi.pl?sid=1303&mid=1085056570&magid=103&full=1
Антипсихотические препараты
Алимемазин | Амисульприд | Арипипразол | Бенперидол | Галоперидол | Дикарбин | Дроперидол | Зипрасидон | Илоперидон | Клозапин | Клотиапин | Кветиапин | Левомепромазин | Молиндон | Оланзапин | Палиперидон | Пенфлуридол | Перициазин | Перфеназин | Пимозид | Промазин | Рисперидон | Сертиндол | Сульпирид | Сультоприд | Тиопроперазин | Тиоридазин | Тиотиксен | Трифлуоперазин | Трифлуперидол | Флупентиксол | Флуспирилен | Флуфеназин | Хлорпромазин | Хлорпротиксен |
Антипсихотический препарат | Применение, побочные эффекты и типы
Категория: Наука и техника
- Похожие темы:
- рисперидон хлорпромазин фенотиазин бутирофенон клозапин
Просмотреть весь связанный контент →
антипсихотическое средство , любое средство, используемое для лечения психоза, формы психического заболевания. Психозы могут влиять на когнитивные процессы, такие как суждение, и часто вызывают бред и галлюцинации. Наиболее широко известный психоз – шизофрения. Эффективное лечение некоторых форм шизофрении произвело революцию в представлениях об этом заболевании и побудило к исследованиям его возможного генетического происхождения и патологических причин. Эти исследования также пролили свет на механизмы действия антипсихотических препаратов.
Психозы могут влиять на когнитивные процессы, такие как суждение, и часто вызывают бред и галлюцинации. Наиболее широко известный психоз – шизофрения. Эффективное лечение некоторых форм шизофрении произвело революцию в представлениях об этом заболевании и побудило к исследованиям его возможного генетического происхождения и патологических причин. Эти исследования также пролили свет на механизмы действия антипсихотических препаратов.
История резерпина восходит к индийскому кустарнику, названному Rauwolfia serpentina за его змееподобный вид, который исторически использовался для лечения укусов змей, бессонницы, высокого кровяного давления и психических заболеваний. Резерпин, основной алкалоид растения, был впервые выделен в 1950-х годах и использовался для лечения гипертонии (высокое кровяное давление, диагностируемое клинически). Позже его давали людям с шизофренией, у которых было обнаружено, что препарат действует как поведенческий депрессант. На самом деле депрессия у пациентов, получавших лекарство от гипертонии, была основным побочным эффектом. Основные механизмы действия резерпина на депрессию связаны с его способностью истощать запасы нейротрансмиттеров серотонина и норадреналина в мозге.
Основные механизмы действия резерпина на депрессию связаны с его способностью истощать запасы нейротрансмиттеров серотонина и норадреналина в мозге.
More From Britannica
терапевтические средства: нейролептики
Второй основной класс нейролептиков, фенотиазины, возник из модификаций красителя метиленового синего, который исследовался как антагонист гистамина. Попытки модификации этого ряда для повышения их активности в ЦНС и снижения потребности в хирургических анестетиках в конечном итоге привели к созданию первого эффективного препарата этого класса — хлорпромазина. Его способность стабилизировать поведение и улучшать ясность сознания, а также уменьшать галлюцинаторное поведение была признана в течение нескольких лет после его появления в середине 19-го века.50-е годы. Применение хлорпромазина изменило роль психиатрической больницы и привело к массовому, возможно чрезмерному, выписыванию во внешний мир больных шизофренией.
Третий класс нейролептиков, бутирофеноны, появился, когда в конце 1950-х годов небольшая бельгийская фармацевтическая компания приступила к осуществлению плана по разработке аналогов меперидина посредством недорогих химических заменителей. В результате экспериментов было получено соединение, которое вызывало хлорпромазиноподобный седативный эффект, но имело совершенно другую структуру. Это привело к созданию соединения галоперидола, более сильного нейролептика с относительно меньшим количеством побочных эффектов.
В результате экспериментов было получено соединение, которое вызывало хлорпромазиноподобный седативный эффект, но имело совершенно другую структуру. Это привело к созданию соединения галоперидола, более сильного нейролептика с относительно меньшим количеством побочных эффектов.
Четвертый класс препаратов, широко известный как «атипичные», но более правильно именуемый атипичными нейролептиками или антагонистами серотонина-дофамина, связан с хлорпромазином и галоперидолом. Эти нейролептики могут улучшать как так называемые положительные симптомы (например, галлюцинации, бред и возбуждение), так и отрицательные симптомы шизофрении, такие как кататония и угнетение способности испытывать эмоции. Каждый агент в этой группе имеет уникальный профиль взаимодействия с рецепторами. Практически все нейролептики блокируют дофаминовые рецепторы и снижают дофаминергическую передачу в переднем мозге. Атипичные нейролептики также обладают сродством к серотониновым рецепторам.
Основными острыми побочными эффектами хлорпромазина и галоперидола являются чрезмерная седация и недомогание, которые затрудняют прием лекарств пациентом и затрудняют соблюдение режима самолечения. Длительное лечение антипсихотическими препаратами у людей среднего и даже молодого возраста может вызвать серьезные двигательные расстройства, которые отчасти напоминают болезнь Паркинсона, дегенеративное состояние нервов. Первыми появляются тремор и ригидность, за ними следуют более сложные двигательные расстройства, обычно связанные с непроизвольными подергиваниями рук, губ и языка, называемые поздней дискинезией. Атипичные нейролептики не вызывают двигательных расстройств, наблюдаемых при использовании старых препаратов, вероятно, из-за их сродства как к серотониновым, так и к дофаминовым рецепторам. Ни один из нейролептиков не лечит, потому что ни один из них не устраняет фундаментальное расстройство мыслительных процессов.
Длительное лечение антипсихотическими препаратами у людей среднего и даже молодого возраста может вызвать серьезные двигательные расстройства, которые отчасти напоминают болезнь Паркинсона, дегенеративное состояние нервов. Первыми появляются тремор и ригидность, за ними следуют более сложные двигательные расстройства, обычно связанные с непроизвольными подергиваниями рук, губ и языка, называемые поздней дискинезией. Атипичные нейролептики не вызывают двигательных расстройств, наблюдаемых при использовании старых препаратов, вероятно, из-за их сродства как к серотониновым, так и к дофаминовым рецепторам. Ни один из нейролептиков не лечит, потому что ни один из них не устраняет фундаментальное расстройство мыслительных процессов.
Оформите подписку Britannica Premium и получите доступ к эксклюзивному контенту.
Подпишитесь сейчас Злокачественный нейролептический синдром является редким, потенциально фатальным неврологическим побочным эффектом применения антипсихотических препаратов. У людей развивается сильная ригидность с кататонией, вегетативной нестабильностью и ступором, которые могут сохраняться более одной недели. Злокачественный нейролептический синдром возникал при приеме всех нейролептиков, но это расстройство чаще наблюдалось при приеме относительно высоких доз более сильнодействующих препаратов, таких как галоперидол.
У людей развивается сильная ригидность с кататонией, вегетативной нестабильностью и ступором, которые могут сохраняться более одной недели. Злокачественный нейролептический синдром возникал при приеме всех нейролептиков, но это расстройство чаще наблюдалось при приеме относительно высоких доз более сильнодействующих препаратов, таких как галоперидол.
Антипсихотики
АнтипсихотикиРеклама
1 апреля 2014 г. • 0 лайков • 288 639 просмотров
1 из 38
Верхний вырезанный слайдАпр. 1, 2014•0 лайков•288 639 просмотров
Скачать для чтения офлайнОбразование
Здоровье и медицина
Реклама
Реклама
Реклама
Анти психотропные препараты
- Нейролептики Доктор С. Парасураман M.Pharm., Ph.D., старший преподаватель фармацевтического факультета, Университет АИМСТ, Бедонг 08100, Малайзия. Галлюцинации Бред Грандиозность Паранойя
- Нейролептики
• Антипсихотические препараты (также называемые нейролептиками или основными
транквилизаторы) используются в основном для лечения шизофрении (
биологического заболевания), но они также эффективны при других психотических
состояния, включая маниакальные состояния с психотическими симптомами, такими как
грандиозность, паранойя, галлюцинации и бред.
 • Нейролептики не лечат и не устраняют
хроническое расстройство мышления, но они часто снижают
интенсивности галлюцинаций и бреда и позволяют
человек с шизофренией, чтобы функционировать в поддерживающей
среда.
• Нейролептики не лечат и не устраняют
хроническое расстройство мышления, но они часто снижают
интенсивности галлюцинаций и бреда и позволяют
человек с шизофренией, чтобы функционировать в поддерживающей
среда. - История антипсихотических препаратов • Антипсихотические препараты использовались в западной медицине. уже более 50 лет. • Хлорпромазин (1952 г.) и резерпин были первыми лекарственными средствами. оказался полезным при шизофрении. • Трициклический антидепрессант и ингибитор МОА в 1957-58 гг. • Основными новыми нейролептиками являются селективные серотониновые препараты. ингибитор обратного захвата, и он был введен в 1980-х годах. • Мало внимания было уделено сообщению Кейда в 1949 г. о том, что Литий можно было использовать для возбуждения и мании: его эффективное использование началось в 1960-х годов, и теперь он имеет уникальный место в психиатрии.
- Психозы
• Психозы: это тяжелые психические заболевания с серьезными
искажение мышления, поведения, способности распознавать реальность
и восприятия (бред и галлюцинации).
 Есть
необъяснимое неправильное восприятие и неверная оценка; пациент
не в состоянии удовлетворить обычные потребности жизни.
• Типы:
– Острые и хронические органические мозговые синдромы (когнитивные расстройства)
– функциональные расстройства
• Шизофрения
• Параноидальные состояния
– расстройства настроения (аффективные)
• Мания
• Депрессия
Есть
необъяснимое неправильное восприятие и неверная оценка; пациент
не в состоянии удовлетворить обычные потребности жизни.
• Типы:
– Острые и хронические органические мозговые синдромы (когнитивные расстройства)
– функциональные расстройства
• Шизофрения
• Параноидальные состояния
– расстройства настроения (аффективные)
• Мания
• Депрессия - • Острые и хронические органические мозговые синдромы — Делирий и слабоумие. – Случаи: Воздействие токсических веществ или патологические изменения. – Характерные черты – спутанность сознания, дезориентация, дефекты память и дезорганизованное поведение. • Функциональные расстройства – Причины: никакая основная причина не может быть определена. – Память и ориентация в основном сохраняются, но эмоции, мысли, рассуждения и поведение серьезно изменены. Психозы
- • Шизофрения – это особый тип психоза (т.е.
расстройство, вызванное некоторой врожденной дисфункцией головного мозга). Это
характеризуется бредом, галлюцинациями (часто в виде
голоса), нарушение мышления или речи.
 Это умственное
расстройство является распространенным недугом, встречающимся примерно у 1 процента
население.
• Параноидные состояния с выраженными персекуторными или другими видами фиксированных
бред (ложные убеждения) и потеря понимания аномалии.
Психозы — шизофрения и параноидальные состояния
Это умственное
расстройство является распространенным недугом, встречающимся примерно у 1 процента
население.
• Параноидные состояния с выраженными персекуторными или другими видами фиксированных
бред (ложные убеждения) и потеря понимания аномалии.
Психозы — шизофрения и параноидальные состояния - Психозы. Аффективные расстройства • Маниакальное или раздражительное настроение, снижение сна, гиперактивность, неконтролируемое мышление и речь, может быть связано с безрассудное или агрессивное поведение, или • Депрессия – печаль, потеря интереса и удовольствия, никчемность, чувство вины, физическая и умственная заторможенность, меланхолия, саморазрушающее представление. • Распространенной формой аффективных расстройств является биполярное расстройство с циклически чередующиеся маниакально-депрессивные фазы. рецидивирующий расстройство настроения может быть униполярным (мания или депрессия) с прибывающий и убывающий курс.
- Неврозы
• менее серьезное, в зависимости от преобладающего признака
– Тревожность (неприятное эмоциональное состояние с беспокойством, напряжением)
— фобические состояния (страх неизвестного)
– Обсессивно-компульсивное расстройство (ограниченная аномалия
через или поведение)
– Реактивная депрессия (из-за соматического заболевания, утраты, удара по
чувство собственного достоинства или утраты)
– Посттравматическое стрессовое расстройство (различные симптомы после
неприятные переживания, такие как война, беспорядки, землетрясения и т.
 д..)
– Истерический (драматические симптомы, напоминающие серьезные физические
болезнь)
д..)
– Истерический (драматические симптомы, напоминающие серьезные физические
болезнь) - Классификация нейролептиков • ФАРМАКОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ – АНТИПСИХОТИЧЕСКОЕ СРЕДСТВО ПЕРВОГО ПОКОЛЕНИЯ (низкая активность) • Хлорпромазин • Прохлорперазин • Тиоридазин – АНТИПСИХОТИЧЕСКОЕ СРЕДСТВО ПЕРВОГО ПОКОЛЕНИЯ (высокая активность) • Флуфеназин • Галоперидол • Пимозид • Тиотиксен – АНТИПСИХОТИЧЕСКОЕ СРЕДСТВО ВТОРОГО ПОКОЛЕНИЯ • Арипипразол • Азенапин • Клозапин • Илоперидон • Луразидон • Оланзапин • Кветиапин • Палиперидон • Рисперидон • Зипрасидон
- Классификация нейролептиков • ХИМИЧЕСКАЯ КЛАССИФИКАЦИЯ – фенотиазины • Алифатическая боковая цепь: хлорпромазин, трифлупромазин • Боковая цепь пиперидина: тиоридазин • Боковая цепь пиперазина: трифлуоперазин, флуфеназин. – Бутирофеноны: галоперидол, трифлуперидол, пенфлуридол. – Тиоксантены: флупентиксол – Другие гетероциклы: пимозид, локсапин – Атипичные нейролептики: клозапин, рисперидон, оланзапин, кветиапин, арипипразол, зипразидон
- • Патофизиология психических заболеваний не ясна, возможно
дофаминергическая гиперактивность в лимбической системе (шизофрения
и мания), дефицит моноаминов [NA, 5-HT] (депрессия).
 • Лечение эмпирическое, ориентировано на симптомы, а не на заболевание
специфический. В зависимости от основного применения психотропные средства
можно сгруппировать в:
– Антипсихотическое
— Анти маниакальный
– Антидепрессанты
— Антитревожность
– Психотомиметический
Фармакотерапия болезни металлов
• Лечение эмпирическое, ориентировано на симптомы, а не на заболевание
специфический. В зависимости от основного применения психотропные средства
можно сгруппировать в:
– Антипсихотическое
— Анти маниакальный
– Антидепрессанты
— Антитревожность
– Психотомиметический
Фармакотерапия болезни металлов - • Нейролептики первого поколения • Антипсихотические препараты первого поколения (также называемые обычные, типичные или традиционные нейролептики) конкурентные ингибиторы различных рецепторов, но их антипсихотические эффекты отражают конкурентное блокирование D2 дофаминовые рецепторы. • Антипсихотики первого поколения с большей вероятностью при двигательных расстройствах, особенно для препаратов, связывающих тесно связаны с дофаминергическими нейрорецепторами, такими как галоперидол. Фармакотерапия болезни металлов
- • Антипсихотические препараты второго поколения
• Антипсихотические препараты второго поколения (также называемые
«атипичные» нейролептики) имеют меньше экстрапирамидных симптомов
(EPS), чем агенты первого поколения, но связаны с
более высокий риск метаболических побочных эффектов, таких как диабет,
гиперхолестеринемия и увеличение массы тела.
 • Препараты второго поколения, по-видимому, обязаны своим уникальным
блокирует как серотониновые, так и дофаминовые рецепторы.
Фармакотерапия болезни металлов
• Препараты второго поколения, по-видимому, обязаны своим уникальным
блокирует как серотониновые, так и дофаминовые рецепторы.
Фармакотерапия болезни металлов - АНТИПСИХОТИЧЕСКОЕ СРЕДСТВО ПЕРВОГО ПОКОЛЕНИЯ АГЕНТЫ/ ТИПИЧНЫЕ АНТИПСИХОТИЧЕСКИЕ СРЕДСТВА
- Фармакология хлорпромазина (ХПЗ) • Механизм действия – Блокирование дофаминовых рецепторов активность в головном мозге: Все первые поколение и большая часть второго- блокады антипсихотических препаратов поколения дофаминовые рецепторы в головном мозге и на периферии (кроме клозапиноподобных нетипичный). – Клиническая эффективность типичного антипсихотические препараты коррелируют тесно связана с их относительной способностью блокировать D2-рецепторы в мезолимбическая система головного мозга.
- Фармакология хлорпромазина (ХПЗ)
• Механизм действия
– действие антипсихотических препаратов нейтрализуется
агенты, повышающие концентрацию синаптического дофамина (для
например, леводопа и амфетамины, бромокриптин) или
имитировать дофамин в постсинаптических сайтах связывания.
 – Блокада дофаминергических локатотропов гипофиза вызывает
гиперпролактинемия, в то время как при ХТЗ
противорвотное действие.
– Блокада дофаминергических локатотропов гипофиза вызывает
гиперпролактинемия, в то время как при ХТЗ
противорвотное действие. - Фармакология хлорпромазина (ХПЗ)
• Хлорпромазин является прототипом агента для типичных
антипсихотическое средство.
• ЦНС: Эффекты различаются у нормальных и психотических людей.
• В обычных индивидуальных ХПЗ
равнодушие к окружающим,
скудость мыслей, психомоторика
замедление, эмоциональное успокоение,
снижение инициативы и
склонность к засыпанию.
Спонтанные движения являются
сведена к минимуму, но невнятная речь,
атаксия или нарушение координации движений
не происходит.
• У нормальных людей ХПЗ
вызывает нейролептический синдром,
и сильно отличается от
седативное действие барбитуратов.
• В ХПЗ снижает нерациональное
поведение, возбуждение и
агрессивность и контроль
психотическая симптоматика.
Нарушение мышления и поведения
постепенно нормализуются, тревога
облегчение.
• Гиперактивность, галлюцинации и
заблуждения подавляются.
• Все фенотиазины, тиоксантены
и бутирофеноны имеют
такая же антипсихотическая эффективность, но
потенция различается по
равноэффективные дозы.

- Фармакология хлорпромазина (ХПЗ) • ЦНС (у психотических лиц): – седативный эффект наступает быстро, при этом антипсихотический эффект развивается неделями. Более того, толерантность развивается к седативным, но не к антипсихотический эффект. – Экстрапирамидные двигательные расстройства тесно связаны с антипсихотический эффект, но более выражены при высоких сильнодействующие соединения и меньше всего тиоридазин, клозапин и другие атипичные нейролептики. – Хлорпромазин снижает порог судорожной готовности и может вызвать подходит для нелеченных эпилептиков. – Температурный контроль сбивается при относительно высоких дозах определение индивидуальной пойкилотермной температуры тела падает, если вокруг холодно.
- Фармакология хлорпромазина (ХПЗ)
• ОТВЕТ:
– ВНС эффекты антипсихотических средств сложны и
непредсказуемый. Нейролептики имеют разную степень альфа
адреноблокирующее действие. Хлорпромазин, клозапин и др.
тиоридазин обладают особенно значительным альфа-адренергическим
антагонистическая активность.
 – фенотиазины обладают слабыми Н2-антигистаминными и анти-5-НТ
действие.
• Воздействие на сон: Нейролептики не всегда
влияет на режим сна, но имеет тенденцию нормализовать сон
расстройства, характерные для многих психозов и
мания.
– фенотиазины обладают слабыми Н2-антигистаминными и анти-5-НТ
действие.
• Воздействие на сон: Нейролептики не всегда
влияет на режим сна, но имеет тенденцию нормализовать сон
расстройства, характерные для многих психозов и
мания. - Фармакология хлорпромазина (ХПЗ)
• Местный анестетик: хлорпромазин так же сильнодействующий, как местный
анестетик в виде новокаина. Из-за раздражающего действия
ХПЗ для этих целей не используется, а также имеет
слабее/отсутствие мембраностабилизирующего действия.
• Сердечно-сосудистая система:
– Хлорпромазин оказывает комплексное действие на сердечно-сосудистую систему.
системы, непосредственно влияя на сердце и сосуды и
опосредованно действуя через ЦНС и вегетативные рефлексы.
– Хлорпромазин и менее сильнодействующие нейролептики, а также
как резерпин, рисперидон и оланзапин, могут вызывать
ортостатическая гипотензия.
– Частичная толерантность развивается после хронического использования. Рефлекторная тахикардия
сопровождает гипотензию. При передозировке может возникнуть аритмия.
 особенно с тиоридазином.
особенно с тиоридазином. - Фармакология хлорпромазина (ХПЗ) • Скелетные мышцы: нейролептики не действуют на мышцы. волокон или нервно-мышечной передачи. Они снижают определенные типы спастичности: место действия находится в базальной ганглии или продолговатый мозг. Спинномозговой рефлекс не затронутый. • Почечный и электролитный баланс: хлорпромазин может обладают слабым мочегонным действием у животных и человека из-за угнетающего действия на секрецию вазопрессин (антидиуретический гормон), ингибирование реабсорбция воды и электролитов прямым действием в почечных канальцах или в обоих.
- Фармакология хлорпромазина (ХПЗ)
• Эндокринная:
– Нейролептики последовательно увеличивают высвобождение пролактина на
блокирует угнетающее действие ДА на гипофизарные лактотропы.
Это может привести к галакторее и гинекомастии. Они
снижение секреции гонадотропинов, но аменорея и
бесплодие возникает лишь изредка.
— Высвобождение АКТГ в ответ на стресс уменьшается-
уровень кортикостероидов не повышается при таких
обстоятельства.
 Выброс ГР также снижается, но это не
достаточно, чтобы вызвать задержку роста у детей или быть
полезен при акромегалии.
– Снижение высвобождения АДГ может привести к увеличению количества мочи.
объем. Прямое воздействие на почечные канальцы может добавить к этому, но
Экскреция Na+ не изменяется.
Выброс ГР также снижается, но это не
достаточно, чтобы вызвать задержку роста у детей или быть
полезен при акромегалии.
– Снижение высвобождения АДГ может привести к увеличению количества мочи.
объем. Прямое воздействие на почечные канальцы может добавить к этому, но
Экскреция Na+ не изменяется. - Фармакология хлорпромазина (ХПЗ)
• Фармакокинетика:
– Некоторые антипсихотические препараты имеют неустойчивый и непредсказуемый характер.
абсорбции после приема внутрь.
– парентеральное (внутримышечное) введение увеличивает
биодоступность активного препарата в четыре-десять раз.
– Большинство антипсихотических препаратов обладают высокой липофильностью, высокой мембраностойкостью.
связываются с белками и накапливаются в головном мозге, легких и других
ткани с обильным кровоснабжением.
– Они также попадают в кровоток плода и в грудное молоко. Это практически
невозможно и, как правило, нет необходимости удалять эти агенты путем
диализ.
– Объем распределения большой 20 л/кг и метаболизируется в печени
CYP2D6; Период элиминации t1/2 варьирует (18–30 ч).
 – Толерантность к седативному и гипотензивному действию развивается в течение
день или неделя.
– Толерантность к седативному и гипотензивному действию развивается в течение
день или неделя. - Применение хлорпромазина (CPZ)
- Отличительные признаки нейролептиков
Типичный антипсихотик
агент
Отличительные особенности нейролептиков
Трифлупромазин А алифатическая сторона фенотиазина; более мощный, чем CPZ. Используется в основном
как противорвотное
Тиоридазин Фенотиазин с низкой эффективностью, обладающий выраженным центральным
антихолинергическое действие. Риск повреждения глаз ограничивает долгосрочное использование
трифлуоперазин,
флуфеназин
Высокоэффективная пиперазиновая боковая цепь фенотиазина. У них есть
минимальные вегетативные действия и вызывают желтуху (ADR).
Галоперидол Это сильнодействующий антипсихотик с фармакологическим профилем.
сходны с пиперазинзамещенными фенотиазинами.
Трифлуперидол Похож на галоперидол, но немного более эффективен.
Пенфлуридол — нейролептик исключительно длительного действия, рекомендуемый при хронических
шизофрения
Флупентиксол В настоящее время используется редко.
 Пимозид Это специфический антагонист дофаминовых рецепторов с небольшим альфа-адренергическим или
холиноблокирующее действие. Он был особенно использован в Gilles
синдром де ля Туретта и клещи.
Локсапин Дибензоксазепин, обладающий CPZ-подобным блокирующим DA и антипсихотическим средством.
активность
Пимозид Это специфический антагонист дофаминовых рецепторов с небольшим альфа-адренергическим или
холиноблокирующее действие. Он был особенно использован в Gilles
синдром де ля Туретта и клещи.
Локсапин Дибензоксазепин, обладающий CPZ-подобным блокирующим DA и антипсихотическим средством.
активность - АНТИПСИХОТИЧЕСКОЕ СРЕДСТВО ВТОРОГО ПОКОЛЕНИЯ АГЕНТЫ или АТИПИЧНЫЕ АНТИПСИХОТИЧЕСКИЕ СРЕДСТВА
- нейролептики второго поколения • Нейролептики второго поколения имеют слабую блокировку D2, но мощная антагонистическая активность 5-HT2. Экстрапирамидные побочные эффекты минимальны, и они могут улучшить нарушенное когнитивное функции у психотиков.
- Клозапин
• Первый атипичный нейролептик; Блокирующее действие недели D2; мало/нет
экстрапирамидные эффекты
• Улучшаются как отрицательные, так и положительные симптомы шизофрении; используется в качестве
препарат резерва при резистентной шизофрении.
• Различный фармакологический профиль может быть связан с его относительным
селективность в отношении рецепторов D4 (которых мало в базальных ганглиях) и
дополнительные 5-HT2, а также блокада.
 • Клозапин метаболизируется преимущественно CYP3A4 со средним t1/2
12 часов. Его основным ограничением является более высокая частота агранулоцитоза.
(0,8%) и другие дискразии крови; еженедельный контроль лейкоцитов
требуется подсчет. Высокая доза может вызвать судороги даже у
неэпилептики. Другими побочными эффектами являются седативный эффект, нестабильное АД,
тахикардия, недержание мочи, увеличение массы тела и выпадение
диабет.
Агранулоцитоз — это редкое состояние, которое возникает, когда костный мозг не вырабатывает достаточное количество нейтрофилов.
• Клозапин метаболизируется преимущественно CYP3A4 со средним t1/2
12 часов. Его основным ограничением является более высокая частота агранулоцитоза.
(0,8%) и другие дискразии крови; еженедельный контроль лейкоцитов
требуется подсчет. Высокая доза может вызвать судороги даже у
неэпилептики. Другими побочными эффектами являются седативный эффект, нестабильное АД,
тахикардия, недержание мочи, увеличение массы тела и выпадение
диабет.
Агранулоцитоз — это редкое состояние, которое возникает, когда костный мозг не вырабатывает достаточное количество нейтрофилов. - Рисперидон
• Комбинированная блокада D2 + 5-НТ2 рецепторов.
• Кроме того, он обладает высоким сродством к рецепторам α1, α2 и h2; блокада
из них могут способствовать эффективности, а также побочные эффекты, такие как
постуральная гипотензия.
• Рисперидон является более сильным блокатором D2, чем клозапин;
Экстрапирамидные побочные эффекты меньше только при низких дозах (<6 мг/сут).
день). Уровень пролактина повышается во время терапии рисперидоном, но это
менее эпилептогенен, чем клозапин.
 • Внимание: повышенный риск инсульта у пожилых людей.
• Внимание: повышенный риск инсульта у пожилых людей. - Оланзапин (более широкий спектр эффективности, охватывающий шизоаффективные расстройства) • напоминает клозапин по блокированию множественных моноаминергических (D2, 5- HT2, α1, α2), а также мускариновые и h2-рецепторы. Оба положительные и отрицательные симптомы шизофрении, по-видимому, выиграл. • Более широкий спектр эффективности, охватывающий шизоаффективные расстройства, и он одобрен для использования при мании. Монотерапия с оланзапином может быть столь же эффективным, как и комбинация литий/вальпроат + бензодиазепины. • Более слабая блокада D2 приводит к небольшому количеству экстрапирамидных побочных эффектов. и небольшое повышение уровня пролактина. • Заболеваемость инсультом может увеличиться у пожилых людей. • При применении оланзапина не сообщалось об агранулоцитозе. • Оланзапин метаболизируется CYP1A2 и глюкуронилом. трансфераза. T1/2 составляет 24-30 часов.
- Кветиапин
• Этот новый атипичный антипсихотик короткого действия (t1/2 составляет 6 часов)
требует двукратного ежедневного дозирования.
 • Блокирует рецепторы 5-HT1A, 5-HT2, D2, α1, α2 и h2 в
головного мозга, но D2-блокирующая активность низкая: экстрапирамидная и
гиперпролактинемические побочные эффекты минимальны.
• ДОПОГ:
– достаточно седативный эффект, постуральная гипотензия, задержка мочи
— Прибавка в весе и повышение уровня сахара в крови наблюдаются редко.
• Использование: положительно влияет на негативные симптомы шизофрении, но может
используется при мании/биполярном расстройстве.
• Метаболизируется преимущественно CYP3A4; может взаимодействовать с
макролиды, противогрибковые, противосудорожные и др.
• Блокирует рецепторы 5-HT1A, 5-HT2, D2, α1, α2 и h2 в
головного мозга, но D2-блокирующая активность низкая: экстрапирамидная и
гиперпролактинемические побочные эффекты минимальны.
• ДОПОГ:
– достаточно седативный эффект, постуральная гипотензия, задержка мочи
— Прибавка в весе и повышение уровня сахара в крови наблюдаются редко.
• Использование: положительно влияет на негативные симптомы шизофрении, но может
используется при мании/биполярном расстройстве.
• Метаболизируется преимущественно CYP3A4; может взаимодействовать с
макролиды, противогрибковые, противосудорожные и др. - Нетипичный
антипсихотическое средство
Отличительные черты
Арипипразол • частичный агонист рецепторов D2 и 5-HT1A
• Он оказывает минимальное седативное действие, может даже вызвать бессонницу.
• Метаболизируется CYP2D6 и CYP3A4.
• ADR: тошнота, диспепсия, запор и головокружение.
гиперпролактинемия, гипотензия и удлинение интервала Q-T
не часто.
Зипрасидон • Блокирует D2 + 5-HT2A/2C + h2 + α1 рецепторы.
 • Эффективность при шизофрении эквивалентна
галоперидол
Амисульпирид • Родственник сульпирида (типичный антипсихотик)
• Высокое сродство к рецептору D2 (и D3) и низкое сродство к 5-
Рецептор НТ2.
• Не успокаивает.
Зотепин • Блокирует D1+D2 и 5-HT2, α1-рецепторы.
• Он также ингибирует обратный захват NA.
• Появляются как положительные, так и отрицательные симптомы шизофрении
чтобы получить пользу.
• Имеет более низкий порог судорожной готовности.
• ADR: увеличение веса, гипергликемия.
• Эффективность при шизофрении эквивалентна
галоперидол
Амисульпирид • Родственник сульпирида (типичный антипсихотик)
• Высокое сродство к рецептору D2 (и D3) и низкое сродство к 5-
Рецептор НТ2.
• Не успокаивает.
Зотепин • Блокирует D1+D2 и 5-HT2, α1-рецепторы.
• Он также ингибирует обратный захват NA.
• Появляются как положительные, так и отрицательные симптомы шизофрении
чтобы получить пользу.
• Имеет более низкий порог судорожной готовности.
• ADR: увеличение веса, гипергликемия. - Нежелательные явления
- Нежелательные явления
• ЦНС: сонливость, вялость, спутанность сознания, увеличение массы тела (не
с галоперидолом), усиление судорог у эпилептиков.
• ССС: постуральная гипотензия, сердцебиение, торможение эякуляции.
(особенно с тиоридазином) обусловлены адренергической блокадой; В-
Удлинение T и сердечные аритмии являются риском передозировки.
тиоридазин, пимозид и зипразидон.
• Антихолинергические средства. Сухость во рту, нечеткость зрения, запор, мочеиспускание.
 нерешительность у пожилых мужчин.
• Часто встречается эндокринная гиперпролактинемия (из-за блокады D2).
с типичными нейролептиками и рисперидоном. Это может снизить GH
уровни, но аменорея, бесплодие, галакторея и
гинекомастия возникают редко после длительного лечения.
• Метаболический эффект: повышение уровня сахара и триглицеридов в крови.
нерешительность у пожилых мужчин.
• Часто встречается эндокринная гиперпролактинемия (из-за блокады D2).
с типичными нейролептиками и рисперидоном. Это может снизить GH
уровни, но аменорея, бесплодие, галакторея и
гинекомастия возникают редко после длительного лечения.
• Метаболический эффект: повышение уровня сахара и триглицеридов в крови. - Нежелательные явления
• Экстрапирамидные нарушения: Дозолимитирующие побочные эффекты.
– Тормозные эффекты дофаминергических нейронов в норме уравновешиваются
возбуждающее действие холинергических нейронов полосатого тела. Блокировка
дофаминовые рецепторы изменяют этот баланс, вызывая относительный избыток
холинергическое влияние, что приводит к экстрапирамидным двигательным эффектам.
– Паркинсоноподобные симптомы брадикинезии, ригидности и тремора обычно
возникают в течение нескольких недель или месяцев после начала лечения. Поздняя дискинезия,
которые могут быть необратимыми, могут возникнуть после месяцев или лет лечения.
• Реакция гиперчувствительности: хлестатическая желтуха, миокардит,
агранулоцитоз.

 1 Когнитивный эффект
1 Когнитивный эффект