Как и сколько живут с шизофренией
По данным Всемирной организации здравоохранения, 24 миллионам человек, которые сейчас живут в разных странахмира, поставлен диагноз шизофрения.
Это тяжелое хроническое заболевание, расстройство умственной деятельности, дебют которого настигает человека в возрасте от 15 до 35 лет. Страдающим им людям кажется, что их мысликто-то контролирует,а окружающие плетут заговор против них. Больные слышат голоса, которые руководят ими. Это страшит, заставляет замыкаться в себе, тревожится. Носители шизофрении могут часами сидеть молча, не двигаясь и глядя в одну точку. С виду они кажутся вполне нормальными, пока не заговорят. У некоторых ситуация настолько сложная, что заботиться о себе они не могут.
Специалисты не в полной мере разобрались, что является причиной этого недуга, а также не научились его полностью излечивать. Однако сейчас существуют средства, способные дать надежду как больным, так и членам их семей, которые ослабляют симптомы заболевания и позволяют нормально жить и работать.
Течение заболевание
Шизофрения развивается поэтапно:
- Начало. У человека внезапно возникают или нарастают постепенно необоснованные страхи, тревога, астенические расстройства, растерянность, снижение настроения.
- Дальнейшее течение. Клинические проявления продолжаются на протяжении нескольких лет, периоды обострений перемежаются ремиссией.
- Конечное состояние.
У больного сначала долгое время наблюдаются так называемые позитивные симптомы: бред, галлюцинации, двигательные нарушения, расстройство мышления. На их фоне понемногу начинают нарастать негативные проявления, связанные с поведением и эмоциями. Речь становится вялой и скудной, голос – монотонным, исчезает мимика. Человек перестает получать удовольствие от того, что его раньше радовало, у него исчезает способность планирования и выполнения намеченных дел, он не соблюдает правила гигиены.
Страдают и когнитивные способности: больной не в состоянии усвоить информацию, принять решение, сконцентрироваться, запомнить что-либо.
Течение психического расстройства может быть непрерывным, периодическим (самым благоприятным) и приступообразно-поступательным. То есть, жизнь шизофреника состоит из периодов обострений и ремиссий.
Прогнозы
Как уже упоминалось, на данный момент нет способов вылечить это психическое расстройство полностью. Но есть и хорошие данные: до 30% больных долгие годы чувствуют себя нормально, так как период улучшения состояния у них стабильный и длительный.
Вовремя начатое лечение, в котором используются фармакологические препараты, помогает купировать приступы, уменьшить их количество, ослабить или вовсе устранить симптоматику.
Современные психотропные препараты сократили неблагоприятные течения шизофрении в 3 раза, а рецидивы у тех, кто их принимает, сокращаются в 2 раза.
Длительные периоды ремиссии, поддерживаемые медикаментозно, позволяют больному находиться в семье и обществе, работать и т. д., то есть вести нормальный образ жизни. Поэтому существует очень много людей, которые перенесли всего один приступ и, благодаря врачам, сохранили прежний уровень существования.
У ряда пациентов, к сожалению, развивается хроническая форма шизофрении. Для нее характерны частые приступы, которые становятся все тяжелее. Человек теряет социальную адаптацию, работоспособность.
Существует и еще одна третья категория шизофреников. У них рецидивы происходят периодически, с отрезком в несколько месяцев или лет. В промежутке между ними они могут восстановить обычные навыки и жизнедеятельность.
Следует понимать, что при этом психическом заболевании необязательно сильно страдает личность. Глубокая ее деформация возможна лишь при тяжелых формах, когда больной не способен выполнять простые действия и общаться.
Реабилитация
При получении диагноза «шизофрения» и прохождении лечения необходимо осознание, что это хроническое заболевание. Теперь придется постоянно принимать поддерживающие лекарства, защищающие от приступов.
Ни в коем случае нельзя сокращать дозировку, назначенную психиатром, и самостоятельно отменять препарат даже при очень хорошем самочувствии.
Кроме этого, в период ремиссии необходима реабилитация пациента, цель которой – адаптация в новом состоянии.Онапредполагает участие близких людей.
Современные тенденции психотерапевтического лечения в своей основе имеют следующую концепцию. Больной – это целостная личность со своими особенностями и взглядами на мир. Он имеет право на полноценную жизнь.
В задачу психотерапевта входит снять симптомы и обучить пациента самостоятельно решать жизненные проблемы, взаимодействовать с обществом, социально адаптироваться. Специалист мотивирует шизофреника на то и другое, пользуясь такими методами:
- индивидуальным – часто в виде ролевых игр, когнитивной терапии. Индивида убеждают не слушать голоса, обучают проверки соответствия реальности и ощущений, как стряхнуть с себя апатию. Он получает понятие, насколько важно принимать препараты и другие навыки;
- семейным – вырабатывается тактика отношений между больным и его близкими, сглаживания эмоционального напряжения и терпимости.
 Родные должны владеть полной информацией о болезни, уметь убеждать больного принимать препараты и контролировать этот процесс и т.д.;
Родные должны владеть полной информацией о болезни, уметь убеждать больного принимать препараты и контролировать этот процесс и т.д.; - групповым – моделируются ситуации, имеющие место быть в повседневной жизни, прививаются навыки нормального поведения.
После реабилитации человек может продолжать работать, как и прежде, но нагрузка должна быть снижена. Если же трудовые навыки потеряны, можно овладеть другой профессией, требующей выполнения несложных задач.
Продолжительность жизни
Вопрос о том, сколько живут люди с шизофренией, волнует и самих больных, и их родственников.
Это зависит от готовности больного бороться с болезнью, уровня социальной адаптации и наличия другого тяжелого заболевания.
Недавно в CMAJ, журнале канадской медицинской ассоциации, опубликована статья, в которой утверждается, что необходимо тщательное наблюдение за носителями шизофрении. Ее автор, Пол Курдяк, работающий в университете Торонто, вместе с коллегами изучил более полутора историй болезней и провел анализ статистики смертности за 20 лет в провинции Онтарио. Они выяснили, что в период с 1993 по 2012 год умерло почти 31 тыс. людей, страдающих этим психическим расстройством.
Они выяснили, что в период с 1993 по 2012 год умерло почти 31 тыс. людей, страдающих этим психическим расстройством.
По данным исследователей, даже учитывая вредные привычки, рацион и финансовое положение, шизофреники живут меньше остальных людей на 9 лет. И все упомянутые двадцать лет ситуация не менялась.
Курдяк сотоварищи считают, что причина такой ситуации кроется во многих причинах. Такие больные не занимаются спортом и плохо питаются. На сопутствующие хронические заболевания шизофреники особо не обращают внимания и не стремятся их лечить – этому способствует разрушенная психика.
Доказано: психическое расстройство и смертность тесно связаны. А если не начать лечение, то вовремя, то это грозит сокращением жизни на 10–15 лет.
Специалисты утверждают, что показатель смертности среди такой категории населения высокий по таким причинам:
- суициды;
- несчастные случаи;
- сердечно-сосудистые заболевания;
- болезни легких и печени;
- употребление алкоголя, наркотиков и курение.

Препараты, которые носители шизофрении должны принимать постоянно, отрицательно сказываются на печени и других органах.
Попытку совершить самоубийство такие люди совершают чаще, чем здоровые, при этом в большинстве случаев задуманное им удается.
Нужно быть начеку близким больного: если он заговорил о суициде даже очень опосредованно, нужно сразу же обращаться к лечащему врачу за помощью.
Курение – это самая распространенная вредная привычка шизофреников. Существует некая биологическая взаимосвязь потребности таких людей в никотине. Но он наносит двойной удар: сильно вредит физическому здоровью и ослабляет действие ряда препаратов.
Бросить курить больным тяжело, так как отказ от никотина усиливает симптомы психического расстройства. Но все же это можно сделать, если использовать никотинозамещающие препараты. Их выписывает лечащий доктор, который и наблюдает, как фармсредства будут между собой взаимодействовать и в случае нежелательного эффекта отменяет какой-либо.
Что касается наркотиков, то существует теория: употребление психоактивными веществами может стать толчком к развитию расстройства умственной деятельности. Таким умозаключениям посодействовало то, что симптомы у зависимости и болезни одинаковые. Это не получило прямого подтверждения, но по факту среди шизофреников большое количество любителей марихуаны, кокаина, амфетаминов и пр. Наркотики лишь усугубляют симптомы недуга и срывают план его лечения. Та же самая картина и с алкоголем.
Как научиться жить с шизофренией
Если лечение было начато вовремя, проведено правильно, преодолен реабилитационный период, то нужно принять меры, чтобы не впасть в отчаяние и продлить себе жизнь. Вот несколько советов:
- Принять диагноз как должное. Не нужно самоизолироваться, избегать общения и социума. Нужно жить в ладу с родными, не усложнять им жизнь. Хорошо, если они адекватно оценивают состояние родственника и поддерживают его.
- Устранить тревогу, навязчивые страхи, поддержать стабильное состояние помогут здоровый рацион, режим сна, спорт.

- Отличный вариант – хобби. Занятие любимым делом, творчеством не оставит места для посторонних голосов и дурных мыслей о своей тяжелой доле.
- Никакого алкоголя! Его употребление вызывает агрессию и приводит к другим негативным последствиям. В запрет входят также табакокурение и наркотики.
- Избегать стрессовых ситуаций. Успокоиться и поднять настроение можно чтением книг, прослушиванием спокойной музыки, просмотром позитивных фильмов.
- Неплохо бы освоить такие техники, как йога и медитация. Они помогут управлять психикой и физиологией, контролировать себя, избавиться от галлюцинаций, хорошо расслабиться.
Сейчас существуют группы взаимопомощи для носителей шизофрении и их семей. В них не участвуют специалисты: психологи и психотерапевты. Простые люди, связанные одной бедой и проблемами, утешают, поддерживают друг друга, делятся опытом, что дает заметный психотерапевтический эффект. Между ними завязываются знакомства, крепкие связи, они перестают быть изолированными, часто общаются между собой.
Такие группы сообща выступают с разными инициативами, к примеру, они борются против дискриминации людей с психическими заболеваниями, ратуют за увеличение количества медицинских учреждений с общественными программами по уходу за больными шизофренией и т.д.
И стоит еще раз упомянуть, что в последние годы учеными и медиками разработаны новые препараты и методики лечения людей, страдающих этим расстройством психики, что позволяет давать улучшенные прогнозы. Хоть пока шизофрения и остается заболеванием, от которого полностью избавиться невозможно, некоторые пациенты все же могут жить полнокровной жизнью.
Точно выполняя предписания психиатра, придерживаясь вышеупомянутых рекомендаций, больные шизофренией продлевают себе жизнь.
Работа генетиков, неврологов, физиологов, психиатров и других специалистов продолжается. Поэтому есть надежда, что точные причины патологии будут определены и можно будет профилактическими мерами ее избежать или вылечить окончательно.
Автор статьи
Файнштейн Татьяна Александровна
Психиатр, Детский психоневролог, Детский психиатр, Подростковый психиатр.
Врачебный стаж: 15 лет
Запись ведётся по телефону
Каково это — жить с диагнозом «шизофрения»
Больная шизофренией Элин Сакс объясняет, как ей удалось с таким диагнозом стать профессором права и как подобное удается другим людям, живущим вокруг нас. Перевод Александра Борзенко. Это архивный материал, впервые опубликованный в 2014 году.
Теги:
болезни
№101
Тридцать лет назад у меня диагностировали шизофрению. Прогноз можно было описать одним словом — «могила»: я никогда не смогу жить самостоятельно, сделать карьеру, завести отношения, выйти замуж. Моим домом станет интернат, где я буду сидеть целыми днями в комнате отдыха и смотреть телевизор вместе с другими людьми, изнуренными психическими заболеваниями, а когда симптомы будут немного затихать, то смогу выполнять какую-нибудь тупую работу. Я провела сотни дней в психиатрических клиниках. После моей последней госпитализации, в возрасте 28 лет, доктор рекомендовал мне поработать кассиром, и, если я справлюсь, может быть пересмотрен вопрос о моей готовности к более ответственной должности.
Я провела сотни дней в психиатрических клиниках. После моей последней госпитализации, в возрасте 28 лет, доктор рекомендовал мне поработать кассиром, и, если я справлюсь, может быть пересмотрен вопрос о моей готовности к более ответственной должности.
Тогда я решила: я напишу историю своей жизни. Сама. Сегодня я занимаю должность профессора Юридической школы Гульда Университета Южной Калифорнии, работаю на кафедре психиатрии в медицинской школе Калифорнийского университета в Сан-Диего и была стипендиатом Фонда Макартуров (один из крупнейших благотворительных фондов США, его стипендии называют «грантами для гениев». — Правила жизни).
Вопреки общепринятому мнению, шизофрения — это не то же самое, что расстройство множественной личности и не разрушение личности. Сознание шизофреника не разрушено, оно раздроблено. Вы наверняка видели на улице неряшливого человека, который стоял и бормотал что-то себе под нос или орал. Скорее всего, у него какая-то форма шизофрении. Но шизофренией страдают люди самого разного социального положения, и среди них есть профессионалы, занимающие ответственные посты.
Мой первый ярко выраженный случай психоза произошел в 16 лет: я вдруг отправилась домой посреди уроков. Я почувствовала, что дома вокруг какие-то странные; они посылали мне сигналы: «Ты особенная. Ты особенно плохая. Теперь иди. Шепоты и вопли». Потом было еще несколько тревожных знаков в колледже, но «официально» я не сходила с ума до поступления в магистратуру Оксфорда. Пару лет симптомы были, что называется, «негативные»: апатия, замкнутость, потеря способности к работе и дружбе. Но потом начались «позитивные симптомы», психозы.
С субъективной точки зрения это больше всего похоже на ночной кошмар наяву: ужас и замешательство, странные образы и мысли. Только в страшном сне можно проснуться, а во время психоза у вас не получится даже просто открыть глаза и прогнать все это прочь. Говоря же объективно, у меня возникали бредовые идеи — иррациональная уверенность, что я силой мысли убила сотни тысяч людей; редкие галлюцинации вроде наблюдений за гигантским пауком, карабкающимся вверх по стене; беспорядочные, запутанные мысли — то, что называют «свободными ассоциациями».
Несмотря на многолетнюю борьбу с шизофренией, постепенно я смирилась со своим диагнозом. Прекрасная психоаналитическая терапия и медикаментозное лечение сыграли решающую роль в моих успехах. С чем я отказалась смиряться, так это с прогнозом врачей.
Классическая психиатрия не предполагает существование таких людей, как я. Или я не страдаю шизофренией (пожалуйста, расскажите об этом бредовым идеям, роящимся в моем сознании), или я не могу достичь того, чего достигла (пожалуйста, расскажите об этом ученому совету Университета Южной Калифорнии). Но я страдаю, и я достигла. Вместе с университетскими коллегами я взялась за исследование, которое должно показать, что я не одинока. Есть и другие люди с шизофренией, которые добились значительных профессиональных успехов — в том числе научных. Мы собрали группу из 20 «высокофункциональных» шизофреников. Три четверти из них перенесли от двух до пяти госпитализаций. Средний возраст — 40 лет, половина мужчины, половина — женщины. У всех есть дипломы об окончании средней школы, большинство в свое время пытались получить среднеспециальное или высшее образование.
Как эти люди с шизофренией смогли преуспеть в весьма высокоинтеллектуальных занятиях? Мы выяснили, что, помимо лекарств и терапии, все участники разработали различные техники, с помощью которых удерживали свою шизофрению на поводке. Педагог с магистерской степенью сказал, что он научился бороться со своими галлюцинациями, спрашивая у себя: «А какие есть доказательства этому? Может быть, это просто проблема восприятия?» Другой участник эксперимента рассказал, что, когда он слышит «унижающие голоса» — а происходит это с ним постоянно, — то просто решает «прогнать их прочь».
Одна из самых распространенных упоминаемых техник, которые помогли участникам нашего исследования справиться со своими симптомами, была работа. «Работа стала важной частью моей личности, — сказал педагог из нашей группы. — Когда ты становишься полезным и чувствуешь уважение коллег, принадлежность к своей организации получает очевидную ценность». Этот человек работает даже по выходным, потому что для него это «отвлекающий фактор». Другими словами, увлеченная работа часто оставляет всякий сумасшедший бред за бортом. Лично я добилась от своих докторов, друзей и семьи того, что как только начинаю пробуксовывать, то сразу получаю от них большую поддержку.
И речь не только о шизофрении: недавно «Журнал детской психологии и психиатрии» опубликовал исследование, показывающее, что у небольшой группы людей с диагнозом «аутизм» симптомы перестали проявляться вскоре после того, как они устроились на работу — и это после долгих лет поведенческой терапии и медикаментозного лечения, которые не давали такого эффекта.

«Каждый человек способен дать миру собственную уникальность или свой уникальный дар», — сказала одна из участниц нашего исследования. Она выразила мысль о том, что те из нас, кто страдают шизофренией, хотят того же, что и все остальные: говоря словами Зигмунда Фрейда, работать и любить.
ЦИТАТЫ ИЗ ВОСПОМИНАНИЙ ЭЛИН САКС
БОЛЬНИЦА
«В больнице я пережила полную потерю личного пространства. Например, в первое время за мной наблюдали, когда я принимала душ или шла в уборную. Я не могла поговорить ни с кем наедине пять или шесть недель — кто-нибудь из медперсонала присутствовал при каждом моем разговоре, в том числе с родителями. Я очень за терапию, но очень против силовых методов. Самый травматичный опыт, который я когда-либо переживала, — это привязывание к койке. За руки, за руки и за ноги, а еще за руки, за ноги и сетку на грудь. Первые дни меня держали связанной по 20 часов в день. Потом три недели — от 4 до 15 часов. Это страшно — чувствовать свою деградацию и беспомощность, а кроме того больно — лежать так много часов кряду. Это моя самая тяжелая травма. Связывание годами снилось мне в кошмарах. Каждый день в США от этой процедуры умирают три человека».
Первые дни меня держали связанной по 20 часов в день. Потом три недели — от 4 до 15 часов. Это страшно — чувствовать свою деградацию и беспомощность, а кроме того больно — лежать так много часов кряду. Это моя самая тяжелая травма. Связывание годами снилось мне в кошмарах. Каждый день в США от этой процедуры умирают три человека».
КОЛЛЕДЖ
«Это случилось на семнадцатой неделе моего обучения в Йельской школе права. Мы с двумя однокурсниками обсуждали какие-то юридические заключения в библиотеке. Вдруг я стала говорить вещи, напрочь лишенные смысла. «В заключении есть присутствие, — заявила я им. — В этом вся соль. Соль стоит на столе. Пат так говорила. Вы кого-нибудь убили?» Они смотрели на меня с ужасом: «Элин, ты о чем?» — «Да так, знаете, как обычно. Кто куда, где кто, ад и рай. Пойдем на крышу. Это плоское пространство. Там безопасно». Они пошли вслед за мной на крышу, по дороге пытаясь выяснить, что со мной. «Это и есть настоящая я», — заявила я им, размахивая руками над головой. Потом стала петь — и надо вам сказать, не то чтобы очень тихо. «Поедем во Флориду, в солнечный лесок. Хотите танцевать?» — «Ты что, накурилась?» — «Я? Накурилась? Нет, наркотикам нет. Поедем во Флориду, в солнечный лесок, где растут лимоны, где живут демоны». — «Ты нас пугаешь». Кое-как им удалось увести меня с крыши. В читальном зале я сказала: «Кто-то залез в копии моих дел. Мы это дело так не оставим. Оставим долги должникам нашим». Этот эпизод привел к моей первой американской госпитализации (до этого, в Англии, их было две)».
Потом стала петь — и надо вам сказать, не то чтобы очень тихо. «Поедем во Флориду, в солнечный лесок. Хотите танцевать?» — «Ты что, накурилась?» — «Я? Накурилась? Нет, наркотикам нет. Поедем во Флориду, в солнечный лесок, где растут лимоны, где живут демоны». — «Ты нас пугаешь». Кое-как им удалось увести меня с крыши. В читальном зале я сказала: «Кто-то залез в копии моих дел. Мы это дело так не оставим. Оставим долги должникам нашим». Этот эпизод привел к моей первой американской госпитализации (до этого, в Англии, их было две)».
ЛЕКАРСТВА
«Годами я пыталась отказаться от лекарств. Мне казалось, что если я научусь управляться без таблеток, то смогу наконец сказать, что я на самом деле не больна, что все это просто чудовищная ошибка. Моим девизом было «чем меньше лекарств, тем меньше ненормальности». Мой психоаналитик в Лос-Анджелесе, доктор Каплан, убеждал меня продолжить курс, но я решила сделать еще одну последнюю, отчаянную попытку. Начала сокращать дозировки и очень скоро почувствовала первые результаты. По возвращении из Оксфорда я отправилась в кабинет доктора Каплана, прямо в угол, рухнула на пол, закрыла лицо руками и начала трястись. Всюду мне мерещились злобные существа с кинжалами наперевес. Они рубили меня на мелкие кусочки и заставляли глотать раскаленные угли. Позже Каплан говорил, что я «корчилась в агонии». Даже в таком состоянии, которое он точно описал как «остро- и безудержно-психотическое». В результате отказаться от таблеток вовсе не получилось. Миссия все еще не завершена».
По возвращении из Оксфорда я отправилась в кабинет доктора Каплана, прямо в угол, рухнула на пол, закрыла лицо руками и начала трястись. Всюду мне мерещились злобные существа с кинжалами наперевес. Они рубили меня на мелкие кусочки и заставляли глотать раскаленные угли. Позже Каплан говорил, что я «корчилась в агонии». Даже в таком состоянии, которое он точно описал как «остро- и безудержно-психотическое». В результате отказаться от таблеток вовсе не получилось. Миссия все еще не завершена».
ПСИХИАТР
«Я пошла на консультацию к доктору Мардеру, специалисту по шизофрении. Он считал, что у меня легкое психотическое расстройство. Я зашла к нему в кабинет, сразу же села, согнулась в три погибели и начала бормотать:
— Взрывы головы, и люди пытаются убить. Ничего, если я разнесу ваш кабинет к чертям собачьим?
— Вам следует уйти, если вы думаете, что сделаете это.
— Ладно. Маленький. Огонь на льду. Скажите им, чтобы не убивали меня. Скажите им, чтобы не убивали меня. Что я сделала не так? Сотни тысяч с мыслями, запретами.
Что я сделала не так? Сотни тысяч с мыслями, запретами.
— Элин, вам кажется, что вы представляете опасность для себя и окружающих? Думаю, вам следует лечь в больницу. Я могу организовать все прямо сейчас, без лишнего шума.
— Ха-ха-ха. Вы предлагаете мне ложиться в больницы? Больницы — это несчастье, ненастье. От них надо держаться подальше. Я — Бог, или была им (когда мой муж в первый раз читал этот пассаж, он сделал ремарку на полях: «Тебя уволили или ты сама ушла?». — Прим. автора). Я дала, и я взяла. Прости мне, ибо не ведаю, что творю».
Парадокс преждевременной смертности при шизофрении: новые вопросы исследования
Адамс К.Ф. (2009) Понимание долгосрочных последствий потери веса. Epidemiology 20: 849–850 [PubMed] [Google Scholar]
Ascher-Svanum H, Zhu B, Ernst FR, Faries DE, Jacobson JG, Doebbeling CC. (2007) 3-летнее клиническое и функциональное течение шизофрении среди лиц с диабетом и без него на момент начала исследования. Компаньон по первичной помощи. J Clin Psychiatry 9: 122–128 [бесплатная статья PMC] [PubMed] [Google Scholar]
J Clin Psychiatry 9: 122–128 [бесплатная статья PMC] [PubMed] [Google Scholar]
Блэр С.Н., Коль Х.В., 3-й, Барлоу К.Э., Паффенбаргер Р.С., младший, Гиббонс Л.В., Масера, Калифорния. (1995) Изменения в физическом состоянии и смертность от всех причин. Проспективное исследование здоровых и нездоровых мужчин. JAMA 273: 1093–1098 [PubMed] [Google Scholar]
Браун С. (1997) Избыточная смертность от шизофрении. Метаанализ. Br J Psychiatry 171: 502–508 [PubMed] [Google Scholar]
Brown S, Barraclough B, Inskip H. (2000) Причины повышенной смертности от шизофрении. Br J Psychiatry 177: 212–217 [PubMed] [Google Scholar]
Браун С., Ким М., Митчелл С., Инскип Х. (2010) Двадцатипятилетняя смертность когорты больных шизофренией. Br J Psychiatry 196: 116–121 [бесплатная статья PMC] [PubMed] [Google Scholar]
Bushe CJ, Bradley AJ, Doshi S, Karagianis J. (2009) Изменения веса и метаболических параметров при лечении нейролептиками и метформином: информируют ли данные о потенциальной разработке руководства? Систематический обзор клинических исследований. Int J Clin Pract 63(12): 1743–1761 [PubMed] [Google Scholar]
Int J Clin Pract 63(12): 1743–1761 [PubMed] [Google Scholar]
Campion J, Checinski K, Nurse J. (2008) Обзор методов лечения отказа от курения для людей с психическими заболеваниями. Adv Psychiatr Treat 14: 208–216 [Google Scholar]
Catts VS, Catts SV, O’Toole BI, Frost AD. (2008) Заболеваемость раком у больных шизофренией и их родственников первой линии – метаанализ. Acta Psychiatr Scand 117: 323–336 [PubMed] [Google Scholar]
Dean CE, Thuras PD. (2009) Смертность и поздняя дискинезия: долгосрочное исследование с использованием Национального индекса смертности США. Бр Дж Психиатрия 194: 360–364 [PubMed] [Google Scholar]
Dixon LB, Kreyenbuhl JA, Dickerson FB, Donner TW, Brown CH, Wohlheiter K, et al. (2004) Сравнение исходов диабета 2 типа среди людей с тяжелыми психическими заболеваниями и без них. Psychiatr Serv 55: 892–900 [PubMed] [Google Scholar]
Eaton WW, Byrne M, Ewald H, Mors O, Chen CY, Agerbo E, et al. (2006) Ассоциация шизофрении и аутоиммунных заболеваний: связь датских национальных регистров. Am J Psychiatry 163: 521–528 [PubMed] [Google Scholar]
Am J Psychiatry 163: 521–528 [PubMed] [Google Scholar]
Faulkner G, Cohn T, Remington G. (2007) Вмешательства по снижению увеличения веса при шизофрении (обзор). The Cochrane Library Issue 3 [бесплатная статья PMC] [PubMed] [Google Scholar]
Fernandez-Egea E, Bernardo M, Heaphy CM, Griffith JK, Parellada E, Esmatjes E, et al. (2009)Длина теломер и пульсовое давление у недавно диагностированных пациентов с неаффективным психозом, ранее не получавших антипсихотические препараты. Schizophr Bull 35: 437–442 [бесплатная статья PMC] [PubMed] [Google Scholar]
Ferrario CM, Levy P. (2002) Сексуальная дисфункция у пациентов с гипертонией: последствия для терапии. J Clin Hypertens 4: 424–432 [бесплатная статья PMC] [PubMed] [Google Scholar]
Flegal KM, Graubard BI, Williamson DF, Gail MH. (2007) Избыточная смертность от конкретных причин, связанная с недостаточной массой тела, избыточной массой тела и ожирением. JAMA 298: 2028–2037 [PubMed] [Google Scholar]
Gravseth HM, Mehlum L, Bjerkedal T, Kristensen P. (2010) Самоубийства у молодых норвежцев с точки зрения жизненного цикла: популяционное когортное исследование. J Epidemiol Community Health 64: 407–412 [PubMed] [Google Scholar]
(2010) Самоубийства у молодых норвежцев с точки зрения жизненного цикла: популяционное когортное исследование. J Epidemiol Community Health 64: 407–412 [PubMed] [Google Scholar]
Hennen J, Baldessarini RJ. (2005)Суицидальный риск во время лечения клозапином: метаанализ. Шизофр Рез. 73: 139–145 [PubMed] [Google Scholar]
Huang TL, Chen JF. (2005)Профили липидов сыворотки и шизофрения: эффекты обычных или атипичных антипсихотических препаратов на Тайване. Schizophr Res 80: 55–59 [PubMed] [Google Scholar]
Jemal A, Siegel R, Ward E, Hao Y, Xu J, Murray T, et al. (2008) Статистика рака, 2008. CA Cancer J Clin 58: 71–96 [PubMed] [Google Scholar]
Джиндал Р., Кешаван М., Эклунд К., Стивенс А., Монтроуз Д., Ерагани В. (2009) Beat-to -частота сердечных сокращений и вариабельность интервала QT при первом эпизоде нейролептического психоза. Schizophr Res 113: 176–180 [бесплатная статья PMC] [PubMed] [Google Scholar]
Кан Р.С., Флейшхакер В.В., Ботер Х., Дэвидсон М. , Вергоуве Ю., Кит И.П. и др. (2008)Эффективность антипсихотических препаратов при первом эпизоде шизофрении и шизофреноподобном расстройстве: открытое рандомизированное клиническое исследование. Lancet 371: 1085–1097 [PubMed] [Google Scholar]
, Вергоуве Ю., Кит И.П. и др. (2008)Эффективность антипсихотических препаратов при первом эпизоде шизофрении и шизофреноподобном расстройстве: открытое рандомизированное клиническое исследование. Lancet 371: 1085–1097 [PubMed] [Google Scholar]
Kelly DL, McMahon RP, Wehring HJ, Liu F, Mackowick KM, Boggs DL, et al. (2009) Курение сигарет и риск смертности у людей с шизофренией. Schizophr Bull [Epub перед печатью, предварительный доступ опубликован в сети 17 декабря 2009 г., doi:10.1093/schbul/sbp152]. [Google Scholar]
Килбурн А.М., Морден Н.Е., Остин К., Ильген М., Маккарти Дж.Ф., Далак Г. и др. (2009)Избыточная смертность, связанная с сердечными заболеваниями, в национальном исследовании пациентов с психическими расстройствами: выявление поддающихся изменению факторов риска. Gen Hosp Psychiatry 31: 555–563 [бесплатная статья PMC] [PubMed] [Google Scholar]
Kirkpatrick B, Messias E, Harvey PD, Fernandez-Egea E, Bowie CR. (2008) Является ли шизофрения синдромом ускоренного старения. Schizophr Bull 34: 1024–1032 [бесплатная статья PMC] [PubMed] [Google Scholar]
Schizophr Bull 34: 1024–1032 [бесплатная статья PMC] [PubMed] [Google Scholar]
Кисели С., Садек Дж., Маккензи А., Лоуренс Д., Кэмпбелл Л.А. (2008)Избыточная смертность от рака у психически больных. Can J Psychiatry 53: 753–761 [PubMed] [Google Scholar]
Кисели С., Смит М., Лоуренс Д., Кокс М., Кэмпбелл Л.А., Маатен М. (2007) Неравный доступ психически больных к некоторым необходимым с медицинской точки зрения процедурам. Can J Psychiatry 176: 779–784 [бесплатная статья PMC] [PubMed] [Google Scholar]
Kodama S, Saito K, Tanaka S, Maki M, Yachi Y, Asumi M, et al. (2009 г.) Кардиореспираторная пригодность как количественный предиктор смертности от всех причин и сердечно-сосудистых событий у здоровых мужчин и женщин: метаанализ. JAMA 301: 2024–2035 [PubMed] [Google Scholar]
Koivukangas J, Tammelin T, Kaakinen M, Mäki P, Moilanen I, Taanila A, et al. (2010) Физическая активность и фитнес у подростков с риском развития психоза в когорте Северной Финляндии 1986 года рождения. Schizophr Res 116: 152–158 [PubMed] [Google Scholar]
Schizophr Res 116: 152–158 [PubMed] [Google Scholar]
Komossa K, Rummel-Kluge C, Hunger H, Schmid F, Schwarz S, Duggan L, et al. (2010) Оланзапин в сравнении с другими атипичными нейролептиками при шизофрении (обзор). Кокрановская библиотека, выпуск 3 [бесплатная статья PMC] [PubMed] [Google Scholar]
Крейенбуль Дж., Носсель И.Р., Диксон Л.Б. (2009) Отказ от лечения психических заболеваний среди лиц с шизофренией и стратегии облегчения связи с уходом: обзор литературы. Schizophr Bull 35: 696–703 [бесплатная статья PMC] [PubMed] [Google Scholar]
Laursen TM, Munk-Olsen T, Agerbo E, Gasse C, Mortensen PB. (2009)Соматические больничные контакты, инвазивные сердечные процедуры и смертность от сердечных заболеваний у пациентов с тяжелым психическим расстройством. Arch Gen Psychiatry 66: 713–720 [PubMed] [Google Scholar]
Лоуренс Д., Холман К.Д., Ябленский А.В., Трелфолл Т.Дж., Фуллер С.А. (2000) Избыточная смертность от рака у психиатрических пациентов Западной Австралии из-за более высоких показателей летальности. Acta Psychiatr Scand 101: 382–388 [PubMed] [Google Scholar]
Acta Psychiatr Scand 101: 382–388 [PubMed] [Google Scholar]
Lee CD, Blair SN, Jackson AS. (1999)Кардиореспираторная выносливость, состав тела и смертность от всех причин и сердечно-сосудистых заболеваний у мужчин. Am J Clin Nutr 69: 373–380 [PubMed] [Google Scholar]
Leite SAO, Monk AM, Upham PA, Chacra AR, Bergenstal RM. (2009 г.) Низкая кардиореспираторная выносливость у людей с риском развития диабета 2 типа: ранний маркер инсулинорезистентности. Diabetol Metab Syndr 1: 8. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Magnusson PK, Rasmussen F, Lawlor DA, Tynelius P, Gunnell D. (2006) Ассоциация индекса массы тела со смертностью от самоубийств: перспектива когортное исследование более миллиона мужчин. Am J Epidemiol 163: 1–8 [PubMed] [Google Scholar]
Malone KM, Waternaux C, Haas GL, Cooper TB, Li S, Mann JJ. (2003)Курение сигарет, суицидальное поведение и функция серотонина при основных психических расстройствах. Am J Psychiatry 160: 773–779[PubMed] [Google Scholar]
Mitchell AJ, Malone D, Carney Doebbeling C. (2009) Качество медицинской помощи людям с сопутствующими психическими заболеваниями и злоупотреблением психоактивными веществами и без них: систематический обзор сравнительных исследований. Br J Psychiatry 194: 491–499 [PubMed] [Google Scholar]
(2009) Качество медицинской помощи людям с сопутствующими психическими заболеваниями и злоупотреблением психоактивными веществами и без них: систематический обзор сравнительных исследований. Br J Psychiatry 194: 491–499 [PubMed] [Google Scholar]
Мукамал К.Дж., Кавачи И., Миллер М., Римм Э.Б. (2007) Индекс массы тела и риск самоубийства среди мужчин. Arch Intern Med 167: 468–475 [PubMed] [Google Scholar]
Myers J, Prakash M, Froelicher V, Do D, Partington S, Atwood JE. (2002) Толерантность к физическим нагрузкам и смертность среди мужчин, направленных на тестирование с физической нагрузкой. N Engl J Med 346: 793–801 [PubMed] [Google Scholar]
Myrskylä M, Chang VW. (2009) Изменение веса, исходный ИМТ и смертность среди взрослых среднего и старшего возраста. Epidemiology 20: 840–848 [бесплатная статья PMC] [PubMed] [Google Scholar]
Okamura T, Hayakawa T, Hozawa A, Kadowaki T, Murakami Y, Kita Y, et al. (2008) Более низкие уровни сывороточного альбумина и общего холестерина связаны со снижением активности в повседневной жизни и повышенной смертностью в 12-летнем когортном исследовании пожилых японцев. J Am Geriatr Soc 56: 529–535 [PubMed] [Google Scholar]
J Am Geriatr Soc 56: 529–535 [PubMed] [Google Scholar]
Osborn DPJ, Levy G, Nazareth I, Petersen I, Islam A, King MB. (2007) Относительный риск смертности от сердечно-сосудистых заболеваний и рака у людей с тяжелыми психическими заболеваниями из Базы данных исследований общей практики Соединенного Королевства. Arch Gen Psychiatry 64: 242–249 [PubMed] [Google Scholar]
Pham CB, Dickman RL. (2007)Сведение к минимуму нежелательных явлений у пожилых пациентов. Am Fam Physician 76: 1837–1844 [PubMed] [Google Scholar]
Phillips DI, Barker DJ, Hales CN, Hirst S, Osmond C. (1994) Худощавость при рождении и резистентность к инсулину во взрослой жизни. Diabetologia 37: 150–154 [PubMed] [Google Scholar]
Piette JD, Heisler M, Ganoczy D, McCarthy JF, Valenstein M. (2007) Дифференциальная приверженность лечению у пациентов с шизофренией и коморбидным диабетом и гипертонией. Psychiatr Serv 58: 207–212 [PubMed] [Google Scholar]
Räihä I, Marniemi J, Puukka P, Toikka T, Ehnholm C, Sourander L. (1997) Влияние сывороточных липидов, липопротеинов и аполипопротеинов на сосудистые и несосудистые смертность в пожилом возрасте. Arterioscler Thromb Vasc Biol 17: 1224–1232 [PubMed] [Google Scholar]
(1997) Влияние сывороточных липидов, липопротеинов и аполипопротеинов на сосудистые и несосудистые смертность в пожилом возрасте. Arterioscler Thromb Vasc Biol 17: 1224–1232 [PubMed] [Google Scholar]
Ray WA, Chung CP, Murray KT, Hall K, Stein CM. (2009)Атипичные нейролептики и риск внезапной сердечной смерти. N Engl J Med 360: 225–235 [бесплатная статья PMC] [PubMed] [Google Scholar]
Rethink (2010) Стигма и медицинские услуги Доступно по адресу: http://www.rethink.org/living_with_mental_illness/everyday_living/ stigma_mental_illness/stigma_and_1.html (по состоянию на 5 июля 2010 г.).
Ruiz JR, Sui X, Lobelo F, Morrow JR, Jr, Jackson AW, Sjöström M, et al. (2008) Связь между мышечной силой и смертностью у мужчин: проспективное когортное исследование. Бр Мед J 337: 92–95 [Бесплатная статья PMC] [PubMed] [Google Scholar]
Саха С., Чант Д., МакГрат Дж. (2007) Систематический обзор смертности при шизофрении. Arch Gen Psychiatry 64: 1123–1131 [PubMed] [Google Scholar]
Sattar N, Preiss D, Murray HM, Welsh P, Buckley BM, de Craen AJ, et al. (2010)Статины и риск развития диабета: совместный метаанализ рандомизированных исследований статинов. Lancet 375: 735–742 [PubMed] [Google Scholar]
(2010)Статины и риск развития диабета: совместный метаанализ рандомизированных исследований статинов. Lancet 375: 735–742 [PubMed] [Google Scholar]
Sørensen TIA, Rissanen A, Korkeila M, Kaprio J. (2005) Намерение похудеть, изменения веса и 18-летняя смертность у лиц с избыточным весом без сопутствующих заболеваний . PLoS Мед 2: e171. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Тиихонен Дж., Лёнквист Дж., Валбек К., Клаукка Т., Нисканен Л., Тансканен А. и другие. (2009) 11-летнее наблюдение за смертностью пациентов с шизофренией: популяционное когортное исследование (исследование FIN11). Lancet 374: 620–627 [PubMed] [Google Scholar]
Tiihonen J, Wahlbeck K, Lönnqvist J, Klaukka T, Ioannidis JP, Volavka J, et al. (2006)Эффективность антипсихотического лечения в общенациональной когорте пациентов, находящихся на лечении по месту жительства после первой госпитализации по поводу шизофрении и шизоаффективного расстройства. Br Med J 333: 224–227 [бесплатная статья PMC] [PubMed] [Google Scholar]
Tran E, Rouillon F, Loze JY, Casadebaig F, Philippe A, Vitry F, et al.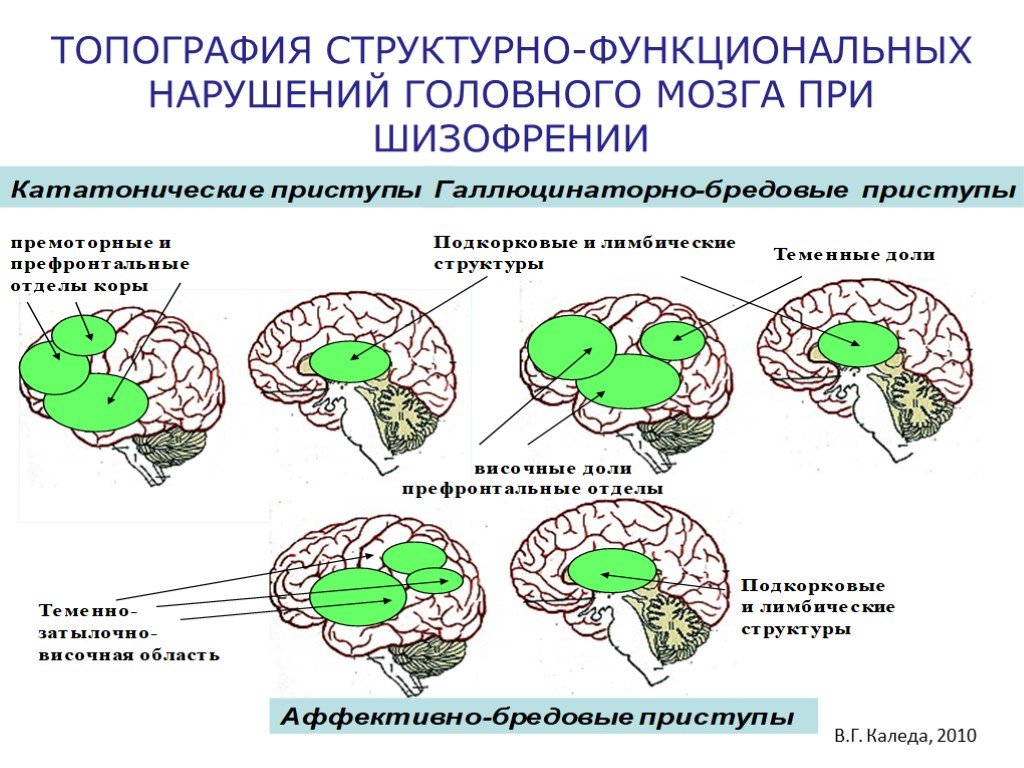 (2009)Смертность от рака у пациентов с шизофренией: 11-летнее проспективное когортное исследование. Cancer 115: 3555–3562 [PubMed] [Google Scholar]
(2009)Смертность от рака у пациентов с шизофренией: 11-летнее проспективное когортное исследование. Cancer 115: 3555–3562 [PubMed] [Google Scholar]
Tunstall-Pedoe H, Woodward M, Tavendale R, Brook RA, McCluskey MK. (1997) Сравнение предсказания 27 различных факторов ишемической болезни сердца и смерти у мужчин и женщин шотландского исследования здоровья сердца: когортное исследование. Br Med J 315: 722–729 [бесплатная статья PMC] [PubMed] [Google Scholar]
Weiler R, Stamatakis E, Blair S. (2010) Должна ли политика в области здравоохранения фокусироваться на физической активности, а не на ожирении? Да. Br Med J 340: c2603. [PubMed] [Google Scholar]
Weinmann S, Read J, Aderhold V. (2009) Влияние нейролептиков на смертность при шизофрении: систематический обзор. Schizophr Res 113: 1–11 [PubMed] [Google Scholar]
ВОЗ (2009 г.) Глобальные риски для здоровья: смертность и бремя болезней, связанные с отдельными основными рисками Женева: Всемирная организация здравоохранения [Google Scholar]
Какова продолжительность жизни больных шизофренией?
Исследования показывают, что в среднем люди с шизофренией живут примерно на 10–20 лет меньше, чем люди без этого заболевания, но это зависит от человека.
Например, исследование 2015 года показало, что люди с шизофренией в 3,5 раза чаще умирают каждый год, чем люди без диагноза, а исследование 2017 года предполагает, что шизофрения вычитает в среднем 14,5 лет из ожидаемой продолжительности жизни человека.
Исследование 2021 года показало, что шизофрения была вторым по значимости фактором риска смерти от COVID-19. Он уступал только возрасту. Многочисленные факторы, в том числе побочные эффекты лекарств от шизофрении, более высокий риск злоупотребления психоактивными веществами и более высокий риск сердечно-сосудистых заболеваний, играют роль в сокращении ожидаемой продолжительности жизни.
Во многих случаях факторы, снижающие ожидаемую продолжительность жизни больных шизофренией, могут меняться. Исследование 2020 года показало, что устранение поддающихся изменению факторов риска может увеличить продолжительность жизни людей с шизофренией на 7 лет.
Продолжайте читать, чтобы узнать больше о ожидаемой продолжительности жизни и шизофрении, в том числе о причинах сокращения продолжительности жизни и о том, как люди могут бороться с этим.
Психические заболевания, обозначенные как «тяжелые», включая шизофрению, сокращают продолжительность жизни человека. По данным Всемирной организации здравоохранения (ВОЗ), снижение ожидаемой продолжительности жизни среди людей с более тяжелыми психическими заболеваниями составляет от 10 до 25 лет.
Большинство исследований шизофрении показывают сокращение ожидаемой продолжительности жизни на 10–20 лет.
Систематический обзор и метаанализ 2017 года показали, что шизофрения коррелирует с потерей в среднем 14,5 лет потенциальной жизни на человека.
Эффекты были более выражены у мужчин, которые потеряли в среднем 15,9 лет своей жизни с диапазоном от 13,8 до 18 лет, по сравнению с женщинами, средняя потеря которых составила 13,6 лет с диапазоном от 11,4 до 15,8 лет.
Люди из азиатской части исследования потеряли наименьшее количество лет по сравнению с участниками африканской части исследования, которые потеряли больше всего лет.
В целом взвешенная ожидаемая продолжительность жизни составила 64,7 года, из них 59,9 года для мужчин по сравнению с 67,6 года для женщин.
Обсервационное исследование, проведенное в 2020 году в Соединенном Королевстве, выявило аналогичное сокращение ожидаемой продолжительности жизни среди людей с шизофренией или биполярным расстройством: в среднем на 14,5 лет меньше для мужчин и на 13,2 года меньше для женщин.
Исследование смертности в период с 1993 по 2012 год, проведенное в 2017 году, показало, что ожидаемая продолжительность жизни людей с шизофренией увеличивается, но общая смертность среди людей с шизофренией остается в три раза выше, чем среди населения в целом.
Взаимодействие нескольких факторов повышает риск смерти больных шизофренией. К ним относятся:
- Лекарства от шизофрении: Антипсихотические препараты для лечения шизофрении могут повышать риск некоторых заболеваний. Исследование 2018 года, посвященное репрезентативной выборке австралийцев с шизофренией, показало, что те, кто принимал лекарства от шизофрении, в 1,91 раза чаще начинали лечение диабета и в 1,28 раза чаще начинали лечение гиперлипидемии.

- Образ жизни: Здоровый образ жизни может помочь уменьшить негативное воздействие лекарств от шизофрении на здоровье, но люди с шизофренией могут быть более склонны к малоподвижному образу жизни, есть нездоровую пищу и справляться с хроническим стрессом, который влияет на их здоровье.
- Злоупотребление психоактивными веществами: Больные шизофренией чаще курят, чрезмерно пьют и употребляют запрещенные наркотики. Это может подорвать здоровье и увеличить риск смерти от несчастных случаев и передозировок. Смерть от сердечно-сосудистых заболеваний чаще встречается у людей с шизофренией, а употребление наркотиков является фактором риска сердечно-сосудистых заболеваний.
- Инфекция: Исследование 2021 года показало, что люди с шизофренией, но не с другими психическими расстройствами, такими как депрессия, чаще умирают от COVID-19. Это может быть связано с сопутствующими заболеваниями или наличием двух или более состояний, которые приводят к более тяжелому заболеванию.

- Доступ к медицинскому обслуживанию и другой поддержке: Людям с шизофренией может потребоваться помощь в интеграции в общество, получении или сохранении работы или доступе к медицинскому обслуживанию. Все эти факторы могут повлиять на общее состояние здоровья, затрудняя доступ к лечению, здоровому питанию и безопасному месту жительства.
- Несчастные случаи и насилие: Психическое заболевание может повысить риск того, что человек станет жертвой насилия или попадет в опасный для жизни несчастный случай.
Исследование, проведенное в 2020 году, показало, что вмешательства, направленные на снижение риска смерти за счет управления модифицируемыми факторами риска, могут увеличить продолжительность жизни на срок до 7 лет. Вмешательства были более эффективными, когда они начинались в более раннем возрасте. Чтобы увеличить продолжительность жизни, попробуйте следующее:
- Лечите шизофрению, как только появляются симптомы, чтобы улучшить прогноз заболевания.
- Регулярно занимайтесь спортом и придерживайтесь сбалансированной диеты, чтобы снизить риск сердечно-сосудистых и метаболических заболеваний.
- Избегайте курения, употребления алкоголя и наркотиков.
- Установите отношения с доверенным врачом, чтобы облегчить лечение серьезных заболеваний.
Шизофрения является хроническим заболеванием, и у многих людей с этим заболеванием могут возникнуть рецидивы даже при лечении. По этой причине важно установить хорошие отношения с медицинским работником.
Поскольку шизофрения заставляет человека отключаться от реальности, также важно развивать прочные отношения с близкими, которые могут предупредить человека, когда его симптомы шизофрении, по-видимому, ухудшаются.
Некоторые варианты лечения и ведения включают:
- Лекарства: Лекарства, особенно нейролептики, могут значительно уменьшить симптомы шизофрении. Люди, которые считают побочные эффекты этих лекарств невыносимыми, должны обсудить с врачом варианты лечения, а не отказываться от лекарств.
 Иногда помогает добавление другого препарата или изменение дозировки.
Иногда помогает добавление другого препарата или изменение дозировки. - Обучение навыкам: Реабилитация и помощь в интеграции в общество могут помочь больным шизофренией вести продуктивную и наполненную смыслом жизнь.
- Поддержка семьи: Шизофрения может быть трудной для некоторых семей и может повлиять на отношения. Поддержка семьи, включая образование и семейную терапию, может помочь.
- Психотерапия: Психотерапия может помочь человеку развить навыки преодоления трудностей, лучше понять свой диагноз, более эффективно общаться и выявить признаки ухудшения симптомов.
Шизофрения — это сложное заболевание, в развитии которого участвуют биологические, генетические, психологические, социальные факторы и факторы окружающей среды. Некоторые стратегии, которые могут снизить риск, включают:
Доступ к качественному дородовому уходу
Низкое качество питания, инфекции во время беременности и кислородное голодание при рождении коррелируют с более высоким риском развития шизофрении в более позднем возрасте.
Отказ от каннабиса
Употребление каннабиса может увеличить риск симптомов шизофрении, таких как психоз, а также может иметь небольшой причинный эффект, согласно исследованию 2020 года. Исследователи считают, что это связано именно с соединением ТГК.
Нейровизуализационные исследования показывают вредное воздействие каннабиса на развитие мозга, особенно мозга подростков.
Недавние испытания терапевтического использования каннабидиола (CBD), который является еще одним соединением в каннабисе, показывают его облегчающий эффект на положительные симптомы шизофрении и его противоположный эффект на THC, что требует дальнейших исследований.
Положительные симптомы шизофрении — это симптомы, которые проявляются после того, как у человека развивается это состояние.
Уменьшение детской травмы и других неблагоприятных детских событий
Дети, подвергшиеся травме или жестокому обращению, могут быть более склонны к развитию шизофрении, особенно если они имеют генетическую предрасположенность к этому заболеванию.
Раннее лечение
Раннее лечение симптомов шизофрении может улучшить исход заболевания.
Средняя продолжительность жизни больных шизофренией меньше, чем у здоровых. Однако средний показатель ничего не говорит о продолжительности жизни человека. С шизофренией все еще можно быть здоровым и прожить типичную или даже долгую жизнь.
Определенные стратегии, такие как воздержание от курения, противодействие действию лекарств от шизофрении, поиск безопасной жизненной среды и лечение хронических заболеваний, могут оказать существенное влияние.
Людям с шизофренией следует помнить о последствиях болезни, сокращающих жизнь, и им следует обсудить со своими врачами стратегии продления жизни.
Последствия шизофрении выходят далеко за пределы отдельного человека, и больные шизофренией могут столкнуться с целым рядом препятствий для здоровья. Ответственность за увеличение продолжительности жизни не может быть возложена исключительно на отдельных лиц, потому что они сами по себе не в состоянии осуществить системные социальные изменения, которые улучшат результаты лечения и доступ к здравоохранению.
