Синдром вегетативной дистонии или депрессия? Депрессивные расстройства в общесоматической практике | Акарачкова Е.С., Вершинина С.В.
Многие годы в России и странах СНГ в обозначении целого ряда пациентов активно используется термин «синдром вегетативной дистонии» (СВД), под которым большинство практикующих врачей понимают психогенно обусловленные полисистемные вегетативные нарушения [1]. Именно психовегетативный синдром определяется, как наиболее частый вариант СВД, за которым стоят тревога, депрессия, а также нарушения адаптации. В подобных случаях речь идет о соматизированных формах психопатологии, когда пациенты считают себя соматически больными и обращаются к врачам терапевтических специальностей [2]. По результатам опроса 206 врачей–неврологов и терапевтов России 97% опрошенных применяют диагноз «СВД» в своей практике, из них 64% используют его постоянно и часто. Более чем в 70% случаев СВД выносится в основной диагноз под грифом соматической нозологии G90.9 – расстройство вегетативной (автономной) нервной системы неуточненное или G90. 8 – другие расстройства вегетативной нервной системы.
8 – другие расстройства вегетативной нервной системы.

По мнению академика РАМН, проф. А.Б. Смулевича, важный вклад вносит недооценка практикующими врачами роли психотравмирующих ситуаций, которые, как было продемонстрировано в исследовании ПАРУС, имели место у 86,5% больных в течение года, предшествовшего исследованию.

 В клинической практике частыми бывают ситуации, когда врачи негативно реагируют на симптомы, которые они не могут объяснить с позиции органической патологии. Пациент подвергается интенсивному обследованию. И если результаты не подтверждают наличие физического заболевания, врачи склонны к занижению оценки тяжести симптомов (например, боли или нетрудоспособности) [12]. Со своей стороны, пациенты могут расценивать интенсивную медицинскую диагностику, как настойчивую, а порой и враждебную по отношению к ним. В подобных случаях ожидания пациентов от медицинской консультации могут отличаться от таковых врача [13 ]. Наряду с этим соматизированные пациенты активно используют медицинскую терминологию для описания своих симптомов. Они могут быть глубоко убеждены в физическом (соматическом) их происхождении, а также и в том, что врач ошибочно оценивает их сенсорные симптомы [14]. Следует отметить, что диагностический ярлык очень важен для пациента и может или устраивать (если диагноз воспринимается, как подтверждение реальности проблемы), или обижать больного (если используется «психологический» термин) [15].
В клинической практике частыми бывают ситуации, когда врачи негативно реагируют на симптомы, которые они не могут объяснить с позиции органической патологии. Пациент подвергается интенсивному обследованию. И если результаты не подтверждают наличие физического заболевания, врачи склонны к занижению оценки тяжести симптомов (например, боли или нетрудоспособности) [12]. Со своей стороны, пациенты могут расценивать интенсивную медицинскую диагностику, как настойчивую, а порой и враждебную по отношению к ним. В подобных случаях ожидания пациентов от медицинской консультации могут отличаться от таковых врача [13 ]. Наряду с этим соматизированные пациенты активно используют медицинскую терминологию для описания своих симптомов. Они могут быть глубоко убеждены в физическом (соматическом) их происхождении, а также и в том, что врач ошибочно оценивает их сенсорные симптомы [14]. Следует отметить, что диагностический ярлык очень важен для пациента и может или устраивать (если диагноз воспринимается, как подтверждение реальности проблемы), или обижать больного (если используется «психологический» термин) [15].


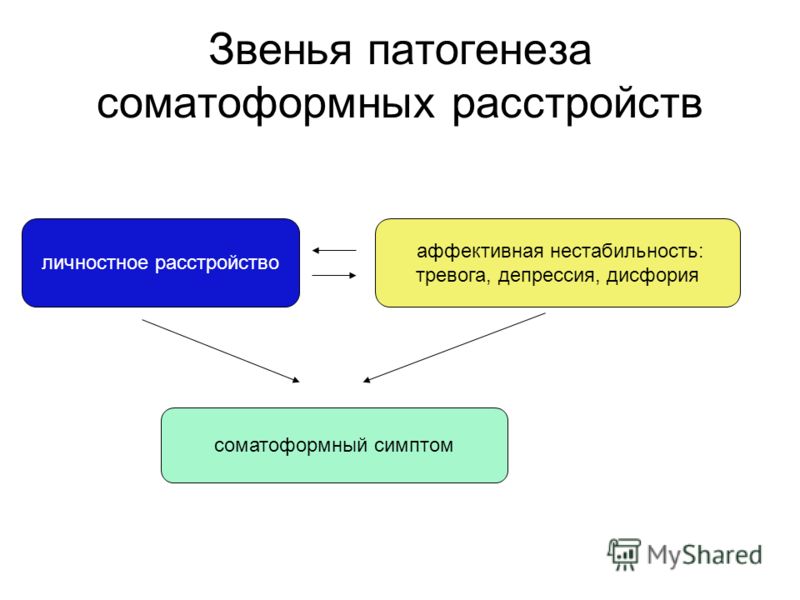
Несмотря на невозможность применения врачами общей практики психиатрических диагнозов, соматовегетативные проявления депрессии у большого числа пациентов могут быть выявлены на синдромальном уровне в виде психовегетативного синдрома. Подобная синдромальная диагностика включает в себя:
1. Активное выявление полисистемных вегетативных нарушений.
2. Исключение соматических заболеваний исходя из предъявляемых пациентом жалоб.
3. Выявление связи между динамикой психогенной ситуации и появлением или усугублением вегетативных симптомов.
4. Уточнение характера течения вегетативных расстройств.

Врачу важно выявить психопатологию и оценить ее выраженность. В классическом понимании депрессия – психическое расстройство, характеризующееся подавленным настроением (гипотимией) с негативной, пессимистической оценкой себя, своего положения в настоящем, прошлом и будущем. Наряду с угнетенностью (в типичных случаях в виде витальной тоски) депрессия включает идеаторное и двигательное торможение со снижением побуждений к деятельности или тревожное возбуждение (вплоть до ажитации). Свойственная депрессивным больным психическая гипералгезия (душевная боль) сопряжена с чувством вины, снижением самооценки, суицидальными тенденциями, а тягостное физическое самоощущение – с «соматическими» симптомами (расстройства сна; резкое снижение аппетита вплоть до депрессивной анорексии со снижением массы тела на 5% и более от исходного в течение месяца; снижение либидо, нарушения менструального цикла вплоть до аменореи; головные боли; снижение слюноотделения; сухость языка и других слизистых и кожи и другие соматовегетативные дисфункции).
 Сниженное настроение сохраняется на протяжении всего депрессивного эпизода и мало подвержено колебаниям в зависимости от изменения обстоятельств жизни больного. Типичным признаком депрессии является также измененный суточный ритм: улучшение или (реже) ухудшение самочувствия к вечеру [22]. Выявлению депрессий способствуют четкие критерии диагностики. К основным симптомам депрессии по МКБ–10 относятся:
Сниженное настроение сохраняется на протяжении всего депрессивного эпизода и мало подвержено колебаниям в зависимости от изменения обстоятельств жизни больного. Типичным признаком депрессии является также измененный суточный ритм: улучшение или (реже) ухудшение самочувствия к вечеру [22]. Выявлению депрессий способствуют четкие критерии диагностики. К основным симптомам депрессии по МКБ–10 относятся: • снижение настроения, очевидное по сравнению с присущей пациенту нормой, преобладающее почти ежедневно и большую часть дня и продолжающееся не менее 2 нед вне зависимости от ситуации;
• отчетливое снижение интересов или удовольствия от деятельности, обычно связанной с положительными эмоциями;
• снижение энергии и повышенная утомляемость.
К дополнительным симптомам относятся:
• сниженная способность к сосредоточению и вниманию;
• снижение самооценки и чувство неуверенности в себе;
• идеи виновности и самоуничижения;
• мрачное и пессимистическое видение будущего;
• нарушенный сон;
• нарушенный аппетит;
• возбуждение или заторможенность движений или речи;
• идеи или действия, касающиеся самоповреждения или самоубийства;
• снижение полового влечения.

Для достоверного установления диагноза вполне достаточно наличия любых 2 основных и 2 дополнительных симптомов. Важно, что информацию о наличии перечисленных критериев можно получить прежде всего из ответов на вопросы, поставленных не в плане наличия конкретных симптомов (испытываете ли Вы тоску, подавленность, тревогу или безразличие), но относящихся к изменениям общего самочувствия, настроения, образа жизни (не исчезла ли радость жизни, близко ли слезы, давно ли превалирует пессимистическая оценка событий) [22]. Проявления идеомоторного возбуждения или заторможенности, суицидальные идеи или попытки, а также снижение полового влечения свидетельсвуют о наличии тяжелой депрессии у пациента, что требует незамедлительной помощи специалиста–психиатра.
Успех терапии депрессивных расстройств зависит от правильной диагностики и выбора адекватной терапевтической тактики. Существующие в настоящее время стандарты терапии пациентов с «СВД», и в частности, с диагнозом, определяемым кодом МКБ–10 G90.
 8 или G90.9, наряду с симптоматическими средствами (ганглиоблокаторами, ангиопротекторами, вазоактивными средствами) рекомендуют применение седативных препаратов, транквилизаторов, антидепрессантов, малых нейролептиков [23]. Следует отметить, что большинство симптоматических препаратов оказываются неэффективными. Пациенты нуждаются в назначении психотропных препаратов. Разъяснение пациенту сути заболевания позволяет аргументировать необходимость назначения психотропной терапии.
8 или G90.9, наряду с симптоматическими средствами (ганглиоблокаторами, ангиопротекторами, вазоактивными средствами) рекомендуют применение седативных препаратов, транквилизаторов, антидепрессантов, малых нейролептиков [23]. Следует отметить, что большинство симптоматических препаратов оказываются неэффективными. Пациенты нуждаются в назначении психотропных препаратов. Разъяснение пациенту сути заболевания позволяет аргументировать необходимость назначения психотропной терапии. Средствами первого выбора для лечения депрессивных, тревожных и смешанных тревожно–депрессивных расстройств в настоящее время являются антидепрессанты из группы селективных ингибиторов обратного захвата серотонина (СИОЗС), т.к. преимущественно дефицит данного нейромедиатора реализует психовегетативные проявления психопатологии. Из преимуществ СИОЗС можно выделить малое количество побочных эффектов, возможность длительной терапии и широкий терапевтический спектр при достаточно высокой безопасности. Однако несмотря на все свои положительные стороны СИОЗС имеют и ряд недостатков.
 Среди побочных эффектов СИОЗС отмечаются обострение тревоги, тошнота, головные боли, головокружение в течение первых нескольких недель лечения, а также частая недостаточная их эффективность. У пожилых людей СИОЗС могут приводить к нежелательным взаимодействиям. СИОЗС не следует назначать пациентам, принимающим НПВП, т.к. увеличивается риск гастроинтестинального кровотечения, а также пациентам, принимающим варфарин, гепарин, т.к. СИОЗС усиливают антитромботический эффект, что является угрозой кровотечения.
Среди побочных эффектов СИОЗС отмечаются обострение тревоги, тошнота, головные боли, головокружение в течение первых нескольких недель лечения, а также частая недостаточная их эффективность. У пожилых людей СИОЗС могут приводить к нежелательным взаимодействиям. СИОЗС не следует назначать пациентам, принимающим НПВП, т.к. увеличивается риск гастроинтестинального кровотечения, а также пациентам, принимающим варфарин, гепарин, т.к. СИОЗС усиливают антитромботический эффект, что является угрозой кровотечения. Антидепрессанты двойного действия и трициклические антидепрессанты являются наиболее эффективными препаратами. В неврологической практике данные препараты, в частности, селективные ингибиторы обратного захвата серотонина и норадреналина (СИОЗСН), показали высокую эффективность у пациентов, страдающих хроническими болевыми синдромами различной локализации [24–26]. Однако с повышением эффективности может ухудшаться профиль переносимости и безопасности. Наряду с большим спектром положительных влияний, у этих препаратов существует широкий перечень противопоказаний и побочных эффектов, а также необходимость титрования дозы, что ограничивает применение в общесоматической сети.

В связи с этим особый интерес представляет отечественный оригинальный препарат Азафен (пипофезин), в том числе его новая ретардированная форма – Азафен–МВ, который создавался специально для применения в терапевтической практике и широко используется с 1969 года. Препарат составляет достойную конкуренцию современным антидепрессантам: являясь представителем ТЦА, оказывает достаточно выраженное антидепрессивное и успокаивающее (анксиолитическое) действие, купируя как психические, так и соматические симптомы тревоги. При этом Азафен не вызывает выраженной седации, релаксации и сонливости в дневные часы. Вместе с тем он практически не обладает М–холиноблокирующей активностью и не влияет на активность моноаминоксидазы, не оказывает кардиотоксического влияния, что обусловливает его хорошую переносимость и возможность широкого применения в амбулаторных условиях, у соматических больных, а также у лиц пожилого возраста [27]. Прием препарата в вечерние часы способствует лучшему засыпанию.
 Азафен обладает хорошей переносимостью, что позволяет использовать его у пожилых пациентов, в том числе с соматической патологией, и длительными курсами в качестве купирующей и поддерживающей терапии. Лечение можно проводить как в стационаре, так и в амбулаторных условиях. Создание новой формы препарата – Азафена–МВ представляется перспективным не только в плане удобства его использования, но и получения новых показателей эффективности и безопасности. Простой Азафен в дозе 75–100 мг/сут зарекомендовал себя как эффективный препарат при легкой депрессии, в дозе 100–150 мг/сут – при умеренной депрессии. Азафен–МВ в дозе 150–300 мг/сут эффективен при депрессии средней степени тяжести, а в дозе 300–400 мг/сут в значительной степени редуцирует симптоматику при тяжелой депрессии [28]. Собственный опыт применения Азафена в дозе 100 мг/сут, разделенные на 2 приема, показывает, что психотропное действие Азафена связано с сочетанием тимоаналептических, активирующих и транквилизирующих свойств. По нашим данным, антидепрессивное влияние Азафена не сопровождается негативным влиянием на внимание, скорость и точность выполнения задания, а также на состояние сердечно–сосудистой системы.
Азафен обладает хорошей переносимостью, что позволяет использовать его у пожилых пациентов, в том числе с соматической патологией, и длительными курсами в качестве купирующей и поддерживающей терапии. Лечение можно проводить как в стационаре, так и в амбулаторных условиях. Создание новой формы препарата – Азафена–МВ представляется перспективным не только в плане удобства его использования, но и получения новых показателей эффективности и безопасности. Простой Азафен в дозе 75–100 мг/сут зарекомендовал себя как эффективный препарат при легкой депрессии, в дозе 100–150 мг/сут – при умеренной депрессии. Азафен–МВ в дозе 150–300 мг/сут эффективен при депрессии средней степени тяжести, а в дозе 300–400 мг/сут в значительной степени редуцирует симптоматику при тяжелой депрессии [28]. Собственный опыт применения Азафена в дозе 100 мг/сут, разделенные на 2 приема, показывает, что психотропное действие Азафена связано с сочетанием тимоаналептических, активирующих и транквилизирующих свойств. По нашим данным, антидепрессивное влияние Азафена не сопровождается негативным влиянием на внимание, скорость и точность выполнения задания, а также на состояние сердечно–сосудистой системы. Важно отметить, что у пациентов с исходной тахиаритмией на фоне лечения имела место нормализация ритма сердца. Субъективное улучшение состояния у пациентов начиналось в среднем с 12–го дня терапии. В нашей практике побочные эффекты имели место у 7% больных, что проявлялось в общей слабости, сонливости, головокружении. Степень выраженности этих явлений была слабая. Однако четкой связи с приемом препарата установить не удалось, т.к. данные пациенты исходно предъявляли жалобы на общую слабость, головокружение и сонливость в течение дня в связи с нарушениями ночного сна [29].
Важно отметить, что у пациентов с исходной тахиаритмией на фоне лечения имела место нормализация ритма сердца. Субъективное улучшение состояния у пациентов начиналось в среднем с 12–го дня терапии. В нашей практике побочные эффекты имели место у 7% больных, что проявлялось в общей слабости, сонливости, головокружении. Степень выраженности этих явлений была слабая. Однако четкой связи с приемом препарата установить не удалось, т.к. данные пациенты исходно предъявляли жалобы на общую слабость, головокружение и сонливость в течение дня в связи с нарушениями ночного сна [29]. Таким образом, Азафен эффективен при депрессивных состояниях различного генеза, благоприятно влияет на больных с пограничными невротическими состояниями, особенно при тревожно–депрессивных (уменьшает чувство тревоги, внутреннего напряжения, ослабляет скованность движений) и астенических расстройствах, при неврогенной анорексии, климактерическом синдроме, при маскированных депрессиях, проявляющихся алгическими феноменами (цефалгии), нарушениями сна.
 У препарата отмечены способность нормализовать сон с отсутствием последующей сонливости [30, 31]. Азафен может быть использован как корректор для профилактики и купирования экстрапирамидных нарушений, возникающих при длительном приеме нейролептиков [27].
У препарата отмечены способность нормализовать сон с отсутствием последующей сонливости [30, 31]. Азафен может быть использован как корректор для профилактики и купирования экстрапирамидных нарушений, возникающих при длительном приеме нейролептиков [27]. Учитывая сложности ведения пациентов в инициальном периоде лечения антидепрессантами, рекомендуется использование «бензодиазепинового моста». Оптимальными средствами в данной ситуации являются ГАМК–ергические, серотонин–, норадреналинергические или препараты со множественным действием. Среди ГАМК–ергических препаратов наиболее подходящими можно назвать бензодиазепины. Однако по профилю переносимости и безопасности данная группа не является средствами первой линии выбора. Гораздо чаще в терапии пациентов с патологической тревогой применяются высокопотенциальные бензодиазепины, такие как альпразолам, клоназепам, лоразепам. Им свойственны быстрое начало действия, они не вызывают обострения тревоги на начальных этапах терапии (в отличие от селективных ингибиторов обратного захвата серотонина).
 Но и данные препараты не лишены недостатков, свойственных всем бензодиазепинам: развитие седации, потенцирование действия алкоголя (который часто принимается данными больными), приводят к формированию зависимости и синдрому отмены, а также оказывают недостаточное влияние на коморбидные тревоге симптомы. Это обусловливает возможность применения бензодиазепинов только короткими курсами (в первые 2–3 недели инициального периода терапии антидепрессантами).
Но и данные препараты не лишены недостатков, свойственных всем бензодиазепинам: развитие седации, потенцирование действия алкоголя (который часто принимается данными больными), приводят к формированию зависимости и синдрому отмены, а также оказывают недостаточное влияние на коморбидные тревоге симптомы. Это обусловливает возможность применения бензодиазепинов только короткими курсами (в первые 2–3 недели инициального периода терапии антидепрессантами).Врачи общей практики часто сталкиваются с трудностями по определению длительности назначаемой терапии. Это связано с недостаточностью информации об оптимальном сроке лечения и отсутствием стандартов его длительности. Важно помнить, что короткие курсы (1–3 месяца) часто приводят к последующему обострению. Для практикующего врача можно рекомендовать следующую схему терапии:
– через 2 недели от начала использования полноценной терапевтической дозы антидепрессанта можно судить о начальной эффективности и побочных влияниях лечения.
 В этот период возможно применение «бензодиазепинового моста»;
В этот период возможно применение «бензодиазепинового моста»;– при хорошей и умеренной переносимости, а также при наличии признаков положительной динамики в состоянии пациента необходимо продолжить терапию сроком до 12 недель;
– через 12 недель следует решать вопрос о продолжении терапии в последующие 6–12 месяцев или о поиске альтернативных методов;
– ведение пациентов с резистентными состояниями врачами общей практики нежелательно. В данных ситуациях необходима помощь врача–психиатра или психотерапевта. В этой связи четких рекомендаций не существует. В условиях отсутствия специализированной помощи и имеющейся необходимости рекомендуется переход на антидепрессанты с другим механизмом действия.
Отмена препарата может происходить резко (так называемый «обрыв» лечения) либо постепенно (градуированная отмена), либо с помощью перехода на «мягкие» анксиолитики. Важно отметить, что выбор тактики отмены препарата зависит в первую очередь от психологического настроя пациента.
 При наличии страха у больного перед отменой длительно принимаемого средства сама отмена препарата может вызвать ухудшение состояния. В этой связи наиболее подходящими будут способы постепенной отмены или перевод пациента на мягкие, в том числе растительные средства.
При наличии страха у больного перед отменой длительно принимаемого средства сама отмена препарата может вызвать ухудшение состояния. В этой связи наиболее подходящими будут способы постепенной отмены или перевод пациента на мягкие, в том числе растительные средства. В качестве немедикаментозных вмешательств и при отмене антидепрессантов можно применять различные методы психотерапии, в частности, когнитивно–поведенческую и рациональную психотерапию, а также релаксационные методики: аутогенную тренировку, дыхательно–релаксационный тренинг, прогрессивную мышечную релаксацию, релаксационные методики с использованием биологической обратной связи.
Таким образом, высокая представленность пациентов с депрессией в общесоматической практике обусловливает необходимость вовремя выявлять эти расстройства и определять их тяжесть. В своей практической деятельности врач может синдромально определять выявленную психопатологию в виде психовегетативных расстройств на фоне синдрома вегетативной дистонии с последующим назначением адекватной психотропной терапии, а также направлять пациентов на консультацию к врачам–психиатрам.

Литература
1. Вегетативные расстройства: клиника, лечение, диагностика./под ред. А.М. Вейна. – М.: 1998. – 752 с.
2. Краснов В.Н., Довженко Т.В., Бобров А.Е., Вельтщев Д.Ю., Шишков С.Н., Антипова О.С., Яльцева Н.В., Банников Г.С., Холмогорова А.Б., Гаранян Н.Г., Ковалевская О.Б. «Совершенствование методов ранней диагностики психических расстройств (на основе взаимодействия со специалистами первичного звена здравоохранения)/Под ред. В.Н. Краснова.–М.: ИД МЕДПРАКТИКА–М, 2008. 136 с
3. Fink P., Rosendal M., Olesen F. Classificatin of somatization and functional somatic symptoms in primary care.// Aust N Z J Psychiatry. 2005 Sep;39(9):772–81
4. Оганов Р.Г., Ольбинская Л.И., Смулевич А.Б., Дробижев М.Ю., Шальнова С.А., Погосова Г.В. Депрессии и расстройства депрессивного спектра в общемедициснкой практике. Результаты программы КОМПАС// Кардиология, 2004, №9, с.1–8
5. Смулевич А.Б., Дубницкая Э.Б., Дробижев М.Ю., Бурлаков А.В., Макух Е. А., Горбушин А.Г. Депрессии и возможности их лечения в общемедицинской практике (предварительные результаты программы ПАРУС)//Консилиум медикум.–2007.–том 2.–№2.–Психические расстройства в общей медицине.–с.23–25
А., Горбушин А.Г. Депрессии и возможности их лечения в общемедицинской практике (предварительные результаты программы ПАРУС)//Консилиум медикум.–2007.–том 2.–№2.–Психические расстройства в общей медицине.–с.23–25
6. Stein MB, Kirk P, Prabhu V, Grott M, Terepa M. Mixed anxiety–depression in a primary–care clinic.//J Affect Disord. 1995 May 17;34(2):79–84
7. Katon W, Hollifield M, Chapman T et al. Infrequent panic attacks: psychiatric comorbidity, personal characterisitics and functional disability. J Psych Research 1995; 29: 121–131
8. Broadhead W, Blazer D, George L, Tse C. Depression, disability days and days lost from work in a prospective epidemiological survey. JAMA 1990; 264:2524–8
9. Воробьева О.В. Клинические особенности депрессии в общемедицинской практике (по результатам программы КОМПАС). Consilium Medicum 2004; 6: 2: 84—87
10. Sansone RA, Hendricks CM, Gaither GA, Reddington A. Prevalence of anxiety symptoms among a sample of outpatients in an internal medicine clinic. Depression and Anxiety 2004;19 (133–136
Depression and Anxiety 2004;19 (133–136
11. Page LA, Wessely S// J R Soc Med 2003; 96: 223–227 Medically unexplained symptoms: exacerbating factors in the doctor–patient encounter
12. van Dulmen AM, Fennis JF, Mokkink HG, van der Velden HG, Bleijenberg G. J Psychosom Res 1994;38:581 –90 Doctors’ perception of patients’ cognitions and complaints in irritable bowel syndrome at an out–patient clinic
13. Peters S, Stanley I, Rose M, Salmon P. Patients with medically unexplained symptoms: sources of patients’ authority and implications for demands on medical care // Soc Sci Med 1998; 46:559 –565
14. Stone J, Wojcik W, Durrance D, Carson A, Lewis S, MacKenzie L, Warlow CP, Sharpe M What should we say to patients with symptoms unexplained by disease? The «number needed to offend.»//BMJ 2002; 325: 1449–1450
15. Chambers J, Bass C, Mayou R Heart 1999; 82: 656–657 Noncardiac chest pain
16. Arolt V, Rothermundt M. Depressive disorders with somatic illnesses//Nervenarzt. 2003 Nov;74(11):1033–52; quiz 1053–4
2003 Nov;74(11):1033–52; quiz 1053–4
17. Sayar K, Kirmayer LJ, Taillefer SS. Predictors of somatic symptoms in depressive disorder// Gen Hosp Psychiatry. 2003 Mar–Apr;25(2):108–14
18. Wittchen H–U, Carter RM, Pfister H, Montgomery SA, Kessler RC. Disabilities and quality of life in pure and comorbid generalized anxiety disorder and major depression in a national survey. //Int Clin Psychopharmacol 2000;15:319–28
19. Kessler RC, Stang P,Wittchen H–U, Stein MB,Walters EE. Lifetime comorbidities between social phobia and mood disorders in the US National Comorbidity Survey. Psychol Med 1999;29:555–67
20. Goodwin R, Olfson M. Treatment of panic attack and risk of major depressive disorder in the community. Am J Psychiatry 2001;158: 1146–8
21. Мосолов С.Н. Тревожные и депрессивные расстройства: коморбидность и терапия.Артинфо Паблишинг, Москва 2007
22. Zigmond A.S., Snaith R.P. The Hospital Anxiety and Depression scale/|| Acta Psychitr.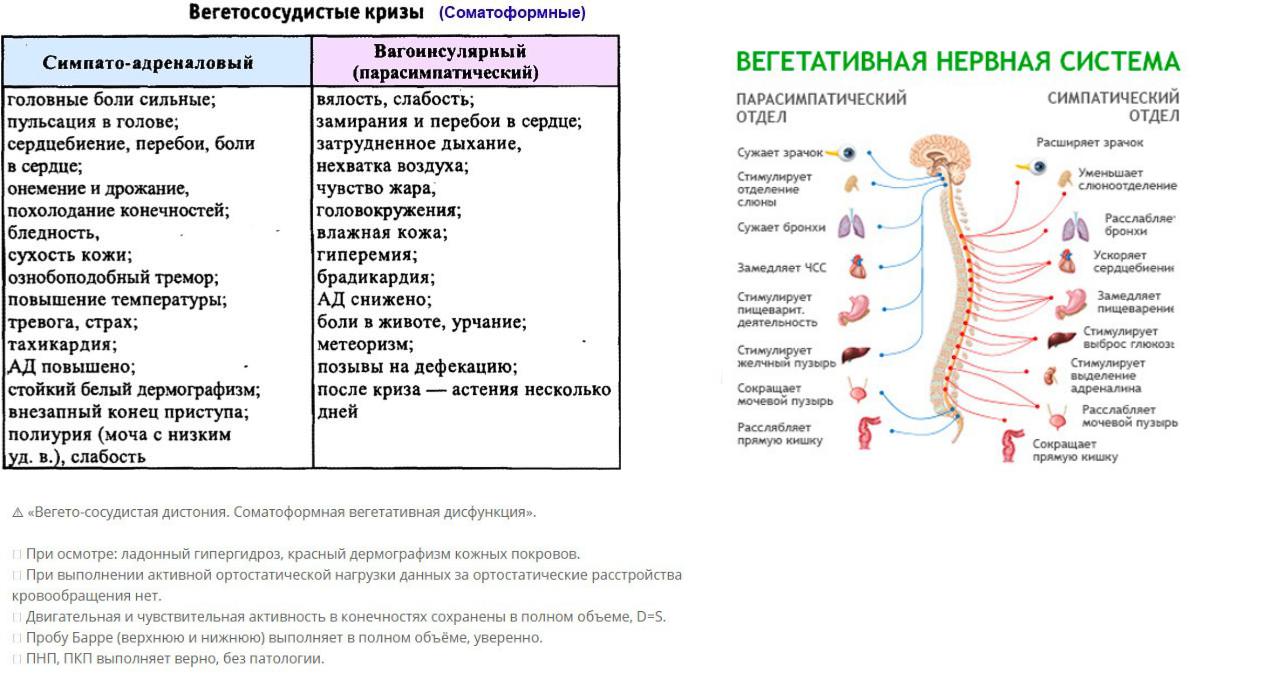 Scand. 1983 – Vol.67 – P.361–370 Адаптирована Дробижевым М.Ю., 1993
Scand. 1983 – Vol.67 – P.361–370 Адаптирована Дробижевым М.Ю., 1993
23. Приложение №1 к ПРИКАЗУ КОМИТЕТА ЗДРАВООХРАНЕНИЯ ПРАВИТЕЛЬСТВА МОСКВЫ ОТ 22.03.2000 N 110 «О МОСКОВСКИХ ГОРОДСКИХ СТАНДАРТАХ КОНСУЛЬТАТИВНО–ДИАГНОСТИЧЕСКОЙ ПОМОЩИ ДЛЯ ВЗРОСЛОГО НАСЕЛЕНИЯ
24. Акарачкова Е.С., Воробьева О.В., Филатова Е.Г., Артеменко А.Р., Торопина Г.Г., Куренков А.Л. Патогенетические аспекты терапии хронических головных болей. //Журнал неврологии и психиатрии им. Корсакова, 2007, Выпуск 2, Практическая неврология (приложение к журналу), с. 8–12
25. Акарачкова Е.С., Дробижев М.Ю., Воробьева О.В., Макух Е.А. Неспецифическая боль и депрессия в неврологии//Журнал неврологии и психиатрии им. Корсакова , 2008 №12, с.4–10
26. Соловьёва А.Д., Акарачкова Е.С., Торопина Г.Г., Недоступ А.В. Патогенетические аспекты терапии хронических кардиалгий.//Журнал неврологии и психиатрии им. С.С. Корсакова 2007; Том 107, № 11:41–44
27. Дамулин И.В. Особенности депрессии при неврологических заболеваниях // Фарматека 2005; 17:25–34
28. Машковский М.Д. «Лекарственные средства. В двух частях. Ч.1.–12–е изд.,–перераб. и доп.–М.: Медицина, 1993.–736 с
Машковский М.Д. «Лекарственные средства. В двух частях. Ч.1.–12–е изд.,–перераб. и доп.–М.: Медицина, 1993.–736 с
29. Морозов П.В. Антидепрессанты в практике терапевта поликлиники//Участковый терапевт №5 / 2009 Консилиум–медикум
30. Акарачкова Е.С., Шварков С.Б., Ширшова Е.В. Опыт амбулаторного применения антидепрессанта Азафен у неврологических больных.//Спецвыпуск Человек и лекарство Фарматека №7(142), 2007, с.74–78
31. Тювина Н.А., Прохорова С.В., Крук Я.В. Эффективность Азафена при лечении депрессивного эпизода лёгкой и средней степени тяжести // Consilium–Medicum 2005; 4(7): 198–200
32. Шинаев Н.Н., Акжигитов Р.Г. Возвращение азафена в клиническую практику // Журнал неврологии и психиатрии им. С.С. Корсакова 2001; 10(101): 55–56
Неврозы (клиника, динамика, терапия) | Лебедев М.А., Палатов С.Ю., Ковров Г.В.
Пограничные расстройства, прежде всего неврозы, занимают одно из ведущих мест в структуре психических заболеваний, что обусловливает необходимость постоянного совершенствования вопросов диагностики, терапии и профилактики невротических нарушений. Вследствие изменения порядка учета больных в психиатрических диспансерах значительная часть пациентов оказывается вне поля зрения психиатров, что усиливает различие между статистическими данными медицинских учреждений и реальным количеством больных. Достаточно часто больные с невротическими нарушениями обращаются за специализированной помощью к неврологам и врачам общей практики.
Вследствие изменения порядка учета больных в психиатрических диспансерах значительная часть пациентов оказывается вне поля зрения психиатров, что усиливает различие между статистическими данными медицинских учреждений и реальным количеством больных. Достаточно часто больные с невротическими нарушениями обращаются за специализированной помощью к неврологам и врачам общей практики.
В настоящее время существует достаточно большое количество классификаций невротических расстройств. Традиционно выделяют следующие клинические формы: астенический невроз (неврастения), истерический невроз, невроз навязчивых состояний, депрессивный невроз (невротическая депрессия).

При диагностической оценке астенического невроза (неврастения) отмечают:
– наличие психотравмирующей ситуации, чаще затяжного характера;
– отсутствие указаний на перенесенные соматические заболевания;
– отсутствие неврологических органических симптомов.
Распространенная форма невроза – состояние раздражительной слабости: сочетание повышенной раздражительности и возбудимости с выраженной утомляемостью. Раздражительная слабость проявляется в чрезмерной силе и быстром истощении эмоциональных реакций. Повышенная возбудимость нередко выражается в слезливости или нетерпеливости, суетливости. Больной затрудняется контролировать внешние проявления своих эмоций. Нарушается способность к концентрации внимания. Отмечаются жалобы на неприятное чувство пустоты в голове и неспособность думать. Настроение неустойчивое, тоскливое. Пациенты безвольны, ипохондричны, теряют интерес не только к работе, но и к развлечениям. Сон поверхностный, с тревожными сновидениями, больные жалуются на сонливость днем и бессонницу ночью.
 Иногда снижается или пропадает аппетит, появляются запоры, изжога, чувство тяжести в желудке и другие диспепсические расстройства. Очень часто встречаются жалобы на головные боли стягивающего характера. Соматовегетативные расстройства, обусловливающие многочисленные жалобы больных, напоминают соматическое заболевание. Отмечаются жалобы на сердцебиение, чувство «замирания сердца» и т.д. В развитии неврастении прослеживается сдвиг от возбудимости к слабости нервной деятельности.
Иногда снижается или пропадает аппетит, появляются запоры, изжога, чувство тяжести в желудке и другие диспепсические расстройства. Очень часто встречаются жалобы на головные боли стягивающего характера. Соматовегетативные расстройства, обусловливающие многочисленные жалобы больных, напоминают соматическое заболевание. Отмечаются жалобы на сердцебиение, чувство «замирания сердца» и т.д. В развитии неврастении прослеживается сдвиг от возбудимости к слабости нервной деятельности. Неврастению следует дифференцировать с астеническими состояниями при шизофрении, начальных стадиях органических заболеваний, а также с астеническими синдромами, возникающими в результате тяжелых соматических и инфекционных заболеваний, авитаминозов, черепно–мозговых травм и др.
Астеноподобная симптоматика при шизофрении резко выражена, по мере развития болезни она все меньше зависит от внешних условий, раздражительность становится все более неадекватной, вегетативные расстройства сменяются сенестопатиями.

В случаях органических заболеваний астенические состояния выступают в рамках той или иной нозологической формы и сочетаются со свойственными этим заболеваниям симптомами и типом течения.
При церебральном атеросклерозе отмечаются слабодушие, расстройства памяти, головокружения, колебания артериального давления и т.д.
При других органических заболеваниях выявляются свойственные им неврологические нарушения, а также органически обусловленные изменения интеллекта, памяти и личности.
При отграничении неврастении от соматогенных астенических состояний определяются перенесенные тяжелые соматические и инфекционные заболевания.
Истерический невроз (конверсионное расстройство) включает состояния, возникающие у пациентов с объективно доказанной или очевидной конфликтной ситуацией (психотравмирующая ситуация, неразрешимые проблемы, нарушение межперсональных взаимоотношений), даже если таковая отрицается больным. Такие состояния чаще возникают и прекращаются внезапно, но некоторые (параличи и анестезии) развиваются постепенно и сохраняются длительно.
 Отмечается отсутствие связи расстройства с физическими или неврологическими нарушениями. Явно психогенный характер расстройств и их «выгодность» для пациента могут вызывать подозрения относительно установочного поведения. Однако эти особые психопатологические проявления – болезненные состояния со специфическими патогенетическими механизмами.
Отмечается отсутствие связи расстройства с физическими или неврологическими нарушениями. Явно психогенный характер расстройств и их «выгодность» для пациента могут вызывать подозрения относительно установочного поведения. Однако эти особые психопатологические проявления – болезненные состояния со специфическими патогенетическими механизмами.Истерическая амнезия характеризуется нарушением памяти, прежде всего на недавние (стрессовые) события, сопровождается депрессивными переживаниями. Эта утрата памяти связана с психотравмирующими событиями. Она чаще бывает частичной, не вызванной органическим поражением мозга или интоксикацией.
Истерические двигательные расстройства отражают субъективные представления больного о якобы имеющемся у него соматическом (неврологическом) заболевании. Характер жалоб не соответствует реальным органическим расстройствам. Наличие двигательных расстройств позволяет больному избежать сложной психотравмирующей ситуации. Интенсивность проявления нарушений тесно связана с количеством присутствующих людей.
 Сами нарушения используются больным для привлечения внимания окружающих. К двигательным нарушениям при истерии также относятся судорожные припадки, парезы, параличи, в том числе весьма характерная для истерии астазия–абазия, гиперкинезы, контрактуры, мутизм, истерический ступор и др. Наблюдаются судороги, похожие на эпилептические. Все эти расстройства не обусловлены каким–либо другим заболеванием или органическим поражением органа. Отсутствуют прикусывание языка, последствия внезапных падений, непроизвольное мочеиспускание, выключение сознания.
Сами нарушения используются больным для привлечения внимания окружающих. К двигательным нарушениям при истерии также относятся судорожные припадки, парезы, параличи, в том числе весьма характерная для истерии астазия–абазия, гиперкинезы, контрактуры, мутизм, истерический ступор и др. Наблюдаются судороги, похожие на эпилептические. Все эти расстройства не обусловлены каким–либо другим заболеванием или органическим поражением органа. Отсутствуют прикусывание языка, последствия внезапных падений, непроизвольное мочеиспускание, выключение сознания.Сенсорные нарушения при истерии проявляются разнообразными расстройствами чувствительности в виде анестезии, гипостезии, гиперестезии и парестезии (зуд, жжение), болями, потерей слуха и зрения. Нарушения чувствительности часто соответствуют зонам иннервации. Истерические боли – яркие, необычные.
Невроз навязчивых состояний включает как собственно обсессии (навязчивости), так и навязчивые страхи (фобии).
К фобическим нарушениям относят страх конкретных (определенных) ситуаций.
 Больной относится к собственным фобическим переживаниям критически, понимает их чуждость, стремится их преодолеть, но самостоятельно освободиться от них не может.
Больной относится к собственным фобическим переживаниям критически, понимает их чуждость, стремится их преодолеть, но самостоятельно освободиться от них не может.Агорафобия – устойчивый страх больного оказаться в толпе или скоплении людей и боязнь общественных мест (магазинов, открытых площадей и улиц, толпы, театров, кинотеатров, концертных залов, рабочего места), самостоятельных длительных поездок (на различных видах транспорта). Ситуационная составляющая синдрома агорафобии выражается в приуроченности фобических переживаний к определенным ситуациям и в страхе попадания в ситуацию, где, по мнению больных, может быть вероятным повторение тягостных ощущений. Часто агорафобическая симптоматика охватывает совокупность страхов различных ситуаций, формируя панагорафобию – страх выхода из дома, с развитием глубокой социальной дезадаптации.
Встречаются также следующие фобии:
– клаустрофобия – боязнь закрытых помещений;
– кардиофобия – боязнь тяжелого сердечного заболевания;
– канцерофобия – страх онкологического заболевания;
– танатофобия – страх смерти и т.
 д.
д.Обсессивные расстройства включают:
• навязчивые мысли – идеи, образы, влечения, стереотипно повторяющиеся и крайне тягостные для больного.
Навязчивые мысли встречаются в виде навязчивых сомнений, мыслей, опасений, воспоминаний, мудрствований. При навязчивых состояниях обычно возникает мучительная неуверенность в правильности или завершенности того или иного действия, со стремлением бесконечное число раз проверять его выполнение. Иногда возникают навязчивые опасения невозможности совершения того или иного действия. Для больных с навязчивым мудрствованием характерны размышления абстрактного характера;
• компульсивные действия (ритуалы) – повторяющиеся поступки, которые якобы предотвращают вредные и (или) опасные события, (вероятность которых крайне мала). Субъективное отношение больного к ритуальным действиям формально критично, но сами действия непреодолимы.
Компульсивные действия проявляются в различных стереотипных действиях, носящих психологически «защитный» или самостоятельный характер.
 Больные достаточно критично относятся к ритуальным действиям, в то же время отмечают непреодолимость и стереотипность поведенческих реакций.
Больные достаточно критично относятся к ритуальным действиям, в то же время отмечают непреодолимость и стереотипность поведенческих реакций. Депрессивный невроз (невротическая депрессия) – состояние, определяемое депрессивной триадой (снижение настроения, мыслительная и двигательная заторможенность), умеренно клинически выраженной, оказывающей влияние на поведение пациента, но поз–воляющей сохранять социальную адаптацию индивида. Отмечаются снижение способности к концентрации внимания, занижение самооценки. Характерны тревожные переживания, нарушения ночного сна.
В динамике возникновения и развития невротических расстройств можно выделить последовательные этапы: предболезненное состояние, формирование клинического синдрома, невротическое развитие личности. Особенности проявления предболезненного со–стояния – полиморфность, нестойкость симптоматики достаточно часто не воспринимаются пациентами как начало заболевания. Таким образом, начальный этап формирования невротических нарушений, когда профилактические мероприятия могут быть весьма эффективными, чаще всего пропускается как больными, так и врачами.

Выделение групп повышенного риска возникновения пограничных нарушений возможно преимущественно при проведении диспансерных, профилактических осмотров организованных контингентов населения. Даже при сформированном невротическом синдроме большинство больных обращается в соматические медицинские учреждения, где нередко и проходит лечение. Таким образом, врач–психиатр чаще всего имеет возможность проконсультировать пациента только после длительного периода развития болезни, что существенно снижает терапевтические возможности и препятствует профилактике с целью уменьшения негативных изменений в процессе заболевания.
На заключительном этапе заболевания, при формировании невротической личности часть больных также стремится к прохождению лечения в стационарах терапевтического профиля. При этом любое ухудшение психосоматического состояния трактуется как проявление соматической патологии. В структуре большинства невротических расстройств присутствует ипохондричность. Особенности личностного реагирования таких пациентов приводят к удлинению сроков их пребывания в терапевтических стационарах, создавая в определенной степени группу «трудных больных», испытывающих субъективный эмоциональный дискомфорт вне зависимости от реального психического и соматического состояния.

Тип и характер проявления манифестного синдрома имеют, безусловно, прогностическое значение и могут служить критериями выделения «группы длительного наблюдения» пациентов с невротическими расстройствами.
Результаты сравнительного анализа влияния биологических и социально–демографических факторов свидетельствуют об их существенном значении для формирования типов и вариантов течения невротических расстройств. Наиболее благоприятное влияние оказывали факторы, характеризующие устойчивую социальную адаптацию, – стабильные взаимоотношения в семье, гармоничные типы воспитания в раннем детстве, позитивные взаимоотношения в производственном коллективе. Наличие данных факторов в значительной степени снижает негативное действие биологических факторов (наследственная отягощенность, последствия экзогений), а также препятствует усилению акцентуации характера.
Социально–демографические факторы оказывают существенное влияние на сроки обращения больных к врачам–психиатрам.
 В частности, пациенты с высшим образованием, занятые в сфере умственного труда, чаще обращаются к психиатру, нежели больные с неполным средним образованием, занятые неквалифицированным физическим трудом. Больные с высшим образованием тщательнее выполняют врачебные рекомендации в реабилитационном периоде. У таких больных в большей степени наблюдается благоприятный исход заболевания.
В частности, пациенты с высшим образованием, занятые в сфере умственного труда, чаще обращаются к психиатру, нежели больные с неполным средним образованием, занятые неквалифицированным физическим трудом. Больные с высшим образованием тщательнее выполняют врачебные рекомендации в реабилитационном периоде. У таких больных в большей степени наблюдается благоприятный исход заболевания. В то же время отдельные социально–демографические факторы могут иметь как позитивное, так и негативное значение. В частности, влияние фактора наличия семьи у пациента определяется характером семейных взаимоотношений. При систематических конфликтах развод стабилизирует состояние больного, приводит к улучшению самочувствия, в конечном итоге – к редукции симптоматики. Стремление больного сохранить семью «во что бы то ни стало» при конфликтных ситуациях может способствовать усилению симптоматики, неблагоприятному течению заболевания.
Этнокультуральные факторы оказывают влияние на распространенность невротических расстройств, типы течения и, в определенной степени, на их исход.
 Специфика традиционных культуральных и психологических аспектов взаимоотношений может иметь позитивный психотерапевтический и реабилитационный эффект.
Специфика традиционных культуральных и психологических аспектов взаимоотношений может иметь позитивный психотерапевтический и реабилитационный эффект. Терапия невротических расстройств определяется интенсивностью и особенностями клинической картины нарушений, как правило, проводится в амбулаторных, полустационарных психиатрических учреждениях и, в наиболее тяжелых случаях, в специализированных стационарах.
Лечение неврозов всегда носит комплексный характер и включает как психофармакотерапию, так и психотерапевтические методики.
При фармакотерапии невротических расстройств используются следующие группы препаратов:
1. Транквилизаторы (анксиолитики).
2. Антидепрессанты (тимолептики).
3. Ноотропные препараты.
4. Нейролептики.
5. Галеновые адаптагены.
Помимо вышеперечисленных групп препаратов, наиболее часто используемых психиатрами, существуют и другие, которые могут с успехом применяться при лечении неврозов.
 Синергией психотропных эффектов характеризуется этилметилгидроксипиридина сукцинат (Мексиприм), относящийся к антиоксидантам биогенного типа и являющийся структурным аналогом соединений группы витамина В6. Мексиприм является ингибитором свободнорадикальных процессов, мембранопротектором, обладающим антигипоксическим, стресспротекторным, ноотропным, противосудорожным и анксиолитическим действием. Важным эффектом Мексиприма является модуляция активности мембраносвязанных ферментов (кальцийнезависимая фосфодиэстераза, аденилатциклаза, ацетилхолинэстераза), рецепторных комплексов (бензодиазепинового, ГАМК, ацетилхолинового), что усиливает их способность связывания с лигандами, способствует сохранению структурно–функциональной организации биомембран, транспорта нейромедиаторов и улучшению синаптической передачи. Мексиприм повышает содержание в головном мозгe дофамина. Эта особенность действия препарата дает ему преимущества при лечении пожилых пациентов с неврозами, ассоциированными с цереброваскулярной болезнью.
Синергией психотропных эффектов характеризуется этилметилгидроксипиридина сукцинат (Мексиприм), относящийся к антиоксидантам биогенного типа и являющийся структурным аналогом соединений группы витамина В6. Мексиприм является ингибитором свободнорадикальных процессов, мембранопротектором, обладающим антигипоксическим, стресспротекторным, ноотропным, противосудорожным и анксиолитическим действием. Важным эффектом Мексиприма является модуляция активности мембраносвязанных ферментов (кальцийнезависимая фосфодиэстераза, аденилатциклаза, ацетилхолинэстераза), рецепторных комплексов (бензодиазепинового, ГАМК, ацетилхолинового), что усиливает их способность связывания с лигандами, способствует сохранению структурно–функциональной организации биомембран, транспорта нейромедиаторов и улучшению синаптической передачи. Мексиприм повышает содержание в головном мозгe дофамина. Эта особенность действия препарата дает ему преимущества при лечении пожилых пациентов с неврозами, ассоциированными с цереброваскулярной болезнью. Мексиприм улучшает мыслительные возможности пациентов: память, ориентацию в пространстве, обучаемость, способность к счету и др. Таким образом, препарат может воздействовать на когнитивные симптомы сосудистой депрессии, которые наиболее плохо отвечают на применение антидепрессантов.
Мексиприм улучшает мыслительные возможности пациентов: память, ориентацию в пространстве, обучаемость, способность к счету и др. Таким образом, препарат может воздействовать на когнитивные симптомы сосудистой депрессии, которые наиболее плохо отвечают на применение антидепрессантов.Мексиприм повышает резистентность организма к воздействию различных повреждающих факторов (шок, гипоксия и ишемия, нарушения мозгового кровообращения, интоксикация алкоголем и антипсихотическими средствами). Собственно, его анксиолитический эффект и является основным помощником врача при лечении пограничных психических и вегетативных расстройств. А с учетом того, что он повышает сопротивляемость организма к внешним и внутренним воздействиям, защищая нервную систему от перегрузок, его вклад в лечебный процесс может быть весьма значимым.
В отношении лечения неврозов психотерапевтическими подходами наиболее часто применяются следующие психотерапевтические методики:
1. Личностно–ориентированная (реконструктивная) психотерапия (индивидуальная, групповая, семейная, рациональная).

2. Суггестивная психотерапия (внушение в состоянии бодрствования, гипнотического сна, аутотренинг).
3. Поведенческая психотерапия.
4. Арт–терапия.
Могут использоваться и другие психотерапевтические подходы, однако выбор тех или иных методик для лечения неврозов должен определять психотерапевт.
Таким образом, правильно поставленный диагноз и адекватное использование как лекарственных, так и нелекарственных подходов к терапии невротических расстройств являются залогом их успешного лечения.
Литература
1. Александровский Ю.А. Пограничные психические расстройства. Руководство для врачей. М.: Медицина, 1993. 399 с.
2. Александровский Ю.А., Вышковский Г.В. Энциклопедия психиатрии. Руковод–ство для практикующих врачей. М.: ООО «РСЛ», 2003. 543 с.
3. Жариков Н.М., Морозов Г.В., Хритинин Д.Ф. Судебная психиатрия. Словарь–справочник. М.: Издательская группа «НОРМА–ИНФРА М», 2000. С. 147.
4. Жариков Н. М., Сарсембаев К.Т., Лебедев М.А. Неврозы: предболезнь, динами–ка, исходы. М.: Медицина Шико, 2007. 191 с.
М., Сарсембаев К.Т., Лебедев М.А. Неврозы: предболезнь, динами–ка, исходы. М.: Медицина Шико, 2007. 191 с.
5. Краснов В.Н., Гурович И.Я. Клиническое руководство: Модели диагностики и лечения психических и поведенческих расстройств. М., 2000. 223 с.
6. Международная статистическая классификация болезней и проблем, связанных со здоровьем (МКБ–10). Десятый пересмотр. Всемирная организация здравоохранения. Женева, 1995. С. 313–392.
7. Руководство по психиатрии / под ред. Г.В. Морозова. М.: Медицина, 1988. Т. 1, 2. 1277 с.
8. Психофармакологические и противоэпилептические препараты, разрешенные в России. Изд. 2–е, исправ. и допол. / под ред. С.Н. Мосолова. М., 2004. 301 с.
9. Справочник по психиатрии. Изд. 2–е, перераб. и допол. / под ред. А.В. Снежневского. М.: Медицина, 1985. 416 с.
10. Чуркин А.А., Мартюшов А.Н. Практическое руководство по использованию МКБ–10 в психиатрии и наркологии. М.: Издво ГНЦ СиСП им. В.П. Сербского, 2004. 140 с.
140 с.
Влияние перименопаузальной симптоматики на качество жизни монгольских женщин Содномдорж, Мунхцецег Даваатсерен, Mendsaikhan Gochoo, Enkhnaran Tumurbaatar, Tsolmon Jadamba
Это перекрестное исследование было сосредоточено на монгольских женщинах в перименопаузе и было направлено на определение качества жизни (КЖ) и факторов риска в этой группе населения. Мы собрали данные о 392 женщины использовали заранее разработанную анкету и классифицировали участников в соответствии с менопаузальным статусом. Мы использовали шкалу оценки менопаузы (MRS) и качество жизни Всемирной организации здравоохранения (WHOQOL)-BREF. Артериальное давление ( p = ,003) и индекс массы тела ( p = ,02) были значительно высокими, тогда как сексуальная активность была значительно снижена у женщин в постменопаузе ( p = ,001). У женщин в перименопаузе соматовегетативные ( p = .003) и психологические ( p = ,025) симптомы были значительно тяжелыми, а тяжесть симптомов менопаузы была значительно выше ( p = ,017). Симптомы менопаузы ( p = ,02) и ежемесячная сексуальная активность ( p = ,005) значительно влияли на общее качество жизни. Сексуальность оказала значительное негативное влияние на психологическое здоровье ( p = ,03). Возраст, род занятий, стадия менопаузы и соматовегетативные симптомы оказывают существенное влияние на качество жизни, связанное со здоровьем ( p
Симптомы менопаузы ( p = ,02) и ежемесячная сексуальная активность ( p = ,005) значительно влияли на общее качество жизни. Сексуальность оказала значительное негативное влияние на психологическое здоровье ( p = ,03). Возраст, род занятий, стадия менопаузы и соматовегетативные симптомы оказывают существенное влияние на качество жизни, связанное со здоровьем ( p
Что уже известно на эту тему? У женщин происходят физиологические изменения в начале менопаузы. Однако по мере снижения уровня эстрогена многие женщины также испытывают физические, психологические и соматовегетативные симптомы. Здоровье в постменопаузе до недавнего времени было основной проблемой, затрагивающей женщин среднего возраста. Здесь мы показали, что менопаузальный переход является поворотным моментом для женщин среднего возраста, и предложили уделять больше внимания здоровью женщин в перименопаузе в Монголии.
Что добавляют результаты этого исследования? Результаты исследования показали, что женщины в перименопаузе имели более высокую распространенность проблем со здоровьем, чем женщины в постменопаузе, включая увеличение веса, сердечно-сосудистые симптомы и вазомоторные симптомы. Распространенность заболеваний мочеполовой системы увеличивается с возрастом.
Распространенность заболеваний мочеполовой системы увеличивается с возрастом.
Каковы последствия этих результатов для клинической практики и/или дальнейших исследований? Врачи общей практики и гинекологи в Монголии должны лучше понимать физиологические изменения, происходящие во время менопаузы, и уделять больше внимания проблемам мочеполовой системы, поскольку они влияют на общее качество жизни, связанное со здоровьем.
Что уже известно на эту тему? У женщин происходят физиологические изменения в начале менопаузы. Однако по мере снижения уровня эстрогена многие женщины также испытывают физические, психологические и соматовегетативные симптомы. Здоровье в постменопаузе до недавнего времени было основной проблемой, затрагивающей женщин среднего возраста. Здесь мы показали, что менопаузальный переход является поворотным моментом для женщин среднего возраста, и предложили уделять больше внимания здоровью женщин в перименопаузе в Монголии.
Что добавляют результаты этого исследования? Результаты исследования показали, что женщины в перименопаузе имели более высокую распространенность проблем со здоровьем, чем женщины в постменопаузе, включая увеличение веса, сердечно-сосудистые симптомы и вазомоторные симптомы. Распространенность заболеваний мочеполовой системы увеличивается с возрастом.
Распространенность заболеваний мочеполовой системы увеличивается с возрастом.
Каковы последствия этих результатов для клинической практики и/или дальнейших исследований? Врачи общей практики и гинекологи в Монголии должны лучше понимать физиологические изменения, происходящие во время менопаузы, и уделять больше внимания проблемам мочеполовой системы, поскольку они влияют на общее качество жизни, связанное со здоровьем.
Название статьи (используйте стиль: название статьи)
%PDF-1.5 % 1 0 объект >>>]/ON[58 0 R]/Порядок[]/RBGroups[]>>/OCGs[58 0 R 91 0 R]>>/Страницы 2 0 R/Тип/Каталог>> эндообъект 90 0 объект >/Шрифт>>>/Поля 95 0 R>> эндообъект 57 0 объект >поток приложение/pdf

