Психологические особенности проявления психической дезадаптации у людей пожилого возраста, проживающих вне семьи
Библиографическое описание:Кузнецова, Л. Э. Психологические особенности проявления психической дезадаптации у людей пожилого возраста, проживающих вне семьи / Л. Э. Кузнецова, В. П. Чеботарев. — Текст : непосредственный // Молодой ученый. — 2014. — № 5 (64). — С. 452-455. — URL: https://moluch.ru/archive/64/10171/ (дата обращения: 09.03.2023).
Проблема системной взаимосвязи процессов адаптации и дезадаптации личности принадлежит к числу наиболее актуальных для современного общества. Эта проблема синтезирует в себе множество неразрешенных вопросов, связанных с разными уровнями регуляции поведения человека в ответ на разнообразные воздействия окружающей среды. Наиболее ярко процессы дезадаптации проявляются в процессе переживания человеком трудных жизненных ситуаций. В нашей статье мы делаем попытку рассмотреть особенности психической дезадаптации людей, находящихся на пенсии. Необходимость психологической поддержки пожилых людей, не имеющих семьи или не имеющих возможности для общения с близкими людьми, находящихся вне активной жизни общества, испытывающих одиночество, не вызывает сомнения.
Необходимость психологической поддержки пожилых людей, не имеющих семьи или не имеющих возможности для общения с близкими людьми, находящихся вне активной жизни общества, испытывающих одиночество, не вызывает сомнения.
В последние годы в России наблюдается демографическое старение, то есть увеличивается доля пожилых и старых людей в общей численности населения. К сожалению, приходится говорить о том, что в обществе уважение к возрасту постепенно исчезает, уступая место в лучшем случае безразличию, в худшем — скрытой или открытой вражде по отношению к пожилым людям [4, с. 34]. Многие современные семьи отдают своих родителей в «Дома престарелых». Для пенсионеров, не имеющих поддержки близких, такая жизненная ситуация становится трудной, стрессовой, несомненно провоцирующей развитие дезадаптивных процессов.
Поэтому серьезной задачей психологических и социальных служб, является изменение отношения к пожилым людях современного общества, и прежде всего молодежи, активизация родительской функции семьи, о которой многие дети в погоне за карьерой совсем забыли. Уже сегодня нужно принимать действенные меры по психологической поддержке и помощи людям пожилого возраста.
Уже сегодня нужно принимать действенные меры по психологической поддержке и помощи людям пожилого возраста.
Особенности проявления психической дезадаптации у людей, попавших в трудную жизненную ситуацию, психологические факторы ее формирования исследовали как в отечественной (В. А. Абрамов, Ю. А. Александровский, С. А. Бадмаев, Л. С. Выготский, А. Н. Леонтьев, А. Е. Личко, А. К. Наприенко, С. Л. Рубинштейн и др.), так и в зарубежной психологии (А. Маслоу, К. Роджерс, З. Фрейд, Э. Фромм, К. Хорни, К. Юнг и др.).
Психическая дезадаптация — это нарушение процесса приспособления индивида к воздействующим на него факторам внешней среды и к первоначально непривычным для него особенностям функционирования организма, которые возникают в зависимости от характера деятельности и режима жизни. Дезадаптированность — состояние организма, его органов, систем, возникающее вследствие дезадаптации [1, с. 56].
Согласно Ю. А. Александровскому под психической дезадаптацией понимают ситуации, в которых психофизиологические и социально-психологические механизмы, исчерпав свои резервы от воздействия психогенных факторов, не могут более обеспечивать адекватное отражение действительности и регуляторную деятельность человека.
Дезадаптацию также определяют как результат внутренней, внешней или комплексной дисгармонизации взаимодействия личности с самим собой и с обществом, проявляющуюся во внутреннем дискомфорте, нарушениях деятельности, поведения и взаимоотношений личности.
Нарушение процесса социально-психологической адаптации и развитие процессов дезадаптации происходит на психофизиологическом, психологическом и социальном уровнях и определяется влиянием как ситуативных, так и личностных факторов [1].
Несмотря на различный смысл понятия дезадаптации непосредственно определяющими ее факторами служат одни и те же психологические параметры. Различные исследователи, рассматривая процесс психической дезадаптации, в качестве содержательных психологических характеристик данного явления выделяли одни и те же свойства, качества, особенности: психофизиологические, индивидуально-типологические, личностные, поведенческие, ценностно-смысловые, мотивационные.
Выход на пенсию — событие объективного характера. Однако всякое событие приобретает субъективную значимость и индивидуально переживается личностью в зависимости от личностных особенностей, значимости данного события, готовности к переживанию данного события. Оно вызывает высокий накал переживаний человека, так как однозначно приводит к изменениям определенных аспектов его жизнедеятельности, в частности, к изменениям социальной роли, статуса, круга общения и т. п. [3].
Пребывание на пенсии приводит к развитию процессов дезадаптации в случае оторванности пенсионеров от семьи, друзей, детей, внуков. Субъективное ощущение одиночества, ненужности, недоверие миру, потеря ценности своего «Я» приводят к снижению процесса социально-психологической адаптации пенсионеров. Очевидно, что выход на пенсию не только объективно меняет различные аспекты жизни и приобретает высокую субъективную значимость для человека, но и требует определенного преобразования личности: построения новых планов, принятия важных долговременных решений, переосмысления прежних отношений, ценностей [5].
Поэтому, проблема психологической готовности людей к выходу на пенсию с целью предотвращения развития у них дезадаптивных процессов становится актуальной для современного этапа развития российского общества. Можно однозначно утверждать, что люди, выходящие на пенсию, нуждаются в психологическом сопровождении и психологической поддержке.
Исследование проходило на базе частного пансионата для престарелых в г. Новошахтинске Ростовской области. В исследовании приняли участие 40 человек пенсионного возраста, проживающих в доме престарелых. В силу высокой занятости, родственники отдали их на попечение данной организации. Для изучения выраженности и особенностей психической дезадаптации испытуемых, отношения к себе, другим людям и окружающему миру использовались: методика «Оценка социально-психологической адаптации» К. Роджерса и Р. Даймонда, клинический опросник для выявления и оценки невротических состояний К. К. Яхина, Д. М. Менделевича, методика «Качество жизни» Р. С. Элиот, методика «Социальная фрустрированность» Л.
У всех пенсионеров, проживающих в пансионате, выражены признаки психической дезадаптации (рис.1). Наблюдаются невротические расстройства, повышена тревога, присутствуют признаки невротической депрессии, обсессивно-фобических и вегетативных нарушений. Максимально выражена астения. Характерны быстрая утомляемость, снижение настроения, повышенная раздражительность, неуверенность в себе. У женщин проявляются ипохондризация на неприятных соматических ощущениях, страхи и тревога.
Проявляются значительные нарушения в системе отношений пенсионеров: неуверенность в себе; пассивное, пессимистическое отношение к разрешению возникающих проблем, внешний локус контроля. Прослеживаются нарушения в отношениях с другими людьми, снижена способность к установлению доверительных взаимоотношений, основанных на взаимопонимание. Наблюдается нарушение в показателе зависимость-доминирование. 46 % пенсионеров склонны к доминированию, 54 % проявляют зависимость, подчиняемость в поведении.
Эмоционально-личностные особенности людей, проживающих в доме пенсионеров, характеризуются зависимостью, избирательной пассивностью, неустойчивой самооценкой, тревожностью, чувствительностью, подозрительностью, консерватизмом.
Рис. 1. Особенности проявления процессов дезадаптации у пенсионеров, проживающих в «Доме престарелых»
1 — Шкала «Тревоги».
2 — Шкала «Невротической депрессии».
3 — Шкала «Истерического типа реагирования».
4 — Шкала «Обсессивно-фобических нарушений».
5 — Шкала «Вегетативных нарушений».
6 — Шкала «Астении».
Индекс качества жизни пенсионеров, проживающих в доме престарелых, снижен. Выражены признаки снижения жизненного тонуса, настроения и удовлетворенности жизнью. Многим хотелось бы быть более полезными близким людям, прежде всего детям и внукам, многие хотели бы жить в семье.
Проведенное исследование позволяет сделать вывод о том, что процесс психической дезадаптации пенсионеров обусловлен нарушениями в системе отношений личности. Для более успешной адаптации людей к ситуации выхода на пенсию, важна уверенность в себе, способность к установлению благоприятных взаимоотношений с другими людьми, интернальность, оптимистичная, активная жизненная позиция в разрешении проблемных ситуаций.
Для более успешной адаптации людей к ситуации выхода на пенсию, важна уверенность в себе, способность к установлению благоприятных взаимоотношений с другими людьми, интернальность, оптимистичная, активная жизненная позиция в разрешении проблемных ситуаций.
Можно утверждать, что выявленные личностные особенности: зависимость, избирательная пассивность, неустойчивая самооценка, тревожность, чувствительность, подозрительность, консерватизм в определенной мере могут способствовать формированию ситуации вынужденного проживания пенсионерами в дали от дома и вне семьи и развитию процессов психической дезадаптации.
Развитию процессов психической дезадаптации у людей, выходящих на пенсию, способствует низкий индекс качества жизни и высокая социальная фрустрированность, проявляющаяся в неудовлетворенности социальным положением, достижениями в жизни, в профессиональной деятельности, в семье и сопровождающаяся стрессовым напряжением, вызванным нежелательной ситуацией.
Таким образом, пенсионерам, проживающим в пансионате для престарелых, необходима психологическая помощь.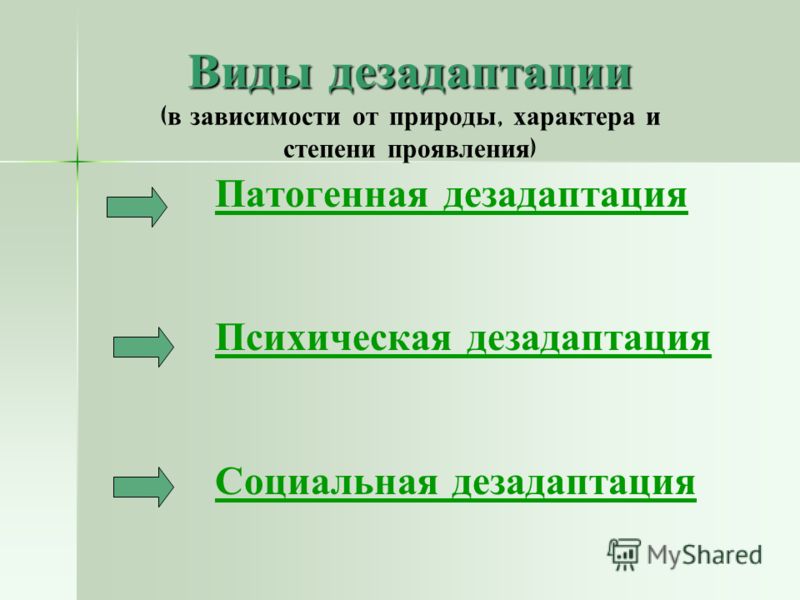 Психологи пансионата осуществляют индивидуальные психологические консультации для пенсионеров, проводят социально-психологические тренинги, направленные на обучение их навыкам саморегуляции и релаксационные занятия с целью нормализации психоэмоционального состояния: снятия нервно-психического напряжения, расслабления, повышения активности и жизненного тонуса, улучшения самочувствия и настроения. Используются методы саморегуляции психоэмоционального состояния: дыхательная гимнастики, аутогенная тренировка, медитация — визуализация, техника прогрессивной мышечной релаксации. Используются упражнения «Сведение рук», «Рамки, через которые мы смотрим на мир», «Телесно-ориентированные аффермации», «Центр тяжести», «Путешествие к центру своего Я…» и др., значительно улучшающие психоэмоциональное состояние пенсионеров, повышающие их активность, настроение и самочувствие.
Психологи пансионата осуществляют индивидуальные психологические консультации для пенсионеров, проводят социально-психологические тренинги, направленные на обучение их навыкам саморегуляции и релаксационные занятия с целью нормализации психоэмоционального состояния: снятия нервно-психического напряжения, расслабления, повышения активности и жизненного тонуса, улучшения самочувствия и настроения. Используются методы саморегуляции психоэмоционального состояния: дыхательная гимнастики, аутогенная тренировка, медитация — визуализация, техника прогрессивной мышечной релаксации. Используются упражнения «Сведение рук», «Рамки, через которые мы смотрим на мир», «Телесно-ориентированные аффермации», «Центр тяжести», «Путешествие к центру своего Я…» и др., значительно улучшающие психоэмоциональное состояние пенсионеров, повышающие их активность, настроение и самочувствие.
Литература:
1. Александровский Ю. А. Состояния психической дезадаптации и их компенсация / А. Ю. Александровский. — М.: Медицина, 1996. — 235с.
Ю. Александровский. — М.: Медицина, 1996. — 235с.
2. Александровский Ю. А. Пограничные психические расстройства / А. Ю. Александровский. — М.: Медицина, 1998. — 380с.
3. Дементьева Н. Ф., Устименко Э. В. Роль и место социальных работников в обслуживании инвалидов и пожилых людей / Н. Ф. Дементьева, Э. В. Устименко. — М.: Наука, 1995. — 165с.
4. Холостова Е. И. Социальная работа с пожилыми людьми / Е. И. Холостова. — М.: Наука, 2003. — 255с.
5. Щукина Н. П. Самопомощь и взаимопомощь в системе социальной поддержки пожилых людей / Н. П. Щукина. — М.: Мир, 1999. — 182с.
Основные термины (генерируются автоматически): психическая дезадаптация, пенсия, жизненный тонус, избирательная пассивность, неустойчивая самооценка, психологическая поддержка, психоэмоциональное состояние, развитие процессов, современное общество, социально-психологическая адаптация.
Стресс и дезадаптация | Ковров Г.В., Палатов С.Ю., Лебедев М.
 А.
А.Сущность психофизиологической стрессовой реакции заключается в «подготовительном возбуждении, активизации, необходимой для готовности к физическому напряжению, которая, исходя из эволюционных представлений, на ранних этапах развития дала возможность человеку выжить в первобытных условиях». У современного же человека, в условиях преимущественно психо–социальной стимуляции, стрессовая активация расценивается, как примитивный защитный механизм, и после активизации организма для физической деятельности такая деятельность редко следует, так как бывает мало оправдана, а «задействованные» функциональные механизмы могут создавать дополнительные условия для быстрого истощения организма.
Следует отметить, что с точки зрения физиологических механизмов восприятие стрессора, его интерпретация, «эмоциональная окрашенность», равно как и последующая перестройка деятельности важнейших систем организма для обеспечения адаптивного поведения – осуществляются на уровне лимбико–ретикулярного комплекса неспецифическими интегративными аппаратами мозга, которые регулируют вегетативные, эндокринные, гуморальные сдвиги и функциональные состояния мозга – т. е. практически все звенья и «оси» стрессовой реакции.
е. практически все звенья и «оси» стрессовой реакции.
В рамках общего понятия «стресс» выделяется понятие «эмоциональный стресс», под которым традиционно понимается комплекс психических проявлений стресса. Еще не так давно в работах, посвященных исследованию эмоционального стресса, подразумевалось, что этот термин обозначает адаптационные эмоциональные реакции, сопровождающие вредные для организма физиологические и психологические сдвиги. Однако накопленные в результате многочисленных исследований данные показали, что и при отрицательных, и при положительных эмоциональных переживаниях наблюдаются сходные психологические и физиологические реакции. Поэтому считается, что эмоциональный стресс правильнее определять, как широкий круг изменений психических проявлений, сопровождающихся выраженными неспецифическими изменениями биохимических, электрофизиологических и других коррелятов стресса.
Несмотря на теоретическую корректность, приведенное определение выглядит чрезмерно обобщенным, чтобы рассматриваться в качестве методологической основы научного исследования. Возможно, более перспективным является выделение внутри комплекса проявлений эмоционального стресса отдельных звеньев. При таком подходе на первый план выступает роль психологического стрессора – фактора, порождающего стресс–реакцию, в которой эмоциональный компонент доминирует. Но психологический стрессор лишь тогда обретает «стрессогенность», когда становится значимым для индивида, другими словами, когда происходит его столкновение с человеческой личностью. При этом определяющим становится весь комплекс психологических, мотивационных, социальных установок индивидуума, а применительно к повседневным событиям – его особенности личности и требования, предъявляемые социальным окружением.
Возможно, более перспективным является выделение внутри комплекса проявлений эмоционального стресса отдельных звеньев. При таком подходе на первый план выступает роль психологического стрессора – фактора, порождающего стресс–реакцию, в которой эмоциональный компонент доминирует. Но психологический стрессор лишь тогда обретает «стрессогенность», когда становится значимым для индивида, другими словами, когда происходит его столкновение с человеческой личностью. При этом определяющим становится весь комплекс психологических, мотивационных, социальных установок индивидуума, а применительно к повседневным событиям – его особенности личности и требования, предъявляемые социальным окружением.
Для клиницистов важную роль в диагностике последствий стрессовых ситуаций играют проявления психической дезадаптации, проявляющейся в тех или иных психических расстройствах, расстройстве деятельности вегетативной нервной системы и нарушении сомногенных механизмов (нарушении сна).
В психиатрии выделяются в отдельный пункт расстройства адаптации (F43. 2), иногда определяемые как невротическая или адаптационная реакция, которые проявляются состоянием субъективного дистресса и эмоционального беспокойства, препятствуют социальному функционированию и продуктивной деятельности и возникают в период адаптации к значительному изменению в жизни или стрессовому жизненному событию. Развитие симптомов происходит в течение одного месяца после воздействия психо–социального стрессора, который не является необычным или связанным с катастрофой. Симптомы не продолжаются более шести месяцев после прекращения действия стресса или его последствий, за исключением F43.21 (пролонгированная депрессивная реакция). Симптомы могут быть вариабельными по форме и тяжести.
2), иногда определяемые как невротическая или адаптационная реакция, которые проявляются состоянием субъективного дистресса и эмоционального беспокойства, препятствуют социальному функционированию и продуктивной деятельности и возникают в период адаптации к значительному изменению в жизни или стрессовому жизненному событию. Развитие симптомов происходит в течение одного месяца после воздействия психо–социального стрессора, который не является необычным или связанным с катастрофой. Симптомы не продолжаются более шести месяцев после прекращения действия стресса или его последствий, за исключением F43.21 (пролонгированная депрессивная реакция). Симптомы могут быть вариабельными по форме и тяжести.
Известно, что существенные социальные и экономические изменения последнего времени предъявляют повышенные требования к адаптационным возможностям индивида, создают условия длительного эмоционального напряжения, что, в свою очередь, является одной из ведущих причин возникновения пограничных психических расстройств [5]. Совокупность биологических, психологических особенностей лиц молодого возраста создает ситуацию «повышенного риска» возникновения пограничных расстройств [2–4]. Именно степень психической зрелости определяет степень перенапряжения биосоциальных механизмов психической адаптации, повышенную восприимчивость к различным патогенным воздействиям [7,8] и стрессодоступность в целом.
Совокупность биологических, психологических особенностей лиц молодого возраста создает ситуацию «повышенного риска» возникновения пограничных расстройств [2–4]. Именно степень психической зрелости определяет степень перенапряжения биосоциальных механизмов психической адаптации, повышенную восприимчивость к различным патогенным воздействиям [7,8] и стрессодоступность в целом.
Современная система психиатрической помощи амбулаторного, и тем более стационарного уровня направлена прежде всего на оказание помощи пациентам с выраженной синдромальной симптоматикой. В то же время предболезненные состояния при весьма существенной распространенности в населении, практически выпадают из поля зрения врачей–психиатров и наблюдаются у терапевтов, неврологов и других специалистов соматического профиля. Поэтому существенно возрастает значение сбора максимума информации, позволяющей более полно определять и состояние пациента. Ведущим признаком «предболезни» является дезадаптация, проявляющаяся в структурах семейных, учебных, межличностных отношений. Понятие «предболезнь» сегодня широко изучается разными силовыми ведомствами, оно включает не только клиническое значение, но и вероятностное. Эти обстоятельства создают условия как для выделения «групп повышенного риска» возникновения пограничных психических расстройств, что, в свою очередь, обусловливает необходимость профилактических и коррекционных мероприятий. Необходимость обращения к специалисту–психиатру, как правило, вызывает достаточно отрицательные психологические переживания как пациента, так и его родственников, в связи с традиционно негативным отношением к психиатрическому консультированию.
Понятие «предболезнь» сегодня широко изучается разными силовыми ведомствами, оно включает не только клиническое значение, но и вероятностное. Эти обстоятельства создают условия как для выделения «групп повышенного риска» возникновения пограничных психических расстройств, что, в свою очередь, обусловливает необходимость профилактических и коррекционных мероприятий. Необходимость обращения к специалисту–психиатру, как правило, вызывает достаточно отрицательные психологические переживания как пациента, так и его родственников, в связи с традиционно негативным отношением к психиатрическому консультированию.
Степень отрицательного воздействия на процесс адаптации и роль социальных факторов в возникновении пограничных расстройств зависит от характерологических особенностей личности, ее запросов, установок и отношения к личным и общественным интересам. Следует учитывать значительное усиление психотравмирующего фактора на фоне ослабленности физического состояния у лиц с неблагополучным соматическим состоянием. Довольно резкое изменение жизненного стереотипа, возрастание физических и психологических нагрузок создает ситуации эмоционального напряжения, что может приводить к нарушениям адаптации в коллективе, создавая ситуации «замкнутого круга», усиливая риск развития пограничных расстройств, а в ряде случаев – к усилению имевшейся скрытой патологии головного мозга.
Довольно резкое изменение жизненного стереотипа, возрастание физических и психологических нагрузок создает ситуации эмоционального напряжения, что может приводить к нарушениям адаптации в коллективе, создавая ситуации «замкнутого круга», усиливая риск развития пограничных расстройств, а в ряде случаев – к усилению имевшейся скрытой патологии головного мозга.
Настоятельная необходимость перестройки поведенческого стереотипа может вести и ведет к видоизменению временных ритмов деятельности головного мозга, что, в свою очередь, способствует проявлению компенсированных в обычных условиях психопатологических радикалов, нарушению сна, вегетативным расстройствам.
При оценке факторов риска для развития невротических и соматоформных расстройств следует учитывать, что невроз является результатом взаимодействия психотравмирующих факторов и особенностей личности, поэтому при оценке состояния пациента следует учитывать оба момента. Психогения, приводящая к развитию невроза, должна быть прежде всего индивидуально значимой. Установлено, что к стрессогенному эффекту могут приводить как тяжелые и драматические ситуации, так и относительно большое количество разнообразных менее тяжелых событий, но происходящих в течение достаточно длительного времени. При наличии длительного конфликта (как подходящей почвы для развития заболевания) внешнее стрессовое событие может обусловить кульминацию конфликта и привести к манифестации заболевания. В то же время, оценивая индивидуальную значимость психогении, необходимо принимать во внимание не только особенности личности молодого человека и способность его к формированию адекватных механизмов психологической защиты, но и комплекс других факторов: возраст и соматическое состояние, интеллектуальный уровень, моральный качества, социальный статус, экономическое положение.
Установлено, что к стрессогенному эффекту могут приводить как тяжелые и драматические ситуации, так и относительно большое количество разнообразных менее тяжелых событий, но происходящих в течение достаточно длительного времени. При наличии длительного конфликта (как подходящей почвы для развития заболевания) внешнее стрессовое событие может обусловить кульминацию конфликта и привести к манифестации заболевания. В то же время, оценивая индивидуальную значимость психогении, необходимо принимать во внимание не только особенности личности молодого человека и способность его к формированию адекватных механизмов психологической защиты, но и комплекс других факторов: возраст и соматическое состояние, интеллектуальный уровень, моральный качества, социальный статус, экономическое положение.
Практически обязательным компонентом дезадаптации является нарушение в работе вегетативной нервной системы, обеспечивающей условия для нормальной работы всего организма. Проявления «вегетативной дезадаптации» весьма разнообразны и могут затрагивать работу сердечно–сосудистой и дыхательной систем, желудочно–кишечного тракта, мочеполовой системы, терморегуляции, потоотделения и других важных функций организма [9]. В самом начале патологических проявлений в вегетативной сфере имеющиеся симптомы являются компенсаторными по своей сути, но по мере их сохранения могут существенно усиливать имеющуюся психическую дезадаптацию, а также вызывать ее.
В самом начале патологических проявлений в вегетативной сфере имеющиеся симптомы являются компенсаторными по своей сути, но по мере их сохранения могут существенно усиливать имеющуюся психическую дезадаптацию, а также вызывать ее.
Другим проявлением дезадаптации является развитие соматических расстройств, которые, как правило, относят к психосоматическим (язвенная болезнь, гастрит, бронхиальная астма и др.).
В результате всего вышесказанного на фоне нарушения адаптации появляются расстройства с преобладанием либо психического, либо вегетативного, либо соматического компонента.
Важно отметить, что лечение болезней соматического профиля, в основе которых лежит острая или хроническая стрессовая ситуация, невозможна только «терапевтическими» препаратами, влияющими на конкретный орган или систему, так как нарушения в работе организма, как правило, в данной ситуации затрагивают практически все системы, участвующие в запуске и поддержании патологического процесса. При любых проявлениях дезадаптации организма и вне зависимости от соматического диагноза необходимо уделять внимание коррекции психической и вегетативной составляющей плохого самочувствия.
При любых проявлениях дезадаптации организма и вне зависимости от соматического диагноза необходимо уделять внимание коррекции психической и вегетативной составляющей плохого самочувствия.
Различные психопатологические синдромы часто сопряжены с основой нарушения адаптации, представляют собой большое многообразие и могут быть проявлением как пограничных психических состояний, так и более серьезных. Потому каждый синдром требует специализированного психиатрического подхода, но не всегда в практике интерниста возможно воспользоваться консультацией психиатра. Поэтому хотелось бы остановиться на коррекции наиболее распространенного проявления дезадаптации – повышенной тревожности, которая имеет широкое распространение.
Тревога – это свойство человека, отражающее состояние беспокойства, способное проявляться на психическом и соматическом уровнях и изменять свою выраженность в зависимости от обстоятельств (в обычной жизни, в условиях стресса и т.д.). Клинически тревога проявляется психическими (беспокойством, ощущением «опасности», раздражительностью, ощущением напряженности, нарушением ночного сна, ухудшением памяти) и вегетосоматическими (тахикардия, алгии в груди, иногда в мышцах, гипергидроз, гипосаливация, приступы жара или холода, увеличение или уменьшение аппетита дискомфорт в эпигастральной области,. дизурия и др.) симптомами. Тревога при нарушении адаптации часто является ключевым фактором, способная вызвать психовегетосоматическую дезадаптацию, развивать ее, модифицировать и усиливать.
дизурия и др.) симптомами. Тревога при нарушении адаптации часто является ключевым фактором, способная вызвать психовегетосоматическую дезадаптацию, развивать ее, модифицировать и усиливать.
Подходя к вопросу лечения «болезней адаптации», необходимо несколько слов сказать об одном «эффективном» методе самолечения – употреблении алкоголя. Известно, что алкоголь повышает активность гаммааминомасляной кислоты (ГАМК), основного ингибиторного нейротрансмиттера мозга. Благодаря этому свойству алкоголь обладает высоким противотревожным эффектом. Лица, страдающие от симптомов тревоги, часто не понимают, что это симптомы болезни и интуитивно начинают прибегать к алкоголю для купирования неприятных ощущений. Подобная тактика самолечения дает быстрый, но кратковременный эффект и в конечном итоге к бесконтрольному употреблению алкоголя и последующему усилению тревоги и депрессии. Говоря об алкоголизме вообще, важно отметить, что сегодня в лечении алкоголизма и его профилактике основная роль отводится коррекции психопатологических синдромов и прежде всего тревожно–депрессивного круга. Поэтому очень актуально при лечении проблем дезадаптации активно уточнять практику употребления пациентами алкоголя как средства «снятия проблем».
Поэтому очень актуально при лечении проблем дезадаптации активно уточнять практику употребления пациентами алкоголя как средства «снятия проблем».
Лечение болезней дезадаптации необходимо начинать с влияния именно на тревогу. Сегодня существует большой спектр подходов, способных ее уменьшать и одновременно оказывать положительное влияние на течение вегетативных и соматических расстройств. Прежде всего это нефармакологические методы: релаксационный тренинг, биологическая обратная связь, когнитивная психотерапия, поведенческая психотерапия и другие виды психотерапии.
Фармакологический подход к лечению тревоги предполагает использование разнообразных психотропных препаратов: бензодиазепиновые анксиолитики, небензодиазепиновые анксиолитики, трициклические антидепрессанты, ингибиторы моноаминооксидазы, ингибиторы обратного захвата серотонина, β–адреноблокаторы и другие.
Традиционным и достаточно эффективным купированием тревожных переживаний являются транквилизаторы, прежде всего бензодиазепины (диазепам и его производные), обладающие выраженным анксилитическим, противосудорожным, миелорелаксирующим действием. К препаратам преимущественно анксиолитическго действия относят алпразолам, диазепам, медазепам, тофизопам. Сравнительно быстрый эффект и умеренно выраженные побочные эффекты обусловливают широкое применение бендиазепинов во врачебной практике как врачей–психиатров, так и врачей общей практики, прежде всего терапевтов. Следует отметить и достаточно частый самостоятельный прием анксиолитиков пациентами, встречающийся у молодых людей, как средство преодоления ситуаций значительного эмоционального напряжения, пожилые пациенты используют бензодиазепины, как седативное, снотворное средство. Анксиолитики достаточно эффективны при всех вариантах состояний, сопровождающихся тревожными переживаниями. В то же время у данной группы препаратов отмечаются серьезные побочные эффекты, прежде всего реакции гиперчувствительности, эффект угнетения ЦНС приводит к сонливости, нарушениям концентрации внимания, снижению быстроты реакции и целенаправленности действий, что, в свою очередь, сказывается на успешности профессиональной деятельности человека.
К препаратам преимущественно анксиолитическго действия относят алпразолам, диазепам, медазепам, тофизопам. Сравнительно быстрый эффект и умеренно выраженные побочные эффекты обусловливают широкое применение бендиазепинов во врачебной практике как врачей–психиатров, так и врачей общей практики, прежде всего терапевтов. Следует отметить и достаточно частый самостоятельный прием анксиолитиков пациентами, встречающийся у молодых людей, как средство преодоления ситуаций значительного эмоционального напряжения, пожилые пациенты используют бензодиазепины, как седативное, снотворное средство. Анксиолитики достаточно эффективны при всех вариантах состояний, сопровождающихся тревожными переживаниями. В то же время у данной группы препаратов отмечаются серьезные побочные эффекты, прежде всего реакции гиперчувствительности, эффект угнетения ЦНС приводит к сонливости, нарушениям концентрации внимания, снижению быстроты реакции и целенаправленности действий, что, в свою очередь, сказывается на успешности профессиональной деятельности человека.
Фармакотерапия проявлений нарушения психовегетосоматической адаптации хотя и предполагает использование разных препаратов, но правила их назначения должны быть следующими:
1. Начинать лечение нужно с минимальных доз (необходимо для оценки индивидуальной переносимости).
2. Использовать монотерапевтический подход.
3. Контролировать наступление клинически значимого эффекта, при отсутствии которого необходимо производить замену препарата на более эффективный.
4. По возможности использовать короткие курсы лечения 2–4 недели. Рекомендация более продолжительно лечения требует особой осторожности и контроля в отношении вероятности привыкания.
5. Отмену препарата проводить постепенно.
Одним из наиболее безопасных препаратов из группы анксиолитиков является гидроксизин (Атаракс®). Несмотря на то, что этому препарату уже более 50 лет, он до настоящего времени остается востребованным благодаря своей безопасности и эффективности. Он разрешен к применению у детей от одного года. Побочные эффекты слабо выражены и преходящи, как правило, исчезают через несколько дней от начала лечения или после уменьшения дозы.
Он разрешен к применению у детей от одного года. Побочные эффекты слабо выражены и преходящи, как правило, исчезают через несколько дней от начала лечения или после уменьшения дозы.
Данный препарат является производным пиперазина, обладает умеренной анксиолитической активностью; оказывает также седативное, противорвотное, антигистаминное и м–холиноблокирующее действие. Блокирует центральные м–холино– и h2–гистаминовые рецепторы и угнетает активность определенных субкортикальных зон. Не вызывает психической зависимости и привыкания. Клинический эффект наступает через 15–30 мин после приема внутрь. Оказывает положительное влияние на конгитивные способности, улучшает память и внимание. Расслабляет скелетную и гладкую мускулатуру, обладает бронходилатирующим и аналгезирующим эффектами, умеренным ингибирующим влиянием на желудочную секрецию.
Помимо этого, он опосредованно уменьшает проявления вегетативной дисфункции, способен улучшить сон, прежде всего процесс засыпания, а его применение в психосоматической медицине также показывает его достаточную клиническую эффективность.
Атаракс® принимают внутрь, во время еды, не разжевывая. Взрослым – 25–100 мг/сут. в 1–4 приема, для премедикации – 50–200 мг за 1 ч до операции; в психиатрии – 100–300 мг/сут. В анестезиологии назначают 1 мг/кг на ночь перед операцией и за 1 ч до операции. Для кратковременного эффекта применяют половинную дозу; при необходимости получения быстрого терапевтического эффекта назначают в/м (в область крупных мышц), с последующим переходом на пероральный прием. У пожилых больных лечение начинают с половинной дозы. При почечной и/или печеночной недостаточности дозы должны быть уменьшены.
Побочные эффекты в основном связаны с угнетением ЦНС или парадоксальным стимулирующим эффектом на ЦНС, антихолинергической активностью или реакцией гиперчувствительности.
Необходимо отметить, что гидроксизин (Атаракс®) при лечении генерализованного тревожного расстройства, как наиболее яркого расстройства «тревожного» круга, показал себя с лучшей стороны перед бензодиазепиновыми анксиолитиками как в монотерапии, так и в сочетании с антидепрессантами при сопутствующей депрессии. Будучи столь же терапевтически эффективным, как и бензодиазепиновые анксиолитики, он в отличие от них не ослабляет антидепрессивное действие селективных ингибиторов обратного захвата серотонина (СИОЗС), не дает явлений “рикошета”, не угнетает когнитивную функцию и не вызывает патологической зависимости [10].
Будучи столь же терапевтически эффективным, как и бензодиазепиновые анксиолитики, он в отличие от них не ослабляет антидепрессивное действие селективных ингибиторов обратного захвата серотонина (СИОЗС), не дает явлений “рикошета”, не угнетает когнитивную функцию и не вызывает патологической зависимости [10].
В другой работе [11], выполненное исследование указывает на то, что терапевтические эффекты Атаракса® существенно отличают его от других транквилизаторов и седатиков. Причем специфика действия этого препарата связана с позитивными изменениями динамики когнитивных процессов. Это выражается в улучшении внимания, мышления, кратковременной памяти, а также нормализации важных аспектов восприятия и оценки реальности. Полученные данные говорят также о том, что терапевтические эффекты Атаракса® проявляются неодинаково в зависимости от особенностей когнитивного стиля больного, что, в частности, обусловливает селективность его анксиолитического действия.
Результаты собственных исследований, проводимых в лаборатории проблем медико–психологической экспертизы призывников 1 МГМУ имени И. М. Сеченова показали, что Атаракс® имеет выраженный эффект при терапии расстройства адаптации. Препарат обладает преимущественно анксиолитическим и, в определенной степени, тимолептическим действием. Особенностью терапевтического действия препарата является то, что в ряде случаев пациенты отмечают субъективное улучшение (в силу выраженного анксиолитического эффекта), тогда как объективные положительные сдвиги отмечаются только к концу 3–й недели, что необходимо учитывать при поведении лечения. Побочные эффекты при терапии препаратом Атаракс® (гидроксизин) встречаются относительно редко, носят кратковременный характер и, как правило, не требуют дополнительных мер коррекции.
М. Сеченова показали, что Атаракс® имеет выраженный эффект при терапии расстройства адаптации. Препарат обладает преимущественно анксиолитическим и, в определенной степени, тимолептическим действием. Особенностью терапевтического действия препарата является то, что в ряде случаев пациенты отмечают субъективное улучшение (в силу выраженного анксиолитического эффекта), тогда как объективные положительные сдвиги отмечаются только к концу 3–й недели, что необходимо учитывать при поведении лечения. Побочные эффекты при терапии препаратом Атаракс® (гидроксизин) встречаются относительно редко, носят кратковременный характер и, как правило, не требуют дополнительных мер коррекции.
Таким образом, нарушение адаптации в медицинской практике, развивающееся под влиянием острого или хронического стресса и приводящее к нарушению в психической и соматической сферах, дисфункции вегетативной нервной системы и расстройствам сна, требует всесторонней оценки и назначения адекватной состоянию схемы лечения.
Литература
1. Кисилев А.С., Жариков Н.М., Иванова А.Е., Яцков Л.П. Психическое здоровье населения. Владивосток. 1993., 324 с.
2. Коробчанский В.А. Саногенетические мезанизмы адаптации подростков.// Мат.конф. Современный подросток.М.,2001. С.274–176.
3. Дмитриева Т.Б. Социальная психиатрия в детско– подростковом возрасте – клиническая реальность нашего времени // Рос. психиатр. журн. – 1999. – № 3. – С. 9–14.
4. Дмитриева Т.Б., Макушкин Е.В. Современное состояние и проблемы службы охраны психического здоровья детей.//Здоровье и образование детей – основа устойчивого развития Российского государства. Наука, М., 2007, С.164.
5. Наенко Н.И. Психическая напряженность. М. Издательство Московского Университета., 1976, 112 с.
6. Стоялова Т.В., ИвановаТ.И., Крахмалева О.Е. Динамика структуры психической заболеваемости допризывников. //Мат XV съезда психиатров России. М.,2010., С.169.
7. Helsen M., Vollebergh W. Social Support from Parents and Friends and Emotional Problems in Adolescence // Journal of Youth & Adolescence. – 2000. – Vol. 29. – Issue 3. – P. 319.
– 2000. – Vol. 29. – Issue 3. – P. 319.
8. Lohman B.J., Jarvis P.A. Adolescent Stressors, Coping Strategies, and Psychological Health Studied in the Family Context // Journal of Youth & Adolescence. – 2000. – Vol. 29. – Issue 1. – P. 15–29.
9. Вейн А.М. Вегетативные расстройства М. 2000 С.748
10. Никитин З.А. Атаракс и генерализованное тревожное расстройство: новая перспектива старого лекарства? Психиатрия и психофармакология. Том 11/N 2/2006
11. Бобров А.Е., Кулыгина М.А., Белянчикова М.А., Ржезников М.В., Гладышев О.А. Влияние препарата Атаракс на когнитивные функции при лечении тревожных расстройств Атмосфера. Нервные болезни. 2005 / N 3
Неадекватное поведение и тревожность — Глубокое лечение
Узнайте здесь о последствиях неадаптивного поведения и о том, как лучше справляться с тревожностью.
Содержание
Что такое дезадаптивное поведение?
Неадекватное поведение — это реакция, которая препятствует способности приспосабливаться к ситуациям. Часто такое поведение возникает из-за трудностей, связанных со сложными обстоятельствами. Травма, домашнее насилие, болезнь или значительные изменения в жизни — все это примеры, которые могут спровоцировать неадекватное поведение.
Часто такое поведение возникает из-за трудностей, связанных со сложными обстоятельствами. Травма, домашнее насилие, болезнь или значительные изменения в жизни — все это примеры, которые могут спровоцировать неадекватное поведение.
Существует множество причин, по которым люди принимают такое поведение, и преодолеть их может быть непросто. К счастью, такое поведение можно заменить более здоровым и продуктивным.
Чтобы узнать больше, свяжитесь с «Углубленное лечение»
Наша команда готова обсудить с вами варианты лечения. Ваш звонок является полностью конфиденциальным и не требует никаких обязательств.
Звоните нам круглосуточно и без выходных
Кто использует неадаптивные ответы?
Эти типы поведения не ограничиваются определенной возрастной группой или другой демографической группой. Любой может столкнуться с ситуациями, когда он не хочет или не знает, как противостоять определенным людям, местам или событиям. Эти ситуации обычно заставляют людей развивать такое поведение как инструмент выживания.
Каковы признаки и симптомы неадекватного поведения?
Неадекватное поведение может повлиять на эмоциональное и физическое здоровье, личные отношения и благополучие. Признаки и симптомы не всегда легко заметить, поэтому важно ознакомиться с общими закономерностями и признаками. Вот примеры:
- Избегание людей, мест или ситуаций, которые могут вызвать неприятные чувства или стресс
- Замена реальных жизненных взаимодействий и проблем мечтами или фантазиями
- Усвоение истинных мыслей и эмоций вместо их утверждения
- Участие в самоповреждающем поведении для управления болезненными эмоциями
- Перепады настроения и вспышки гнева
- Самолечение (употребление наркотиков или алкоголя для управления эмоциями, такими как тревога и паника)
- Избегание социальных ситуаций и избегание ситуаций, вызывающих стресс беспокойство.
 Примеры включают нежелание посещать общественные мероприятия, употребление веществ для уменьшения чувства тревоги или невыполнение планов. Избегание также может выглядеть как попытка не привлекать к себе внимания.
Примеры включают нежелание посещать общественные мероприятия, употребление веществ для уменьшения чувства тревоги или невыполнение планов. Избегание также может выглядеть как попытка не привлекать к себе внимания.Пассивная агрессия — еще один тип поведения избегания. Тот, кто пассивно-агрессивен, избегает выражения искренних эмоций. Они предпочитают косвенно выражать свои чувства, чтобы избежать конфликта, конфронтации или отторжения.
Безопасное поведение
Безопасное поведение — это действия, используемые для снижения вероятности возникновения общественного неловкости. Эти действия также известны как поведение частичного избегания, поскольку они не предполагают полного избегания ситуации. Вместо этого безопасное поведение — это активные попытки снизить уровень вовлеченности. Общие примеры включают:
- Избегание зрительного контакта
- Сведение к минимуму чувств, чтобы избежать конфронтации
- Взятие на себя обязанностей по социальным функциям, которые уменьшают взаимодействие с другими
- Выбор одежды, которая снижает внимание
Гнев — нормальная эмоция; однако чрезмерный гнев может помешать благополучию.
 Люди, которые постоянно злятся, могут использовать гнев как неадекватное средство выживания. Эти люди могут иметь проблемы с контролем своего гнева или находить облегчение в выражении гневных эмоций.
Люди, которые постоянно злятся, могут использовать гнев как неадекватное средство выживания. Эти люди могут иметь проблемы с контролем своего гнева или находить облегчение в выражении гневных эмоций.Членовредительство
Членовредительство является опасным поведением. Те, кто занимается таким поведением, стремятся снизить интенсивность своих эмоций. Тот, кто причиняет себе вред, может порезаться, обжечься, удариться или каким-либо образом поранить себя.
Такое поведение чаще наблюдается у подростков, так как они более склонны к рискованному поведению и проблемам с выражением эмоций. Исследования показывают, что 17% подростков хотя бы раз наносили себе вред. 1
Причины дезадаптивного поведения
Существует множество причин, по которым у кого-то могут развиться бесполезные шаблоны поведения. Например, неадекватное поведение может быть связано с психическими расстройствами и травмами.
Тревожные расстройства
У людей с тревогой обычно развивается поведение избегания, чтобы предотвратить попадание в стрессовые ситуации.
 Избегание — одна из наиболее важных характеристик многих тревожных расстройств. Например, специфические фобии, социальное тревожное расстройство и генерализованное тревожное расстройство вызваны избеганием людей, мест и вещей. 2
Избегание — одна из наиболее важных характеристик многих тревожных расстройств. Например, специфические фобии, социальное тревожное расстройство и генерализованное тревожное расстройство вызваны избеганием людей, мест и вещей. 2 Расстройство аутистического спектра (РАС)
Люди с аутизмом могут иметь повышенные трудности с выражением своих эмоций. Это может привести к нежеланию общаться, агрессии, членовредительству и другим проявлениям внешнего поведения. Одно исследование показало, что адаптивность и тяжесть проблемного поведения обратно коррелировали у пациентов с РАС. Таким образом, по мере увеличения тяжести проблемного поведения способность справляться и адаптироваться снижалась. 3
Паническое расстройство
Симптомы панического расстройства могут повысить готовность человека избегать ситуаций. В результате избегание является распространенным неадекватным инструментом выживания среди людей с этим расстройством.
 Например, они будут стараться избегать ситуаций, вызывающих панику. Это может быть серьезной проблемой для человека с различными типами фобий.
Например, они будут стараться избегать ситуаций, вызывающих панику. Это может быть серьезной проблемой для человека с различными типами фобий.Расстройства личности
Люди с расстройствами личности могут использовать неадекватное копинг-поведение для управления триггерами. Например, избегающее расстройство личности связано с застенчивостью, чувствительностью и социальной замкнутостью. Эти черты могут привести к тому, что у человека разовьется поведение избегания и безопасности. Пограничное расстройство личности может вызывать агрессию и паранойю, что приводит к такому поведению, как гнев и членовредительство.
Травма
Исследования показывают, что травма, особенно в детстве, может вызывать вредное поведение. Исследователи обнаружили связь между сексуальным насилием в детстве и нарушением обучения с подкреплением, членовредительством и суицидальным поведением. 4
Влияние неадекватного поведения
Использование неадекватного поведения может показаться эффективным и полезным в краткосрочной перспективе.
 Тем не менее, важно помнить, что в долгосрочной перспективе они вредны. Чаще всего такое поведение приводит к новым или усугубляющимся проблемам, таким как:
Тем не менее, важно помнить, что в долгосрочной перспективе они вредны. Чаще всего такое поведение приводит к новым или усугубляющимся проблемам, таким как:- Challenges with personal and social relationships
- Increased fear of social and other triggering situations
- Reduced social skills
- Challenges being assertive
- Difficulties achieving employment goals
- New or worsening substance abuse issues
What Есть ли связь между дезадаптивным поведением и тревогой?
Беспокойство обычно является движущей силой неадекватного поведения. Например, избегание является распространенным нездоровым инструментом преодоления, позволяющим предотвратить или уменьшить симптомы тревоги. Безопасное поведение — еще одно поведение, вызванное тревогой. Люди с социальным тревожным расстройством могут полагаться на безопасное поведение, чтобы избежать стрессовых ситуаций.

Хотя такие действия, как избегание, могут показаться правдоподобными решениями, в долгосрочной перспективе они вредны. Это потому, что они предлагают только краткосрочное облегчение. Нередко неадекватное преодоление со временем усиливает симптомы тревоги.
Как справиться с этим типом поведения
Как отмечалось выше, этот тип поведения является краткосрочным решением. Со временем они часто приводят к усилению беспокойства. Обращение за помощью к лечащему врачу может научить вас адаптивному поведению. Это навыки совладания, которые могут помочь изменить взгляд людей на определенные ситуации. Они также могут улучшить способность взаимодействовать с другими. Примеры адаптивного поведения могут включать:
- Улучшение социальных навыков
- Обучение тому, как брать на себя личную ответственность
- Создание рутины
- Забота о себе
- Выбор занятий, которые улучшат физическое и эмоциональное здоровье
- Обучение новым навыкам, которые улучшают комфорт и уменьшают беспокойство в социальных ситуациях
- Обучение тому, как регулировать эмоции
Какие существуют методы лечения дезадаптивного поведения?
Неадекватное поведение может мешать выполнению обязательств и способности справляться с тревогой и социальными стрессорами.
 Когда это происходит, может быть полезно обратиться за лечением. Специалисты в области психического здоровья могут помочь выявить и изменить нездоровое поведение. Они обеспечивают более здоровые механизмы выживания и обучают ценным навыкам, позволяющим улучшить повседневную жизнь. Общие методы лечения включают:
Когда это происходит, может быть полезно обратиться за лечением. Специалисты в области психического здоровья могут помочь выявить и изменить нездоровое поведение. Они обеспечивают более здоровые механизмы выживания и обучают ценным навыкам, позволяющим улучшить повседневную жизнь. Общие методы лечения включают:- Психотерапия и консультирование, такие как когнитивно-поведенческая терапия, экспозиционная терапия, консультирование по зависимостям и терапия травм
- Обучение релаксации и управлению стрессом
- Лекарства, такие как успокаивающие
Лечение дезадаптивного поведения в глубоком Лечение
Неадекватное поведение предотвращает изменения, которые могли бы улучшить эмоциональное и социальное благополучие. На первый взгляд безобидные, уход в себя, избегание и пассивная агрессия являются примерами распространенного нездорового поведения. В Profound Treatment наша опытная команда будет работать с вами, чтобы определить и изменить ваше поведение.
 Вы изучите здоровые навыки преодоления стресса и тревоги.
Вы изучите здоровые навыки преодоления стресса и тревоги.Мы понимаем, что стрессовых ситуаций не всегда можно избежать. Без правильных инструментов, позволяющих справляться с тревогой и управлять ею, триггеры могут завладеть вашей повседневной жизнью. Вот почему мы предлагаем различные варианты лечения для удовлетворения ваших уникальных потребностей. Некоторые примеры включают индивидуальную и групповую терапию, комплексное лечение и медикаментозное лечение.
Испытайте глубокое исцеление сегодня
Правильный план лечения делает возможным выздоровление и более высокое качество жизни. Свяжитесь с программой Profound Treatment сегодня, чтобы узнать больше о наших программах и о том, как мы можем вам помочь.
Ресурсы
- 1https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7579724/
- 2https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5879019/
- 3https://link.springer.com/article/10.1007/s10803-017-3179-0
- 4https://www.
 ncbi.nlm.nih.gov/pmc/articles/PMC3642225/
ncbi.nlm.nih.gov/pmc/articles/PMC3642225/
Дезадаптивное поведение — Reeve Foundation
Иногда люди реагируют на ситуации неэффективно для своего здоровья. Каждый делает это в определенной степени. Однако, когда поведение используется для постоянного избегания воспринимаемой негативной ситуации, возникает дезадаптация.
При адаптивном поведении люди преодолевают трудности в повседневной жизни. Возможно, вы не хотите вставать и идти на работу, но вы это делаете. Возможно, вы не хотите принимать лекарства, но понимаете, что вам нужны эти таблетки для улучшения качества жизни, поэтому вы их принимаете. Адаптивное поведение — это не просто делать что-то, что вам не нравится, но и сталкиваться с проблемами и находить способы справиться с необходимостью делать то, что вам не нравится.
Иногда мы находим способы справиться с вещами, которые не хотим делать. Например, вы можете не захотеть вставать по будильнику, чтобы идти на работу, но вы знаете, что если вы это сделаете, вознаграждением будет зарплата.
 Возможно, вы смените работу или договоритесь о другом времени начала, чтобы вам не приходилось просыпаться так рано. Некоторые люди доходят до того, что меняют работу, чтобы с нетерпением ждать выхода на работу. Изменение мышления может помочь, как и при приеме лекарств. Если лекарство помогает вам и вы видите преимущества, вы, вероятно, примете его. Если это связано с побочными эффектами, вы можете попросить другую формулировку. Дело в том, что вы находите способ помочь себе преодолеть жизненные препятствия.
Возможно, вы смените работу или договоритесь о другом времени начала, чтобы вам не приходилось просыпаться так рано. Некоторые люди доходят до того, что меняют работу, чтобы с нетерпением ждать выхода на работу. Изменение мышления может помочь, как и при приеме лекарств. Если лекарство помогает вам и вы видите преимущества, вы, вероятно, примете его. Если это связано с побочными эффектами, вы можете попросить другую формулировку. Дело в том, что вы находите способ помочь себе преодолеть жизненные препятствия.Неадаптивное поведение может возникнуть, когда человек просто не видит пути к желаемому будущему. Это может произойти при любом хроническом заболевании или серьезном изменении образа жизни. При неадаптивном поведении предпринимаются саморазрушительные действия, чтобы избежать нежелательных ситуаций.
Одно из наиболее часто используемых неадаптивных действий — избегание. Каждый использует это поведение в тот или иной момент. Это включает в себя не делать то, что должно быть сделано.
 Это может быть избегание человеком, например, вашим лечащим врачом, действий, таких как отказ от выполнения программы опорожнения кишечника, или даже мысль о том, чтобы не распознавать изменения, вызванные травмой спинного мозга. Избегание становится неадекватным, когда вашему физическому или психическому здоровью нанесен ущерб или существует опасность причинения вреда.
Это может быть избегание человеком, например, вашим лечащим врачом, действий, таких как отказ от выполнения программы опорожнения кишечника, или даже мысль о том, чтобы не распознавать изменения, вызванные травмой спинного мозга. Избегание становится неадекватным, когда вашему физическому или психическому здоровью нанесен ущерб или существует опасность причинения вреда.Избегание кажется простым решением, потому что мы все его использовали и знаем, как это сделать. То есть мы просто не делаем то, что должны. Однако это приводит к беспокойству и стрессу, потому что мы знаем, что должны делать именно то, чего избегаем. Развитие модели избегания может привести ко многим проблемам с психическим здоровьем, включая вспышки гнева или интернализацию гнева, изменения в социализации, отсутствие аппетита, неспособность спать, низкую самооценку и депрессию.
По мере накопления этих проблем с психическим здоровьем они могут превратиться в физические компоненты. Сначала вы можете испытывать потерю веса и усталость.
 Стрессу избегания приписывают несколько медицинских последствий: гипертония, язвы, головные боли, раздраженный кишечник, мышечные боли. Даже развитие диабета было связано со стрессом. Диабет также подвергается более высокому риску у людей с травмой спинного мозга.
Стрессу избегания приписывают несколько медицинских последствий: гипертония, язвы, головные боли, раздраженный кишечник, мышечные боли. Даже развитие диабета было связано со стрессом. Диабет также подвергается более высокому риску у людей с травмой спинного мозга.У некоторых людей дезадаптивное поведение развивается, начиная с избегания и перерастая в другое, более интенсивное дезадаптивное поведение. Другие просто перейдут к более пагубным типам неадаптивного поведения, включая деструктивное поведение по отношению к себе.
Саморазрушающее поведение включает членовредительство, расстройства пищевого поведения и злоупотребление психоактивными веществами. Самоповреждение — это физическое разрушение тела, которое может проявляться по-разному. Традиционно членовредительство ассоциируется с порезанием собственного тела. Однако такое поведение можно продемонстрировать и другими способами. Примерами могут быть выдергивание волос, часто наблюдаемое вместе с бровями, царапание или жжение.
 У людей с травмой спинного мозга это может проявляться в создании, извлечении или предотвращении заживления ран, отказе выполнять необходимые действия, такие как катетеризация, программа опорожнения кишечника или сброс давления.
У людей с травмой спинного мозга это может проявляться в создании, извлечении или предотвращении заживления ран, отказе выполнять необходимые действия, такие как катетеризация, программа опорожнения кишечника или сброс давления.Членовредительство вызывается сильным стрессом, тревогой или депрессией. Это механизм преодоления, а не принуждение. Иногда люди с травмой спинного мозга допускают ошибку и пропускают время катетеризации или задерживаются в своей программе опорожнения кишечника. Эти оплошности, хотя они все же могут привести к физическим последствиям, не следует путать с членовредительством. Все мы иногда ошибаемся. Самоповреждение может быть разовым событием или шаблоном. Это вызвано внутренней суматохой и может быть самонаказанием.
Расстройства пищевого поведения представляют собой форму неадекватного поведения, которое приводит к членовредительству. Они могут привести к проблемам с недостаточным или избыточным весом, которые особенно пагубны для людей с травмой спинного мозга, поскольку и то, и другое влияет на целостность кожи, подвижность, катетеризацию и проблемы с кишечником, внешний вид тела и общее состояние здоровья.
 Расстройства пищевого поведения могут стать такими заболеваниями, как переедание, чрезмерная диета, булимия и привязанность к хорошему самочувствию.
Расстройства пищевого поведения могут стать такими заболеваниями, как переедание, чрезмерная диета, булимия и привязанность к хорошему самочувствию.Человек может использовать расстройства пищевого поведения как метод получения контроля над своей жизнью. Если человеку требуется помощь в повседневной деятельности, употребление пищи может стать мерой контроля над его телом. Это также может быть временный момент вкусового удовольствия, когда в жизни не так много других воспринимаемых удовольствий. Расстройства пищевого поведения являются результатом стресса, конфликта и беспокойства, которые могут быть результатом травмы спинного мозга или другого жизненного кризиса.
Злоупотребление психоактивными веществами – это употребление алкоголя, лекарств, отпускаемых по рецепту или без рецепта, или их комбинации для достижения определенного эффекта. Некоторые люди используют эти вещества, чтобы заглушить тревогу и стресс, возникающие в их жизни, другие могут использовать вещества для полного затемнения жизни.
 Как и в случае с другим неадекватным поведением, цель состоит в том, чтобы создать ложное представление о жизни, при котором их проблемы и проблемы не существуют.
Как и в случае с другим неадекватным поведением, цель состоит в том, чтобы создать ложное представление о жизни, при котором их проблемы и проблемы не существуют.Злоупотребление психоактивными веществами может привести к зависимости, которая описывается, как когда вещество достигает уровня, при котором нарушается повседневная жизнь. Для некоторых это может быть зависимость от алкоголя до зависимости от лекарств, вызывающих привыкание. Некоторые вещества, вызывающие привыкание, особенно алкоголь, были связаны с самоубийством.
У людей с травмой спинного мозга проблемы со злоупотреблением психоактивными веществами усугубляются, поскольку для контроля комфорта могут потребоваться обезболивающие препараты. Однако некоторые лекарства от боли и спастичности вызывают привыкание. Это может создать сложную ситуацию для человека, когда определенные лекарства необходимы для качества жизни, но с нежелательными последствиями в виде зависимости. В этом случае необходимо сделать осознанный выбор.

Если другие методы лечения боли или спастичности отсутствуют, вам может потребоваться конкретное лекарство. Другие варианты лечения могут включать различные лекарства или альтернативную терапию, такую как физические упражнения. Если вы решите продолжить прием необходимых лекарств, помните, что нельзя просто прекращать их прием в любой момент времени. Лекарство, вызывающее привыкание, можно отменить, но это должно быть сделано титрованным способом, то есть дозировка снижается очень медленно. Если не снижать дозу этого типа лекарств, это может привести к дополнительной и усиленной боли, которую в будущем станет еще труднее лечить.
Трудно определить, есть ли у кого-то неадекватное поведение. К счастью, вы можете получить помощь от своего медицинского работника, который может провести оценку в офисе. С этого момента они могут направить вас к наиболее подходящему плану лечения, если это необходимо.
Существует несколько способов лечения неадекватного поведения.
 Психотерапевт может помочь вам обнаружить природу причины вашего поведения, а также стратегии, которые помогут вам противостоять этому и справиться с ним. Некоторые люди могут думать, что знают причину своего поведения, но на самом деле могут быть другие источники или дополнительные источники проблемы. Просто сказать, что у вас травма спинного мозга, так что источник ваших проблем может быть вовсе не причиной. Наличие травмы спинного мозга не гарантирует дезадаптивного поведения. У большинства людей с ТСМ не развивается неадекватное поведение. Это сложный диагноз, но это не означает, что у вас будут такие проблемы. Полезно найти кого-то, кто может провести вас через исследование и лечение.
Психотерапевт может помочь вам обнаружить природу причины вашего поведения, а также стратегии, которые помогут вам противостоять этому и справиться с ним. Некоторые люди могут думать, что знают причину своего поведения, но на самом деле могут быть другие источники или дополнительные источники проблемы. Просто сказать, что у вас травма спинного мозга, так что источник ваших проблем может быть вовсе не причиной. Наличие травмы спинного мозга не гарантирует дезадаптивного поведения. У большинства людей с ТСМ не развивается неадекватное поведение. Это сложный диагноз, но это не означает, что у вас будут такие проблемы. Полезно найти кого-то, кто может провести вас через исследование и лечение.Соображения для детей: Дети с травмой спинного мозга или любым хроническим заболеванием могут не осознавать, что их потребности отличаются от других. Откуда они знают, что жизнь для них нормальна. Это остальная часть населения выглядит иначе. Подростки имеют больше жизненного опыта и познают свою уникальность.

