ФГБНУ НЦПЗ. ‹‹Деперсонализация››
Переживание отчуждения своей личности и внешнего мира, несомненно, относится к патологии сознания личности. Вопрос о классификации расстройств сознания еще недостаточно разработан. Поэтому во взглядах различных авторов имеются значительные расхождения.
Наиболее обстоятельная разработка нарушений сознания принадлежит Груле Автор различает три стороны нарушения сознания: 1) нарушение ясности; 2) нарушение единства во времени; 3) нарушение содержания «Я» Для объяснения состояния ясности сознания он приводит пример: «Если я с полным вниманием направляю сознание на объект внешнего мира, если я в лаборатории слежу за ходом эксперимента, то обладаю ясностью сознания. Каждая из моих психических функций при этом выступает в свете ясного сознания. Эта ясность имеет степени. На почве утомления и легкого отравления ядами возникает нарушение, которое теоретически можно обозначить, как легчайшую степень помрачения сознания. При лихорадочных состояниях, опьянениях помрачение сознания доходит до оглушенности, сомноленции, потери сознания.
Вторая сторона нарушения сознания — это нарушение единства во времени. Сюда можно причислить амнезию. К истинной амнезии относится только органическая амнезия Так, амнезия, которая исчезает с помощью психотерапевта, и проясняется сознание, по автору, не есть настоящая амнезия. Амнезия возникает при сужении, помрачении сознания, при отравлениях, эпилептических состояниях, травмах черепа. Нарушение единства во времени у Груле можно свободно отнести к группе нарушения ясности сознания.
Нарушение сознания «я» совершенно отлично от нарушения ясности При любом психическом акте — при восприятии, представлении или мышлении, — если больной не чувствует, что эти процессы принадлежат ему, ели в нем возникает внезапная чуждость этих явлений своего «я», то это обозначается как «расстройство я» или паралич «я». Такие состояния часто бывают у больных шизофренией. Расстройство сознания с характером чуждости «я», по Груле, соответствует понятию психического автоматизма.
Такие состояния часто бывают у больных шизофренией. Расстройство сознания с характером чуждости «я», по Груле, соответствует понятию психического автоматизма.
Среди сторонников феноменологического направления особенно культивируется проблема расстройства сознания «я». Ясперс, Груле, Берце, Липпс, Хеверох и другие данную форму нарушения сознания выставляют в качестве доказательства своих теоретических воззрений Наиболее откровенны высказывания Хевероха, он считает, что наше «я» является самостоятельным фактором: наши представления, мысли, мнения проявляются в нас как владение, как собственность Я, которое властвует над нами, как правительство в организованном государстве. В своем увлечении Хеверох договаривается даже до отождествления «я» с этелехией. А психолог Липпс безапелляционно заявляет, что наше индивидуальное сознание принадлежит к «мировому я».
Последователи различных субъективно-идеалистических школ в психологии и психиатрии, выражающие свои мысли откровенно или завуалированно, проводят идею о самостоятельности субстанции «я», его независимости от содержания психических и телесных функции личности. Поэтому вполне естественно, что эти авторы, придерживаясь так называемой персоналистской концепции, пытаются полностью выводить болезнь из личности. Так, например, сторонники психологии естественной души явления психического отчуждения объясняют как внутреннее расстройство сознания «я», как феноменологическое выражение нарушения «чистого переживания я». Сознание «я» в норме имеется в наличии при всех психических процессах. Из психических проявлений, будь то восприятие, телесное ощущение, представление, мысль и чувство—все это получает особый тон моего личного. Это называется персонализацией. Если же эти психические элементы выступают не как мои, а как чужие, автоматические, то эти феномены называют деперсонализацией (Ясперс).
Поэтому вполне естественно, что эти авторы, придерживаясь так называемой персоналистской концепции, пытаются полностью выводить болезнь из личности. Так, например, сторонники психологии естественной души явления психического отчуждения объясняют как внутреннее расстройство сознания «я», как феноменологическое выражение нарушения «чистого переживания я». Сознание «я» в норме имеется в наличии при всех психических процессах. Из психических проявлений, будь то восприятие, телесное ощущение, представление, мысль и чувство—все это получает особый тон моего личного. Это называется персонализацией. Если же эти психические элементы выступают не как мои, а как чужие, автоматические, то эти феномены называют деперсонализацией (Ясперс).
Представители другой разновидности феноменологического направления, так называемой акционной психологии, выдвигают на передний план не отдельные психические элементы, а личность в целом, все его «я» причем выражением этого «я» служат волевые акты, как самостоятельные, независимые явления.
Третья разновидность феноменологического направления, так называемая антропологическая психология, более откровенно придерживается философско-мистических и метафизических взглядов Бергсона и других и окончательно отходит от естественно-научных принципов. Что можно сказать о психиатре, который со всей серьезностью утверждает, что шизофрении есть непатологическая форма психической жизни, связанная с иной, субъективной конструкцией мира на основе иных категорий пространства и времени! Такова точка зрения последователей антропологической психологии.
Наконец, следует упомянуть о четвертом направлении, которое позднее примкнуло к феноменологическому направлению. Речь идет о психоаналитическом течении в психологии, которое постепенно, различными путями проникало в клиническую психиатрию: во-первых, непосредственно через Фрейда в учение о неврозах; во-вторых, через швейцарскую школу Блейлера, Юнга и других в учение о шизофрении и, в-третьих, окружным путем через феноменологическое направление в психиатрию.
Некоторые думают, что основной порок фрейдизма заключается в чрезмерной гипертрофии роли сексуального фактора. Так, по крайней мере, его критикуют многие исследователи. Однако дело не только в этом. Дело в том, что фрейдизм опирается на волюнтаристическую теорию познания Шопенгауэра, который в понятии чувство видит ничто иное, как интерес «бессознательной воли к представлениям, преподнесенным от интеллекта». Исходя из этих метафизических принципов, Фрейд строит свою теорию психологии человека, основная идея которой заключается в следующем: всякое проявление сознательных процессов в человеческой психике в конечном итоге является результатом бессознательных влечений, из которых самое важное место занимает сексуальное влечение и влечение к смерти (Эрос и Танатос) Всякая творческая деятельность, и даже вся созданная тысячелетиями человеческая культура, есть продукт переключения биологической половой энергии человека.
Любопытно отметить, что Юлиусбургер, почитавший Шопенгауэра не меньше Фрейда, указывает, что Шопенгауэр иногда высказывал мысли, близко стоящие к взглядам Фрейда: он, например, считал бредовые образования подсознательными осуществлениями желаний индивида Он также признавал фундаментальное значение сексуальности в происхождении психических расстройств.
В. М. Морозов в своих статьях в журнале им. С. С. Корсакова глубоко раскрыл источники реакционного мировоззрения Фрейда, его приверженность к философским взглядам Шопенгауэра и Ницше, показал наглядно присвоение и заимствование их конкретных мыслей для построения своей психоаналитической теории. Б самом деле, основные концепции, которые развивал Фрейд в своем учении—о бессознательном, о вытеснении, о значении сексуального инстинкта и его развития, об инстинкте смерти, социологические построения,— во всем том чувствуется огромное влияние Шопенгауэра. Что же касается Ницше, то он действительно дал психоанализу понятие об архаизмах, о регрессии, идентификации!, символизации, о подчинении страсти принципу «наслаждения-неудовольствия», о структуре «я» и «оно».
Основой возникновения неврозов, по Фрейду, является конфликт, возникающий между бессознательным влечением и реальностью. Источником данного конфликта Фрейд считает действие филогенетически древних влечений бессознательной воли, уводящей личность от действительности. По пути психоанализа пошел ряд таких крупных исследователей, как Блейлер, Юнг, Шильдер и другие. Блейлер, изучавший динамику психических нарушений при шизофрении, установил в ней тенденцию к реализации амбивалентно-аутистической эффективности. Изучение этой динамики он проводит под углом зрения психоанализа.
Шильдер в своих воззрениях пришел к психоанализу через феноменологию Гуссерля. Изучение проблемы деперсонализации привело его к утверждению, что данная форма патологии сознания зависит «е от нарушения содержания психических актов, а от изменения направленности «центрального я». Деперсонализация, по его мнению, возникает благодаря тому, что больной вытесняет либидо от своего переживания, от своего «я» и от внешнего мира и связывает его с определенным- переживанием. Субъективистское понимание проблемы деперсонализации Шильдером как процесса отклонения «центрального я» от прежнего пути вызывает недоумение. Возникает весьма существенный вопрос: зависят ли симптомы психического отчуждения от патологического изменения высших нервных процессов мозга? И вообще— является ли деперсонализация патологией? Судя по высказываниям Шильдера и его сторонников, можно определенно сомневаться в этом.
Субъективистское понимание проблемы деперсонализации Шильдером как процесса отклонения «центрального я» от прежнего пути вызывает недоумение. Возникает весьма существенный вопрос: зависят ли симптомы психического отчуждения от патологического изменения высших нервных процессов мозга? И вообще— является ли деперсонализация патологией? Судя по высказываниям Шильдера и его сторонников, можно определенно сомневаться в этом.
Учение о деперсонализации, возникшее в 70-ых годах прошлого столетия, оказало свое влияние не только на психологию, но косвенным путем и на философские концепции. Это видно из характера работ Бергсона, Гуссерля, Пфендера, Липпса, Маха и Авенариуса Поэтому нужно полагать, что учение о деперсонализации явилось одним из опорных психологических Пунктов для «доказательства» субъективно-идеалистических воззрений в области учения о сознании.
Мысль об использовании патологических состояний сознания человека для доказательства правильности идеалистических воззрений не нова. Так, Гегель в свое ч «Истории философии» с сочувствием указывает, что «против уверенности, что мы обладаем телом, Декарт приводит то эмпирическое явление, что часто нам представляется, будто мы чувствуем боль в члене, которого мы уже давно лишились». Оказывается, Декарт притянул за уши фантомные боли для доказательства самостоятельности и независимости мыслящей субстанции от материи.
Так, Гегель в свое ч «Истории философии» с сочувствием указывает, что «против уверенности, что мы обладаем телом, Декарт приводит то эмпирическое явление, что часто нам представляется, будто мы чувствуем боль в члене, которого мы уже давно лишились». Оказывается, Декарт притянул за уши фантомные боли для доказательства самостоятельности и независимости мыслящей субстанции от материи.
Подобную тенденцию Гегель обнаруживает и у Лейбница. Когда Лейбниц хочет показать на примерах «существование бессознательных представлений, он ссылается на состояние обморока, сна, в котором мы являемся голыми монадами…». Да и сам Гегель в этих целях использовал явления месмеризма и ясновидения. Даная тенденция непосредственного использования патологии в пользу идеализма довольно распространена в современной буржуазной философии.
Проблема отчуждения настолько понравилась психоаналитикам, что они применили здесь весь арсенал своей спекулятивной терминологии. В качестве источника переживаний отчуждения тут можно найти что угодно: к анальную эротику, и неудавшуюся сублимацию, и нарциссизм, и борьбу между мужским и женским началом, между принципом добра и зла, вплоть до морального и религиозного кризиса. Психоаналитическое учение наглядно показывает всю пагубность тенденциозного искажения клинических фактов в угоду предвзятым идеям. Вместо того, чтобы говорить о механизме вытеснения как об обычном естественном желании больного избавиться от неприятных переживаний, психоаналитики нагромождают этот механизм уродливыми мистическими и кабалистическими построениями. Правда, это обычное желание избавиться от неприятности в патологии часто приводит больного к противоречию с логической необходимостью, однако это не дает никаких основании утверждать о наличии какой-то подсознательной воли «я», уводящей личность от реальной действительности. Для того, чтобы у меть правильно установить факт и затем объяснить его, для этого необходим способ мышления, правильно отображающий объективные закономерности; однако абстрактный волюнтаризм типа Шопенгауэра, обильно приправленный феноменологией Гуссерля и Пфендера, с неизбежностью приводит к перетасовке фактов и мистификации действительности.
Психоаналитическое учение наглядно показывает всю пагубность тенденциозного искажения клинических фактов в угоду предвзятым идеям. Вместо того, чтобы говорить о механизме вытеснения как об обычном естественном желании больного избавиться от неприятных переживаний, психоаналитики нагромождают этот механизм уродливыми мистическими и кабалистическими построениями. Правда, это обычное желание избавиться от неприятности в патологии часто приводит больного к противоречию с логической необходимостью, однако это не дает никаких основании утверждать о наличии какой-то подсознательной воли «я», уводящей личность от реальной действительности. Для того, чтобы у меть правильно установить факт и затем объяснить его, для этого необходим способ мышления, правильно отображающий объективные закономерности; однако абстрактный волюнтаризм типа Шопенгауэра, обильно приправленный феноменологией Гуссерля и Пфендера, с неизбежностью приводит к перетасовке фактов и мистификации действительности.
Все указанные выше разновидности феноменологического направления являются попыткой преодолеть давно отживший атомизм ассоциационной психологии. Эти многочисленные современные течения, появившиеся как грибы после дождя накопившихся фактов, смывшего корни старой ассоциационной психологии, утверждают, что сознание, личность целостны, едины и необъяснимы из своих составных частей; в то же время эта «целостность» в руках феноменологов подвергается выхолащиванию ее конкретного богатого содержания. Это с неизбежностью приводит к абсолютному отделению сознания от его содержания и подчеркивает субстанциональность, трансцендентальность «я».
Эти многочисленные современные течения, появившиеся как грибы после дождя накопившихся фактов, смывшего корни старой ассоциационной психологии, утверждают, что сознание, личность целостны, едины и необъяснимы из своих составных частей; в то же время эта «целостность» в руках феноменологов подвергается выхолащиванию ее конкретного богатого содержания. Это с неизбежностью приводит к абсолютному отделению сознания от его содержания и подчеркивает субстанциональность, трансцендентальность «я».
Активность личности фетишизируется в форме самостоятельной и неизменной субстанции «я», независимой от социально обусловленного содержания. Совершенно правильна критика этого воззрения психологом Йодлем. Йодль в своем руководстве утверждает, что не существует никакого состояния познания, в котором наше «я» было бы дано без определенного содержания мыслей, желаний, которые в этот момент образуют объект моего субъекта. «Чистое «я» является так же, как и «чистое сознание», пустой абстракцией; она есть только словесная и понятийная форма, но никак не психическая реальность. Далее Йодль, разоблачив «чистоту и субстанциональность я», обрушивается и на понятие «неизменности я». Он совершенно справедливо считает, что наше «я» постоянно изменяется с нашими переживаниями, с развитием нашего организма; оно является иным в детстве, во взрослом состоянии, в старости; оно является различным в состоянии здоровья и болезни, и, наконец, оно различно во сне и в бодрственном состоянии. Такова материалистическая критика Йодля основного идеалистического принципа в психологии.
Далее Йодль, разоблачив «чистоту и субстанциональность я», обрушивается и на понятие «неизменности я». Он совершенно справедливо считает, что наше «я» постоянно изменяется с нашими переживаниями, с развитием нашего организма; оно является иным в детстве, во взрослом состоянии, в старости; оно является различным в состоянии здоровья и болезни, и, наконец, оно различно во сне и в бодрственном состоянии. Такова материалистическая критика Йодля основного идеалистического принципа в психологии.
В последнее время реакционное направление так называемого экзистенциализма оказывает значительное влияние на зарубежную психологию и психиатрию. Следуя принципам феноменологии Э. Гуссерля, сторонники того учения М. Хайдеггер, К. Ясперс и др. ищут решение основных философских проблем не в материальном мире, а в субъекте, который рассматривается как нечто абстрактное, лишенное многообразия своих качеств—как голое «существование», «экзистенция». С этой точки зрения сущность мира раскрывается в самосознании. Объективность бытия отвергается, а сознание становится носителем этого бытия. По мнению Хайдеггера, объективный мир — это наше сознание.
Объективность бытия отвергается, а сознание становится носителем этого бытия. По мнению Хайдеггера, объективный мир — это наше сознание.
Л. Бинсвангер и другие психиатры-экзистенциалисты с особой избирательностью изучают излюбленные ими формы психических расстройств, включающих в себя нарушения времени и пространства, явления деперсонализации и дереализации, сенестопатии и метаморфопсии и ищут в них подтверждение своих философских концепций. Они говорят о невозможности отграничения болезненного от нормы. Неврозы и психозы — особые формы существования. По сравнению со здоровыми личностями больные, якобы, живут в иных мирах в пространственном и временном! отношениях. Какова же цена этой, с позволения сказать, философии, которая находит поддержку своих принципов в переживаниях душевнобольных и бессильна в отграничении патологического сознания от нормального?
Наши клинические наблюдения заболеваний с наличием синдрома отчуждения показывают участие двух основных форм нарушения сознания: нарушение единства и содержания «я» и нарушение ясности. Переживание психического отчуждения личности и внешнего мира относится, несомненно, к расстройству внутренней структуры личности, т. е. к расстройству ее единства и содержания Это нарушение выступает с удивительной последовательностью во всех психических актах проявления сознания. Когда больной говорит, что изменилось его сознание, личность, то он приводит ряд фактов как из области восприятий себя и окружающего, так и представлений, мыслей, чувств и действий. Если больной жалуется на переживание чуждости и нереальности, либо восприятий своего тела и внешних предметов либо образов в представлениях и мышлении, либо в действиях и поведении, то это все относится к нарушению содержания его сознания.
Переживание психического отчуждения личности и внешнего мира относится, несомненно, к расстройству внутренней структуры личности, т. е. к расстройству ее единства и содержания Это нарушение выступает с удивительной последовательностью во всех психических актах проявления сознания. Когда больной говорит, что изменилось его сознание, личность, то он приводит ряд фактов как из области восприятий себя и окружающего, так и представлений, мыслей, чувств и действий. Если больной жалуется на переживание чуждости и нереальности, либо восприятий своего тела и внешних предметов либо образов в представлениях и мышлении, либо в действиях и поведении, то это все относится к нарушению содержания его сознания.
Ряд больных переживает также и диффузное изменение реальности своего сознания, своего «я». Так, например, больной говорит, что v него появились странные ощущения, что душа покидает его, а тело остается; казалось, что он перестал существовать. Одна больная Б. поступает в клинику с жалобой: «Тело как будто не мое, я как будто не «я» стала». Некоторые говорят о переживании растворения своей личности, своего «я» в окружающем. Больному М. казалось, что временами его личность как бы растворяется в окружающем. Другие больные говорят о чувстве раздвоенности своего «я». Больной К. заявляет о чувстве раздвоенности своей личности «Как будто во мне существуют два «я», причем одно «я действует, а другое наблюдает».
Некоторые говорят о переживании растворения своей личности, своего «я» в окружающем. Больному М. казалось, что временами его личность как бы растворяется в окружающем. Другие больные говорят о чувстве раздвоенности своего «я». Больной К. заявляет о чувстве раздвоенности своей личности «Как будто во мне существуют два «я», причем одно «я действует, а другое наблюдает».
Наиболее интересное и важное для анализа состояния сознания—это переживание внутренней пустоты своей личности. Эти жалобы часто наблюдались в нашем материале. Больная С. чувствовала «пустоту в голове», «отсутствие мысли, отсутствие образов». Говорит, что «жизнь, люди те же, но что-то изменилось у меня в голове, вырвать бы из головы «что-то», что не дает мне жить, но что именно я не знаю. Пусто в голове, все как будто исчезло».
Это переживание внутренней пустоты личности проявляется иногда и в отдельных психических функциях. Так, больная С. чувствовала пустоту в восприятиях: все видела и понимала, однако непонятное чувство пустоты невольно вынуждало ее останавливать взгляд на отдельных случайных предметах и бесплодно анализировать внешние стороны этого предмета.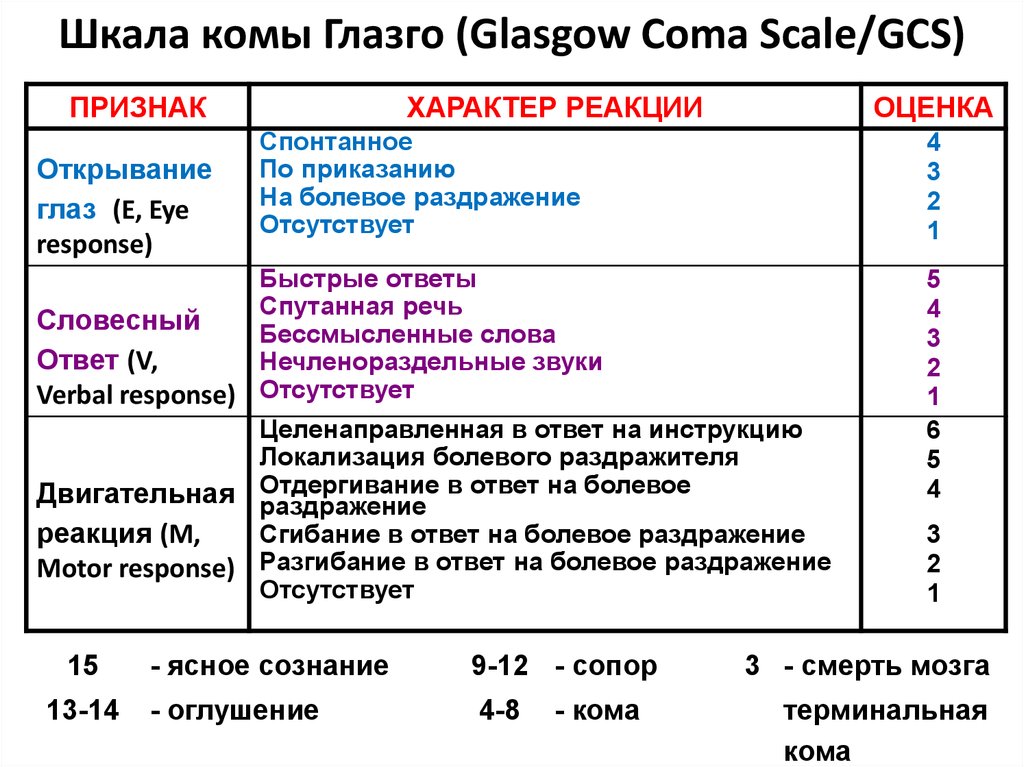 Это как бы компенсировало и заполняло ощущение пустоты. Возникала своеобразная «гипертрофия анализа» в восприятиях. Это состояние приводит к тому, что все вещи и действия свои и чужие кажется пустыми, непонятными, бесцельными, бессодержательными, живые существа кажутся мертвыми, машинами, автоматами. Больной М., например, смотрит на лектора, и ему кажется, что он автомат, анатомический объект. Часто говорят о пустоте в голове, отсутствии образов в представлениях, в мыслях. «Я верю только в тот мир», говорит больной, «который у меня перед глазами», кажется, что дальше за горизонтом ничего не существует, пустота; не могу представить образов». Эти состояния часто вызывают абстрактные, отвлеченные космические идеи: о вселенной, о бесконечности пространства и времени. Пустота, бесцельность и бессодержательность в движениях и действиях своего тела приводит больных к ощущению мертвенности, безжизненности и автоматичности своего тела.
Это как бы компенсировало и заполняло ощущение пустоты. Возникала своеобразная «гипертрофия анализа» в восприятиях. Это состояние приводит к тому, что все вещи и действия свои и чужие кажется пустыми, непонятными, бесцельными, бессодержательными, живые существа кажутся мертвыми, машинами, автоматами. Больной М., например, смотрит на лектора, и ему кажется, что он автомат, анатомический объект. Часто говорят о пустоте в голове, отсутствии образов в представлениях, в мыслях. «Я верю только в тот мир», говорит больной, «который у меня перед глазами», кажется, что дальше за горизонтом ничего не существует, пустота; не могу представить образов». Эти состояния часто вызывают абстрактные, отвлеченные космические идеи: о вселенной, о бесконечности пространства и времени. Пустота, бесцельность и бессодержательность в движениях и действиях своего тела приводит больных к ощущению мертвенности, безжизненности и автоматичности своего тела.
Многие больные говорят об опустошении своих чувств; «Радость, горе и другие чувства перестали для меня существовать, это меня и убивает. Жизнь потеряла для меня всякую красочность. Моя личность как будто одна форма без всякого содержания». (Больная Ф.) Эти состояния вызывают безотчетные, диффузные чувства тоски, беспокойства и страха протопатического характера.
Жизнь потеряла для меня всякую красочность. Моя личность как будто одна форма без всякого содержания». (Больная Ф.) Эти состояния вызывают безотчетные, диффузные чувства тоски, беспокойства и страха протопатического характера.
Наконец, ряд больных жалуется на нарушение чувства активности своего сознания. Они говорят о потере воли над своими мыслями и действиями: мысли в голове идут сами собой, автоматически, а больной как пассивный зритель наблюдает за ними (ментизм). Отдельные слова становятся непонятными, пустыми образами без смысла.
Приведенные многочисленные клинические факты красноречиво говорят о том, что речь идет не о поражении некоей субстанции «я», а о нарушениях конкретного содержания сознания, выступающих в каждой психической функции. Затем следует подчеркнуть однотипность, единство, последовательность и тождественность патологических сдвигов в каждой психической функции. Это естественно наводит на мысль о внутренней связи всех патологических изменений и интегральном диффузном характере основного расстройства, вызывающего состояние психического отчуждения.
В клиническом материале динамика синдрома отчуждения свидетельствует о существовании двух основных стадий—непсихотической и психотической, В непсихотической стадии, или, как говорят, в невротической стадии заболевания, прежде всего бросается в глаза сохраненность личности, правильная критическая и адекватная оценка состояния и в основном правильное поведение. Больные в этом состоянии обычно к своим своеобразным жалобам прибавляют слова «как будто», «кажется». Однако эта стадия не отделена пропастью от следующей, психотической стадии болезни.
В переходе от одной стадии к другой огромную роль играют нарушения ясности сознаниям механизмы бредообразования. Наблюдались помрачения сознания от состояния легкого в форме сноподобной оглушенности до проявления выраженных элементов спутанности. При явных нарушениях ясности сознания у больных исчезает критическая адекватная оценка своего состояния, своих переживаний психического отчуждения: возникает нестойкий бред, который при прояснении сходит на нет. Эти состояния бывают при острых интоксикациях, инфекциях и бурно текущих эндогенных психозах.
Эти состояния бывают при острых интоксикациях, инфекциях и бурно текущих эндогенных психозах.
Штерринг первый обратил внимание на важную роль нарушения ясности сознания для возникновения феноменов отчуждения: он выделил специальную форму деперсонализации, возникающей на почве сноподобной оглушенности. Bo многих случаях он в этом видит основу развития деперсонализации.
Механизмы, вызывающие бредовые состояния при эндогенных психозах, также изменяют характер проявления феноменов отчуждения, или же они вовсе исчезают, уступая место другим состояниям.
К числу симптомов нарушения сознания «я», родственных психическому отчуждению, следует отнести симптомы «уже виденного» и «впервые виденного», которые так тесно связаны между собой, что иногда трудно отличить их друг от друга. Один из наших больных постоянно жаловался, что будучи впервые в чужом городе он находил, что этот город, клиника, окружающие люди очень знакомы, все это напоминало ему родной город. Ко всему этому — больной относился критически и говорил, что это ему «кажется». Однако в другой случае больная М. утверждала, что все окружающее давно знакомо ей, и любого незнакомого человека она либо признавала как своего старого знакомого, либо считала его каким-либо известным историческим лицом. Так, однажды она, увидев незнакомого врача в клинике, бросилась ему на шею, обняла его и заявила, что это ее отец; в действительности ее отец умер 30 лет тому назад. В данном случае симптом «уже виденного» выступает в стадии психотической. У больного 3. периодически наступали состояния, когда он заявлял, что все, что он видит, все это незнакомо ему. В беседе с врачом, которого он давно знал, заявил, что он его не знает и вообще не знает, где он находится в данный момент.
Однако в другой случае больная М. утверждала, что все окружающее давно знакомо ей, и любого незнакомого человека она либо признавала как своего старого знакомого, либо считала его каким-либо известным историческим лицом. Так, однажды она, увидев незнакомого врача в клинике, бросилась ему на шею, обняла его и заявила, что это ее отец; в действительности ее отец умер 30 лет тому назад. В данном случае симптом «уже виденного» выступает в стадии психотической. У больного 3. периодически наступали состояния, когда он заявлял, что все, что он видит, все это незнакомо ему. В беседе с врачом, которого он давно знал, заявил, что он его не знает и вообще не знает, где он находится в данный момент.
Эти психотические симптомы «уже виденного» я «впервые виденного» выступали на общем фоне параноидного бреда. Симптомы «уже виденного», «уже пережитого», «впервые виденного» и другие известны психиатрии еще со второй половины прошлого столетия. Почти каждый автор, наблюдавший эти явления, давал свое собственное название этим феноменам. Одни авторы эти симптомы связывают со сноподобным нарушением ясности сознания («сновидное состояние Джексона»), другие их считают проявлением своеобразных мнестических расстройств (Крепелин, Пик-редуплицирующая парамнезия), третьи считают эти явления проявлением расстройства мышления шизофренного характера (Берндт-Ларсон). Четвертые относят симптом «уже виденного» к группе нарушений сознания «я» и деперсонализации (Дюга, Жане и другие).
Одни авторы эти симптомы связывают со сноподобным нарушением ясности сознания («сновидное состояние Джексона»), другие их считают проявлением своеобразных мнестических расстройств (Крепелин, Пик-редуплицирующая парамнезия), третьи считают эти явления проявлением расстройства мышления шизофренного характера (Берндт-Ларсон). Четвертые относят симптом «уже виденного» к группе нарушений сознания «я» и деперсонализации (Дюга, Жане и другие).
Шмарьян в своей монографии в симптоме «уже виденного» видит проявление расстройства сознания «я». Он утверждает, что при подозрении на опухоль головного мозга возникновение приступов сноподобного нарушения сознания с наличием симптома «уже виденного» указывает на локальное поражение височной доли. Данное наблюдение отмечалось рядом других авторов. Еще в 1831 году Гауптман наблюдал феномены «уже виденного» при правосторонних височных опухолях. Кроль их считает также локальным симптомом височной доли. Пфейфер обнаруживал данный симптом при лобно-мозжечковых опухолях.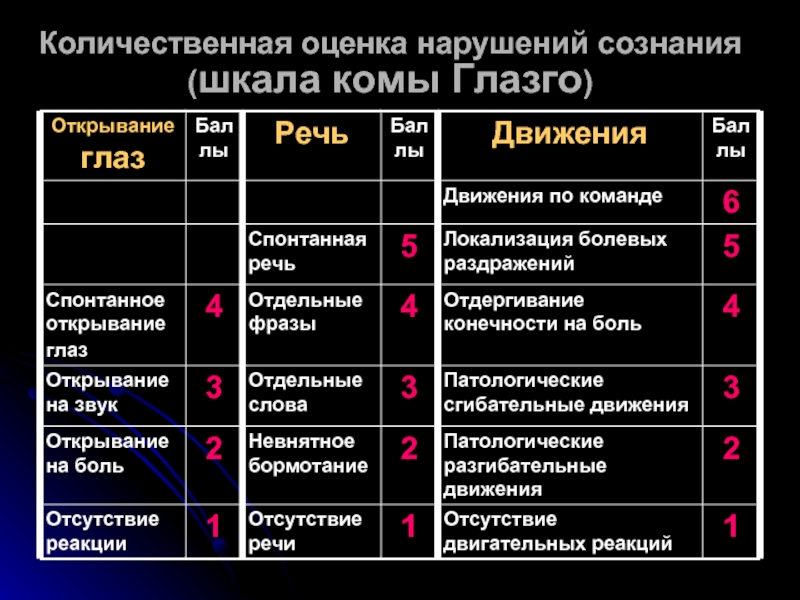 Христиани приписывает этот феномен теменно-затылочной области.
Христиани приписывает этот феномен теменно-затылочной области.
Клейст устанавливает связь в возникновении «уже виденного» с поражением стволовой части мозга (диэнцефальная теория «дежа вю»). Отсюда видно, что сторонники клинико-анатомического направления ищут и находят топику для этого симптома почти во всех областях головного мозга.
Психопатологических теорий, пытающихся объяснить механизм возникновения симптома «уже виденного», существует значительное количество. Прежде всего нужно упомянуть, что эти состояния эпизодически могут появляться и у здоровых людей: они кратковременны, и имеется критическое отношение к ним. Многие авторы, наблюдавшие длительный, упорный характер данного симптома с некритическим отношением больного к нему и бредовыми высказываниями, считают за признак шизофренного расстройства мышления (Берндт-Ларсон и другие).
Ряд авторов, рассматривающих феномен «уже виденного» как мнестическое расстройство, обнаруживали его при корсаковском психозе, белой горячке и прогрессивном параличе (Берндт-Ларсон, Ситтиг, Голант и дру гие). Фрейд считает, что симптом «уже виденного» является воспоминанием бессознательного проявления дневных грезовых состояний. Грассе также относит симптом к подсознательной сфере личности, который выступает наружу при проявлении нового однородного впечатления. Дюга находит, что «дежа вю» (симптом «уже виденного») есть проявление расщепления личности. Наконец, нужно отметить теорию Бергсона, который предполагает одновременное возникновение двух образов— воспоминания и восприятия, так что в сознании больного сосуществуют два образа — один реальный и один возможный.
Фрейд считает, что симптом «уже виденного» является воспоминанием бессознательного проявления дневных грезовых состояний. Грассе также относит симптом к подсознательной сфере личности, который выступает наружу при проявлении нового однородного впечатления. Дюга находит, что «дежа вю» (симптом «уже виденного») есть проявление расщепления личности. Наконец, нужно отметить теорию Бергсона, который предполагает одновременное возникновение двух образов— воспоминания и восприятия, так что в сознании больного сосуществуют два образа — один реальный и один возможный.
На основании клинических наблюдений и литературных данных создается впечатление, что феномены «уже виденного» и «впервые виденного» по своей психопатологической структуре должны быть отнесены к расстройствам сознания «я» как разновидность феноменов, родственных психическому отчуждению. Тот факт, что исследователи относят эти симптомы к нарушениям самых различных психических функций, начиная от восприятия и кончая мышлением, говорит в пользу их принадлежности к наиболее сложным расстройствам, а именно к расстройствам сознания личности.
Данные симптомы, так как и явления отчуждения, л своем возникновении имеют тесную связь с состоянием нарушения ясности сознания, которое часто встречается при органических мозговых поражениях. Факты, которые говорят, что «дежа вю» встречается часто при опухолях и других деструктивных поражениях мозга различной топики, дают возможность предположить, что в этих случаях симптомы «дежа вю» возникают на почве сноподобной оглушенности сознания.
Что же касается психологических теорий, то большинство из них близко напоминают точку зрения Бергсона, которая представляет своеобразную комбинацию из старых теорий. Многие психологи, подобно Бергсону, вынуждены предположить одновременно возникновение двух однородных образов — одного из воспоминаний и другого из восприятий. Однако почему образ воспоминания, возникший одновременно с образом восприятия, должен подавлять основное познавательное качество восприятия авторы не могут ответить; их ссылки на значение ослабления активности внимания не убедительны, так как наблюдения показывают, что временами у этих больных отмечается даже напряженность внимания и затем, в других психических функциях, нарушений со стороны внимания не обнаруживается.
Возникает вопрос, почему при наличии симптома «впервые виденного» больной не узнает людей и давно знакомые места. Это психическое явление родственно переживанию отчуждения восприятий, когда больной говорит, что все окружающее кажется чужим., новым и незнакомым. Мы уже указывали, что любой единичный образ восприятия или представления включает в себя богатство предыдущего познавательного опыта в форме интегрирующего гностического чувства. Патологическое торможение данного гностического чувства резко снижает, обедняет содержание познавательного опыта в образах, что и приводит к переживаниям чуждости и незнакомости. Полное непризнание давно знакомых объектов нужно отнести, по-видимому, к сопровождающей сноподобной оглушенности.
Но почему же больной совершенно незнакомые места и людей принимает за давно знакомые? Симптом «уже виденного» представляет собой обратное выражение «впервые виденного». Дело в том, что чувство чуждости, незнакомости и нереальности настолько стушевывает и нивелирует тонкие познавательные качества, что этим самым облегчает отождествление со сходными образами воспоминания.
Оценка нарушения сознания: шкала FOUR или шкала Glasgow?
Оценка нарушения сознания: шкала FOUR или шкала Glasgow?
- Регистрация
- Вход
№ 3 (2019) , ИНТЕНСИВНАЯ ТЕРАПИЯ ПРИ ЗАБОЛЕВАНИЯХ И ПОРАЖЕНИЯХ НЕРВНОЙ СИСТЕМЫ
№ 3 (2019)
ИНТЕНСИВНАЯ ТЕРАПИЯ ПРИ ЗАБОЛЕВАНИЯХ И ПОРАЖЕНИЯХ НЕРВНОЙ СИСТЕМЫ
https://doi.org/10.21320/1818-474X-2019-3-46-51
Опубликован 03.09.2019
- Андрей Августович Белкин+−
- П.Ю. Бочкарев+−
- А.Л. Левит+−
- Игорь Борисович Заболотских+−
Андрей Августович Белкин
ГБУЗ СО «Свердловская областная клиническая больница № 1», Екатеринбург, Россия; ФГБОУ ВО «Уральский государственный медицинский университет» МЗ РФ, Екатеринбург, Россия
https://orcid. org/0000-0002-0544-1492
org/0000-0002-0544-1492
П.Ю. Бочкарев
ГБУЗ СО «Свердловская областная клиническая больница № 1», Екатеринбург, Россия
https://orcid.org/0000-0002-9976-3985
А.Л. Левит
ГБУЗ СО «Свердловская областная клиническая больница № 1», Екатеринбург, Россия
https://orcid.org/0000-0002-9112-1259
Игорь Борисович Заболотских
ФГБОУ ВО «Кубанский государственный медицинский университет» МЗ РФ, Краснодар, Россия
https://orcid.org/0000-0002-3623-2546
Ключевые слова
шкала комы FOUR
GCS
острая церебральная недостаточность
Как цитировать
Белкин АА, Бочкарев ПЮ, Левит АЛ, Заболотских ИБ Оценка нарушения сознания: шкала FOUR или шкала Glasgow?. Вестник интенсивной терапии имени А.И. Салтанова. 2019;(3):46–51. doi:10.21320/1818-474X-2019-3-46-51.
Статистика
Просмотров аннотации: 74
PDF_2019-3_46-51 загрузок: 9
HTML_2019-3_46-51 загрузок: 8
Статистика с 21. 01.2023
01.2023
Язык
Аннотация
Оценка уровня сознания является одной из ключевых компетенций медицинских работников, участвующих в оказании экстренной помощи. В течение 45 лет для этого используется шкала комы Глазго (Glasgow Coma Scale, GCS), имеющая самый высокий уровень междисциплинарной согласованности и воспроизводимости, за что была признана «золотым стандартом» оценки сознания при поступлении пациентов в отделения реанимации и интенсивной терапии. Однако наряду с преимуществами (простота и большой опыт применения) GCS обладает рядом существенных недостатков. В частности, невозможность вербального контакта у интубированных пациентов, присутствие моторной афазии и делирия заведомо уменьшают балл в разделе «Речь», что чревато занижением общей оценки уровня сознания. Существенным является и то, что GCS не оценивает рефлексы ствола мозга, движения глаз или сложные двигательные реакции, что исключает возможность достоверной оценки состояния пациента с субтенториальным повреждением и при состоянии хронического нарушения сознания. Как показали предварительный анализ литературы и собственный опыт, указанные недостатки отсутствуют в шкале Full Outline of UnResponsiveness (FOUR), разработанной Wijdicks F.M. в Клинике Мейо в 2005 г. Распространение шкалы FOUR во многих странах и нарастающая потребность в эффективном контроле состояния пациентов с острой церебральной недостаточностью мотивировали Федерацию анестезиологов и реаниматологов (ФАР) инициировать мультицентровое исследование.
Как показали предварительный анализ литературы и собственный опыт, указанные недостатки отсутствуют в шкале Full Outline of UnResponsiveness (FOUR), разработанной Wijdicks F.M. в Клинике Мейо в 2005 г. Распространение шкалы FOUR во многих странах и нарастающая потребность в эффективном контроле состояния пациентов с острой церебральной недостаточностью мотивировали Федерацию анестезиологов и реаниматологов (ФАР) инициировать мультицентровое исследование.
Цель исследования. Валидизация, оценка воспроизводимости и согласованности результатов использования русскоязычной версии шкалы FOUR при мультидисциплинарном применении у пациентов с нарушенным сознанием. Проспективное когортное нерандомизированное исследование завершается в трех центрах, несколько лет рутинно использующих эту шкалу в своей практике (исследование “FOUR-Rus” NCT04018989 ClinicalTrials.gov).
https://doi.org/10.21320/1818-474X-2019-3-46-51
PDF_2019-3_46-51
HTML_2019-3_46-51
Библиографические ссылки
- Teasdale G.
 , Jennett B. Assessment of coma and impaired consciousness: a practical scale. Lancet. 1974; 2(7872): 81–84. DOI: 10.1016/s0140-6736(74)91639-0
, Jennett B. Assessment of coma and impaired consciousness: a practical scale. Lancet. 1974; 2(7872): 81–84. DOI: 10.1016/s0140-6736(74)91639-0 - Koziol J., Hacke W. Multivariate data reduction by principal components with application to neurological scoring instruments. J. Neurol. 1990; 237(8): 461–464.
- Teasdale G., Maas A., Lecky F., et al. The Glasgow Coma Scale at 40 years: standing the test of time. Lancet Neurol. 2014; 13: 844–854. DOI: 10.1016/S1474-4422(14)70120-6
- Murray G.D., Butcher I., McHugh G.S., et al. Multivariable prognostic analysis in traumatic brain injury: results from the IMPACT study. J. Neurotrauma. 2007; 24: 329–337. DOI: 10.1089/neu.2006.0035
- Baker M. Reviewing the application of the Glasgow Coma Scale: Does it have interrater reliability? Br. J. Neurosci Nurs. 2008; 4: 342–347.
- Reith F.C.M., Van den Brande R., Synnot A., et al. The reliability of the Glasgow Coma Scale: a systematic review.
 Intensive Care Medicine. 2015; 42(1): 3–15. DOI: 10.1007/s00134-015-4124-3
Intensive Care Medicine. 2015; 42(1): 3–15. DOI: 10.1007/s00134-015-4124-3 - Braine M.E., Cook N. The Glasgow Coma Scale and evidence-informed practice: a critical review of where we are and where we need to be. Journal of Clinical Nursing. 2016; 26(1–2): 280–293. DOI: 10.1111/jocn.13390
- Rowley G., Fielding K. Reliability and accuracy of the Glasgow Coma Scale. Lancet. 1991; 337(8740): 535–538. DOI: 10.1016/0140-6736(91)91309-i
- Meredith W., Rutledge R., Fakhry S.M., et al. The conundrum of the Glasgow Coma Scale in intubated patients: a linear regression prediction of the Glasgow verbal score from the Glasgow eye and motor scores. J Trauma. 1998; 44(5): 839-44. DOI: 10.1097/00005373-199805000-00016
- Starmark J.E., Stålhammar D., Holmgren E., Rosander B. A comparison of the Glasgow Coma Scale and the Reaction Level Scale (RLS85). J Neurosurg 1988; 69: 699–706. DOI: 10.3171/jns.1988.69.5.
 0699
0699 - Sternbach G.L. The Glasgow Coma Scale. J. Emerg. Med. 2000; 19: 67–71. doi:10.1016/S0736-4679(00)00182-7
- Safar P. Cardiopulmonary cerebral resuscitation. Laerdal, Stavanger (Norway), 1981; p 149.
- Kho M.E., McDonald E., Stratford P.W., Cook D.J. Interrater reliability of APACHE II scores for medical-surgical intensive care patients: a prospective blinded study. Am. J. Crit. Care. 2007; 16(4): 378–383.
- Born J.D., Albert A., Hans P., Bonnal J. Relative prognostic value of best motor response and brain stem reflexes in patients with severe head injury. Neurosurgery. 1985; 16(5): 595–601.
- Wijdicks E.F., Kokmen E., O’Brien P.C. Measurement of impaired consciousness in the neurological intensive care unit: a new test. J. Neurol. Neurosurg. Psychiatry. 1988; 64(1): 117–119. DOI: 10.1136/jnnp.64.1.117
- Wijdicks E.F.M., Bamlet W.R., Maramattom B.
 V., et al. Validation of a new coma scale: The FOUR score. Annals of Neurology. 2005; 58(4): 585–593. DOI: 10.1002/ana.20611
V., et al. Validation of a new coma scale: The FOUR score. Annals of Neurology. 2005; 58(4): 585–593. DOI: 10.1002/ana.20611 - Wolf C.A., Wijdicks E.F., Bamlet W.R., McClelland R.L. Further validation of the FOUR score coma scale by intensive care nurses. Mayo Clin. Proc. 2007; 82(4): 435–438. DOI: 10.4065/82.4.435
- Пирадов М.А., Супонева Н.А., Рябинкина Ю.В. и др. Шкала подробной оценки состояния ареактивных пациентов (Full Outline of UnResponsiveness, FOUR): лингвокультурная адаптация русскоязычной версии. Анналы клинической и экспериментальной неврологии 2019; 13(3): 000–000. DOI: 10.25692/ACEN.2019.3.7. [Piradov M.A., Suponeva N.A., Ryabinkina Yu.V., et al. [Full Outline of UnResponsiveness (FOUR) scale: translation and linguistic and cultural adaptation of the Russian language version.] Annals of clinical and experimental neurology. 2019; 13(3). (In Russ)]
- Iyer V.N., Mandrekar J.N., Danielson R.D., et al. Validity of the FOUR score coma scale in the medical intensive care unit.
 Mayo Clin Proc. 2009; 84(8): 694–701. DOI: 10.1016/S0025–6196(11)60519-3
Mayo Clin Proc. 2009; 84(8): 694–701. DOI: 10.1016/S0025–6196(11)60519-3 - Idrovo L., Fuentes B., Medina J., et al. Validation of the FOUR Score (Spanish Version) in Acute Stroke. An Interobserver Variability Study. European Neurology. 2010; 63(6): 364–369. DOI: 10.1159/000292498
- Hickisch A., Holmefur M. Swedish Translation and Reliability of the Full Outline of Unresponsiveness Score. Journal of Neuroscience Nursing. 2016; 48(4): 195–205. DOI: 10.1097/jnn.0000000000000205
- Foo C.C., Loan J., Brennan P.M. The relationship of the FOUR score to patient outcome: a systematic review. Journal of Neurotrauma. 2019; 36(17): 2469-2483. DOI: 10.1089/neu.2018.6243
- Said T., Chaari A., Hakim K.A., et al. Usefulness of full outline of unresponsiveness score to predict extubation failure in intubated critically-ill patients: A pilot study. Int. J. Crit. Illn. Inj. Sci. 2016; 6(4): 172–177. DOI: 10.4103/2229-5151.
 195401
195401 - Mishra R.K., Mahajan C., Prabhakar H, et al. Comparison of Full Outline of UnResponsiveness (FOUR) score and the conventional scores in predicting outcome in aneurysmal subarachnoid haemorrhage patients. 2019. Indian J Anaesth. 2019; 63(4): 295-299. DOI: 10.4103/ija.IJA_786_18
- Zeiler F.A., Lo B.W.Y., Akoth E., et al. Predicting Outcome in Subarachnoid Hemorrhage (SAH) Utilizing the Full Outline of UnResponsiveness (FOUR) Score. Neurocritical Care. 2017; 27(3): 381–391. DOI: 10.1007/s12028-017-0396-5
Это произведение доступно по лицензии Creative Commons «Attribution-NonCommercial-ShareAlike» («Атрибуция — Некоммерческое использование — На тех же условиях») 4.0 Всемирная.
Наиболее читаемые статьи этого автора (авторов)
- Н.И. Ильина,
Игорь Борисович Заболотских,
Н.Г. Астафьева,
А.Ж. Баялиева,
А.В. Куликов,
Т.
 В. Латышева,
К.М. Лебединский,
Т.С. Мусаева,
Т.Н. Мясникова,
А.Н. Пампура,
Р.С. Фассахов,
Л.Г. Хлудова,
Е.М. Шифман,
Анафилактический шок. Клинические рекомендации Российской ассоциации аллергологов и клинических иммунологов и Общероссийской общественной организации «Федерация анестезиологов и реаниматологов»
,
Вестник интенсивной терапии имени А.И. Салтанова: № 3 (2020)
В. Латышева,
К.М. Лебединский,
Т.С. Мусаева,
Т.Н. Мясникова,
А.Н. Пампура,
Р.С. Фассахов,
Л.Г. Хлудова,
Е.М. Шифман,
Анафилактический шок. Клинические рекомендации Российской ассоциации аллергологов и клинических иммунологов и Общероссийской общественной организации «Федерация анестезиологов и реаниматологов»
,
Вестник интенсивной терапии имени А.И. Салтанова: № 3 (2020) - Игорь Борисович Заболотских,
М.Ю. Киров,
В.С. Афончиков,
А.Ю. Буланов,
Е.В. Григорьев,
А.И. Грицан,
М.Н. Замятин,
И.С. Курапеев,
К.М. Лебединский,
В.В. Ломиворотов,
А.Ю. Лубнин,
А.М. Овечкин,
В.И. Потиевская,
Е.В. Ройтман,
С.В. Синьков,
В.
 В. Субботин,
Е.М. Шулутко,
Периоперационное ведение пациентов, получающих длительную антитромботическую терапию. Клинические рекомендации Федерации анестезиологов-реаниматологов России
,
Вестник интенсивной терапии имени А.И. Салтанова: № 1 (2019)
В. Субботин,
Е.М. Шулутко,
Периоперационное ведение пациентов, получающих длительную антитромботическую терапию. Клинические рекомендации Федерации анестезиологов-реаниматологов России
,
Вестник интенсивной терапии имени А.И. Салтанова: № 1 (2019) - Андрей Августович Белкин,
А.М. Алашеев,
В.А. Белкин,
Ю.Б. Белкина,
А.Н. Белова,
Д.В. Бельский,
Р.А. Бодрова,
Г.П. Брюсов,
Н.А. Варако,
И.А. Вознюк,
В.И. Горбачев,
А.В. Гречко,
Л.Ш. Гумарова,
В.Д. Даминов,
В.И. Ершов,
Р.А. Жигужевский,
И.Б. Заболотских,
О.С. Зайцев,
В.О. Захаров,
Ю.П. Зинченко,
Г.Е. Иванова,
С.Н. Кауркин,
П.А. Князенко,
М.
 С. Ковязина,
А.Н. Кондратьев,
Е.А. Кондратьева,
Е.В. Костенко,
А.А. Кулакова,
В.В. Крылов,
В.Л. Купрейчик,
О.А. Лайшева,
К.М. Лебединский,
А.Л. Левит,
И.Н. Лейдерман,
А.Ю. Лубнин,
Е.А. Лукоянова,
М.Н. Мальцева,
М.Р. Макарова,
Е.В. Мельникова,
Н.Н. Митраков,
И.Е. Мишина,
С.А. Помешкина,
С.С. Петриков,
М.В. Петрова,
Е.А. Пинчук,
М.А. Пирадов,
К.А. Попугаев,
А.В. Полякова,
И.В. Погонченкова,
Д.Н. Проценко,
Н.В. Расева,
Е.Н. Рудник,
В.А. Руднов,
Ю.В. Рябинкина,
И.А. Савин,
Т.Ю. Сафонова,
Ж.Б. Семенова,
Е.Ю. Скрипай,
А.А. Солодов,
А.
С. Ковязина,
А.Н. Кондратьев,
Е.А. Кондратьева,
Е.В. Костенко,
А.А. Кулакова,
В.В. Крылов,
В.Л. Купрейчик,
О.А. Лайшева,
К.М. Лебединский,
А.Л. Левит,
И.Н. Лейдерман,
А.Ю. Лубнин,
Е.А. Лукоянова,
М.Н. Мальцева,
М.Р. Макарова,
Е.В. Мельникова,
Н.Н. Митраков,
И.Е. Мишина,
С.А. Помешкина,
С.С. Петриков,
М.В. Петрова,
Е.А. Пинчук,
М.А. Пирадов,
К.А. Попугаев,
А.В. Полякова,
И.В. Погонченкова,
Д.Н. Проценко,
Н.В. Расева,
Е.Н. Рудник,
В.А. Руднов,
Ю.В. Рябинкина,
И.А. Савин,
Т.Ю. Сафонова,
Ж.Б. Семенова,
Е.Ю. Скрипай,
А.А. Солодов,
А. Ю. Суворов,
Н.А. Супонева,
Д.В. Токарева,
С.П. Уразов,
Д.Ю. Усачев,
А.С. Фадеева,
Д.Р. Хасанова,
В.Т. Хасаншин,
С.В. Царенко,
С.Е. Чуприна,
Е.Ю. Шестопалов,
А.В. Щеголев,
А.М. Щикота,
Р.Е. Энгаус,
С.Н. Норвилс,
Реабилитация в отделении реанимации и интенсивной терапии (РеабИТ). Методические рекомендации Союза реабилитологов России и Федерации анестезиологов и реаниматологов
,
Вестник интенсивной терапии имени А.И. Салтанова: № 2 (2022)
Ю. Суворов,
Н.А. Супонева,
Д.В. Токарева,
С.П. Уразов,
Д.Ю. Усачев,
А.С. Фадеева,
Д.Р. Хасанова,
В.Т. Хасаншин,
С.В. Царенко,
С.Е. Чуприна,
Е.Ю. Шестопалов,
А.В. Щеголев,
А.М. Щикота,
Р.Е. Энгаус,
С.Н. Норвилс,
Реабилитация в отделении реанимации и интенсивной терапии (РеабИТ). Методические рекомендации Союза реабилитологов России и Федерации анестезиологов и реаниматологов
,
Вестник интенсивной терапии имени А.И. Салтанова: № 2 (2022) - Игорь Борисович Заболотских,
М.Ю. Киров,
К.М. Лебединский,
Д.Н. Проценко,
С.Н. Авдеев,
А.А. Андреенко,
Л.В. Арсентьев,
В.С. Афончиков,
И.И. Афуков,
А.А. Белкин,
Е.
 А. Боева,
А.Ю. Буланов,
Я.И. Васильев,
А.В. Власенко,
В.И. Горбачев,
Е.В. Григорьев,
С.В. Григорьев,
А.И. Грицан,
А.А. Еременко,
Е.Н. Ершов,
М.Н. Замятин,
А.Н. Кузовлев,
А.В. Куликов,
Р.Е. Лахин,
И.Н. Лейдерман,
А.И. Ленькин,
В.А. Мазурок,
Т.С. Мусаева,
Э.М. Николаенко,
Ю.П. Орлов,
С.С. Петриков,
Е.В. Ройтман,
А.М. Роненсон,
А.А. Смёткин,
А.А. Соколов,
С.М. Степаненко,
В.В. Субботин,
Н.Д. Ушакова,
В.Э. Хороненко,
С.В. Царенко,
Е.М. Шифман,
Д.Л. Шукевич,
А.В. Щеголев,
А.И. Ярошецкий,
М.Б. Ярустовский,
Анестезиолого-реанимационное обеспечение пациентов с новой коронавирусной инфекцией COVID-19.
А. Боева,
А.Ю. Буланов,
Я.И. Васильев,
А.В. Власенко,
В.И. Горбачев,
Е.В. Григорьев,
С.В. Григорьев,
А.И. Грицан,
А.А. Еременко,
Е.Н. Ершов,
М.Н. Замятин,
А.Н. Кузовлев,
А.В. Куликов,
Р.Е. Лахин,
И.Н. Лейдерман,
А.И. Ленькин,
В.А. Мазурок,
Т.С. Мусаева,
Э.М. Николаенко,
Ю.П. Орлов,
С.С. Петриков,
Е.В. Ройтман,
А.М. Роненсон,
А.А. Смёткин,
А.А. Соколов,
С.М. Степаненко,
В.В. Субботин,
Н.Д. Ушакова,
В.Э. Хороненко,
С.В. Царенко,
Е.М. Шифман,
Д.Л. Шукевич,
А.В. Щеголев,
А.И. Ярошецкий,
М.Б. Ярустовский,
Анестезиолого-реанимационное обеспечение пациентов с новой коронавирусной инфекцией COVID-19. Методические рекомендации Общероссийской общественной организации «Федерация анестезиологов и реаниматологов»
,
Вестник интенсивной терапии имени А.И. Салтанова: № 1-S (2020): Приложение
Методические рекомендации Общероссийской общественной организации «Федерация анестезиологов и реаниматологов»
,
Вестник интенсивной терапии имени А.И. Салтанова: № 1-S (2020): Приложение - Игорь Борисович Заболотских, А.И. Грицан, М.Ю. Киров, А.Н. Кузовлев, К.М. Лебединский, В.А. Мазурок, Д.Н. Проценко, Н.В. Трембач, Р.В. Шадрин, А.И. Ярошецкий, Периоперационное ведение пациентов с дыхательной недостаточностью: методические рекомендации Общероссийской общественной организации «Федерация анестезиологов и реаниматологов» , Вестник интенсивной терапии имени А.И. Салтанова: № 4 (2022)
- Игорь Борисович Заболотских,
А.Е. Баутин,
Е.В. Григорьев,
А.И. Грицан,
К.
2008/113/1.png) М. Лебединский,
В.И. Потиевская,
В.А. Руднов,
В.В. Субботин,
В.Э. Хороненко,
Р.В. Шадрин,
Периоперационное ведение пациентов с артериальной гипертензией. Методические рекомендации
,
Вестник интенсивной терапии имени А.И. Салтанова: № 2 (2020)
М. Лебединский,
В.И. Потиевская,
В.А. Руднов,
В.В. Субботин,
В.Э. Хороненко,
Р.В. Шадрин,
Периоперационное ведение пациентов с артериальной гипертензией. Методические рекомендации
,
Вестник интенсивной терапии имени А.И. Салтанова: № 2 (2020) - Игорь Борисович Заболотских, Ю. П. Малышев, П. В. Дунц, К. М. Лебединский, И. Н. Лейдерман, М. И. Неймарк, Т. М. Семенихина, А. И. Ярошецкий, Периоперационное ведение взрослых пациентов с сопутствующим сахарным диабетом: методические рекомендации Общероссийской общественной организации «Федерация анестезиологов и реаниматологов» (второй пересмотр) , Вестник интенсивной терапии имени А.И. Салтанова: № 1 (2023)
- Григорьев Евгений Валерьевич,
И.
 В. Братищев,
А.Л. Левит,
А.В. Щеголев,
В.В. Шустров,
Внутригоспитальная транспортировка взрослых пациентов в критическом состоянии: методические рекомендации Общероссийской общественной организации «Федерация анестезиологов и реаниматологов»
,
Вестник интенсивной терапии имени А.И. Салтанова: № 1 (2023)
В. Братищев,
А.Л. Левит,
А.В. Щеголев,
В.В. Шустров,
Внутригоспитальная транспортировка взрослых пациентов в критическом состоянии: методические рекомендации Общероссийской общественной организации «Федерация анестезиологов и реаниматологов»
,
Вестник интенсивной терапии имени А.И. Салтанова: № 1 (2023) - Игорь Борисович Заболотских,
Е.С. Горобец,
Е.В. Григорьев,
Ю.В. Котовская,
К.М. Лебединский,
Т.С. Мусаева,
Э.А. Мхитарян,
А.М. Овечкин,
В.С. Остапенко,
А.В. Розанов,
Н.К. Рунихина,
О.Н. Ткачева,
Н.В. Трембач,
В.Э. Хороненко,
М.А. Чердак,
Периоперационное ведение пациентов пожилого и старческого возраста. Методические рекомендации
,
Вестник интенсивной терапии имени А.
 И. Салтанова: № 3 (2022)
И. Салтанова: № 3 (2022) - Игорь Борисович Заболотских,
М.Ю. Киров,
К.М. Лебединский,
Д.Н. Проценко,
С.Н. Авдеев,
А.А. Андреенко,
Л.В. Арсентьев,
В.С. Афончиков,
И.И. Афуков,
А.А. Белкин,
Е.А. Боева,
А.Ю. Буланов,
Я.И. Васильев,
А.В. Власенко,
В.И. Горбачев,
Е.В. Григорьев,
С.В. Григорьев,
А.И. Грицан,
А.А. Еременко,
Е.Н. Ершов,
М.Н. Замятин,
Г.Е. Иванова,
А.Н. Кузовлев,
А.В. Куликов,
Р.Е. Лахин,
И.Н. Лейдерман,
А.И. Ленькин,
В.А. Мазурок,
Т.С. Мусаева,
Э.М. Николаенко,
Ю.П. Орлов,
С.С. Петриков,
Е.В. Ройтман,
А.
 М. Роненсон,
А.А. Смёткин,
А.А. Соколов,
С.М. Степаненко,
В.В. Субботин,
Н.Д. Ушакова,
В.Э. Хороненко,
С.В. Царенко,
Е.М. Шифман,
Д.Л. Шукевич,
А.В. Щеголев,
А.И. Ярошецкий,
М.Б. Ярустовский,
Анестезиолого-реанимационное обеспечение пациентов с новой коронавирусной инфекцией COVID-19. Методические рекомендации Общероссийской общественной организации «Федерация анестезиологов и реаниматологов»
,
Вестник интенсивной терапии имени А.И. Салтанова: № 1-S (2021): Приложение
М. Роненсон,
А.А. Смёткин,
А.А. Соколов,
С.М. Степаненко,
В.В. Субботин,
Н.Д. Ушакова,
В.Э. Хороненко,
С.В. Царенко,
Е.М. Шифман,
Д.Л. Шукевич,
А.В. Щеголев,
А.И. Ярошецкий,
М.Б. Ярустовский,
Анестезиолого-реанимационное обеспечение пациентов с новой коронавирусной инфекцией COVID-19. Методические рекомендации Общероссийской общественной организации «Федерация анестезиологов и реаниматологов»
,
Вестник интенсивной терапии имени А.И. Салтанова: № 1-S (2021): Приложение
1 2 3 4 > >>
д-р мед. наук, профессор кафедр нервных болезней и анестезиологии-реаниматологии Уральского государственного медицинского университета, Екатеринбург
Up
Уровень сознания — клинические методы
Определение
Нормальное состояние сознания включает либо состояние бодрствования, осознания или бдительности, в котором большинство людей функционируют, когда они не спят, либо одну из признанных стадий нормального сна, из которой человек можно легко разбудить.
Аномальное состояние сознания труднее определить и охарактеризовать, о чем свидетельствует множество терминов, применяемых к измененным состояниям сознания различными наблюдателями. Среди таких терминов: помутнение сознания, спутанность сознания, делирий, летаргия, оглушение, ступор, деменция, гиперсомния, вегетативное состояние, акинетический мутизм, синдром запертости, кома, смерть мозга. Многие из этих терминов означают разные вещи для разных людей и могут оказаться неточными при передаче и записи информации о состоянии сознания пациента. Тем не менее, целесообразно дать как можно более точное определение некоторым терминам.
Помутнение сознания — очень легкая форма измененного психического статуса, при которой у больного наблюдается невнимательность и снижение бодрствования.
Спутанность сознания — это более глубокий дефицит, включающий дезориентацию, замешательство и трудности с выполнением команд.
Летаргия состоит из тяжелой сонливости, при которой пациент может быть разбужен умеренными раздражителями, а затем снова погрузиться в сон.
Оглушение — это состояние, похожее на летаргию, при котором у пациента снижен интерес к окружающему, замедлены реакции на стимуляцию и он склонен спать дольше, чем обычно, с сонливостью между состояниями сна.
Оцепенение означает, что только энергичные и повторяющиеся стимулы могут возбудить человека, и если его не беспокоить, пациент немедленно впадет в состояние невосприимчивости.
Кома — это состояние невозбуждаемой невосприимчивости.
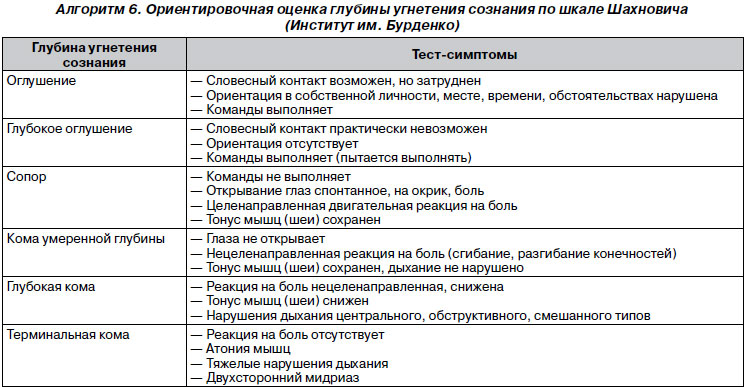
Полезно иметь стандартную шкалу, по которой можно измерять уровни сознания. Это оказывается выгодным по нескольким причинам: улучшается информирование медицинского персонала о неврологическом состоянии пациента; рекомендации по диагностическому и терапевтическому вмешательству в определенных ситуациях могут быть привязаны к уровню сознания; а в некоторых ситуациях приблизительная оценка прогноза может быть сделана частично на основе оценки по шкале. Чтобы такая шкала была полезной, она должна быть простой для изучения, понимания и применения. Подсчет очков должен быть воспроизводим среди наблюдателей. Шкала комы Грейди (2) доказала свою эффективность в этом отношении. Он использовался более 10 лет в больнице Грейди Мемориал в Атланте, штат Джорджия, для измерения уровня сознания пациентов в нейрохирургическом отделении интенсивной терапии и в других местах. Пациент I степени лишь слегка спутан. Пациенту со степенью II требуется легкий болевой раздражитель (например, легкое постукивание острой булавкой по стенке грудной клетки) для соответствующего возбуждения, или он может проявлять воинственность или воинственность. Пациент III степени находится в коматозном состоянии, но адекватно реагирует на сильные болезненные раздражители, такие как давление на грудину или скручивание сосков. Пациенты IV степени неадекватно реагируют либо на декортикацию, либо на децеребрационную позу на такие глубоко болезненные стимулы, а пациенты степени V остаются вялыми при аналогичной стимуляции.
Подсчет очков должен быть воспроизводим среди наблюдателей. Шкала комы Грейди (2) доказала свою эффективность в этом отношении. Он использовался более 10 лет в больнице Грейди Мемориал в Атланте, штат Джорджия, для измерения уровня сознания пациентов в нейрохирургическом отделении интенсивной терапии и в других местах. Пациент I степени лишь слегка спутан. Пациенту со степенью II требуется легкий болевой раздражитель (например, легкое постукивание острой булавкой по стенке грудной клетки) для соответствующего возбуждения, или он может проявлять воинственность или воинственность. Пациент III степени находится в коматозном состоянии, но адекватно реагирует на сильные болезненные раздражители, такие как давление на грудину или скручивание сосков. Пациенты IV степени неадекватно реагируют либо на декортикацию, либо на децеребрационную позу на такие глубоко болезненные стимулы, а пациенты степени V остаются вялыми при аналогичной стимуляции.
Таблица 57.1
Шкала комы Грейди.
Было разработано множество других шкал комы. Большинство из них предназначены для конкретных подгрупп пациентов и предназначены не только для отражения уровня сознания, но и для включения дополнительных данных, чтобы можно было провести более надежные сравнения в исследовательских целях или сделать более надежные прогностические определения. Примером такой шкалы является шкала комы Глазго (). По этой шкале нормальное состояние оценивается в 15 баллов, а по мере ухудшения уровня сознания оценка становится меньше.
Таблица 57.2
Шкала комы Глазго.
Техника
Технику обследования пациента с измененным уровнем сознания можно разделить на три этапа. Во-первых, определить уровень самого сознания. Во-вторых, оценка пациента, тщательный поиск подсказок относительно причины спутанности сознания или комы. В-третьих, это наличие или отсутствие очаговости расстройства, как с точки зрения уровня дисфункции рострокаудальной нервной оси, так и специфического вовлечения структур коры или ствола мозга.
После того, как врач убедится в отсутствии неотложной угрозы жизни, такой как обструкция дыхательных путей или шок, обследование начинается с наблюдения за пациентом. Каково положение больного? Есть ли у пациента одна или несколько конечностей, расположенных необычным образом, что может свидетельствовать о параличе или спастичности? Глаза открыты или закрыты? Признает ли человек ваше присутствие или не обращает на него внимания? Если пациент в сознании, признает присутствие исследователя, хорошо ориентируется во времени и месте и не смущается при общих расспросах, то уровень сознания можно считать нормальным. Таким образом, человек может иметь нормальный уровень сознания, но при этом иметь субнормальные интеллектуальные способности, иметь очаговый неврологический дефицит, такой как афазия или гемипарез, или демонстрировать ненормальное содержание мыслей, как у больного шизофренией.
При произнесении имени больного нормальным тоном голоса или если при попытке простого разговора отмечается, что человек растерян, сонлив или безразличен, существует ненормальный уровень сознания. О людях, которые узнающе реагируют, когда их зовут по имени, и не впадают в сон, если их не беспокоить, можно сказать, что они находятся в коме I степени. Если изменение уровня сознания более серьезное, так что человек впадает в сон, когда его не беспокоят, и пробуждается только при легком постукивании булавкой по стенке грудной клетки, степень комы — II. В эту категорию также входят пациенты с органической дезориентацией, агрессивностью и отказом от сотрудничества (что можно увидеть в различных состояниях интоксикации) или молодые люди с умеренно тяжелой черепно-мозговой травмой.
О людях, которые узнающе реагируют, когда их зовут по имени, и не впадают в сон, если их не беспокоить, можно сказать, что они находятся в коме I степени. Если изменение уровня сознания более серьезное, так что человек впадает в сон, когда его не беспокоят, и пробуждается только при легком постукивании булавкой по стенке грудной клетки, степень комы — II. В эту категорию также входят пациенты с органической дезориентацией, агрессивностью и отказом от сотрудничества (что можно увидеть в различных состояниях интоксикации) или молодые люди с умеренно тяжелой черепно-мозговой травмой.
Если такие попытки, как произнесение имени пациента нормальным тоном голоса или легкое прокалывание кожи на грудной стенке булавкой, не дают ответа, исследователь должен выбрать более глубокий болевой раздражитель. Я предпочитаю щипок или легкий поворот соска. Другие варианты включают давление на грудину, которое может быть применено кулаком, или сдавливание ногтевого ложа. Небольшие периареолярные кровоподтеки от повторяющегося скручивания сосков гораздо менее проблематичны для выздоравливающего пациента, чем хронически болезненные поднадкостничные или подногтевые кровоизлияния при последних вариантах. Ни в коем случае нельзя применять такой болевой раздражитель, как промывание ушей ледяной водой, пока не будет известно состояние внутричерепного давления. Затем отмечают реакцию пациента на глубокий болевой раздражитель. О пациенте, который вздрагивает и/или пытается соответствующим образом отразить глубокую боль, можно сказать, что он находится в коме III степени.
Ни в коем случае нельзя применять такой болевой раздражитель, как промывание ушей ледяной водой, пока не будет известно состояние внутричерепного давления. Затем отмечают реакцию пациента на глубокий болевой раздражитель. О пациенте, который вздрагивает и/или пытается соответствующим образом отразить глубокую боль, можно сказать, что он находится в коме III степени.
Однако глубокая болевая стимуляция может привести к аномальным постуральным рефлексам, как односторонним, так и двусторонним. Двумя наиболее распространенными являются декортикационная и децеребрационная поза. В обоих состояниях нижняя конечность демонстрирует разгибание в колене, внутреннюю ротацию и подошвенное сгибание в лодыжке. При декоративной позе верхняя конечность удерживается приведенной в плечевом суставе и согнутой в локтевом, лучезапястном и пястно-фаланговых суставах. В децеребрированном состоянии верхняя конечность приведена в плече, жестко выпрямлена и ротирована внутрь в локтевом суставе. В любом случае пациент, проявляющий такую позу в ответ на глубокую боль, оценивается как кома IV степени. Пациент, сохраняющий состояние вялой невосприимчивости, несмотря на глубокую болевую стимуляцию, находится в коме V степени.
Пациент, сохраняющий состояние вялой невосприимчивости, несмотря на глубокую болевую стимуляцию, находится в коме V степени.
После того, как уровень сознания определен, следует тщательно проверить намеки на причину изменения уровня сознания. В большинстве случаев анамнез (который можно получить от пациента или его сопровождающих или из доступных медицинских карт) более ценен, чем обследование. Однако история не всегда доступна, и во всех случаях требуется тщательное изучение. Жизненно важные признаки могут явно свидетельствовать об инфекции, гипертонии, шоке или повышенном внутричерепном давлении с брадикардией. Есть ли признаки травмы головы или другого места? Тщательно осмотрите кожу головы на наличие ссадин или ушибов, и если видна кровь, объясните причину, даже если для этого придется сбрить часть кожи головы. Имеются ли периорбитальные или ретроаурикулярные экхимозы или кровь за барабанной перепонкой, что свидетельствует о переломе основания черепа? Есть ли отек диска зрительного нерва или внутриглазное кровоизлияние? Конъюнктива иктерична, печень увеличена или у больного астериксис? Являются ли губы или ногтевые ложа обесцвеченными или бледными, что свидетельствует об анемии или легочной дисфункции? Ригидность шеи — предупреждение о менингите или субарахноидальном кровоизлиянии. Есть ли что-нибудь, что указывает на интоксикацию наркотиками или ядами, например, необычный запах изо рта или тела или суженные зрачки?
Есть ли что-нибудь, что указывает на интоксикацию наркотиками или ядами, например, необычный запах изо рта или тела или суженные зрачки?
Следующим шагом является попытка локализовать проблему, которая приводит к изменению сознания, во-первых, пытаясь локализовать дисфункцию на уровне рострокаудальной нервной оси, а во-вторых, путем поиска очаговых признаков, таких как специфический дефицит черепных нервов, аномальные рефлексы. или двигательная асимметрия.
Уровень сознания в определенной степени определяет уровень функциональных нарушений в пределах оси нерва. Пациент, который квалифицируется как степень I или II, имеет корковую или диэнцефальную дисфункцию. У пациента III степени имеется физиологическая дисфункция над средним мозгом. Кома IV степени указывает на дисфункцию выше уровня ножки мозга или моста, а при коме V степени может работать только продолговатый мозг. Наблюдение за паттерном дыхания может еще больше подтвердить впечатление исследователя о дисфункциональном уровне (). Дыхание Чейна-Стокса означает проблемы в промежуточном мозге или выше; центральная нейрогенная гипервентиляция (встречается редко) указывает на трудности в верхней части среднего мозга; апнейстическое дыхание предполагает функциональный дефицит моста; а атаксический паттерн дыхания предполагает дорсомедиальную дисфункцию мозгового вещества. Для документирования таких изменений необходимо наблюдение за частотой, характером и глубиной дыхания в течение как минимум нескольких минут. Как и дыхательные паттерны, размер и реактивность зрачков могут быть использованы для дальнейшего подтверждения уровня дисфункции внутри оси головного мозга (11). Маленькие реактивные зрачки предполагают диэнцефальную локализацию, часто на метаболической основе. Большие зрачки, которые автоматически расширяются и сужаются (гиппус), но не реагируют на прямой световой раздражитель, указывают на тектальное поражение. Фиксированные зрачки в среднем положении располагаются в среднем мозге. Двусторонние суженные зрачки указывают на проблемы с мостом.
Дыхание Чейна-Стокса означает проблемы в промежуточном мозге или выше; центральная нейрогенная гипервентиляция (встречается редко) указывает на трудности в верхней части среднего мозга; апнейстическое дыхание предполагает функциональный дефицит моста; а атаксический паттерн дыхания предполагает дорсомедиальную дисфункцию мозгового вещества. Для документирования таких изменений необходимо наблюдение за частотой, характером и глубиной дыхания в течение как минимум нескольких минут. Как и дыхательные паттерны, размер и реактивность зрачков могут быть использованы для дальнейшего подтверждения уровня дисфункции внутри оси головного мозга (11). Маленькие реактивные зрачки предполагают диэнцефальную локализацию, часто на метаболической основе. Большие зрачки, которые автоматически расширяются и сужаются (гиппус), но не реагируют на прямой световой раздражитель, указывают на тектальное поражение. Фиксированные зрачки в среднем положении располагаются в среднем мозге. Двусторонние суженные зрачки указывают на проблемы с мостом.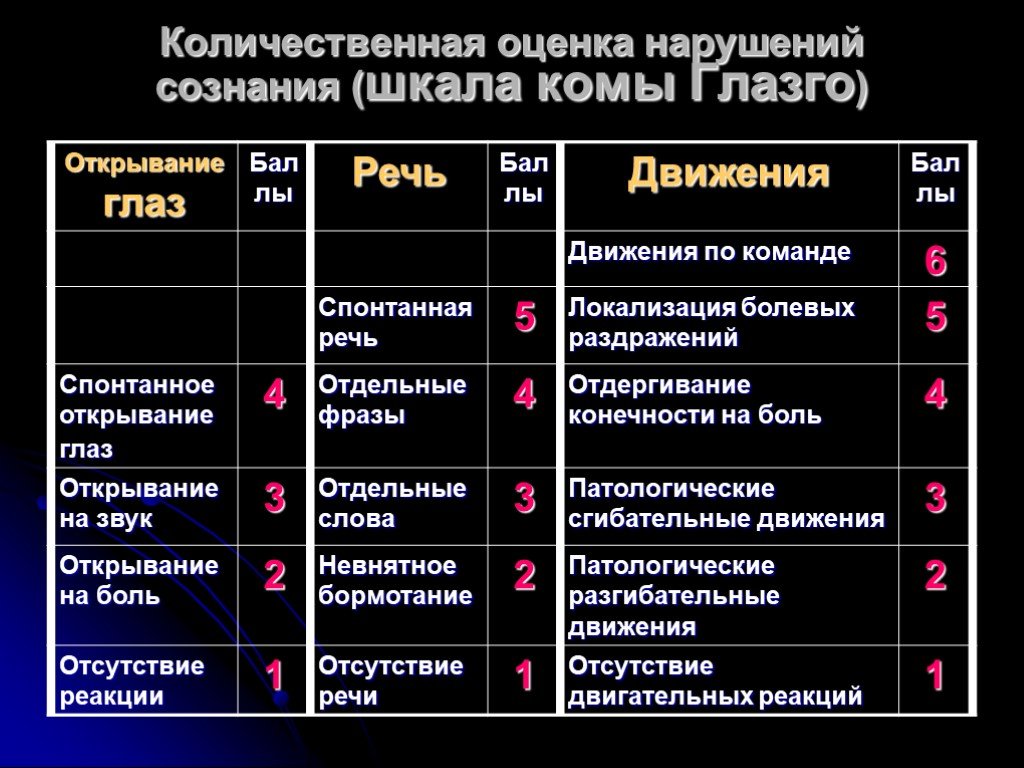
Таблица 57.3
Некоторые аномальные формы дыхания, обнаруживаемые у коматозных пациентов.
Таблица 57.4
Возможные формы зрачка у коматозных пациентов.
Исследование так называемых стволовых рефлексов имеет первостепенное значение при обследовании пациента в состоянии комы III, IV или V степени (). Все полагаются на целостность центров моста или дорсальной части среднего мозга. Как подчеркивалось ранее, калорический тест с холодной водой не следует проводить до тех пор, пока не будет известно состояние внутричерепного давления пациента. Орошение барабанной перепонки ледяной водой вызывает такую боль, что реакции Вальсальвы у пациента может быть достаточно, чтобы инициировать грыжу в и без того напряженной ситуации заметного повышения внутричерепного давления. Предлагаемые методы проверки этих рефлексов описаны в .
Таблица 57.5
Рефлексы ствола мозга.
Дальнейшее обследование может быть полезным для выявления таких признаков, как одностороннее расширение зрачка, фокальная недостаточность черепных нервов, асимметрия движений, свидетельствующая о гемипарезе, аномальные движения, свидетельствующие о судорожной активности, рефлекторная асимметрия или фокальная сенсорная аномалия, которые помогут в дальнейшем локализовать очаг поражения в центральной нервной системе. Конкретные методы такого обследования описаны в другом месте.
Конкретные методы такого обследования описаны в другом месте.
Основы науки
Точные связи нейронов, которые модулируют бдительность, бодрствование, нормальный сон и сонливость, точно не определены. Отдельная группа нейронов, ретикулярная формация, расположена в перивентрикулярных областях среднего мозга, моста и продолговатого мозга. Помимо модуляции различных взаимосвязанных путей в стволе мозга, эта группа нейронов связана с уровнями бдительности и бодрствования. Предполагается, что от этой ретикулярной формации исходит диффузная группа нейронных связей, проецирующихся вверх по среднему мозгу в таламические структуры, а затем в кору. Эта система называется восходящей ретикулярной активирующей системой (ВРАС). ARAS получает информацию от всех сенсорных систем, а эфферентные связи обширны. Считается, что эта система отвечает за модуляцию бдительности и сна. Таким образом, любое нарушение этой системы может привести к изменению уровня сознания (или к нарушениям цикла сна).
Механизмы, вызывающие дисфункцию дуги ARAS, различаются и сильно зависят от этиологии заболевания. В некоторых случаях может быть более одного фактора, способствующего ухудшению уровня сознания. Например, метаболические и токсические заболевания обычно вызывают ступор или кому, влияя на метаболизм нейронов или изменяя передачу нейронов. В таких ситуациях дисфункция обычно возникает упорядоченным рострокаудальным образом, начиная с корковой дисфункции и последовательно вовлекая промежуточный мозг, средний мозг, мост и продолговатый мозг (такая прогрессия характерна для индукции и поддержания общей анестезии). На раннем этапе, при поражении коры, могут возникать судороги или другие аномальные модели движений, которые модулируются корой (например, миоклонус).
Необычно, чтобы супратенториальное объемное образование приводило к значительному изменению уровня сознания, если только оно не было достаточно большим или не затрагивало оба полушария. Наоборот, прогрессирующий ступор или кома при таком поражении могут быть отнесены к отдельному физиологическому процессу на уровне ствола мозга или к вторичным воздействиям на ствол мозга смещений и грыж. Примером первого может быть ассоциация посттравматической супратенториальной субдуральной гематомы с растяжением аксонов и разрывом на уровне ствола мозга. Последнее лучше всего иллюстрируется кратким описанием транстенториальной грыжи и ее последствий. Когда супратенториальное объемное образование становится достаточно большим, чтобы сместить медиальную часть височной доли над тенториальным краем, у пациента может развиться ипсилатеральный частичный паралич третьего нерва, характеризующийся расширением зрачка и птозом, и, возможно, гомонимная гемианопсия из-за затылочной ишемии из-за компрессии. ипсилатеральной задней мозговой артерии по тенториальному краю. Поскольку ствол мозга скручивается и искривляется в пределах тенториального отверстия, в нем могут развиваться небольшие участки кровоизлияния или ишемии, что приводит к изменениям уровня сознания.
Примером первого может быть ассоциация посттравматической супратенториальной субдуральной гематомы с растяжением аксонов и разрывом на уровне ствола мозга. Последнее лучше всего иллюстрируется кратким описанием транстенториальной грыжи и ее последствий. Когда супратенториальное объемное образование становится достаточно большим, чтобы сместить медиальную часть височной доли над тенториальным краем, у пациента может развиться ипсилатеральный частичный паралич третьего нерва, характеризующийся расширением зрачка и птозом, и, возможно, гомонимная гемианопсия из-за затылочной ишемии из-за компрессии. ипсилатеральной задней мозговой артерии по тенториальному краю. Поскольку ствол мозга скручивается и искривляется в пределах тенториального отверстия, в нем могут развиваться небольшие участки кровоизлияния или ишемии, что приводит к изменениям уровня сознания.
Массовые поражения ствола головного мозга вызывают кому вследствие прямого воздействия на ретикулярную формацию. Повреждения мозжечка могут вызывать кому из-за вторичной компрессии ствола мозга.
Клиническое значение
При обследовании пациента с изменением уровня сознания клиницист должен в первую очередь помнить о наиболее частых причинах комы. Лидируют в списке различные метаболические и токсические нарушения головного мозга, такие как нарушения кислотно-щелочного равновесия, нарушения обмена кислорода или глюкозы, уремическая и печеночная энцефалопатия, передозировка лекарств и отравление. Эпилепсия и различные постсудорожные состояния могут проявляться измененным сознанием. Цереброваскулярные расстройства, такие как ишемический или эмболический инсульт, внутримозговое или субарахноидальное кровоизлияние, также являются частыми причинами ступора или комы. Причиной может быть инфекция (менингит, абсцесс головного мозга или энцефалит). Внутричерепные последствия черепно-мозговой травмы часто приводят к изменению сознания, как и опухоли головного мозга, как первичные, так и метастатические. Иногда могут действовать две или более этиологии; например, алкоголик в коме II степени с повышенным уровнем алкоголя в крови и субдуральной гематомой.
Следовательно, анамнез важен для диагностики причин измененных уровней сознания. Знание временного хода и последовательности развития симптомов или наличия сопутствующих болезненных состояний является наиболее полезным.
Применяя систематический подход к оценке пациента, находящегося в спутанном, оглушенном или коматозном состоянии, можно сделать много выводов относительно возможной этиологии. Сначала определяют уровень комы, затем ищут физические признаки, которые могут указывать на причины, а затем дополнительно локализуют уровень дисфункции в пределах нервной оси. Информация, собранная в ходе такой оценки, послужит для адаптации последующих диагностических и терапевтических шагов.
Ссылки
Fisher CM. Неврологическое обследование коматозного больного. Акта Нейрол Сканд. 1969; 45 (Приложение 36): 1–56. [PubMed: 5781179]
Дженнет Б., Бонд М. Оценка исхода после тяжелого повреждения головного мозга: практическая шкала. Ланцет.
 1975; 1: 480–84. [PubMed: 46957]
1975; 1: 480–84. [PubMed: 46957]Плам Ф., Познер Дж.Б. Диагностика ступора и комы, 3-е изд. Филадельфия: Ф. А. Дэвис, 1980.
Уровень сознания — клинические методы
Определение
Нормальное состояние сознания включает либо состояние бодрствования, осознания или бдительности, в котором функционирует большинство людей, когда они не спят, либо одну из признанных стадий нормального сна, от которой человека можно легко разбудить.
Аномальное состояние сознания труднее определить и охарактеризовать, о чем свидетельствует множество терминов, применяемых к измененным состояниям сознания различными наблюдателями. Среди таких терминов: помутнение сознания, спутанность сознания, делирий, летаргия, оглушение, ступор, деменция, гиперсомния, вегетативное состояние, акинетический мутизм, синдром запертости, кома, смерть мозга. Многие из этих терминов означают разные вещи для разных людей и могут оказаться неточными при передаче и записи информации о состоянии сознания пациента. Тем не менее, целесообразно дать как можно более точное определение некоторым терминам.
Тем не менее, целесообразно дать как можно более точное определение некоторым терминам.
Помутнение сознания — очень легкая форма измененного психического статуса, при которой у больного наблюдается невнимательность и снижение бодрствования.
Спутанность сознания — это более глубокий дефицит, включающий дезориентацию, замешательство и трудности с выполнением команд.
Летаргия состоит из тяжелой сонливости, при которой пациент может быть разбужен умеренными раздражителями, а затем снова погрузиться в сон.
Оглушение — это состояние, похожее на летаргию, при котором у пациента снижен интерес к окружающему, замедлены реакции на стимуляцию и он склонен спать дольше, чем обычно, с сонливостью между состояниями сна.
Оцепенение означает, что только энергичные и повторяющиеся стимулы могут возбудить человека, и если его не беспокоить, пациент немедленно впадет в состояние невосприимчивости.
Кома — это состояние невозбуждаемой невосприимчивости.
Полезно иметь стандартную шкалу, по которой можно измерять уровни сознания. Это оказывается выгодным по нескольким причинам: улучшается информирование медицинского персонала о неврологическом состоянии пациента; рекомендации по диагностическому и терапевтическому вмешательству в определенных ситуациях могут быть привязаны к уровню сознания; а в некоторых ситуациях приблизительная оценка прогноза может быть сделана частично на основе оценки по шкале. Чтобы такая шкала была полезной, она должна быть простой для изучения, понимания и применения. Подсчет очков должен быть воспроизводим среди наблюдателей. Шкала комы Грейди (2) доказала свою эффективность в этом отношении. Он использовался более 10 лет в больнице Грейди Мемориал в Атланте, штат Джорджия, для измерения уровня сознания пациентов в нейрохирургическом отделении интенсивной терапии и в других местах. Пациент I степени лишь слегка спутан. Пациенту со степенью II требуется легкий болевой раздражитель (например, легкое постукивание острой булавкой по стенке грудной клетки) для соответствующего возбуждения, или он может проявлять воинственность или воинственность. Пациент III степени находится в коматозном состоянии, но адекватно реагирует на сильные болезненные раздражители, такие как давление на грудину или скручивание сосков. Пациенты IV степени неадекватно реагируют либо на декортикацию, либо на децеребрационную позу на такие глубоко болезненные стимулы, а пациенты степени V остаются вялыми при аналогичной стимуляции.
Пациент III степени находится в коматозном состоянии, но адекватно реагирует на сильные болезненные раздражители, такие как давление на грудину или скручивание сосков. Пациенты IV степени неадекватно реагируют либо на декортикацию, либо на децеребрационную позу на такие глубоко болезненные стимулы, а пациенты степени V остаются вялыми при аналогичной стимуляции.
Таблица 57.1
Шкала комы Грейди.
Было разработано множество других шкал комы. Большинство из них предназначены для конкретных подгрупп пациентов и предназначены не только для отражения уровня сознания, но и для включения дополнительных данных, чтобы можно было провести более надежные сравнения в исследовательских целях или сделать более надежные прогностические определения. Примером такой шкалы является шкала комы Глазго (). По этой шкале нормальное состояние оценивается в 15 баллов, а по мере ухудшения уровня сознания оценка становится меньше.
Таблица 57.2
Шкала комы Глазго.
Техника
Технику обследования пациента с измененным уровнем сознания можно разделить на три этапа. Во-первых, определить уровень самого сознания. Во-вторых, оценка пациента, тщательный поиск подсказок относительно причины спутанности сознания или комы. В-третьих, это наличие или отсутствие очаговости расстройства, как с точки зрения уровня дисфункции рострокаудальной нервной оси, так и специфического вовлечения структур коры или ствола мозга.
Во-первых, определить уровень самого сознания. Во-вторых, оценка пациента, тщательный поиск подсказок относительно причины спутанности сознания или комы. В-третьих, это наличие или отсутствие очаговости расстройства, как с точки зрения уровня дисфункции рострокаудальной нервной оси, так и специфического вовлечения структур коры или ствола мозга.
После того, как врач убедится в отсутствии неотложной угрозы жизни, такой как обструкция дыхательных путей или шок, обследование начинается с наблюдения за пациентом. Каково положение больного? Есть ли у пациента одна или несколько конечностей, расположенных необычным образом, что может свидетельствовать о параличе или спастичности? Глаза открыты или закрыты? Признает ли человек ваше присутствие или не обращает на него внимания? Если пациент в сознании, признает присутствие исследователя, хорошо ориентируется во времени и месте и не смущается при общих расспросах, то уровень сознания можно считать нормальным. Таким образом, человек может иметь нормальный уровень сознания, но при этом иметь субнормальные интеллектуальные способности, иметь очаговый неврологический дефицит, такой как афазия или гемипарез, или демонстрировать ненормальное содержание мыслей, как у больного шизофренией.
При произнесении имени больного нормальным тоном голоса или если при попытке простого разговора отмечается, что человек растерян, сонлив или безразличен, существует ненормальный уровень сознания. О людях, которые узнающе реагируют, когда их зовут по имени, и не впадают в сон, если их не беспокоить, можно сказать, что они находятся в коме I степени. Если изменение уровня сознания более серьезное, так что человек впадает в сон, когда его не беспокоят, и пробуждается только при легком постукивании булавкой по стенке грудной клетки, степень комы — II. В эту категорию также входят пациенты с органической дезориентацией, агрессивностью и отказом от сотрудничества (что можно увидеть в различных состояниях интоксикации) или молодые люди с умеренно тяжелой черепно-мозговой травмой.
Если такие попытки, как произнесение имени пациента нормальным тоном голоса или легкое прокалывание кожи на грудной стенке булавкой, не дают ответа, исследователь должен выбрать более глубокий болевой раздражитель. Я предпочитаю щипок или легкий поворот соска. Другие варианты включают давление на грудину, которое может быть применено кулаком, или сдавливание ногтевого ложа. Небольшие периареолярные кровоподтеки от повторяющегося скручивания сосков гораздо менее проблематичны для выздоравливающего пациента, чем хронически болезненные поднадкостничные или подногтевые кровоизлияния при последних вариантах. Ни в коем случае нельзя применять такой болевой раздражитель, как промывание ушей ледяной водой, пока не будет известно состояние внутричерепного давления. Затем отмечают реакцию пациента на глубокий болевой раздражитель. О пациенте, который вздрагивает и/или пытается соответствующим образом отразить глубокую боль, можно сказать, что он находится в коме III степени.
Я предпочитаю щипок или легкий поворот соска. Другие варианты включают давление на грудину, которое может быть применено кулаком, или сдавливание ногтевого ложа. Небольшие периареолярные кровоподтеки от повторяющегося скручивания сосков гораздо менее проблематичны для выздоравливающего пациента, чем хронически болезненные поднадкостничные или подногтевые кровоизлияния при последних вариантах. Ни в коем случае нельзя применять такой болевой раздражитель, как промывание ушей ледяной водой, пока не будет известно состояние внутричерепного давления. Затем отмечают реакцию пациента на глубокий болевой раздражитель. О пациенте, который вздрагивает и/или пытается соответствующим образом отразить глубокую боль, можно сказать, что он находится в коме III степени.
Однако глубокая болевая стимуляция может привести к аномальным постуральным рефлексам, как односторонним, так и двусторонним. Двумя наиболее распространенными являются декортикационная и децеребрационная поза. В обоих состояниях нижняя конечность демонстрирует разгибание в колене, внутреннюю ротацию и подошвенное сгибание в лодыжке. При декоративной позе верхняя конечность удерживается приведенной в плечевом суставе и согнутой в локтевом, лучезапястном и пястно-фаланговых суставах. В децеребрированном состоянии верхняя конечность приведена в плече, жестко выпрямлена и ротирована внутрь в локтевом суставе. В любом случае пациент, проявляющий такую позу в ответ на глубокую боль, оценивается как кома IV степени. Пациент, сохраняющий состояние вялой невосприимчивости, несмотря на глубокую болевую стимуляцию, находится в коме V степени.
При декоративной позе верхняя конечность удерживается приведенной в плечевом суставе и согнутой в локтевом, лучезапястном и пястно-фаланговых суставах. В децеребрированном состоянии верхняя конечность приведена в плече, жестко выпрямлена и ротирована внутрь в локтевом суставе. В любом случае пациент, проявляющий такую позу в ответ на глубокую боль, оценивается как кома IV степени. Пациент, сохраняющий состояние вялой невосприимчивости, несмотря на глубокую болевую стимуляцию, находится в коме V степени.
После того, как уровень сознания определен, следует тщательно проверить намеки на причину изменения уровня сознания. В большинстве случаев анамнез (который можно получить от пациента или его сопровождающих или из доступных медицинских карт) более ценен, чем обследование. Однако история не всегда доступна, и во всех случаях требуется тщательное изучение. Жизненно важные признаки могут явно свидетельствовать об инфекции, гипертонии, шоке или повышенном внутричерепном давлении с брадикардией. Есть ли признаки травмы головы или другого места? Тщательно осмотрите кожу головы на наличие ссадин или ушибов, и если видна кровь, объясните причину, даже если для этого придется сбрить часть кожи головы. Имеются ли периорбитальные или ретроаурикулярные экхимозы или кровь за барабанной перепонкой, что свидетельствует о переломе основания черепа? Есть ли отек диска зрительного нерва или внутриглазное кровоизлияние? Конъюнктива иктерична, печень увеличена или у больного астериксис? Являются ли губы или ногтевые ложа обесцвеченными или бледными, что свидетельствует об анемии или легочной дисфункции? Ригидность шеи — предупреждение о менингите или субарахноидальном кровоизлиянии. Есть ли что-нибудь, что указывает на интоксикацию наркотиками или ядами, например, необычный запах изо рта или тела или суженные зрачки?
Есть ли признаки травмы головы или другого места? Тщательно осмотрите кожу головы на наличие ссадин или ушибов, и если видна кровь, объясните причину, даже если для этого придется сбрить часть кожи головы. Имеются ли периорбитальные или ретроаурикулярные экхимозы или кровь за барабанной перепонкой, что свидетельствует о переломе основания черепа? Есть ли отек диска зрительного нерва или внутриглазное кровоизлияние? Конъюнктива иктерична, печень увеличена или у больного астериксис? Являются ли губы или ногтевые ложа обесцвеченными или бледными, что свидетельствует об анемии или легочной дисфункции? Ригидность шеи — предупреждение о менингите или субарахноидальном кровоизлиянии. Есть ли что-нибудь, что указывает на интоксикацию наркотиками или ядами, например, необычный запах изо рта или тела или суженные зрачки?
Следующим шагом является попытка локализовать проблему, которая приводит к изменению сознания, во-первых, пытаясь локализовать дисфункцию на уровне рострокаудальной нервной оси, а во-вторых, путем поиска очаговых признаков, таких как специфический дефицит черепных нервов, аномальные рефлексы. или двигательная асимметрия.
или двигательная асимметрия.
Уровень сознания в определенной степени определяет уровень функциональных нарушений в пределах оси нерва. Пациент, который квалифицируется как степень I или II, имеет корковую или диэнцефальную дисфункцию. У пациента III степени имеется физиологическая дисфункция над средним мозгом. Кома IV степени указывает на дисфункцию выше уровня ножки мозга или моста, а при коме V степени может работать только продолговатый мозг. Наблюдение за паттерном дыхания может еще больше подтвердить впечатление исследователя о дисфункциональном уровне (). Дыхание Чейна-Стокса означает проблемы в промежуточном мозге или выше; центральная нейрогенная гипервентиляция (встречается редко) указывает на трудности в верхней части среднего мозга; апнейстическое дыхание предполагает функциональный дефицит моста; а атаксический паттерн дыхания предполагает дорсомедиальную дисфункцию мозгового вещества. Для документирования таких изменений необходимо наблюдение за частотой, характером и глубиной дыхания в течение как минимум нескольких минут. Как и дыхательные паттерны, размер и реактивность зрачков могут быть использованы для дальнейшего подтверждения уровня дисфункции внутри оси головного мозга (11). Маленькие реактивные зрачки предполагают диэнцефальную локализацию, часто на метаболической основе. Большие зрачки, которые автоматически расширяются и сужаются (гиппус), но не реагируют на прямой световой раздражитель, указывают на тектальное поражение. Фиксированные зрачки в среднем положении располагаются в среднем мозге. Двусторонние суженные зрачки указывают на проблемы с мостом.
Как и дыхательные паттерны, размер и реактивность зрачков могут быть использованы для дальнейшего подтверждения уровня дисфункции внутри оси головного мозга (11). Маленькие реактивные зрачки предполагают диэнцефальную локализацию, часто на метаболической основе. Большие зрачки, которые автоматически расширяются и сужаются (гиппус), но не реагируют на прямой световой раздражитель, указывают на тектальное поражение. Фиксированные зрачки в среднем положении располагаются в среднем мозге. Двусторонние суженные зрачки указывают на проблемы с мостом.
Таблица 57.3
Некоторые аномальные формы дыхания, обнаруживаемые у коматозных пациентов.
Таблица 57.4
Возможные формы зрачка у коматозных пациентов.
Исследование так называемых стволовых рефлексов имеет первостепенное значение при обследовании пациента в состоянии комы III, IV или V степени (). Все полагаются на целостность центров моста или дорсальной части среднего мозга. Как подчеркивалось ранее, калорический тест с холодной водой не следует проводить до тех пор, пока не будет известно состояние внутричерепного давления пациента. Орошение барабанной перепонки ледяной водой вызывает такую боль, что реакции Вальсальвы у пациента может быть достаточно, чтобы инициировать грыжу в и без того напряженной ситуации заметного повышения внутричерепного давления. Предлагаемые методы проверки этих рефлексов описаны в .
Орошение барабанной перепонки ледяной водой вызывает такую боль, что реакции Вальсальвы у пациента может быть достаточно, чтобы инициировать грыжу в и без того напряженной ситуации заметного повышения внутричерепного давления. Предлагаемые методы проверки этих рефлексов описаны в .
Таблица 57.5
Рефлексы ствола мозга.
Дальнейшее обследование может быть полезным для выявления таких признаков, как одностороннее расширение зрачка, фокальная недостаточность черепных нервов, асимметрия движений, свидетельствующая о гемипарезе, аномальные движения, свидетельствующие о судорожной активности, рефлекторная асимметрия или фокальная сенсорная аномалия, которые помогут в дальнейшем локализовать очаг поражения в центральной нервной системе. Конкретные методы такого обследования описаны в другом месте.
Основы науки
Точные связи нейронов, которые модулируют бдительность, бодрствование, нормальный сон и сонливость, точно не определены. Отдельная группа нейронов, ретикулярная формация, расположена в перивентрикулярных областях среднего мозга, моста и продолговатого мозга. Помимо модуляции различных взаимосвязанных путей в стволе мозга, эта группа нейронов связана с уровнями бдительности и бодрствования. Предполагается, что от этой ретикулярной формации исходит диффузная группа нейронных связей, проецирующихся вверх по среднему мозгу в таламические структуры, а затем в кору. Эта система называется восходящей ретикулярной активирующей системой (ВРАС). ARAS получает информацию от всех сенсорных систем, а эфферентные связи обширны. Считается, что эта система отвечает за модуляцию бдительности и сна. Таким образом, любое нарушение этой системы может привести к изменению уровня сознания (или к нарушениям цикла сна).
Помимо модуляции различных взаимосвязанных путей в стволе мозга, эта группа нейронов связана с уровнями бдительности и бодрствования. Предполагается, что от этой ретикулярной формации исходит диффузная группа нейронных связей, проецирующихся вверх по среднему мозгу в таламические структуры, а затем в кору. Эта система называется восходящей ретикулярной активирующей системой (ВРАС). ARAS получает информацию от всех сенсорных систем, а эфферентные связи обширны. Считается, что эта система отвечает за модуляцию бдительности и сна. Таким образом, любое нарушение этой системы может привести к изменению уровня сознания (или к нарушениям цикла сна).
Механизмы, вызывающие дисфункцию дуги ARAS, различаются и сильно зависят от этиологии заболевания. В некоторых случаях может быть более одного фактора, способствующего ухудшению уровня сознания. Например, метаболические и токсические заболевания обычно вызывают ступор или кому, влияя на метаболизм нейронов или изменяя передачу нейронов. В таких ситуациях дисфункция обычно возникает упорядоченным рострокаудальным образом, начиная с корковой дисфункции и последовательно вовлекая промежуточный мозг, средний мозг, мост и продолговатый мозг (такая прогрессия характерна для индукции и поддержания общей анестезии). На раннем этапе, при поражении коры, могут возникать судороги или другие аномальные модели движений, которые модулируются корой (например, миоклонус).
На раннем этапе, при поражении коры, могут возникать судороги или другие аномальные модели движений, которые модулируются корой (например, миоклонус).
Необычно, чтобы супратенториальное объемное образование приводило к значительному изменению уровня сознания, если только оно не было достаточно большим или не затрагивало оба полушария. Наоборот, прогрессирующий ступор или кома при таком поражении могут быть отнесены к отдельному физиологическому процессу на уровне ствола мозга или к вторичным воздействиям на ствол мозга смещений и грыж. Примером первого может быть ассоциация посттравматической супратенториальной субдуральной гематомы с растяжением аксонов и разрывом на уровне ствола мозга. Последнее лучше всего иллюстрируется кратким описанием транстенториальной грыжи и ее последствий. Когда супратенториальное объемное образование становится достаточно большим, чтобы сместить медиальную часть височной доли над тенториальным краем, у пациента может развиться ипсилатеральный частичный паралич третьего нерва, характеризующийся расширением зрачка и птозом, и, возможно, гомонимная гемианопсия из-за затылочной ишемии из-за компрессии. ипсилатеральной задней мозговой артерии по тенториальному краю. Поскольку ствол мозга скручивается и искривляется в пределах тенториального отверстия, в нем могут развиваться небольшие участки кровоизлияния или ишемии, что приводит к изменениям уровня сознания.
ипсилатеральной задней мозговой артерии по тенториальному краю. Поскольку ствол мозга скручивается и искривляется в пределах тенториального отверстия, в нем могут развиваться небольшие участки кровоизлияния или ишемии, что приводит к изменениям уровня сознания.
Массовые поражения ствола головного мозга вызывают кому вследствие прямого воздействия на ретикулярную формацию. Повреждения мозжечка могут вызывать кому из-за вторичной компрессии ствола мозга.
Клиническое значение
При обследовании пациента с изменением уровня сознания клиницист должен в первую очередь помнить о наиболее частых причинах комы. Лидируют в списке различные метаболические и токсические нарушения головного мозга, такие как нарушения кислотно-щелочного равновесия, нарушения обмена кислорода или глюкозы, уремическая и печеночная энцефалопатия, передозировка лекарств и отравление. Эпилепсия и различные постсудорожные состояния могут проявляться измененным сознанием. Цереброваскулярные расстройства, такие как ишемический или эмболический инсульт, внутримозговое или субарахноидальное кровоизлияние, также являются частыми причинами ступора или комы. Причиной может быть инфекция (менингит, абсцесс головного мозга или энцефалит). Внутричерепные последствия черепно-мозговой травмы часто приводят к изменению сознания, как и опухоли головного мозга, как первичные, так и метастатические. Иногда могут действовать две или более этиологии; например, алкоголик в коме II степени с повышенным уровнем алкоголя в крови и субдуральной гематомой.
Причиной может быть инфекция (менингит, абсцесс головного мозга или энцефалит). Внутричерепные последствия черепно-мозговой травмы часто приводят к изменению сознания, как и опухоли головного мозга, как первичные, так и метастатические. Иногда могут действовать две или более этиологии; например, алкоголик в коме II степени с повышенным уровнем алкоголя в крови и субдуральной гематомой.
Следовательно, анамнез важен для диагностики причин измененных уровней сознания. Знание временного хода и последовательности развития симптомов или наличия сопутствующих болезненных состояний является наиболее полезным.
Применяя систематический подход к оценке пациента, находящегося в спутанном, оглушенном или коматозном состоянии, можно сделать много выводов относительно возможной этиологии. Сначала определяют уровень комы, затем ищут физические признаки, которые могут указывать на причины, а затем дополнительно локализуют уровень дисфункции в пределах нервной оси. Информация, собранная в ходе такой оценки, послужит для адаптации последующих диагностических и терапевтических шагов.
