Особенности жизнедеятельности ребёнка с хроническим соматическим заболеванием высокого витального риска Текст научной статьи по специальности «Науки о здоровье»
УДК 61:159.922.73 © Зайцева А.Э., 2015 ОСОБЕННОСТИ ЖИЗНЕДЕЯТЕЛЬНОСТИ РЕБЁНКА С ХРОНИЧЕСКИМ СОМАТИЧЕСКИМ ЗАБОЛЕВАНИЕМ ВЫСОКОГО ВИТАЛЬНОГО РИСКА
© Zajceva A.Je., 2015 THE LIFE-ACTIVITY FEATURES OF A CHILD WITH A CHRONIC SOMATIC ILLNESS WITH HIGH VITAL RISK
Аннотация. В статье приведены обоснования рассмотрения хронического соматического заболевания как фактора задающего особые условия жизнедеятельности ребёнка, а также определяющего условия его психоэмоционального и социально-личностного развития. Болезнь рассматривается как условие высокого уровня стрессогенности как у ребёнка, так и у членов его семьи. Также затронут вопрос влияния семейной ситуации на течение и развитие заболевания.
Abstract. This article discusses a chronic somatic illness with high vital risk as a factor determining specific conditions of a child’s life activity, his or her psycho-emotional and socio-personal development. The illness is considered as a high stress condition for the child and his or her family. In addition, the article gives attention to an effect of family situation environment on the illness pathway.
The illness is considered as a high stress condition for the child and his or her family. In addition, the article gives attention to an effect of family situation environment on the illness pathway.
Ключевые слова: хроническое соматическое заболевание в детском возрасте, измененные условия жизнедеятельности, психоэмоциональное развитие, социально-личностное развитие.
Key words: chronic somatic illness in childhood, specific conditions of life activity, psycho-emotional development, socio-personal development.
В последнее время наблюдается рост числа хронических соматических заболеваний среди детей. В связи с этим становится актуальным вопрос о по-
вышении качества жизни этой категории детей. Для разработки наиболее эффективных методов психологической помощи необходимо целостное понимание особенностей жизнедеятельности детей в условиях хронической болезни. Соматическая болезнь, начинаясь в детском возрасте, задает особые условия психоэмоционального и социально-личностного развития ребёнка, влияя на особенности формирования его стиля жизни.
Влияние соматической болезни на формирование личности, а также целостный подход в исследовании больного, впервые описаны в соматопсихиче-ском направлении М.Я. Мудрова, В.А. Гиляровского, Е.К. Краснушкина [3; 10; 14] и до сегодняшнего дня не оспаривались [2; 18], как и закономерность взаимосвязи с особенностями личности таких конструктов, как внутренняя картина болезни и внутренняя картина здоровья [12].
Уже сама ситуация постановки диагноза является стрессогенной как для ребёнка, так и для его родителей. Уровень стрессогенности имеет взаимосвязь как непосредственно с реакцией самого ребёнка, которая будет зависеть от уровня осознанности ребёнка, так и от реакции родителей, которая формируется, учитывая знания об опасности заболевания родителей, их страх перед его возможными последствиями [19].
Таким образом, с самого начала заболевания ребёнок находится в ситуации, кардинально изменяющей его жизненное пространство и привычный ритм жизни.
При этом процесс адаптации к заболеванию в детском возрасте приобретает отдельные трудности, связанные с резким изменением привычной структуры жизнедеятельности ребёнка: необходимостью нахождения в стационаре, выполнения определенных требований врачей и родителей при снижении общего уровня самочувствия, наличии болезненных симптомов.
Ситуация помещения в стационар и отрыва от родителей является особым фактором формирования личности в измененных условиях — условиях бо-
лезни. При этом ребёнок владеет значительно меньшим репертуаром способов совладания с болезнью, в отличие от взрослых [21].
Прогноз на течение и исход заболевания в ситуации с заболеванием высокого витального риска является важным критерием как успешности совлада-ния с болезнью и уровня приверженности к лечению, так и собственно качества жизни ребёнка, отяжеленной заболеванием [6; 13].
Неблагоприятные факторы разной природы (социальные, биологические, физиологические и психологические), оказывающие влияние на ребёнка в процессе соматического заболевания высокого витального риска, неизбежно приводят к возникновению определенных психологических последствий. Отмечается взаимосвязь между формой организации терапевтического и реабилитационного процессов с эмоциональным состоянием ребёнка, что, в свою очередь, непосредственно оказывает влияние на определенные тенденции формирования личности.
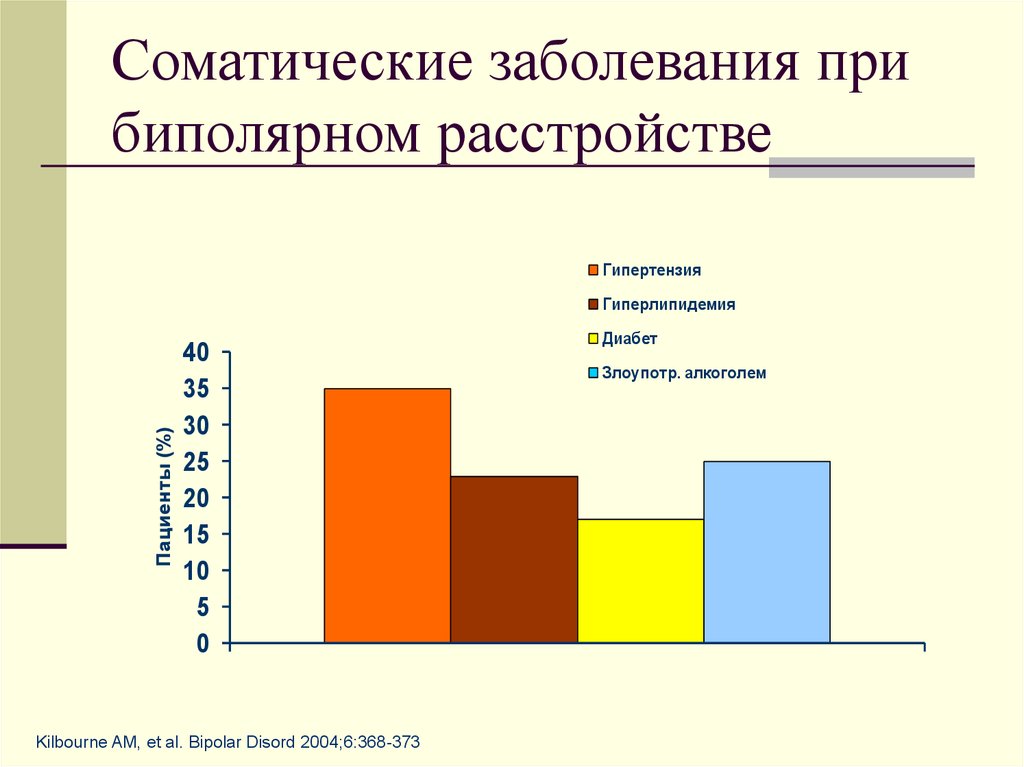
Многочисленные авторы отмечают у детей с заболеваниями высокой витальной угрозы высокий уровень тревожности. При этом существует взаимосвязь между уровнем выраженности тревоги у детей и ухудшением или улучшением их соматического состояния [4; 7; 16]. Также на уровень тревоги могут влиять: прогноз заболевания, болезненность процедур, поведение врача и медицинского персонала [9]. У таких детей социально-психологическая адаптация проходит более длительный временной период, а также отличается проявлением низкой самооценки, низкой учебной мотивацией, недостаточным уровнем социальной компетентности. Тяжесть заболевания обуславливает в большей степени проявления трудностей адаптации, связанные с дефицитом организованности и самоконтроля, повышенной утомляемостью, сниженной работоспособностью [11].
Отмечается высокий уровень невротизации детей в отношении семейной ситуации [7]. Также у детей с заболеваниями высокой витальной угрозы обнаружена подверженность депрессиям, поведенческим расстройствам [1; 17].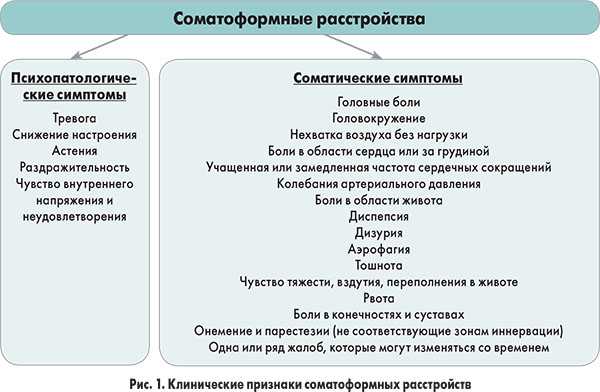
Особым фактором, определяющим характер течения заболевания, является возраст ребёнка. Таким образом, болезнь может являться феноменом, сопровождающим всю ситуацию развития ребёнка (при возникновении заболевания в раннем возрасте), или же стать фактором, из-за которого установившиеся формы жизнедеятельности неизбежно претерпевают изменения (при возникновении заболевания ближе к подростковому возрасту).
Так, если заболевание появляется непосредственно в подростковом возрасте, это добавляет ряд сложностей жизни самого подростка и его семьи по лечению заболевания [22], а также способов совладания с ним, по сравнению с теми детьми, у которых заболевание появилось ещё в детские годы. У детей, заболевание которых появилось в более ранний возрастной период, также обнаруживают себя проблемы, но иного характера (влияние болезни на формирование взглядов на внутреннюю картину здоровья (ВКЗ) [15], влияние болезни на формирование субъективного телесного опыта [20]).
Подросток осознает тяжесть своего заболевания. Это в достаточной степени его угнетает и не дает жить в полную силу. Такие дети очень озабочены проявляющимися у них симптомами, часто переоценивают их тяжесть и глубину, оценивая их как критичные и непоправимые [17].
Это в достаточной степени его угнетает и не дает жить в полную силу. Такие дети очень озабочены проявляющимися у них симптомами, часто переоценивают их тяжесть и глубину, оценивая их как критичные и непоправимые [17].
У детей с заболеваниями высокого риска витальной угрозы условия ограничений, накладываемые болезнью, создают особую социальную ситуацию развития, вызывая напряжение и агрессию у детей. При этом вступление в подростковый возраст у таких детей характеризуется высоким уровнем реакций эмансипации и протеста и, как следствие, снижением самоконтроля и контроля над болезнью.
Также отмечается различное отношение к болезни высокого витального риска детей и подростков. Если для детей младшего возраста основным ограничением вследствие болезни является невозможность гулять, страх перед проведением болезненных процедур. В подростковом возрасте возникают проблемы иного характера, связанные со страхом, что болезнь может изменить всю
оставшуюся жизнь подростка, что он не сможет работать в той сфере, которая предоставляет для него наибольший интерес [4].
Описанная выше тенденция в значительной степени фиксируется под давлением эмоциональных индукций со стороны родителей. Так, по данным И.П. Киреевой, Т.Э. Лукьяненко у большинства родителей, чьи дети страдают тяжелыми соматическими заболеваниями, отмечается высокий уровень ситуативной тревоги, психические расстройства [8].
Матери детей с хроническими соматическими заболеваниями высокого витального риска, испытывая страх за настоящее и будущее своих детей, а также за то, что ребёнок сейчас узнает о возможных последствиях заболевания [20], стараются всячески оградить и уберечь своего ребёнка от возможных потрясений, всё это проявляется в гиперопеке. Здесь обнаруживается полярность отношений: с одной стороны, матери пытаются доказать и убедить ребёнка в том, что он достаточно здоровый и может всё делать, может всего добиться, с другой стороны, они не дают ему в достаточной степени обязанностей и нагрузки, даже тех, которые он в состоянии нести.
Матери детей с заболеванием высокого витального риска уделяют большую часть времени своей жизни воспитанию и заботе о ребёнке. Для детей наблюдается чрезмерное количество ограничений и запретов. В результате у матерей появляется страх потерять ребёнка. Этот страх не дает ни матерям, ни самим детям даже в состоянии ремиссии «отойти» от заболевания и жить в полной мере [5; 7].
Для детей наблюдается чрезмерное количество ограничений и запретов. В результате у матерей появляется страх потерять ребёнка. Этот страх не дает ни матерям, ни самим детям даже в состоянии ремиссии «отойти» от заболевания и жить в полной мере [5; 7].
В данной статье были рассмотрены вопросы особенностей жизнедеятельности у детей под влиянием особой ситуации — ситуации заболевания высокого витального риска. В частности, выделены трудности психоэмоционального и социально-личностного развития детей.
СПИСОК ЛИТЕРАТУРЫ:
1. Билецкая М.П. Психологические особенности семей детей с психосоматическими расстройствами и семейная психотерапия [Электронный ресурс] // Медицинская психология в России: электрон.науч. журн. 2012. № 5(16). URL : http : //www.medpsy .ru/mprj /archiv_gl obal/2012_5_ 16/nomer/nomer17 .php (дата обращения: 11.04.2014).
2. Брязгунов И.П. Психосоматика у детей. М.: Изд-во Института Психотерапии, 2009. 480 с.
3. Гиляровский В.А. О взаимоотношении соматического и психического в медицине // Стенограмма публичной лекции, прочитанной в Центральном лектории Общества в Москве Всесоюз. об-во по расширению политических и научных знаний. М., 1948. 15 с.
об-во по расширению политических и научных знаний. М., 1948. 15 с.
4. Горлач Н.А. Психологическое состояние детей и подростков, страдающих муковисцидозом // Известия Российского государственного педагогического университета им. А.И. Герцена. 2008. № 55.
5. Зерницкий О.Б. Исследование взаимосвязи родительского отношения с психоэмоциональными состояниями детей с тяжелыми соматическими заболеваниями: автореф. дис. … канд. психол. наук. М., 2005.
6. Исаев Д.Н., Шац И.К. Внутренняя картина болезни у детей с острыми лейкозами // Педиатрия. 1985. № 7. C. 17-23.
7. Коломиец И.Л. Эмоциональные и поведенческие характеристики детей с сахарным диабетом и их матерей [Электронный ресурс] // Медицинская психология в России: электрон. науч. журн. 2012. № 5(16). URL: http ://www.medpsy.ru/mprj/archiv_global/2012_5_ 16/nomer/nomer06 .php (дата обращения: 25.02.2014).
8. Киреева И.П., Лукьяненко Т.Э. Психиатрические аспекты в детской соматологии // Научная конференция молодых ученых России, посвященная 50-летию Академии медицинских наук: тезисы докладов. М., 1994. С. 287-288.
М., 1994. С. 287-288.
9. Киян И.Г. Психологические последствия острого лейкоза у детей // Вопросы психологии. 2004. № 4. С. 84-87.
10. Краснушкин Е.К. О сознании и чувстве болезни при соматических болезнях // Избранные труды 3-го Всесоюзного съезда невропатологов и психиатров. М., 1960. С. 189-196.
11. Лифинцева А.А. Особенности социально-психологической адаптации к школе детей с хроническими соматическими заболеваниями: автореф. дис. … канд. психол. наук. М., 2005.
12. Личко А.Е., Иванов Н.Я. Методика определения типа отношения к болезни // Журнал невропатологии и психиатрии. 1980. № 8. С. 1527-1530.
13. Михеева А.А., Касаткин В.Н. Некоторые аспекты восприятия рака детьми // Школа здоровья. 1996. № 4. С.117.
14. Мудров М.Я. Избранные произведении. М., 1949. [Электронный ресурс]. URL: http://www.booksite.ru (дата обращения 20.11.2013).
15. Николаева В.В. Влияние хронической болезни на психику. М.: Изд-во МГУ, 1987. 167 с.
16. Равич-Щербо И. В., Румянцев А.Г., Киян И.Г., Махаддинова Г.Н., Гавриш С.В. Психологические особенности детей, страдающих острым лим-фобластным лейкозом // Вопросы психологии. 2004. № 6.
В., Румянцев А.Г., Киян И.Г., Махаддинова Г.Н., Гавриш С.В. Психологические особенности детей, страдающих острым лим-фобластным лейкозом // Вопросы психологии. 2004. № 6.
17. Сенаторова А.С., Караченцев Ю.И., Кравчун Н.А., Казаков А.В., Рига Е.А., Макеева Н.И., Чайченко Т.В. Психологические особенности детей и подростков, больных сахарным диабетом 1 -го типа // Сахарный диабет: от ребенка до взрослого. Х.: Изд-во ХНМУ, 2009. 259 с.
18. Смулевич А.Б. Психосоматические расстройства. Руководство по психиатрии / под ред. А.С. Тиганова. Т. 2. М.: Медицина, 1999.
19. Тарабрина Н.В. Практикум по психологии посттравматического стресса. СПб.: Питер, 2001. 268 с.
20. Тюлюпо С.В. Субъективный телесный опыт: динамика в пространстве общения ребёнка и взрослого // Сибирский психологический журнал. 2005. № 22. С. 55-65.
21. Урванцев Л.П. Психология соматического больного. Ярославль: Изд-во Института «Открытое общество», 2000. 167 с.
22. Court J.M., Cameron F.J., Berg Kelly K. , Swift P.G.F. Diabetes in Adolescence. [Электронный ресурс] // Pediatric Diabetes. 2009. URL: http://www.ispad.org/ (дата обращения 20.11.2013).
, Swift P.G.F. Diabetes in Adolescence. [Электронный ресурс] // Pediatric Diabetes. 2009. URL: http://www.ispad.org/ (дата обращения 20.11.2013).
Психологические реакции пациента на болезнь
Психологические консультации для онкологов, сохраняется анонимность
Телефон: 8-800 100-0191
(звонок по России – бесплатный, консультация круглосуточно)
Отражение болезни в переживаниях человека принято определять понятием внутренняя картина болезни (ВКБ). Оно было введено отечественным терапевтом Р.А. Лурия и в настоящее время широко используется в медицинской психологии. Это понятие, по определению ученого, объединяет в себе все то, «что чувствует и переживает больной, всю массу его ощущений, его общее самочувствие, самонаблюдение, его представления о своей болезни, о ее причинах – весь тот огромный мир больного, который состоит из весьма сложных сочетаний восприятия и ощущения, эмоций, аффектов, конфликтов, психических переживаний и травм».
Как сложное структурированное образование, внутренняя картина болезни включает в себя несколько уровней: сенситивный, эмоциональный, интеллектуальный, волевой, рациональный. ВКБ определяется не нозологической единицей, а личностью человека, она также индивидуальна и динамична, как и внутренний мир каждого из нас. При этом существует ряд исследований, обнаруживающих характерные особенности переживания больным своего состояния.
Так, в основе концепции В.Д. Менделевича («Терминологические основы феноменологической диагностики») находится представление о том, что тип реагирования на определенное заболевание определяется двумя характеристиками: объективной тяжестью болезни (определяющейся критерием летальности и вероятностью инвалидизации) и субъективной тяжестью болезни (собственной оценкой больным его состояния).
Представление о субъективной тяжести заболевания складывается из социально-конституциональных характеристик, к числу которых относятся пол, возраст и профессия индивида. Для каждой возрастной группы существует свой реестр тяжести заболевания – своеобразное распределение болезней по социально-психологической значимости и тяжести.
Для каждой возрастной группы существует свой реестр тяжести заболевания – своеобразное распределение болезней по социально-психологической значимости и тяжести.
Так, в подростковом возрасте наиболее тяжелые психологические реакции могут быть вызваны не теми болезнями, которые являются объективно угрожающими сохранности организма с медицинской точки зрения, а теми, которые изменяют его внешний вид, делают его непривлекательным. Это обусловлено существованием в сознании подростка основной потребности – «удовлетворенности собственной внешностью».
Лица зрелого возраста более психологически тяжело будут реагировать на хронические и инвалидизирующие заболевания. «Это связано с системой ценностей и отражает устремленность человека зрелого возраста удовлетворять такие социальные потребности, как потребность в благополучии, благосостоянии, независимости, самостоятельности и пр.». В этом отношении с онкологическими заболеваниями связаны наиболее сильные переживания.
К индивидуально-психологическим характеристикам, оказывающим влияние на специфику переживания заболевания, относятся особенности темперамента (в отношении следующих критериев: эмоциональность, переносимость боли, как признак эмоциональности, и ограничения движений и обездвиженности), а также особенности характера человека, его личности (мировоззренческие установки, уровень образования).
Существует типология способов реагирования на заболевание пациентом. Знание типа реагирования больного помогает подобрать адекватную стратегию взаимодействия с ним и его семьей, использовать соответствующие способы общения, мотивирования к лечению.
Типы психологического реагирования на тяжелое соматическое заболевание
Типология реагирования на заболевание А.Е.Личко и Н.Я. Иванова («Медико-психологическое обследование соматических больных») включает в себя 13 типов психологического реагирования на заболевание, выделенных на основе оценки влияния трех факторов: природы самого соматического заболевания, типа личности, в котором важнейшую составную часть определяет тип акцентуации характера и отношения к данному заболеванию в референтной (значимой) для больного группе.
В первом блоке находятся те типы отношения к болезни, при которых не происходит существенного нарушения адаптации:
- Гармоничный: для этого типа реагирования характерна трезвая оценка своего состояния без склонности преувеличивать его тяжесть и без оснований видеть все в мрачном свете, но и без недооценки тяжести болезни. Стремление во всем активно содействовать успеху лечения. Нежелание обременять других тяготами ухода за собой. В случае неблагоприятного прогноза в смысле инвалидизации – переключение интересов на те области жизни, которые останутся доступными больному. При неблагоприятном прогнозе происходит сосредоточение внимания, забот, интересов на судьбе близких, своего дела.
- Эргопатический: характерен «уход от болезни в работу». Даже при тяжести болезни и страданиях стараются во что бы то ни стало работу продолжать. Трудятся с ожесточением, с еще большим рвением, чем до болезни, работе отдают все время, стараются лечиться и подвергаться исследованию так, чтобы это оставляло возможность для продолжения работы.
- Анозогнозический: характерно активное отбрасывание мысли о болезни, о возможных ее последствиях, отрицание очевидного в проявлении болезни, приписывание их случайным обстоятельствам или другим несерьезным заболеваниям. Отказ от обследования и лечения, желание обойтись своими средствами.
Во второй блок входят типы реагирования на болезнь, характеризующиеся наличием психической дезадаптации:
- Тревожный: для этого типа реагирования непрерывное беспокойство и мнительность в отношении неблагополучного течения болезни, возможных осложнений, неэффективности и даже опасности лечения. Поиск новых способов лечения, жажда дополнительной информации о болезни, вероятных осложнений, методах лечения, непрерывный поиск «авторитетов». В отличие от ипохондрии более интересуют объективные данные о болезни (результат анализов, заключения специалистов), чем собственные ощущения. Поэтому предпочитают больше слушать высказывания других, чем без конца предъявлять свои жалобы.

- Ипохондрический: характерно сосредоточение на субъективных болезненных и иных неприятных ощущениях. Стремление постоянно рассказывать о них окружающим. На их основе преувеличение действительных и выискивание несуществующих болезней и страданий. Преувеличение побочного действия лекарств. Сочетание желания лечиться и неверия в успех, требований тщательного обследования и боязни вреда и болезненности процедур).
- Неврастенический: характерно поведение по типу «раздражительной слабости». Вспышки раздражения, особенно при болях, при неприятных ощущениях, при неудачах лечения, неблагоприятных данных обследования. Раздражение нередко изливается на первого попавшегося и завершается нередко раскаянием и слезами. Непереносимость болевых ощущений. Нетерпеливость. Неспособность ждать облегчения. В последующем – раскаяние за беспокойство и несдержанность.
- Меланхолический: характерна удрученность болезнью, неверие в выздоровление, в возможное улучшение, в эффект лечения.

- Эйфорический: характерно необоснованно повышенное настроение, нередко наигранное. Пренебрежение, легкомысленное отношение к болезни и лечению. Надежда на то, что «само все обойдется». Желание получать от жизни все, несмотря на болезнь. Легкость нарушения режима, хотя эти нарушения могут неблагоприятно сказываться на течении болезни.
- Апатический
- Обессивно-фобический: характерна тревожная мнительность прежде всего касается опасений не реальных, а маловероятных осложнений болезни, неудач лечения, а также возможных (но малообоснованных) неудач в жизни, работе, семейной ситуации в связи с болезнью.
 Воображаемые опасности волнуют более, чем реальные. Защитой от тревоги становятся приметы и ритуалы.
Воображаемые опасности волнуют более, чем реальные. Защитой от тревоги становятся приметы и ритуалы. - Сенситивный: характерна чрезмерная озабоченность возможным неблагоприятным впечатлением, которое может произвести на окружающих сведения о своей болезни. Опасения, что окружающие станут избегать, считать неполноценным, пренебрежительно или с опаской относиться, распускать сплетни или неблагоприятные сведения о причине и природе болезни. Боязнь стать обузой для близких из-за болезни и неблагожелательность отношения с их стороны в связи с этим.
- Эгоцентрический: характерен «Уход в болезнь», выставление напоказ близким и окружающим своих страданий и переживаний с целью полностью завладеть их вниманием. Требование исключительной заботы – все должны забыть и бросить все и заботиться только о больном. Разговоры окружающих быстро переводятся «на себя». В других, также требующих внимания и заботы, видят только «конкурентов» и относятся к ним неприязненно.
 Постоянное желание показать свое особое положение, свою исключительность в отношении болезни.
Постоянное желание показать свое особое положение, свою исключительность в отношении болезни. - Паранойяльный: характерна уверенность, что болезнь – результат чьего-то злого умысла. Крайняя подозрительность к лекарствам и процедурам. Стремление приписывать возможные осложнения лечения и побочные действия лекарств халатности или злому умыслу врачей и персонала. Обвинения и требования наказаний в связи с этим.
- Дисфорический (характерно тоскливо-озлобленное настроение).
Взаимодействие с некоторыми из таких пациентов может приносить врачу выраженный психологический дискомфорт. Но знание психологических оснований этого типа поведения пациента поможет врачу лучше понимать его потребности, ожидания, страхи и эмоциональные реакции, оптимально организовывать процесс взаимодействия с ним, использовать определенные инструменты влияния. Важно понимать, что, даже демонстрируя полное безразличие к исходу лечения, пациент больше всего хочет услышать слова надежды и нуждается в укреплении его веры в лучшее. Пациенты, непрерывно тревожащиеся о своем состоянии, нуждаются в спокойном, оптимистичном и внимательном разговоре с врачом, а пациенты, демонстрирующие реакции агрессии к окружающим и врачу – авторитетной уверенной позиции врача, которая поможет справиться со скрываемым в душе сильнейшим страхом за свою жизнь.
Пациенты, непрерывно тревожащиеся о своем состоянии, нуждаются в спокойном, оптимистичном и внимательном разговоре с врачом, а пациенты, демонстрирующие реакции агрессии к окружающим и врачу – авторитетной уверенной позиции врача, которая поможет справиться со скрываемым в душе сильнейшим страхом за свою жизнь.
Таким образом, понимание типа реагирования больного на заболевание поможет сделать союз врача и пациента более эффективным, способствующим психологическому благополучию обоих участников лечебного процесса.
Соматоформные расстройства | ААФП
ОЛИВЕР ОЯМА, PhD, MHS, PA-C, КЭТРИН ПАЛТУ, MD, MS, И ДЖУЛИАН ГРИНГОЛД, MD
Семейный врач. 2007;76(9):1333-1338
Информация для пациентов: См. соответствующий раздаточный материал о соматоформном расстройстве.
соответствующий раздаточный материал о соматоформном расстройстве.
Раскрытие автора: Нечего раскрывать.
Соматоформные расстройства представляют собой группу психических расстройств, вызывающих необъяснимые физические симптомы. Они включают соматизационное расстройство (с мультисистемными соматическими симптомами), недифференцированное соматоформное расстройство (симптомов меньше, чем соматизационное расстройство), конверсионное расстройство (симптомы произвольной двигательной или сенсорной функции), болевой синдром (боль с сильным психологическим воздействием), ипохондрию (страх жизни). — угрожающее заболевание или состояние), телесное дисморфическое расстройство (одержимость реальным или воображаемым физическим дефектом) и соматоформное расстройство, не уточненное иначе (используется, когда критерии одного из других соматоформных расстройств четко не соблюдаются). Эти расстройства следует учитывать на ранней стадии обследования пациентов с необъяснимыми симптомами, чтобы предотвратить ненужные вмешательства и исследования. Успех лечения может быть повышен путем обсуждения возможности соматоформного расстройства с пациентом на ранней стадии процесса оценки, ограничения ненужных диагностических и медицинских процедур, сосредоточения внимания на управлении расстройством, а не на его излечении, использовании соответствующих лекарств и психотерапии при сопутствующих заболеваниях, поддержании психообразовательные и совместные отношения с пациентами, а также направление пациентов к специалистам в области психического здоровья, когда это уместно.
Успех лечения может быть повышен путем обсуждения возможности соматоформного расстройства с пациентом на ранней стадии процесса оценки, ограничения ненужных диагностических и медицинских процедур, сосредоточения внимания на управлении расстройством, а не на его излечении, использовании соответствующих лекарств и психотерапии при сопутствующих заболеваниях, поддержании психообразовательные и совместные отношения с пациентами, а также направление пациентов к специалистам в области психического здоровья, когда это уместно.
Соматоформные расстройства представляют собой группу психических расстройств, при которых у пациентов проявляется множество клинически значимых, но необъяснимых соматических симптомов. Они включают расстройство соматизации, недифференцированное соматоформное расстройство, ипохондрию, конверсионное расстройство, болевой синдром, телесное дисморфическое расстройство и неуточненное соматоформное расстройство. 1 Эти расстройства часто вызывают значительный эмоциональный стресс у пациентов и являются проблемой для семейных врачей.
1 Эти расстройства часто вызывают значительный эмоциональный стресс у пациентов и являются проблемой для семейных врачей.
До 50 процентов пациентов первичного звена обращаются с физическими симптомами, которые нельзя объяснить общим заболеванием. Некоторые из этих больных соответствуют критериям соматоформных расстройств. 2,3 Хотя большинство из них не соответствуют строгим психиатрическим диагностическим критериям одного из соматоформных расстройств, их можно охарактеризовать как страдающих «соматической озабоченностью» 4 подпороговое проявление соматоформных расстройств, которые также могут вызывать дистресс у пациентов и требовать вмешательства.
Необъяснимые симптомы соматоформных расстройств часто приводят к общей тревоге за здоровье; частая или повторяющаяся и чрезмерная озабоченность необъяснимыми физическими симптомами; неточные или преувеличенные представления о соматических симптомах; трудные встречи с системой здравоохранения; непропорциональная инвалидность; проявление сильных, часто негативных эмоций по отношению к врачу или медперсоналу; нереалистичные ожидания; и, иногда, сопротивление или несоблюдение диагностических или лечебных усилий. Такое поведение может привести к более частым визитам в офис, ненужным лабораторным или визуализирующим исследованиям или дорогостоящим и потенциально опасным инвазивным процедурам. 5–7
Такое поведение может привести к более частым визитам в офис, ненужным лабораторным или визуализирующим исследованиям или дорогостоящим и потенциально опасным инвазивным процедурам. 5–7
О причинах соматоформных расстройств известно немного. Ограниченные эпидемиологические данные свидетельствуют о семейной агрегации некоторых заболеваний. 1 Эти данные также указывают на сопутствующие заболевания с другими психическими расстройствами, такими как расстройства настроения, тревожные расстройства, расстройства личности, расстройства пищевого поведения и психотические расстройства. 1,3
| Клинические рекомендации | Уровень доказательности | Ссылки | Комментарии |
|---|---|---|---|
Установление прочных взаимоотношений между врачом и пациентом является неотъемлемой частью лечения соматоформных расстройств. | C | 27–30 | Рекомендации из клинической практики |
| Когнитивно-поведенческая терапия эффективна при лечении пациентов с соматоформными расстройствами. | B | 19–22 | Последовательные результаты рандомизированных контролируемых исследований |
| Консультация психиатра помогает улучшить последствия соматоформных расстройств. | B | 23,24,26 | Последовательные результаты рандомизированных контролируемых исследований |
Диагностика
Сложность работы с соматоформными расстройствами в учреждениях первичной медико-санитарной помощи состоит в одновременном исключении медицинских причин соматических симптомов при рассмотрении диагноза психического здоровья. Диагноз соматоформного расстройства следует рассматривать на ранней стадии в процессе оценки пациента с необъяснимыми физическими симптомами. Следует учитывать соответствующие непсихиатрические заболевания, но следует избегать чрезмерной оценки и ненужных тестов. Нет конкретных результатов физического осмотра или лабораторных данных, которые помогли бы подтвердить эти расстройства; часто отсутствие каких-либо физических или лабораторных данных, объясняющих чрезмерную озабоченность пациента соматическими симптомами, первоначально побуждает врача задуматься о диагнозе.
Диагноз соматоформного расстройства следует рассматривать на ранней стадии в процессе оценки пациента с необъяснимыми физическими симптомами. Следует учитывать соответствующие непсихиатрические заболевания, но следует избегать чрезмерной оценки и ненужных тестов. Нет конкретных результатов физического осмотра или лабораторных данных, которые помогли бы подтвердить эти расстройства; часто отсутствие каких-либо физических или лабораторных данных, объясняющих чрезмерную озабоченность пациента соматическими симптомами, первоначально побуждает врача задуматься о диагнозе.
Прежде чем диагностировать соматоформное расстройство, необходимо исключить два родственных расстройства, искусственное расстройство и симуляцию. При симулятивном расстройстве пациенты принимают физические симптомы для бессознательной внутренней выгоды (т. нежелательные ситуации). При соматоформных расстройствах у пациента нет очевидных выгод или стимулов, а физические симптомы не перенимаются и не симулируются намеренно; скорее тревога и страх способствуют возникновению, обострению и поддержанию этих расстройств.
Клинические диагностические инструменты использовались для помощи в диагностике соматоформных расстройств. 8 Одним из инструментов скрининга психических расстройств, который используется в учреждениях первичной медико-санитарной помощи, является Анкета здоровья пациента (PHQ). 9 Скрининговые вопросы соматоформы в PHQ включают 13 соматических симптомов (Рисунок 1) . 9 Если пациент сообщает, что его «сильно» беспокоят как минимум три симптома без адекватного медицинского объяснения, следует рассмотреть возможность соматоформного расстройства.
Характеристики
Существуют три обязательных клинических критерия, общих для каждого соматоформного расстройства: Физические симптомы (1) не могут быть полностью объяснены общим заболеванием, другим психическим расстройством или действием вещества; (2) не являются результатом искусственного беспорядка или симуляции; и (3) вызывают значительные нарушения социального, профессионального или иного функционирования. Дополнительные характеристики каждого расстройства кратко обсуждаются ниже и перечислены в разделе 9.0005 Таблица 1 . 1
Дополнительные характеристики каждого расстройства кратко обсуждаются ниже и перечислены в разделе 9.0005 Таблица 1 . 1
| Disorder | Essential characteristics |
|---|---|
| Somatization disorder | Unexplained physical symptoms manifested before age 30 |
| Symptoms last for several years | |
| Symptoms include two gastrointestinal, four pain , одно псевдоневрологическое и одно сексуальное | |
| Недифференцированное соматоформное расстройство | ≥ шесть месяцев истории |
| Один или несколько необъяснимых физических симптомов | |
| Расстройство конверсии | Один необъяснимый симптом. Симптом. Психологические факторы играют основную роль в восприятии, возникновении, тяжести, обострении или поддержании боли Психологические факторы играют основную роль в восприятии, возникновении, тяжести, обострении или поддержании боли |
| Ипохондрия | Фиксация на страхе опасного для жизни состояния здоровья |
| Телесное дисморфическое расстройство | Озабоченность реальным или воображаемым физическим дефектом |
| Соматоформное расстройство, не уточненное иначе | 10 Неверная интерпретация физических симптомов или преувеличение|
| Пациент не соответствует всем критериям какого-либо другого соматоформного расстройства |
СОМАТИЗАЦИОННОЕ РАССТРОЙСТВО
Пациенты с соматизированным расстройством (также известным как синдром Брике) с необъяснимыми соматическими симптомами, начинающимися в возрасте до 30 лет и продолжающимися несколько лет и включающими как минимум две желудочно-кишечные жалобы, четыре болевых симптома, одну псевдоневрологическую проблему и одну половой симптом (таблица 2) . 1 Например, у пациента могут быть хронические абдоминальные жалобы (например, спазмы в животе, диарея), которые были тщательно обследованы, но причина которых не установлена, а также другие необъяснимые соматические симптомы в анамнезе, такие как аноргазмия, звон в ушах и хроническая боль в плече, шее, нижней части спины и ногах. Пациенты с этим расстройством часто посещали клинику, проходили множественные визуализирующие и лабораторные тесты и получали многочисленные направления для лечения своих разнообразных симптомов.
1 Например, у пациента могут быть хронические абдоминальные жалобы (например, спазмы в животе, диарея), которые были тщательно обследованы, но причина которых не установлена, а также другие необъяснимые соматические симптомы в анамнезе, такие как аноргазмия, звон в ушах и хроническая боль в плече, шее, нижней части спины и ногах. Пациенты с этим расстройством часто посещали клинику, проходили множественные визуализирующие и лабораторные тесты и получали многочисленные направления для лечения своих разнообразных симптомов.
| Gastrointestinal (two) | Pseudoneurologic (one) |
| Bloating | Amnesia |
| Diarrhea | Aphonia |
| Food intolerance | Blindness |
| Nausea | Затрудненное глотание |
| Рвота | Двоение в глазах |
| Боль (четыре) | Impaired coordination |
| Abdominal | Loss of consciousness |
| Back | Paralysis |
| Chest | Paresthesias |
| Dysmenorrhea | Urinary retention |
| Dysuria | Sexual ( 1) |
| Конечности | Эякуляторная дисфункция |
| Голова | Эректильная дисфункция |
| Joint | Hyperemesis of pregnancy |
| Rectal | Irregular menses |
| Menorrhagia | |
| Sexual indifference |
Расстройство соматизации, по-видимому, чаще встречается у женщин, чем у мужчин, с распространенностью в течение жизни от 0,2 до 2 процентов у женщин по сравнению с менее чем 0,2 процента у мужчин. Подпороговое расстройство соматизации может иметь распространенность до 100 раз выше. Существуют семейные модели, с частотой от 10 до 20 процентов среди родственниц первой степени родства. 1 Определенной причины соматизационного расстройства не выявлено, хотя семейные закономерности предполагают генетический вклад или вклад окружающей среды.
Подпороговое расстройство соматизации может иметь распространенность до 100 раз выше. Существуют семейные модели, с частотой от 10 до 20 процентов среди родственниц первой степени родства. 1 Определенной причины соматизационного расстройства не выявлено, хотя семейные закономерности предполагают генетический вклад или вклад окружающей среды.
НЕДИФФЕРЕНЦИАЛЬНОЕ СОМАТОФОРМНОЕ РАССТРОЙСТВО
Диагноз недифференцированного соматоформного расстройства представляет собой менее конкретную версию соматизационного расстройства, для которой требуется наличие в анамнезе одной или нескольких необъяснимых соматических жалоб в течение шести или более месяцев в дополнение к другим необходимым клиническим критериям. Типичным симптомом является хроническая усталость, которую нельзя полностью объяснить известным заболеванием. Наибольшая частота жалоб возникает у молодых женщин с низким социально-экономическим статусом, но симптомы не ограничиваются какой-либо группой. 1
КОНВЕРСИОННОЕ РАССТРОЙСТВО
Конверсионное расстройство включает один симптом, связанный с произвольной двигательной или сенсорной функцией, что предполагает неврологическое состояние и называется псевдоневрологическим. Симптомы конверсии обычно не соответствуют известным анатомическим путям или физиологическим механизмам, но вместо этого они чаще соответствуют непрофессиональному взгляду на физиологию (например, гемипарез, который не соответствует известным путям корково-спинномозгового пути или без изменений рефлексов или мышечного тонуса). ключ к этому расстройству. Пациенты могут проявлять драматизм или проявлять отсутствие беспокойства по поводу своего симптома. Начало редко происходит в возрасте до 10 лет или после 35 лет. Сообщается, что конверсионное расстройство чаще встречается у сельского населения, у лиц с более низким социально-экономическим статусом и у лиц с минимальными медицинскими или психологическими знаниями. 1
Симптомы конверсии обычно не соответствуют известным анатомическим путям или физиологическим механизмам, но вместо этого они чаще соответствуют непрофессиональному взгляду на физиологию (например, гемипарез, который не соответствует известным путям корково-спинномозгового пути или без изменений рефлексов или мышечного тонуса). ключ к этому расстройству. Пациенты могут проявлять драматизм или проявлять отсутствие беспокойства по поводу своего симптома. Начало редко происходит в возрасте до 10 лет или после 35 лет. Сообщается, что конверсионное расстройство чаще встречается у сельского населения, у лиц с более низким социально-экономическим статусом и у лиц с минимальными медицинскими или психологическими знаниями. 1
БОЛЕВОЕ РАССТРОЙСТВО
Болевое расстройство встречается довольно часто. Хотя боль связана с психологическими факторами в ее начале (например, необъяснимая хроническая головная боль, которая началась после значительного стрессового события в жизни), ее начало, тяжесть, обострение или сохранение могут также быть связаны с общим состоянием здоровья. Боль находится в центре расстройства, но считается, что психологические факторы играют основную роль в восприятии боли. Пациенты с болевым расстройством часто обращаются в систему здравоохранения, активно принимают лекарства и имеют проблемы во взаимоотношениях в браке, на работе или в семье. Боль может привести к бездействию и социальной изоляции и часто связана с коморбидной депрессией, тревогой или расстройством, связанным с употреблением психоактивных веществ.
Боль находится в центре расстройства, но считается, что психологические факторы играют основную роль в восприятии боли. Пациенты с болевым расстройством часто обращаются в систему здравоохранения, активно принимают лекарства и имеют проблемы во взаимоотношениях в браке, на работе или в семье. Боль может привести к бездействию и социальной изоляции и часто связана с коморбидной депрессией, тревогой или расстройством, связанным с употреблением психоактивных веществ.
ИПОХОНДРИЯ
Пациенты с ипохондрией неправильно истолковывают физические симптомы и зацикливаются на страхе опасного для жизни заболевания. Эти пациенты должны иметь небредовую озабоченность своим симптомом или симптомами в течение как минимум шести месяцев, прежде чем можно будет поставить диагноз. Распространенность составляет от 2 до 7 процентов в амбулаторных условиях первичной медико-санитарной помощи, и, по-видимому, нет устойчивых различий в отношении возраста, пола или культурных факторов. 1 Преобладающей характеристикой является страх, который пациенты проявляют при обсуждении своих симптомов (например, преувеличенный страх заражения вирусом иммунодефицита человека, несмотря на заверения в обратном). Этот страх патогномоничен для ипохондрии.
Этот страх патогномоничен для ипохондрии.
ДИСМОРФИЧЕСКОЕ РАССТРОЙСТВО ТЕЛА
Дисморфическое расстройство тела включает изнурительную озабоченность физическим дефектом, реальным или воображаемым. В случае реального физического несовершенства дефект обычно незначителен, но беспокойство пациента чрезмерно. Например, женщина с небольшим плоским келоидным рубцом на плече может настолько стесняться этого, что никогда не носит одежду, которая могла бы открыть его, избегает всех социальных ситуаций, в которых он может быть замечен другими, и чувствует, что другие осуждают его. ее из-за этого. Расстройство встречается в равной степени у мужчин и женщин. 10
СОМАТОФОРМНОЕ РАССТРОЙСТВО, НЕ УКАЗАНО ИНОЕ
Соматоформное расстройство, не уточненное иначе, является психиатрическим диагнозом, используемым для состояний, которые не соответствуют полным критериям для других соматоформных расстройств, но имеют соматические симптомы, которые неправильно истолкованы или преувеличены с последующим нарушением. Под этот диагноз подпадают различные состояния, в том числе псевдоциез, ошибочное представление о беременности, основанное на фактических признаках беременности (например, увеличение живота без выворота пупка, олигоменорея, аменорея, ощущение движения плода, тошнота, изменения молочных желез, родовые схватки). ).
Под этот диагноз подпадают различные состояния, в том числе псевдоциез, ошибочное представление о беременности, основанное на фактических признаках беременности (например, увеличение живота без выворота пупка, олигоменорея, аменорея, ощущение движения плода, тошнота, изменения молочных желез, родовые схватки). ).
Лечение
Пациенты, испытывающие необъяснимые физические симптомы, часто твердо убеждены, что их симптомы имеют физическую причину, несмотря на доказательства обратного. Эти убеждения основаны на ложной интерпретации симптомов. 11 Кроме того, пациенты могут свести к минимуму участие психиатрических факторов в возникновении, поддержании или обострении их физических симптомов.
ОБСУЖДЕНИЕ ДИАГНОЗА
Начальные шаги в лечении соматоформных расстройств заключаются в том, чтобы рассмотреть и обсудить возможность расстройства с пациентом на ранней стадии обследования и, после исключения органической патологии как первичной этиологии симптомов, подтвердить психиатрический диагноз. Психиатрический диагноз следует ставить только при соблюдении всех критериев.
Психиатрический диагноз следует ставить только при соблюдении всех критериев.
Обсуждение диагноза требует предусмотрительности и практики. 12 Постановка диагноза может быть самым важным этапом лечения. Врач должен сначала построить терапевтический альянс с пациентом. Частично этого можно достичь, признавая дискомфорт пациента в связи с его или ее необъяснимыми физическими симптомами и поддерживая высокую степень эмпатии по отношению к пациенту во время всех встреч.
Врач должен обсудить с пациентом диагностические критерии подозрения на соматоформное расстройство, объяснить расстройство как любое заболевание, а также информацию об этиологии, эпидемиологии и лечении. Следует также пояснить, что целью лечения соматоформных расстройств является управление, а не излечение.
ТЕРАПИЯ
После постановки диагноза и согласия пациента с диагнозом и целями лечения врач может лечить любые сопутствующие психиатрические заболевания. Психические расстройства редко существуют изолированно, и соматоформные расстройства не являются исключением. Клинически значимое депрессивное расстройство, тревожное расстройство, расстройство личности и расстройство, связанное со злоупотреблением психоактивными веществами, часто сосуществуют с соматоформными расстройствами и должны лечиться одновременно с использованием соответствующих методов. 13
Клинически значимое депрессивное расстройство, тревожное расстройство, расстройство личности и расстройство, связанное со злоупотреблением психоактивными веществами, часто сосуществуют с соматоформными расстройствами и должны лечиться одновременно с использованием соответствующих методов. 13
Исследования, подтверждающие эффективность фармакологических вмешательств, нацеленных на конкретные соматоформные расстройства, ограничены. Антидепрессанты обычно используются для лечения депрессивных или тревожных расстройств и могут быть частью подхода к лечению сопутствующей патологии соматоформных расстройств. Были предложены антидепрессанты, такие как флувоксамин (Luvox, торговая марка недоступна) для лечения дисморфических расстройств тела и зверобой для лечения соматизации и недифференцированных соматоформных расстройств. 14,15
Когнитивно-поведенческая терапия оказалась эффективным методом лечения соматоформных расстройств. 16–21 Основное внимание уделяется когнитивным искажениям, нереалистичным убеждениям, беспокойству и поведению, которые вызывают беспокойство по поводу здоровья и соматические симптомы. Преимущества когнитивно-поведенческой терапии включают снижение частоты и интенсивности симптомов и стоимости лечения, а также улучшение функционирования пациента. 22
Преимущества когнитивно-поведенческой терапии включают снижение частоты и интенсивности симптомов и стоимости лечения, а также улучшение функционирования пациента. 22
НАПРАВЛЕНИЕ
Сотрудничество со специалистом в области психического здоровья может помочь в постановке первоначального диагноза соматоформного расстройства, подтверждении диагноза сопутствующей патологии и назначении лечения. 23 Семейный врач находится в лучшем положении, чтобы поставить первоначальный диагноз соматоформного расстройства, поскольку он лучше всех осведомлен о конкретных проявлениях общих заболеваний; тем не менее, сотрудничество с психиатром или другим специалистом в области психического здоровья может помочь разобраться в тонкостях между этими расстройствами и их сопутствующими психическими заболеваниями, тяжести расстройств и временных затратах на уход за такими пациентами. Результаты недавнего небольшого рандомизированного контролируемого исследования, проведенного в Нидерландах, в котором когнитивно-поведенческая терапия, проводимая врачами общей практики, сочеталась с консультацией психиатра, свидетельствуют об улучшении тяжести симптомов, социального функционирования и использования медицинских услуг при применении нескольких вмешательств. 24
24
ПОСЛЕДУЮЩЕЕ НАБЛЮДЕНИЕ
Важным аспектом лечения является график регулярных, кратких контрольных визитов к врачу. 13 Это поддерживает терапевтический союз с врачом, создает атмосферу открытости и готовности помочь, 25 дает пациенту выход для беспокойства по поводу болезни и возможность неоднократно убеждаться в том, что симптомы не являются признаками физического заболевания. расстройства и позволяет врачу активно противостоять проблемам или проблемам. Запланированные визиты также могут предотвратить частые и ненужные контакты между визитами и сократить чрезмерное обращение за медицинской помощью. 26
Практические стратегии управления, описанные здесь и в других местах, обобщены в Таблице 3 . 27–30 Следование этим стратегиям поможет врачам справиться с некоторыми из наиболее сложных клинических ситуаций в семейной медицине.
| Признать, что у пациентов могут быть неприятные, реальные физические симптомы и заболевания с сопутствующими психическими расстройствами без симуляции или имитации симптомов |
| Рассмотреть и обсудить с пациентом возможность соматоформных расстройств на ранней стадии обследования, если есть подозрения, и поставить психиатрический диагноз только при соблюдении всех критериев |
| После подтверждения диагноза провести обучение пациента индивидуальное расстройство с помощью сочувствия и избегания конфронтации |
| Избегайте ненужных медицинских анализов и направлений к специалистам и будьте осторожны при поиске новых симптомов с новыми тестами и направлениями |
| Фокус лечения на функции, а не на симптомах, и на лечении расстройства, а не на излечении соответствующие вмешательства |
| Используйте лекарства экономно и всегда по установленной причине |
| Запланируйте регулярные, краткие контрольные визиты пациента в офис (пяти минут в месяц может быть достаточно), чтобы обеспечить внимание и успокоение, ограничивая частые телефонные звонки и «срочные» визиты |
| Сотрудничать со специалистами в области психического здоровья, если это необходимо, чтобы помочь с первоначальным диагнозом или обеспечить лечение |
Соматические симптомы и связанные с ними расстройства
Что такое соматические симптомы и связанные с ними расстройства?
Соматические симптомы и связанные с ними расстройства — это название группы состояний, при которых физическая боль и симптомы, которые испытывает человек, связаны с психологическими факторами. Эти симптомы не могут быть отнесены к конкретной физической причине. У людей с соматическими симптомами и связанными с ними расстройствами результаты медицинских анализов либо нормальные, либо не объясняют симптомы человека.
Эти симптомы не могут быть отнесены к конкретной физической причине. У людей с соматическими симптомами и связанными с ними расстройствами результаты медицинских анализов либо нормальные, либо не объясняют симптомы человека.
Люди с этим расстройством могут пройти несколько медицинских обследований и анализов, чтобы убедиться, что у них нет другого заболевания. Они часто очень беспокоятся о своем здоровье, потому что не знают, что вызывает их проблемы со здоровьем. Их симптомы схожи с симптомами других заболеваний и могут сохраняться в течение нескольких лет. Люди с соматоформным расстройством не симулируют свои симптомы. Боль, которую они чувствуют, реальна.
Симптомы соматических симптомов и связанных с ними расстройств
Существует несколько типов соматических симптомов и связанных с ними расстройств.
Соматизационное расстройство обычно проявляется болью и тяжелыми неврологическими симптомами (такими как головная боль, утомляемость). Другие симптомы включают:
Другие симптомы включают:
- Пищеварительные симптомы (такие как тошнота, рвота, боль в животе, запор и диарея).
- Сексуальные симптомы (такие как боль во время полового акта, потеря полового влечения и очень болезненные менструации у женщин).
Ипохондрия возникает, когда человек считает, что нормальные функции организма (например, урчание в желудке) или незначительные симптомы (например, обычная головная боль) являются симптомами очень серьезного расстройства. Для человека, страдающего ипохондрией, бурчащий желудок может означать рак желудка. Головная боль может означать опухоль головного мозга.
Дисморфическое расстройство тела возникает, когда человек становится одержим недостатком своей внешности. Недостатком является либо незначительный недостаток, либо недостаток, которого не существует. Он или она постоянно беспокоится о предполагаемом недостатке, которым может быть любая часть тела. Общие проблемы для людей с телесным дисморфическим расстройством включают:
- морщины
- выпадение волос
- прибавка в весе
- размер и форма таких черт лица, как глаза, нос и грудь
Конверсионное расстройство — это когда физические симптомы, похожие на неврологическое расстройство, развиваются, хотя на самом деле никакого неврологического расстройства нет. Общие симптомы включают:
Общие симптомы включают:
- паралич руки или ноги
- потеря зрения
- потеря слуха
- конфискация
Стресс может ухудшить симптомы.
Что вызывает соматические симптомы и связанные с ними расстройства?
Никто точно не знает, почему появляются симптомы соматических симптомов и связанных с ними расстройств. В некоторых случаях могут быть проблемы с нервными импульсами, которые посылают в мозг сигналы о боли, давлении и других неприятных ощущениях. Мы знаем, что боль и проблемы, вызванные соматическими симптомами и связанными с ними расстройствами, реальны. Они не воображаемые.
Как и многие медицинские проблемы, соматические симптомы и связанные с ними расстройства часто передаются по наследству. Они также имеют тенденцию приходить и уходить со временем.
Как диагностируются соматические симптомы и связанные с ними расстройства?
Соматические симптомы и связанные с ними расстройства могут быть трудны для диагностики. Ваш врач проведет медицинский осмотр и, возможно, назначит анализы. Если анализы покажут, что вы не больны, врач может направить вас к психиатру.
Ваш врач проведет медицинский осмотр и, возможно, назначит анализы. Если анализы покажут, что вы не больны, врач может направить вас к психиатру.
Можно ли предотвратить или избежать соматических симптомов и связанных с ними расстройств?
Неизвестно, как предотвратить соматические симптомы и связанные с ними расстройства.
Лечение соматических симптомов и связанных с ними расстройств
Хотя не существует известного лечения соматоформных расстройств, ими можно управлять. Лечение направлено на то, чтобы помочь человеку, страдающему этим расстройством, вести как можно более нормальную жизнь. Даже при лечении у него или нее все еще могут быть некоторые боли или другие симптомы. К счастью, соматоформное расстройство не укорачивает человеку жизнь.
Ваш врач может выписать лекарство для лечения некоторых симптомов. Во многих случаях вам не понадобится лекарство.
Жизнь с соматическими симптомами и связанными с ними расстройствами
Жизнь с соматическими симптомами и связанными с ними расстройствами может быть тяжелой.
