причины и симптомы развития заболевания, современные возможности диагностики и лечения
Эпилепсия относится к группе хронических заболеваний головного мозга. Ее наиболее характерное проявление – повторяющиеся приступы с одновременным нарушением двигательных, чувствительных и психических функций. При регулярном повторении припадков врачи говорят об эпилептическом синдроме – систематических приступах. Их вызывают опухоли в мозге, спаечные или рубцовые образования, которые раздражают нервные окончания. Степень выраженности приступов варьируется по продолжительности и интенсивности, но имеет однотипный характер и проявляется схожими внешними признаками.
Отличие эпилептического синдрома от эпилепсии
 Эпилептический синдром – чаще следствие перенесенного тяжелого заболевания, тогда как эпилепсия – самостоятельная патология, причины развития которой до настоящего времени неизвестны. Эпилептический синдром может быть не связан с эпилепсией, и существует возможность его полного снятия при условии устранения провоцирующей причины. Кроме того, он не оказывает влияния на умственные и физические способности человека, тогда как эпилепсия сопровождается серьезными психическими расстройствами и способствует снижению интеллектуальной деятельности.
Эпилептический синдром – чаще следствие перенесенного тяжелого заболевания, тогда как эпилепсия – самостоятельная патология, причины развития которой до настоящего времени неизвестны. Эпилептический синдром может быть не связан с эпилепсией, и существует возможность его полного снятия при условии устранения провоцирующей причины. Кроме того, он не оказывает влияния на умственные и физические способности человека, тогда как эпилепсия сопровождается серьезными психическими расстройствами и способствует снижению интеллектуальной деятельности.
Спровоцировать развитие заболевания могут:
- перенесенные черепно-мозговые травмы;
- генетические нарушения в структуре головного мозга;
- перенесенные заболевания мозга;
- последствия инфекционных заболеваний;
- нарушения кровообращения в голове.

В числе факторов, способствующих развитию заболевания, называют:
- стрессы, эмоциональное перенапряжение;
- переутомление;
- резкие изменения климатических условий в регионе проживания.
Установить точную причину возникновения эпилепсии у взрослых часто не представляется возможным. В отношении более чем 50% пациентов имеет место идиопатическая форма с неустановленным механизмом развития. Нередко на пациента воздействуют сразу несколько из перечисленных факторов. Кроме того, для современной медицины мозг человека пока является не до конца изученной областью, и детально изучить отдельные патологические проявления не представляется возможным.
Если причину возникновения эпилепсии удалось остановить, специалисты называют такую форму вторичным видом эпилепсии. В числе ее основных причин:
- опухолевые процессы в головном мозге;
- менингиты и энцефалиты;
- кровоизлияния в структуре мозга;
- последствия черепно-мозговых травм;
- последствия алкогольной или химической интоксикации;
- влияние генетических факторов;
- абсцессы головного мозга.

В группу риска по развитию эпилепсии входят пациенты с черепно-мозговыми травмами, перенесенным инсультом или воспалительными заболеваниями мозга, родственники эпилептиков, лица со склонностью к регулярному употреблению алкоголя.
Признаки эпилепсии
Первые симптомы эпилепсии отмечаются в возрасте 5-15 лет. О возможном наступлении приступа говорят характерные признаки – ухудшение сна и аппетита, повышенная раздражительность, головная боль.
Припадок возникает внезапно, лишая пациента сознания и двигательной активности. Он падает на землю, наблюдаются тонические судороги, тело и конечности вытягиваются, голова запрокидывается назад. В течение 15-20 секунд с момента наступления приступа его характер меняется: отмечаются признаки клонических судорог, кожные покровы синеют, язык западает, изо рта выделяется пена.
Часто приступ эпилепсии вызывает сонливость, чувство разбитости и усталости. При неудачном падении возможно получение травм, способных усугубить состояние больного. Характерно, что сам пациент не может описать свое состояние и ощущения во время приступа эпилепсии.
В отдельную группу выделены приступы, во время которых у пациента отмечается потеря сознания с полным сохранением двигательной активности. Точно указать на эпилептический характер данной патологии позволяет квалифицированная диагностика.
У вас появились симптомы эпилепсии?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60Отказ от обращения к врачу за квалифицированной помощью может вызвать целый ряд серьезных патологических изменений в организме пациента:
- эпилептический статус – резкое сокращение промежутков между приступами, когда пациент не приходит в сознание.

- состояние аспирационной пневмонии – вызвано попаданием в дыхательные пути посторонних предметов или рвотных масс во время приступа;
- нейрогенный отек легких, вызванный перегрузкой левого предсердия из-за нарушений в работе нервной системы и артериальной гипертензии;
- развитие и закрепление психических расстройств: эгоизма, придирчивости, агрессивности, злопамятности, депрессивных состояний;
Диагностика эпилепсии
При сборе анамнеза пациента уточняются следующие вопросы:
- год и возраст пациента во время первого приступа;
- регулярность возникновения;
- ощущения пациента до начала и сразу после завершения припадка;
- характер мышечных спазмов.

Получить ответы на перечисленные вопросы удается у родных пациента, являющихся свидетелями приступов. При условии точного описания заболевания невропатолог легко установит, в какой зоне мозга находится очаг эпилепсии – патология, раздражающая нервные окончания и вызывающая приступы.
Единственный инструментальный метод диагностики эпилепсии – электроэнцефалограмма. Расположенные на голове пациента электроды списывают сигналы головного мозга на разных его участках, что фиксируется в компьютере в виде характерных графиков. На основании полученной картины можно легко заметить признаки эпилептиформной активности. Информативным методом диагностики является считывание показаний деятельности мозга во время приступов. Сравнение видеозаписи поведения пациента и данных ЭЭГ позволяет выявить патологию в определенной зоне головного мозга и принять меры по ее устранению.
Метод магнитно-резонансной томографии может быть полезен при риске развития заболевания.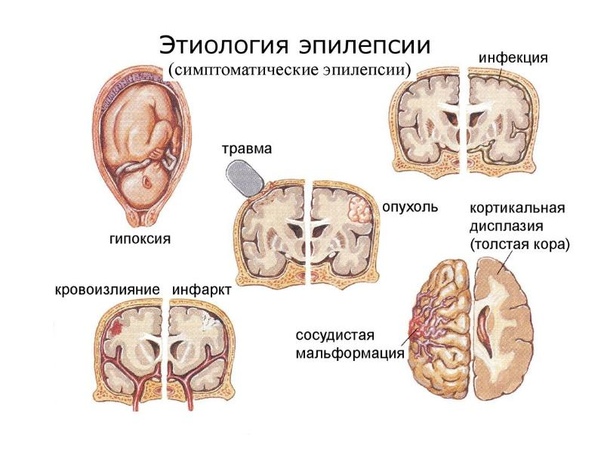 Его назначают при жалобах пациента на головные боли, неустойчивую походку и ощутимую слабость в конечностях. Перечисленные симптомы указывают на органические поражения головного мозга, которые могут спровоцировать наступление и регулярность приступов.
Его назначают при жалобах пациента на головные боли, неустойчивую походку и ощутимую слабость в конечностях. Перечисленные симптомы указывают на органические поражения головного мозга, которые могут спровоцировать наступление и регулярность приступов.
Развитие эпилепсии не является поводом для присвоения статуса инвалидности. Пациент может продолжать вести привычный образ жизни и работать в безопасных условиях, регулярно принимая назначенные препараты и отслеживая возможные обострения. Важно, чтобы при резком наступлении приступа ему была оказана первая помощь при эпилепсии со стороны родственников или окружающих.
Лечение эпилепсии
Диагноз «эпилепсия» у детей или взрослых не является окончательным приговором на всю жизнь. При условии своевременного обращения за медицинской помощью и благоприятной клинической картины возможно полное излечение с исчезновением приступов без необходимости регулярно принимать лекарственные препараты.
При условии своевременного обращения за медицинской помощью и благоприятной клинической картины возможно полное излечение с исчезновением приступов без необходимости регулярно принимать лекарственные препараты.
Лечение симптомов эпилепсии может быть консервативным или хирургическим. В первом случае пациенту назначается комплекс препаратов, подавляющих эпилептиформную активность и устраняющих причину развития патологии. При оперативном лечении очаг эпилепсии – рубцы, опухоли или посторонние фрагменты после черепно-мозговой травмы – удаляется из структуры мозга без повреждения здоровых тканей. Период восстановления после операции зависит от площади поражения мозга, выраженности заболевания и общего состояния организма пациента.
Профилактические меры по недопущению развития эпилепсии
В числе мер, препятствующих патологической мозговой активности, отмечают:
- защиту от получения черепно-мозговых травм;
- своевременное лечение инфекционных заболеваний;
- снижение высокой температуры во время острой стадии заболевания, исключение ситуаций с высоким риском перегрева или переохлаждения организма;
- обращение за медицинской помощью при подозрении на травму или опухолевый процесс в головном мозге;
- контроль артериального давления;
- умеренно активный образ жизни;
- отказ от вредных привычек и употребления крепкого кофе.

Помимо перечисленных мер, в восстановительный период лечения эпилепсии рекомендуется строго следовать назначениям врача и избегать физической и эмоциональной перегрузки.
Частые вопросы
На частые вопросы отвечает:
СЕМЕНОВА
Ольга Владимировна
Стаж 5 лет
Остались вопросы? Оставьте завявку и запишитесь на консультацию
Наследственный фактор актуален для больных эпилепсией в более чем 50% диагностированных случаев. Генетические нарушения в структуре головного мозга могут передаваться от одного или двух родителей. Точно назвать причину заболевания можно на основании данны
СЕМЕНОВА Ольга Владимировна
врач-невролог, заведующий кабинетом диагностики и лечения когнитивных расстройств
Передается ли эпилепсия по наследству?
Излечение от эпилепсии возможно в любом возрасте при условии своевременного обращения за помощью и сотрудничества с квалифицированным специалистом – невропатологом. Говорить о полном или значительном частичном снятии симптомов можно на основании данных пр
Говорить о полном или значительном частичном снятии симптомов можно на основании данных пр
СЕМЕНОВА Ольга Владимировна
врач-невролог, заведующий кабинетом диагностики и лечения когнитивных расстройств
Лечится ли эпилепсия у детей?
Постановка диагноза «эпилепсия» не делает пациента человеком с ограниченными возможностями, поэтому указанный статус ему не присваивается. При условии соблюдения рекомендаций врача можно вести привычный образ жизни и успешно работать, но отказаться от вре
СЕМЕНОВА Ольга Владимировна
врач-невролог, заведующий кабинетом диагностики и лечения когнитивных расстройств
Дают ли инвалидность при эпилепсии?
Эпилепсия | Симптомы, осложнения, диагностика и лечение
Эпилепсия – это расстройство центральной нервной системы (неврологическое), при котором активность мозга становится ненормальной, вызывая судороги или периоды необычного поведения, ощущений, а иногда и потери сознания. Эпилепсия затрагивает как мужчин, так и женщин всех рас, этнических групп и возрастов. Симптомы приступов могут сильно различаться. Наличие одного припадка не означает, что у вас эпилепсия. По крайней мере, два неспровоцированных припадка, как правило, необходимы для диагностики эпилепсии.
Эпилепсия затрагивает как мужчин, так и женщин всех рас, этнических групп и возрастов. Симптомы приступов могут сильно различаться. Наличие одного припадка не означает, что у вас эпилепсия. По крайней мере, два неспровоцированных припадка, как правило, необходимы для диагностики эпилепсии.
Лечение лекарствами или иногда хирургическое вмешательство может контролировать судороги у большинства людей с эпилепсией. Некоторым людям требуется пожизненное лечение для контроля припадков, но для других судороги в конечном итоге исчезают.
Поскольку эпилепсия вызвана аномальной активностью в мозге, судороги могут влиять на любой процесс, который мозг координирует. Признаки и симптомы могут включать:
- Временная путаница
- Неконтролируемые рывковые движения рук и ног
- Потеря сознания или понимания действительности
- Психические симптомы, такие как страх, беспокойство или дежавю
Симптомы варьируются в зависимости от типа приступов. В большинстве случаев человек с эпилепсией будет каждый раз иметь один и тот же тип припадка, поэтому симптомы будут похожи от эпизода к эпизоду.
В большинстве случаев человек с эпилепсией будет каждый раз иметь один и тот же тип припадка, поэтому симптомы будут похожи от эпизода к эпизоду.
Эпилепсия не имеет идентифицируемой причины примерно у половины людей с этим заболеванием. В другой половине условия возникновения болезни могут быть отнесены к различным факторам, в том числе:
- Генетическое влияние. Исследователи связали некоторые типы эпилепсии с конкретными генами, но для большинства людей гены являются лишь частью причины эпилепсии. Определенные гены могут сделать человека более чувствительным к условиям окружающей среды, которые вызывают судороги.
- Травма головы. Травма головы в результате автомобильной аварии или других причин может вызвать эпилепсию.
- Мозговые состояния. Мозговые состояния, которые вызывают повреждение головного мозга, такие как опухоли головного мозга или инсульты, могут вызвать эпилепсию. Инсульт является основной причиной эпилепсии у взрослых старше 35 лет.
- Инфекционные заболевания. Инфекционные заболевания, такие как менингит, СПИД и вирусный энцефалит, могут вызвать эпилепсию.
- Пренатальная травма. До рождения младенцы чувствительны к повреждению головного мозга, что может быть вызвано несколькими факторами, такими как инфекция у матери, плохое питание или недостатки кислорода. Это повреждение головного мозга может привести к эпилепсии или церебральному параличу.
- Нарушения развития. Эпилепсия иногда может быть связана с нарушениями развития, такими как аутизм и нейрофиброматоз.
Официальный сайт Научного центра неврологии
Эпилепсия – хроническое неврологическое заболевание, которое характеризуется повторяющимися, возникающими внезапно, эпилептическими приступами. В зависимости от формы эпилепсии, приступы проявляются в виде двигательных, чувствительных, вегетативных, психических нарушений. Приступы могут сопровождаться нарушением сознания различной степени. Некоторые формы эпилепсии проявляются только или преимущественно нарушениями сознания – абсансами, с минимальными двигательными симптомами. Наиболее драматический характер носят генерализованные тонико-клонические приступы – утрата сознания, затем общее тоническое напряжение тела, с последующими ритмичными разгибательными движениями конечностей (клониями).
Выделяют генерализованные и фокальные (парциальные) приступы. При генерализованных приступах эпилептическая активность возникает практически одновременно в обоих полушариях головного мозга. При фокальных имеется один (иногда несколько) очаг – так называемая эпилептогенная зона. При определенных условиях активность не ограничивается ею, а распространяется на близлежащие отделы головного мозга, вызывая характерную симптоматику приступа. В некоторых случаях при фокальной эпилепсии возможно развитие вторично-генерализованных приступов.
Длительность приступа не превышает обычно 2-3 минут, бывают приступы очень короткие – всего несколько секунд. Если приступы следуют друг за другом, это следует расценивать как грозное осложнение течения заболевания – эпилептический статус. Эпилептический статус может быть также бессудорожным – когда вызванное непрерывной эпилептической активностью нарушения сознания не сопровождаются двигательными проявлениями. В такой ситуации установить точный диагноз возможно только при помощи ЭЭГ.
Эпилепсия может носить наследственный характер, или быть приобретенной. Наиболее часто причиной приобретенной эпилепсии является поражение мозга, например черепно-мозговая травма, или повреждение головного мозга при осложненных родах. Наследственные эпилепсии чаще сопровождаются генерализованными приступами, имеют характерный возраст дебюта, при некоторых из них по достижении определенного возраста приступы прекращаются. В таких случаях прием противоэпилептических препаратов прекращается. С другой стороны, есть формы эпилепсии, при которых прием противоэпилептических препаратов практически пожизненный.
Залогом правильного диагноза является тщательно собранный анамнез, обязательное проведение ЭЭГ и МРТ. По назначению врача может проводиться рутинная ЭЭГ, ЭЭГ с депривацией сна, видео-ЭЭГ мониторинг. В настоящее время в обследовании пациентов с подозрением на эпилепсию рутинной ЭЭГ обычно недостаточно, необходима длительная запись, с обязательной регистрацией ЭЭГ во сне. После постановки диагноза, исключения неэпилептической природы приступов, врач назначает лечение противоэпилептическими препаратами. Выбор препаратов зависит от формы (синдрома) эпилепсии, типа приступов. При неверно поставленном диагнозе препараты не только не помогают, но могут и ухудшить течение приступов. Следует отметить, что помимо диагноза и лекарств важное значение имеет соблюдение пациентом медикаментозного и иного режима, прописанного врачом (так называемая комплаентность). Установлено, что нередко причиной «неэффективности» является несоблюдение прописанного режима, самостоятельная замена препарата, изменение дозировки.
Эпилептологический центр НЦН – команда специалистов разного профиля – эпилептологов, нейрофизиологов, радиологов, нейропсихологов, нейрохирургов. Мы принимаем как пациентов с впервые возникшим приступом утраты сознания или судорог для постановки диагноза (подтверждение или исключение эпилептической природы приступа), так и пациентов с уже установленным диагнозом эпилепсии для коррекции терапии.
Эпилептологический центр ФГБНУ НЦН…
ФОРМА записи на приём к специалисту…
Эпилепсия — причины, симптомы и лечение — Медкомпас
Эпилепсия – это хроническое заболевание, которое характеризуется повторяющимися судорожными припадками, иногда с потерей сознания. Заболевание связано с чрезмерной электрической активностью группы нейронов головного мозга.
Симптомы болезни
Первые признаки заболевания, как правило, появляются в возрасте от 5 — 15 лет.
Наиболее характерным симптомом является судорожный припадок, который возникает внезапно. Иногда за несколько дней до припадка, можно установить его приближение, по возникновению предвестников – головной боли, нарушения сна, ухудшения аппетита, повышенной раздражительности.
Больной теряет сознание, падает. Возникают тонические судороги, человек напряжен, конечности вытягиваются, голова запрокидывается, задерживается дыхание. Эта фаза длится 15-20 секунд, после чего появляются клонические судороги. Последние представляют собой подергивания мышц шеи, конечностей и туловища. Характерно хриплое громкое дыхание, синюшность кожных покровов, западение языка, выделение изо рта пены. Фаза длится несколько минут, после чего мышцы расслабляются и состояние стабилизируется.
Кроме больших припадков у больных бывают судорожные приступы, во время которых они на несколько секунд теряют сознание, но не падают.
Причины болезни
Более 50% людей с эпилепсией, имеют идиопатическую форму заболевания, т.е. с неустановленной причиной.
Эпилепсия, причина возникновения которой известна, называется вторичной или симптоматической эпилепсией.
Причины вторичной эпилепсии:
- Травматические поражения мозга
- Опухоли головного мозга
- Абсцессы
- Менингиты и энцефалиты
- Субарахноидальные и внутримозговые кровоизлияния
- Интоксикации алкоголем, ртутью, углекислым газом, свинцом и др.
- Генетические факторы.
Диагностика
Диагностика эпилепсии начинается с опроса больного и его родственников. Важно узнать все детали: когда появился первый приступ, как часто они возникают, падает ли пациент, какие мышцы подергиваются, чувствует ли он приближение приступа и что чувствует после него. Детальный опрос позволяет врачу сделать вывод, в какой части мозга находится очаг.
Единственным методом, позволяющим достоверно сказать о наличии эпилепсии, является электроэнцефалограмма. Специальные электроды располагают на голове, а результат регистрируется компьютером. ЭЭГ доказывает наличие у больных типичной эпилептиформной активности.
При наличии у пациента неврологических жалоб, таких как головная боль, неустойчивая походка, слабость в конечностях, может свидетельствовать о наличии органических поражений головного мозга. В этом случае обязательно провести магнитно-резонансную томографию.
Видео ЭЭГ мониторирование используется для наблюдения за поведением больного во время приступа. Пациент помещается в специальную палату с видеокамерами. На голове расположены электроды, которые непрерывно записывают ЭЭГ. После исследования врач изучает данные ЭЭГ и видеозаписи.
Осложнения
- Эпилептический статус. Это короткий промежуток времени между припадками, во время которых человек не приходит в сознание
- Аспирационная пневмония. Может развиваться вследствие аспирации во время приступа рвотных масс, пищи, мелких предметов
- Отек легких нейрогенного характера. Вследствие нарушений в работе нервной системы возникает артериальная гипертензия, которая приводит к перегрузке левого предсердия, и как следствие возникает отек
- Внезапная смерть
- Если приступ случится во время купания, больные эпилепсией рискуют утонуть
- Психические расстройства – депрессии, эгоизм, придирчивость, мелочность, агрессивность, мстивость, злопамятность.
Лечение болезни
Лечение эпилепсии должно быть комплексным и непрерывным. Важнейшим в лечении эпилепсии является прием противосудорожных препаратов, которые снижают частоту припадков, или полностью их устраняют.
Эпилепсия
Эпилепсия – не одно состояние, а разнообразное семейство расстройств, общей чертой которых является аномально высокая предрасположенность к эпилептическим приступам. Некоторые авторы предпочитают говорить и писать не об эпилепсии, а об «эпилепсиях».Раньше считалось, что диагноз эпилепсии можно поставить, если у ребенка есть два спонтанных (ничем не провоцируемых) приступа. Сейчас врач имеет право поставить эпилепсию, если у ребенка один эпилептический приступ, но существует высокая вероятность его повторов. Как правило, вероятность повторов врач оценивает исходя из данных электроэнцефалограммы и конкретной клинической ситуации (наличия у ребенка неврологической болезни, внешнего вида приступов и т.д.). Кроме того, стало ясно, что приступ не всегда может быть спонтанным. Так, при нескольких эпилепсиях развивающихся в юношеском возрасте приступ может провоцироваться недосыпанием в сочетании со стрессом.
Эпилептический приступ — это событие, вызванное тем, что нервные клетки в определенной части мозга становятся перевозбужденными и работают в особом неправильном ритме. Деятельность головного мозга нарушается, и у человека развиваются расстройства движений, поведения, восприятия, иногда с нарушением сознания и падением. Приступ длится недолго – от секунд до нескольких минут, хотя есть и исключения их правила (очень длительные приступы). В целом приступ не всегда выглядит так устрашающе, как показывают в кино. Иногда приступы бывают мало заметными.
Эпилептический приступ не всегда является симптомом эпилепсии. Значительно чаще, чем эпилепсия, встречаются так называемые фебрильные судороги (которые провоцируются температурой). Как правило, они не наносят вреда мозгу ребенка, очень редко переходят в эпилепсию, исчезают по мере его взросления (после 6 лет) и не нуждаются в постоянном лечении. По-сути, они только выглядят страшно, но являются вполне доброкачественным состоянием с хорошим прогнозом. Также у части новорожденных детей бывают эпилептические приступы, которые могут потом никогда не повториться, поэтому есть особый термин «неонатальные судороги» (судороги новорожденного), так и формулируется диагноз. Есть еще один вариант, когда при нейроинфекции (например, при менингите) или при черепно-мозговой травме развивается эпилептический приступ. Он далеко не всегда переходит в эпилепсию, то есть, далеко не всегда развиваются повторные приступы.
Эпилепсия представляет собой самое распространенное тяжелое заболевание нервной системы, встречающееся во всем мире независимо от расы с частотой 0,5-1%.
Причины эпилепсии
В зависимости от причины развития эпилепсии выделяют три группы эпилепсий:
Идиопатические эпилепсии – те, при которых эпилепсия является единственным проявлением, не связанным со структурным повреждением головного мозга, другие неврологические симптомы отсутствуют. Предполагается, что эти синдромы имеют генетическую природу и обычно возраст – зависимы (возникают и, иногда, проходят в определенном возрасте). Международная Лига по борьбе с эпилепсией (ILAE) в настоящее время предпочитает термин «генетические» эпилепсии. Концепция генетической эпилепсии заключается в том, что эпилепсия является прямым результатом известного или предполагаемого генетического(их) дефекта(ов), и эпилептические приступы являются стержневым симптомом заболевания
Симптоматические эпилепсии – те, при которых эпилептические приступы являются результатом одного или более идентифицируемых структурных повреждения мозга. Международная Лига по борьбе с эпилепсией (ILAE) в настоящее время предпочитает термин «структурные/метаболические» эпилепсии. Концепция заключается в том, что у пациента с эпилептическими приступами существует другое структурное повреждение головного мозга или метаболическое состояние/заболевание, которое ассоциировано с весомым риском развития эпилепсии.
Криптогенные эпилепсии (предположительно симптоматические) — те, которые, как предполагается, являются симптоматическими, однако идентифицировать этиологию невозможно. Международная Лига по борьбе с эпилепсией (ILAE) в настоящее время предпочитает термин «эпилепсии с неизвестной причиной», то есть, причина неизвестна к моменту установления диагноза (она может быть и генетической, и связанной с какой-то пока не установленной болезнью)
Следует сказать, что эпилепсия у детей отличается чрезвычайным разнообразием. Встречаются самые разные синдромы – от доброкачественных до злокачественных.
Смысл термина «доброкачественная эпилепсия» претерпел определенную эволюцию. Ранее доброкачественным считался тот эпилептический синдром, который не вызывал нарушений интеллектуальных функций и легко поддавался лечению. В настоящее время доброкачественным считается тот эпилептический синдром, для которого характерны эпилептические приступы, легко поддающиеся лечению, или не требующие лечения, и проходящие без последствий. В отдельных ситуациях его только условно можно назвать эпилепсией, так как у ребенка может быть всего один эпилептический приступ, и тогда правильнее определять это как эпилептические приступы, а не эпилепсию. В сообщении Комиссии по Классификации и Терминологии Международной противоэпилептической лиги (2010) также говорится о том, что термин «доброкачественный» может создавать «фальшивый оптимизм» и нереалистичные ожидания, как у врача, так и у родителей ребенка. Известно, что познавательные и поведенческие нарушения, психиатрические расстройства, мигрень и даже синдром внезапной смерти могут встречаться практически при любой форме эпилепсии.
В другом конце спектра эпилепсий находятся эпилептические энцефалопатии. Это тяжело текущие эпилепсии, как правило, с частыми приступами, задержкой или даже регрессом психического развития, которые с трудом поддаются медикаментозному лечению. Эти эпилептические синдромы часто называют катастрофическими, так как их исходом (даже при правильном лечении) чаще всего бывает умственная отсталость, инвалидизация и, иногда, даже смерть. Эпилептические энцефалопатии могут наблюдаться в любом возрасте, начиная с периода новорожденности. Концепция развития эпилептических энцефалопатий основана на признании того факта, что эпилептическая активность сама по себе (даже не сопровождаясь приступами) может оказывать негативное влияние на развивающийся головной мозг, вызывая тем самым интеллектуальные и поведенческие нарушения. По сути дела развивающийся мозг ребенка все время находится в ситуации эпилептического статуса, хотя этот статус характеризуется не столько приступами, сколько разрядами.
Еще одну особую группу эпилепсий составляют идиопатические генерализованные эпилепсии. Эти эпилепсии высоко чувствительны к медикаментозной терапии, и большинство пациентов, получая адекватный препарат, не испытывают приступов. Но отмена препарата без рецидивов возможна только при детской абсансной эпилепсии. При идиопатических генерализованных эпилепсиях, стартующих в подростковом возрасте (юношеской миоклонической и юношеской абсансной), отмена антиэпилептического препарата даже при длительной ремиссии возможна далеко не всегда, так как при этом наблюдается высокий риск рецидивов приступов.
Промежуточное положение между двумя концами спектра эпилепсий (доброкачественными эпилепсиями детства и эпилептическими энцефалопатиями) занимают симптоматические и криптогенные фокальные эпилепсии детства, которые могут течь как легко, так и тяжело в зависимости от конкретного клинического случая. Прогноз течения зависит от совокупности множества обстоятельств: наличия изменений в мозге по данным МРТ, двигательных и интеллектуальных нарушений, степени выраженности разрядов на энцефалограмме, своевременности и адекватности антиэпилептической терапии и целого ряда других факторов.
Диагностика эпилепсии
В диагностике эпилепсии наибольшее значение имеют опрос пациента, электроэнцефалографическое исследование, проведение магнитно-резонансной томографии головного мозга
Опрос пациента или его родителей. Каждый тип эпилептического приступа имеет свои клинические и энцефалографические черты. Во время опроса пациента или его родителей врач уточняет все, что касается различных характеристик приступов:
- Возраст, в котором приступ развился. Существуют возраст-зависимые формы эпилепсии с характерным возрастом начала приступов
- Связь приступа с циклом сон/бодрствование – существуют эпилептические синдромы, при которых приступы наблюдаются преимущественно во время сна или при пробуждении
- Наличие провоцирующих факторов – недосыпания, просмотра телепрограмм, работа на компьютере и др.
- Продолжительность приступа в секундах и минутах является чрезвычайно важной его характеристикой
- Подробно описание течения приступов с первых симптомов и до последних: предчувствовал ли пациент приступ, какие субъективные ощущения у него наблюдались, терял ли он сознание (полностью или частично), отмечалось ли напряжение в конечностях и теле (в каких именно конечностях), и в мимической мускулатуре, подводились ли глаза (и куда – вверх, в какую сторону), были ли подергивания и если да, то в каких частях тела. Важно, как пациент выходил из приступа, помнит ли свои ощущения во время приступа, имеются ли у него/нее речевые и двигательные нарушения, оглушенность после приступа или сон.
- Частота приступов в сутки, в месяц, в год
- Иногда у пациента бывает два — три типа приступов, и тогда каждый из них описывается подробно
- Если лечение уже проводилось, то уточняется, как оно влияло на частоту и другие характеристики приступов
Из расспроса у врача, как правило, уже складывается впечатление о том, эпилептический ли это приступ или нет, о типе эпилептического приступа, и иногда, формируется предположение о конкретном эпилептическом синдроме. Существует не очень корректное, но достаточно точно отражающее суть проблемы врачебное высказывание: «Насколько точно Вы расскажете о приступах, настолько точно Вам и поставят диагноз». Врач сам достаточно редко видит приступ. Процент ошибок в описании неспециалистами достаточно высок. Поэтому лучше приходить даже на первую консультацию с т.н. «домашним видео» (видеозаписью приступа, сделанной видеокамерой, фотоаппаратом или мобильным телефоном). Простой просмотр видеозаписи позволит квалифицированному специалисту определить эпилептический ли это приступ и, иногда, его тип.
Электроэнцефалографическое исследование (ЭЭГ) является главным методом, подтверждающим эпилептический характер приступа. Скрининговым методом при эпилепсии является рутинная ЭЭГ, которая записывается в состоянии расслабленного бодрствования. Как правило, рутинная ЭЭГ короткая и проводится в течение 20 минут. В протокол рутинной ЭЭГ обязательно включаются проба на открытие/закрытие глаз, ритмическая фотостимуляция и проба с гипервентиляцией (пациент часто и глубоко дышит). Все эти пробы направлены на провокацию эпилептиформной активности, если она не очевидна. Иногда используется запись рутинной ЭЭГ в утренние часы после депривации сна (короткая продолжительность сна), что при определенных эпилептических синдромах повышает информативность ЭЭГ. Далеко не всегда за время записи короткой рутинной ЭЭГ удается записать приступ или получить достоверные эпилептиформные изменения между приступами. В то же время хорошо известно, что доказательством эпилептической природы приступа является наличие эпилептических разрядов в момент его возникновения или предшествующих его клиническим проявлениям.
Более информативным, но и трудоемким методом исследования является видеоЭЭГ мониторинг: длительная запись ЭЭГ и видеоизображения во время бодрствования и сна, иногда с моделированием реальных жизненных ситуаций (например, просмотр телевизора фотосенситивным пациентом с целью подбора метода немедикаментозной защиты). Продолжительность видеоЭЭГмониторинга может быть различной – от нескольких часов до дней. Достаточно часто в мониторинг включается не только бодрствование, но и сон пациента (дневной или ночной). Большая длительность записи с большей долей вероятности позволяет зафиксировать клинические проявления приступа, увидеть эпилептические изменения на ЭЭГ в этот момент, понять, в каких отделах мозга генерируется эпилептическое возбуждение. Необходимость проведения видеоЭЭГмониторинга, его продолжительность, необходимость включения в мониторинг сна пациента определяет врач, исходя из конкретной клинической ситуации. Особую роль длительный видеоЭЭГ мониторинг играет при предхирургической подготовке, когда для провокации приступов с целью локализации их источника иногда проводится временная отмена противоэпилептической терапии.
Как правило, данные опроса и электроэнцефалографического обследования позволяют установить тип приступа, после чего врач задумывается о том, какой именно эпилептический синдром имеется у пациента. В диагностике отдельных эпилептических синдромов играет роль возраст начала эпилепсии, тип приступа (приступов), неврологический статус пациента (наличие у него двигательных, речевых и интеллектуальных нарушений — поэтому при первой консультации врач должен провести неврологический осмотр пациента), данные межприступной и/или приступной ЭЭГ и магнитно-резонансной томографии головного мозга.
МРТ головного мозга широко используется для уточнения диагноза эпилепсии. При идиопатических (генетических) фокальных и генерализованных эпилепсиях не должно быть патологических изменений на МРТ. Поэтому врач, если он уверен в наличии идиопатической эпилепсии, может не направлять пациента на это исследование. Лучше использовать МРТ высокого разрешения. При фармакорезистентной эпилепсии (которая плохо поддается лечению антиэпилептическими препаратами) при проведении МРТ стараются использовать специальный эпилептологический режим (делают более частые срезы при исследовании). При предоперационной подготовке для уточнения локализации эпилептического очага используется позитронно-эмиссионная томография и томография с эмиссией единичного фотона.
Дополнительные исследования необходимы, если врач подозревает, что эпилепсия – только симптом какого-то другого, как правило, тяжелого заболевания. У детей с эпилепсией и задержкой психоречевого развития может понадобиться исследование кариотипа, определение спектра аминокислот крови и мочи, органических кислот мочи, молекулярно-генетическое исследования и др.
Весь спектр исследований проводится с одной целью – как можно точнее установить причину эпилепсии и определиться с прогнозом ее течения.
Лечение эпилепсии.
Кардинальной задачей антиэпилептической терапии является полный контроль над приступами при отсутствии нежелательных побочных реакций и негативного влияния на качество жизни больного. Эта цель достижима у двух третей всех пациентов. Медикаментозное лечение эпилепсии мало эффективно примерно у 20 — 30% пациентов с эпилепсией. Такая эпилепсия называется резистентной, цель лечения при резистентной эпилепсии будет другой — достижение минимально возможной частоты эпилептических приступов (а не полное избавление от них).
Не назначается хроническое лечение при фебрильных приступах (на фоне температуры), при изолированных неонатальных приступах (в первые 30 дней жизни), при острых симптоматических приступах (приступы, ассоциированные с острым системным заболеванием, интоксикацией, злоупотреблением алкоголем или наркотическими веществами или их отменой, или острой стадией мозгового повреждения), а также при единственным неспровоцированном приступе. Можно не лечить редкие ночные приступы при доброкачественной фокальной эпилепсии детства с центро-темпоральными спайками (роландической).
Решение о начале лечения у пациентов, страдающих эпилепсией, должно приниматься индивидуально. В целом, лечение необходимо начинать быстро, если существует вероятность того, что задержка лечения нанесет вред больному. Оценка вероятности вреда от задержки лечения зависит от эпилептического синдрома и от особенностей окружения пациента. Она также должна включать и риск внезапной смерти при эпилепсии, который потенциально существует в любом возрасте.
Препараты, применяемые в лечении эпилепсии, носят название антиэпилептических – сокр. АЭП (синонимы: антиконвульсанты, противоэпилептические препараты, противосудорожные препараты). В мире насчитывается более 20 АЭП, не все из них, к сожалению, зарегистрированы в России. Врач, занимающийся диагностикой и лечением эпилепсии, как правило, хорошо знает антиэпилептические препараты, механизмы их действия, дозы, показания и противопоказания, взаимодействия различных препаратов, острые и хронические побочные эффекты.
Врач выбирает один АЭП (такая тактика носит название монотерапии), руководствуясь типом приступов и конкретным эпилептическим синдром пациента. Выбранный АЭП должен обладать наибольшей эффективностью при данном типе приступов и эпилептическом синдроме. Как правило, при выборе препарата врач учитывает наличие сопутствующих заболеваний и конкретную финансовую ситуацию (наличие препарата в льготных списках и возможность его бесплатного получения, вероятность того, что пациент сам сможет покупать препарат и др.), а также доступность препарата в аптечной сети.
Доза всех АЭП наращивается постепенно. Считается, что постепенное увеличение дозы улучшает переносимость терапии. Есть препараты с достаточно быстрым наращиванием дозы (например, терапевтической дозы вальпроата можно достигнуть в течение 1-2-х недель), со средним темпом наращивания дозы (например, карбамазепин) и с медленным темпом (ламотриджин, топирамат). При медленном наращивании дозы терапевтическая доза достигается через несколько недель.
Кратность применения зависит от лекарственной формы препарата. Один и тот же АЭП может выпускаться для удобства применения в разных лекарственных формах. Так существуют специальные лекарственные формы для детей (они не любят глотать таблетки) – капли, сиропы, растворы для внутреннего применения, микрогранулы для посыпания пищи. Тот же самый препарат может выпускаться и в таблетках с разным содержанием активного вещества. Активное вещество может быстро высвобождаться из таблетки, а может высвобождаться постепенно. Если высвобождение активного вещества постепенное, то такая лекарственная форма называется пролонгированной. Общепризнанным является тот факт, что пролонгированные формы более эффективны и лучше переносимы. Кратность приема определяет врач в каждом конкретном случае. Как правило, 2 раза в день применяются пролонгированные формы АЭП, а также препараты с длительным периодом полураспада. Остальные лекарственные формы, как правило, применяются три раза в день. Нет никакого смысла делить суточную дозу АЭП на 4 и более раз.
При определении эффективности АЭП необходимо следить за числом приступов и за переносимостью препарата. Число приступов отмечается в дневнике приступов. Там же указывается и их характер, так как клинические проявления приступов могут меняться на фоне лечения. При введении препарата терапевтическая концентрация в крови создается не сразу, а через несколько дней после увеличения дозы. Поэтому мы не ожидаем существенного улучшения на невысоких дозах препарата и сразу после увеличения дозы. Необходимо подождать хотя бы несколько дней, чтобы препарат распределился в органах и тканях, и создалась стойкая терапевтическая концентрация в крови. Переносимость препарата оценивается по наличию побочных эффектов. Все побочные эффекты делятся на две большие группы – реакции непереносимости и дозозависимые побочные эффекты. Реакции непереносимости возникают на ранних этапах лечения и требуют отмены препарата. Как пример, можно привести развитие тяжелой аллергической реакции в виде отека Квинке или сыпи (такая реакция возможна на введение любого медикамента). Дозо-зависимые побочные эффекты появляются постепенно по мере нарастания дозы и проходят при ее снижении. Как правило, врач при назначении конкретного АЭП рассказывает пациенту или его родственникам, какие нежелательные эффекты наиболее часты и как с ними бороться.
Прием препарата должен быть непрерывным. Если препарат не принимается вовремя, то его концентрация в крови падает, и это чревато рецидивом эпилептического приступа. Считается, что вероятность развития приступа при пропуске приема препарата составляет около 30%. Поэтому врач всегда подчеркивает и иногда пишет в заключении, что лечение должно быть длительным и непрерывным. Если пациент забыл принять препарат, то он должен сделать это сразу, как только вспомнит о пропуске.
После того, как пациент определенное время принимает препарат, его направляют на контрольное энцефалографическое исследование. Оно может быть неоднократным по мере течения болезни, сроки проведения ЭЭГ определяет врач. Полезным и информативным также является определение концентрации препарата в крови, оно может назначаться от одного до нескольких раз в год. Врач следит за вероятными побочными эффектами АЭП по жалобам пациента и по лабораторным тестам (анализы крови – клинический и биохимический, ЭКГ, УЗИ внутренних органов и др.). Какой именно анализ назначается, зависит от конкретного АЭП. Например, если препарат иногда дает анемию, то это будет клинический анализ крови. Если препарат вызывает снижение числа тромбоцитов, то именно этот показатель и будет мониторироваться.
Если один препарат не эффективен, то врач будет применять альтернативный препарат. Как правило, поступают следующим способом – вводят второй препарат в терапевтической дозе, не уменьшая дозы первого, и смотрят, каков результат. Если достигнуто исчезновение приступов, то дозы первого препарата можно уменьшить и, возможно, в дальнейшем его отменить. Тем не менее, существуют пациенты, которые годами вынуждены принимать 2 (редко – 3) препарата.
Пациент является активным участником процесса лечения. В последние годы меняется модель взаимоотношений пациента и врача. От авторитарной модели взаимоотношений (когда врач жестко диктовал условия лечения пациенту) сейчас постепенно весь мир переходит к так называемой «партнерской» («коллегиальной») модели, при которой врачи и пациенты – равноправные участники процесса лечения. Врач сообщает пациенту или его родственникам правдивую информацию, обеспечивает ее понимание, создает условия для принятия пациентом адекватного решения. Если решение принято совместно (пациентом или его родителями и врачом), то эффективность его выполнения существенно увеличивается. Тогда пациент и его родственники мотивированы на четкое выполнение всех этапов обследования и лечения. Для них процесс лечения очень нелегкий, так как он иногда продолжается годами. Чем длительнее течение эпилепсии, тем труднее соблюдать все предписания. Многие пациенты (считается, что около 30% от общего числа) не следуют советам врача: меняют кратность приема препарата, его дозу, допускают пропуски приема препарата. Некоторые переходят на режим самолечения. Чаще всего это происходит из-за недостатка информированности в области эпилепсии. Отсутствие «приверженности к терапии» может сыграть неблагоприятную роль в эффективности лечения, а также привести к жизнеугрожающей ситуации (эпилептический статус), а, иногда, и к летальному исходу. С другой стороны врач также должен прислушиваться к пожеланиям и жалобам пациента, особенно в том, что касается переносимости АЭП. Партнерская (коллегиальная) модель взаимоотношений врача и пациента требует от обеих сторон доверия и высокой ответственности.
Продолжительность лечения зависит от конкретной клинической ситуации и определяется в основном тем, каким эпилептическим синдромом страдает пациент. Есть эпилептические синдромы (юношеская миоклоническая эпилепсия, юношеская абсансная эпилепсия, миоклония век с абсансами и др.), при которых мы не можем вылечить эпилепсию, а только ее «контролируем». Пациент принимает препарат и приступы у него отсутствуют, но отмена препарата приводит к рецидиву приступов в 80-90 % всех случаев. При таких эпилептических синдромах лечение носит длительный (годами и десятилетиями) характер. Наоборот короткая продолжительность лечения принята при так называемых доброкачественных эпилепсиях детства – роландической и затылочной с ранним началом (лечат, как правило, не более 2-х лет). Продолжительность лечения – один из самых сложных вопросов в эпилептологии. Существуют международные рекомендации о том, что вопрос об отмене препарата должен рассматриваться не ранее, чем через 2 года ремиссии (полного отсутствия эпилептических приступов). В то же время у целого ряда пациентов, в основном с симптоматическими эпилепсиями, два года – слишком короткий срок, чтобы добиться излечения от эпилепсии
Решение об отмене препарата принимается врачом совместно с пациентом или его родителями/опекунами. Решение принимается на основании оценки риска рецидива эпилептических приступов. Риск рецидива зависит от многих факторов. Такие факторы как нормальный интеллект, отсутствие двигательных нарушений, изменений на МРТ головного мозга и эпилептиформных разрядов на ЭЭГ, а также большая длительность ремиссии уменьшают риск рецидива. Считается, что медленная отмена препарата уменьшает риск рецидива. Насколько медленно отменять препарат, вопрос не очень ясный. В международной литературе существует рекомендация, что отмена АЭП не должна проводится быстрее, чем за 6-8 недель. Из этого правила существуют исключения – очень медленно отменяются фенобарбитал и бензодиазепины. В отечественной практике АЭП отменяются медленнее, чем в международной – отмена занимает не недели, а месяцы. При большинстве эпилептических синдромов (за исключением доброкачественных эпилепсий детства) отмену АЭП лучше проводить под контролем ЭЭГ. Снижается доза препарата, через какое-то время после этого делается ЭЭГ. Если на ЭЭГ появляются эпилептиформные разряды, то целесообразно вернуться к той дозе, на которой их не было и не отменять препарат. Проведение ЭЭГ также показано после полной отмены препарата. Наиболее опасен в отношении рецидива приступов первый год после полной отмены препарата
Образ жизни больного с эпилепсией
Все пациенты с эпилепсией, их родственники, лица, их опекающие, и врачи должны стремиться к максимально возможному сохранению нормального образа жизни, свойственного здоровым людям. Конечно, это не всегда возможно, особенно при тяжелых эпилепсиях, протекающих с частыми приступами и нарушениями интеллектуального развития. Тем не менее, всегда нужно стремиться к тому, чтобы не было ненужных и лишних ограничений. Эпилепсия может оказывать негативное влияние на образ жизни пациента, но разумный оптимизм позволяет уменьшить степень этого негативного влияния. Баланс между стремлением к нормальному образу жизни и минимизацией возможных рисков иногда достигается с трудом.
Диета. Пациенты с эпилепсией должны получать полноценное питание с достаточным количеством свежих овощей и фруктов. Существует специальная диета, которая носит название кетогенной, и которая может уменьшить число приступов у пациентов с резистентной эпилепсией. Она достаточная сложна в применении и не может проводиться самостоятельно в связи с возможными осложнениями.
Физические нагрузки. Общие физические нагрузки, как правило, не вызывают провокации приступов (хотя это и чрезвычайно редко возможно у отдельных пациентов). Занятия спортом показаны пациентам с эпилепсией, они благотворно влияют на настроение и уменьшают степень изолированности пациента от общества. Упражнения позволяют избежать избыточной массы тела, что иногда является последствием приема препаратов. Кроме того, физические нагрузки позволяют укрепить костную ткань (ее плотность также может снижаться при приеме отдельных антиэпилептических препаратов). Есть несколько исследований, результаты которых не показывают связи между физической активностью пациента и частотой его приступов. Тем не менее, в каждом конкретном случае вопрос решается индивидуально. Большое значение имеет тип приступов – если пациент во время приступа теряет сознание, то могут вводиться определенные ограничения. Всегда учитывается риск возможной травматизации в момент приступа, поэтому исключаются альпинизм, ныряние с аквалангом, бокс и прыжки на батуте. Как правило, пациенту с текущими приступами не показано и плавание. Судороги в воде приводят к утоплению. В каких-то отдельных ситуациях при отсутствии приступов или при редких приступах без нарушений сознания врач может разрешить пациенту плавать, но только в присутствии ответственных лиц, способных оказать неотложную помощь, если она понадобиться. Ездить на велосипеде можно, если приступы отсутствуют, лучше при этом надевать защитный шлем. То же самое касается катания на лошадях.
Работа. В некоторых случаях эпилепсия может вызывать приступы, которые могут мешать определенной работе. В целом у работодателей существует определенное предубеждение против работников, страдающих эпилепсией, и оно далеко не всегда справедливо. Необходимо определенное законодательство, которое предотвратило бы дискриминационные ограничения в приеме на работу. Тем не менее, наличие эпилепсии может ограничить выбор работы или специальности – страдая эпилепсией, невозможно стать пилотом, водителем, профессиональным военным, полицейским, пожарным. Потенциальную опасность для пациента с сохраняющимися приступами может представлять работа с движущимися механизмами и химикатами. Для пациента, у которого приступы провоцируются недостатком сна, неприемлема работа в ночное время суток
Секс. Многие пациенты, страдающие эпилепсией, ведут полноценную сексуальную жизнь и не предъявляют никаких жалоб. В то же время определенные варианты эпилепсии сами по себе, а также отдельные антиэпилептические препараты могут снижать либидо. Если это происходит, необходимо сказать об этом врачу.
Путешествия. Для любого путешествия принципиально важно запастись достаточным количеством антиэпилептического препарата. Целесообразно захватить с собой и рецепт на препарат с указанием его международного названия, выписанный врачом. Еще лучше наряду с рецептом иметь короткую выписку (письмо лечащего врача) с рекомендациями. Препарат необходимо держать при себе (в ручной клади) на тот случай, если багаж будет потерян. Оформление страховки на время путешествия за границу обязательно.
Эмоциональная и психологическая поддержка чрезвычайно важна для пациентов. Это касается и семьи, в которой живет пациент, и школы/колледжа/института, в котором он учится, и места работы. Все окружающие должны относиться к пациентам с эпилепсией (взрослым и детям) как к совершенно нормальным людям, пусть и имеющим определенные проблемы. Пациенты и их родственники также могут обратиться за поддержкой в специальные общественные организации (ассоциации), которых сейчас довольно много. Некоторым пациентам и их семьям нужна помощь психолога и психотерапевта.
Алкоголь. Большинство пациентов с эпилепсией могут время от времени выпить бокал вина (100 мл) или пива (285-300 мл) или крепкий спиртной напиток (30 мл). Ограничения в приеме алкоголя связаны с тем, что большие его количества снижают эффективность антиэпилептического лечения (возможен рецидив приступов). Злоупотребление алкоголем может приводить к потере контроля над приступами также из-за недосыпания, пропусков приема препарата или снижения его концентрации в крови.
Вождение автомобиля. В нашей стране законодательство очень строгое – если человек страдает эпилепсией, он не может водить автомобиль.
Телевидение и компьютерные игры – определенные ограничения существуют только для так называемых фоточувствительных пациентов. Всем им рекомендуется избегать провоцирующих факторов. С этой целью рекомендуется ношение солнцезащитных или поляризующих очков. Эффективность такой защиты можно протестировать при проведении ЭЭГ. Нет необходимости запрещать пациентам с эпилепсией смотреть телевизор, тем более, что рефлекторной «телевизионной» эпилепсии не существует (практически всегда есть и спонтанные приступы).
При просмотре телевизора рекомендуется соблюдать следующие меры предосторожности:
- небольшой экран с хорошим качеством изображения и частотой развертки 100 Гц более безопасен, чем с частотой 50 Гц;
- расстояние до телеэкрана должно быть не менее 2 м;
- использование пульта дистанционного управления;
- просмотр телевизора в освещенной комнате для уменьшения контраста;
- избегание просмотра телевизора под тупым углом;
- при возникновении необходимости подойти близко и смотреть на экран на близком расстоянии даже короткое время, необходимо закрыть один глаз рукой (просто зажмуривание глаза недостаточно).
Вопросы и ответы для людей, страдающих эпилепсией и их семей
1. Выше ли риск заражения COVID-19 у людей, страдающих эпилепсией?
В настоящее время нет данных о том, что у людей, страдающих эпилепсией, риск заражения выше, чем в общей популяции.
Люди, с контролируемыми приступами на фоне приема препаратов, а также с наличием приступов, но без сопутствующих заболеваний, не входят в группу повышенного риска.
У некоторых людей эпилепсия является частью синдрома или ассоциирована с другими заболеваниями. В таких случаях эпилепсия сочетается с другими связанными со здоровьем проблемами. Если они влияют на состояние иммунной системы, то риск заражения возрастает. В группе повышенного риска находятся люди с ослабленным иммунитетом, пожилые, а также лица с хроническими заболеваниями, такими как сахарный диабет, онкологические заболевания, гипертоническая болезнь, заболевания сердца и хронические заболевания легких.
У лиц с неконтролируемыми приступами, в частности, вызванными гипертермией или инфекцией, возникает риск их учащения при заражении, однако доказательств этому в настоящий момент нет. Для людей, страдающих эпилепсией, в данной ситуации, крайне важным является постоянный прием препаратов и избегание факторов, провоцирующих приступы (прием алкоголя, депривация сна и т.д).
2. Выше ли риск осложнений COVID-19 у людей, страдающих эпилепсией?
Лица с ослабленной иммунной системой или хроническими заболеваниями имеют более высокий риск осложнений. Центры по контролю и профилактике заболеваний (CDC) в США включили эпилепсию в список состояний, которые могут увеличить риск тяжелого течения COVID-19, вероятно, потому, что это хроническое неврологическое заболевание. Великобритания включила людей с хроническими неврологическими заболеваниями (без указания эпилепсии) в группу риска.
3. Повышают ли какие-либо противосудорожные препараты риск заражения COVID-19 или осложнений инфекции COVID-19?
Нет. Не существует доказательств того, что прием противосудорожных препаратов увеличивает риск инфекции или серьезных осложнений.
4. Могут ли приступы усиливаться или учащаться, при заражении COVID-19?
На данный момент известно, что при заражении COVID-19 риск возникновения судорожных приступов у большинства людей с эпилепсией низкий. В целом, при инфекционных заболеваниях, в частности, при повышении температуры, приступы могут учащаться. Болезнь является стрессом для организма, а стресс также повышает риск возникновения приступов.
5. Что, если мне кажется, что у меня COVID-19?
Если Вы считаете, что у Вас может быть COVID-19, позвоните своему врачу или на горячую линию по борьбе с коронавирусом.
Наиболее распространенными симптомами COVID-19 являются лихорадка и сухой кашель. У большинства людей заболевание протекает в легкой форме, и они могут лечиться дома. Если Вы живете не один, старайтесь держаться от окружающих как можно дальше. Все проживающие с Вами должны оставаться дома в течение двух недель (14 дней), чтобы избежать распространения вируса среди других людей.
Если у Вас есть какие либо из нижеперечисленных симптомов, немедленно обратитесь к врачу:
- Затрудненное дыхание
- Постоянная боль или ощущение давления в груди
- Посинение губ или лица
6. Как я могу получить противосудорожные препараты, если они заканчиваются?
У Вас должна быть возможность получить новый рецепт обычным способом – будь то у врача поликлиники или в больнице. Возможно, Ваш врач выпишет рецепт на более продолжительное время, чем обычно. На данный момент нет данных о том, что противосудорожные препараты находятся в дефиците.
7. Следует ли мне обратиться в отделение неотложной помощи, если у меня приступ или серия приступов?
Отделения неотложной помощи могут быть переполнены из-за COVID-19, или могут ожидать людей с симптомами COVID-19. Потоки пациентов с симптомами COVID-19 и без них во многих стационарах разделены. Однако, по возможности, старайтесь избегать посещения больниц. Если Ваша ситуация не является жизнеугрожающей, но Вы считаете, что должны обратиться к врачу, лучше сначала позвоните ему.
У Вас должно быть четкое представление о том, когда и куда Вам следует обратиться, в случае необходимости. Пациенты, имеющие лекарства, которые стоит принимать в экстренных ситуациях, должны быть хорошо осведомлены, когда можно воспользоваться препаратами, а когда следует обратиться за неотложной помощью.
Большинство тонико-клонических судорог (приступы с судорожной активностью) длятся менее 2-3 минут и не требуют неотложной медицинской помощи или стационарного лечения.
Медицинская / стационарная помощь требуется в случае:
- если тонико-клонические судороги длятся более 5 минут или, если возникает серия приступов, а доступа к препаратам для экстренной помощи нет,
- если судороги происходят в воде (ванны, плавание),
- если за приступами следуют продолжительные постиктальные симптомы (например, спутанность сознания после приступа) или восстановление после приступа протекает не так как обычно,
- если приступы потенциально травмоопасны.
8. Я участвую в клинических испытаниях и принимаю экспериментальный препарат. Что мне делать?
Вам следует продолжить прием препаратов, несмотря на то, что контроль исследования и консультации врача могут проводиться по телефону или по видеосвязи, а анализ крови при необходимости возьмут в местной поликлинике. Больница, ответственная за Ваш мониторинг, должна сообщить Вам об этом. Кроме того, вполне вероятно, что они организуют для Вас доставку лекарственных препаратов, когда потребуется повторное назначение. В случае госпитализации, по какой-либо причине, убедитесь, что в больнице знают, что Вы принимаете экспериментальный препарат.
9. Я прочитал несколько предупреждений о том, что некоторые жаропонижающие препараты небезопасно принимать, если я заражен COVID-19. Это правда?
Ибупрофен, напроксен и другие нестероидные противовоспалительные препараты (НПВП) могут облегчать боль и жар; они также уменьшают воспаление. Парацетамол (ацетаминофен), ослабляет боль и лихорадку, но не влияет на воспаление. Несмотря на существующие опасения, что употребление НПВС утяжеляет течение болезни, убедительных доказательств, подтверждающих это, нет.
Если у Вас высокая температура или боли в теле, Вы можете принять одно из этих лекарств для облегчения своего состояния, однако точно следуйте дозировкам, указанным в инструкции.
10. Существует ли какой-либо риск для людей с эпилепсией при ношении масок?
Для людей с эпилепсией нет противопоказаний к ношению масок.
Центры по Контролю и Профилактике Заболеваний США рекомендуют не надевать тканевые маски детям младше двух лет, а также лицам, испытывающим трудности с дыханием, тем, кто находится в бессознательном состоянии, является лежачим больным и в тех случаях, когда не представляется возможным снять маску без посторонней помощи.
В случае возникновения судорожного приступа, рекомендуется, чтобы кто- либо другой с осторожностью снял маску с пострадавшего с целью обеспечить оптимальную проходимость дыхательных путей.
11. Влечет ли экстренное применение буккальных или назальных лекарственных средств за собой какие-либо риски?
Мидазолам, применяемый буккально или интраназально, используется в тех случаях, когда приступ длится более 5 минут; возможно также применение лекарства в форме спрея. В рекомендациях по применению небулайзеров утверждается, что риски в данном случае отсутствуют, так как аэрозоль, генерируемый устройством, формируется в камере распылителя. Отсутствие рисков также относится и к мидазоламу, используемому в буккальной или интраназальной форме.
При нахождении вне дома, для обеспечения безопасности, рекомендуется, чтобы человек, принимающий лекарство, надевал маску, перчатки и защитный фартук. Не забывайте также мыть руки после принятия лекарства.
*Aerosol-Generating Procedures and Patients with Suspected or Confirmed COVID-19
12. Я слышал, что людям, испытывающим проблемы с дыханием, ассоциированные с COVID-19, рекомендуется лежать на животе с целью улучшения циркуляции воздуха в легких. Что рекомендуется людям с эпилепсией и сопутствующим диагнозом COVID-19?
Последние данные свидетельствуют об улучшении дыхания у людей с COVID-19, находящихся в положении лежа на животе. Тем не менее, сон в таком положении ассоциирован с Синдромом Внезапной Смерти при Эпилепсии (СВСЭП).
Люди с эпилепсией и серьезными дыхательными нарушениями вследствие COVID-19 должны быть госпитализированы. Медицинский персонал стационара даст рекомендации по наилучшему положению для сна, а также обеспечит круглосуточное наблюдение. Если пациент находится дома и у него наблюдаются дыхательные нарушения, ассоциированные с COVID-19, необходимо обратиться к врачу.
13. Что, если у меня есть вопросы, которые не были освещены?
Позвоните врачу или на горячую линию по вопросам COVID-19. Прием во многих клиниках был заменен на телефонные или видео-консультации, поэтому Ваш врач или один из его коллег по-прежнему имеют возможность ответить на Ваши вопросы по телефону.
Вы также можете получить больше информации по ссылкам ниже.
Американский фонд по борьбе с эпилепсией (Epilepsy Foundation of America)
Американская Академия Неврологии (American Academy of Neurology)
Британское Эпилептическое Общество (UK Epilepsy Society)
Всемирная Организация Здравоохранения (World Health Organization)
More useful links for patients with epilepsy
Эпилепсия | Клиника «Оберіг»
ПРЕИМУЩЕСТВА ДИАГНОСТИКИ И ЛЕЧЕНИЯ ЭПИЛЕПСИИ В УНИВЕРСАЛЬНОЙ КЛИНИКЕ «ОБЕРІГ»
- Высокотехнологичное современное оборудование для проведения магнитно-резонансной томографии и электроэнцефалографии (в том числе, ЭЭГ во сне).
- В клинике работает опытный детский невролог Омельяненко Анатолий Анатолиевич, автор унифицированного клинического протокола медицинской помощи при эпилепсии у детей и пособия по клинической электроэнцефалографии у детей.
- Наши специалисты придерживаются принципа обоснованного разумного минимализма в назначении обследований и лечения. Также они считают, что важнейшей функцией врача является не только постановка, но и оправданное исключение диагноза эпилепсии, который может стать причиной социальных ограничений и привести к ненужному лечению.
Эпилепсия – хроническое заболевание мозга, которое сопровождается внезапными судорожными и/или бессудорожными приступами (эпилептическими припадками). Эпилепсия является одной из наиболее распространенных неврологических болезней. Во всем мире эпилепсией страдает 0,5-1% населения.
Причина возникновения приступа эпилепсии – неправильная электрическая активность в группе клеток головного мозга. Эпилептические приступы могут проявляться в двигательной сфере (судороги), органах чувств (галлюцинации), мыслительной сфере (изменение сознания, эмоции), вегетативной сфере (слюнотечение, усиление перистальтики).
Комбинация этих проявлений формирует значительное разнообразие приступов. Общая картина приступа зависит от того в какой группе нейронов возникает патологический разряд, насколько велика эта группа нейронов, и как разряд распространяется в мозге.
Заболевание впервые появляется преимущественно в детском или, наоборот, пожилом возрасте. Наиболее частым вариантом у детей являются приступы, возникающие при высокой температуре.
ВИДЫ ЭПИЛЕПСИИ
В мире 5% людей переживают приступ один раз в жизни. Чаще можно говорить об эпилепсии, когда неспровоцированные припадки произошли два и более раз. Но при определенных данных обследования этот диагноз возможен и после первого эпизода.
Выделяют два вида приступов при эпилепсии: фокальные, которые охватывают какую-либо часть мозга, и генерализированные – весь мозг. Частота приступов также отличается. Некоторые пациенты имеют приступ один раз в год или реже, а другие – переносят несколько приступов за день.
ПРИЧИНЫ ЭПИЛЕПСИИ
У большинства пациентов наблюдается идиопатическая эпилепсия. Это означает, что аномальная электрическая активность в их головном мозге не имеет установленной причины. Вероятно, она обусловлена генетически. Для многих форм эпилепсии уже определены «ответственные» гены.
Если причина известна, говорят о симптоматической эпилепсии. Заболевание может быть вызвано следующими патологическими состояниями:
- порок развития головного мозга;
- травма головы;
- инсульт;
- опухоль мозга;
- инфекционное поражение мозга;
- некоторые генетические синдромы;
- повреждение мозга во время родов или перинатального периода.
Почти у половины больных выяснить причину эпилепсии не удается. Больше шансов на хороший исход у пациентов без известной причины.
В основном приступы возникают спонтанно и непредсказуемо. У части больных есть провокационные факторы. Наиболее распространенные и универсальные из них – лишение сна, употребление алкоголя, мерцающий свет.
У женщин иногда обнаруживается зависимость между приступами и менструальным циклом. Женские половые гормоны – эстроген и прогестерон – влияют на возбудимость нервной системы. В определенные фазы цикла вероятность приступа возрастает.
ДИАГНОСТИКА ЭПИЛЕПСИИ
Диагностика эпилепсии основывается на анализе клинической картины приступов и данных исследования биоэлектрической активности головного мозга (электроэнцефалография). Для поиска причин эпилепсии используются методы нейровизуализации (магнитно-резонансная томография), различные лабораторные анализы, перечень которых зависит от конкретной ситуации.
Наиболее значимым для диагностики эпилепсии является точное описание приступа, так как именно эти данные позволяют предположить, какой именно вариант болезни имеет место. Поэтому, собираясь к врачу с такой проблемой, необходимо в максимально возможных деталях уточнить последовательность событий.
«При каких обстоятельствах возник приступ? В каком положении он начался? Какой симптом был первым? Что последовало за ним? Положение рук, ног, глаз, языка, цвет кожи, реакция больного, длительность приступа, состояние больного после приступа » – все эти вопросы может задать врач на приеме. Лучшим вариантом рассказа врачу будет видеозапись приступа.
Электроэнцефалография может выявить специфические для эпилепсии изменения биотоков мозга и тем самым подтвердить диагноз (но никак не установить его!!!). Электроэнцефалография – регистрация электрической активности мозга с помощью электродов, установленных на поверхность кожи головы. Запись биотоков мозга может проводиться как в состоянии бодрствования, так и в состоянии сна.
При записи используются специальные приемы, которые увеличивают шансы на получение диагностически значимых данных – глубокое ритмичное дыхание, стимуляция ритмичными вспышками света, предварительное лишение сна и некоторые другие в зависимости от клинической картины. Сама процедура записи совершенно безболезненна, безопасна и может выполняться в любом возрасте.
Задача врача – установить точный диагноз эпилепсии, так как именно диагностика конкретной формы эпилепсии позволит подобрать оптимальное лечение. При правильном диагнозе и подборе терапии возможно продолжение полноценной жизни без снижения её качества.
Еще одной важнейшей функцией врача является исключение диагноза эпилепсии, в виду того, что до сих пор собственно диагноз, а не сама болезнь, может стать причиной социальных ограничений и привести к ненужному и неэффективному лечению.
В своей практике врачи чаще всего сталкиваются с постановкой дифференциального диагноза эпилепсии и синкопальных приступов. Данным термином обозначают обмороки – потери сознания, вызванные нарушением кровообращения в мозге. Глубокие обмороки могут сопровождаться подергиваниями, напоминающими судороги.
ПРИЗНАКИ И СИМПТОМЫ ЭПИЛЕПСИИ
Эпилепсия – болезнь, всегда начинающаяся внезапно. Никаких признаков, состояний и/или предвестников развития эпилепсии не существует.
Эпилепсия в части случаев может сопровождаться не только приступами, но и снижением когнитивных функций, задержкой развития, поведенческими нарушениями. Последствия приступов эпилепсии могут быть опасными для здоровья и жизни – люди больше подвержены падениям, утоплениям, ожогам.
Приступ эпилепсии может проходить в виде кратковременной потери связи с реальностью. Кажется, будто человек на секунду задумался. Или, например, у него могут легко подергиваться веки и мышцы лица. Пациент может и не заметить, как происходят первые приступы эпилепсии.
Заболевание может проявляться в виде нарушений речи, покалываний, головокружений, непроизвольных криков, причмокивания и т.д. Наиболее выраженный симптом приступа эпилепсии – это судороги.
При этом пациент не реагирует на окружающий мир. После окончания припадка пациент ничего не помнит, испытывает слабость и спутанность сознания. Должно пройти несколько минут, прежде чем он вернется в нормальное состояние.
Особую опасность представляет эпилептический статус, когда несколько припадков следуют без перерыва. Это жизнеугрожающее состояние. Если припадок не проходит за несколько минут или повторяется снова – вызывайте скорую помощь!
Обычно приступ эпилепсии наступает внезапно. В некоторых случаях могут быть предвестники – головная боль, раздражительность, нарушения сна, потеря аппетита.
ЛЕЧЕНИЕ ЭПИЛЕПСИИ
Эпилепсия не является монолитным заболеванием, а представлена разнообразными видами с характерными возрастом начала, вариантами приступов, чувствительностью к терапии и исходом. Среди этого многообразия форм эпилепсий есть как доброкачественные, с редкими приступами, которые хорошо поддаются лечению и завершаются выздоровлением, так и злокачественные, которые не поддаются доступным сегодня методам лечения и сохраняются многие годы.
В большинстве случаев назначается консервативная терапия эпилепсии, преимущественно, противосудорожные препараты. Схема лечения приступов эпилепсии зависит от многих факторов – частоты и силы припадков, возраста пациента, общего состояния его здоровья.
Полностью излечить эпилепсию невозможно, но в 70% случаев препараты позволяют держать приступы под контролем. При некоторых видах эпилепсии прием препаратов можно прекратить спустя 2-5 лет, постепенно снижая дозу.
Остальным пациентам приходится длительно подбирать препараты или их комбинацию. В отдельных тяжелых случаях возможно применение нейрохирургических вмешательств.
В клинико-консультативном отделении Универсальной клиники «Оберіг»принимают опытные неврологи, которые проходят стажировки в странах Европы, посещают международные конференции и семинары. Наши специалисты владеют новейшими разработками в сфере лечения эпилепсии.
В Универсальной клинике «Оберіг» проводится диагностика и лечение детей, страдающих эпилепсией. Каждый ребенок требует особенного подхода! Запишитесь на прием к детскому неврологу по телефону 521-30-03! Также в клинике выполняется электроэнцефалография (ЭЭГ), как взрослым, так и детям.
ЧИТАЙТЕ ТАКЖЕ:
Ранняя диагностика эпилепсии
Современные методы лечения эпилепсии
Эпилепсия — Симптомы и причины
Обзор
Эпилепсия — это заболевание центральной нервной системы (неврологическое), при котором активность мозга становится ненормальной, вызывая припадки или периоды необычного поведения, ощущений, а иногда и потери сознания.
Эпилепсия может развиться у любого. Эпилепсия поражает как мужчин, так и женщин всех рас, этнических групп и возрастов.
Симптомы припадка могут сильно различаться. Некоторые люди с эпилепсией просто тупо смотрят в течение нескольких секунд во время припадка, в то время как другие постоянно подергивают руками или ногами.Единственный припадок не означает, что у вас эпилепсия. Для постановки диагноза эпилепсии обычно требуется не менее двух неспровоцированных припадков.
Лечение с помощью лекарств или иногда хирургическое вмешательство может контролировать приступы у большинства людей с эпилепсией. Некоторым людям требуется пожизненное лечение для контроля приступов, но у других приступы со временем проходят. Некоторые дети, страдающие эпилепсией, с возрастом могут перерасти это заболевание.
Лечение эпилепсии в клинике Mayo
Продукты и услуги
Показать другие продукты от Mayo ClinicСимптомы
Поскольку эпилепсия вызвана аномальной активностью мозга, судороги могут повлиять на любой процесс, координируемый вашим мозгом.Признаки и симптомы приступа могут включать:
- Временное замешательство
- Заклинание пристального взгляда
- Неконтролируемые подергивания рук и ног
- Потеря сознания или осознания
- Психические симптомы, такие как страх, тревога или дежавю
Симптомы зависят от типа припадка. В большинстве случаев у человека, страдающего эпилепсией, каждый раз будет один и тот же тип приступа, поэтому симптомы будут одинаковыми от эпизода к эпизоду.
Врачи обычно классифицируют приступы как очаговые или генерализованные в зависимости от того, как начинается аномальная мозговая активность.
Фокальные припадки
Когда судороги возникают в результате аномальной активности только в одной области мозга, они называются фокальными (частичными) припадками. Эти изъятия делятся на две категории:
- Очаговые приступы без потери сознания. Эти припадки, которые называются простыми парциальными припадками, не вызывают потери сознания.Они могут изменить эмоции или изменить внешний вид, запах, ощущение, вкус или звук вещей. Они также могут привести к непроизвольному подергиванию части тела, например, руки или ноги, и спонтанным сенсорным симптомам, таким как покалывание, головокружение и мигание света.
- Фокусные припадки с нарушением сознания. Эти припадки, которые называются комплексными парциальными припадками, включают изменение или потерю сознания или осведомленности. Во время сложного парциального припадка вы можете смотреть в пространство и не реагировать нормально на окружающую обстановку или выполнять повторяющиеся движения, такие как потирание рук, жевание, глотание или хождение по кругу.
Симптомы фокальных припадков можно спутать с другими неврологическими расстройствами, такими как мигрень, нарколепсия или психические заболевания. Чтобы отличить эпилепсию от других заболеваний, необходимо тщательное обследование и тестирование.
Генерализованные припадки
Припадки, поражающие все области мозга, называются генерализованными припадками. Существует шесть типов генерализованных приступов.
- Приступы отсутствия. Приступы абсанса, ранее известные как малые припадки, часто возникают у детей и характеризуются взглядом в пространство или легкими движениями тела, такими как моргание глаз или чмокание губами.Эти приступы могут происходить группами и вызывать кратковременную потерю сознания.
- Тонические припадки. Тонические приступы вызывают скованность мышц. Эти припадки обычно поражают мышцы спины, рук и ног и могут привести к падению на землю.
- Атонические припадки. Атонические припадки, также известные как приступы падения, вызывают потерю мышечного контроля, что может привести к внезапному обмороку или падению.
- Клонические припадки. Клонические приступы связаны с повторяющимися или ритмичными подергиваниями мышц.Эти припадки обычно поражают шею, лицо и руки.
- Миоклонические припадки. Миоклонические припадки обычно проявляются как внезапные короткие подергивания или подергивания рук и ног.
- Тонико-клонические приступы. Тонико-клонические припадки, ранее известные как grand mal припадки, являются наиболее драматическим типом эпилептических припадков и могут вызывать резкую потерю сознания, окоченение и тряску тела, а иногда и потерю контроля над мочевым пузырем или прикусывание языка.
Когда обращаться к врачу
Немедленно обратитесь за медицинской помощью в следующих случаях:
- Захват длится более пяти минут.
- Дыхание или сознание не возвращаются после прекращения припадка.
- Сразу следует второй захват.
- У вас высокая температура.
- Вы испытываете тепловое истощение.
- Вы беременны.
- У вас диабет.
- Вы получили травму во время захвата.
Если у вас впервые случился припадок, обратитесь за медицинской помощью.
Получите самую свежую помощь и советы по эпилепсии от клиники Мэйо, доставленные в ваш почтовый ящик
Подпишитесь бесплатно и получайте последние новости об эпилепсии лечение, уход и управление.
Я хотел бы узнать больше оПодписаться
Узнайте больше о нашем использовании данныхЧтобы предоставить вам наиболее актуальную и полезную информацию и понять, какая информация выгодно, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с другой информацией, которую мы есть о тебе. Если вы являетесь пациентом клиники Mayo, это может включать в себя защищенную медицинскую информацию (PHI). Если мы объединим эту информацию с вашей PHI, мы будем рассматривать всю эту информацию как PHI, и будет использовать или раскрывать эту информацию только в соответствии с нашим уведомлением о политике конфиденциальности.Вы можете отказаться от рассылки по электронной почте в любое время, щелкнув ссылку «Отказаться от подписки» в электронном письме.
Спасибо за подписку
Вскоре вы получите первое сообщение «Путешествие по лечению эпилепсии» в свой почтовый ящик, которое будет включать новейшие варианты лечения, инновации и другие информация от наших экспертов по эпилепсии.
Вы можете в любое время отказаться от этих сообщений электронной почты, щелкнув ссылку для отказа от подписки в электронная почта.
Начните свое путешествие по лечению эпилепсии
Извините, что-то пошло не так с вашей подпиской
Повторите попытку через пару минут
Повторить
Причины
Причина эпилепсии не может быть идентифицирована примерно у половины людей с этим заболеванием. В другой половине состояние может быть связано с различными факторами, в том числе:
Генетическое влияние. Некоторые типы эпилепсии, которые классифицируются по типу припадка, который вы испытываете, или части мозга, которая поражена, передаются по наследству. В этих случаях вполне вероятно, что есть генетическое влияние.
Исследователи связали некоторые типы эпилепсии с определенными генами, но для большинства людей гены являются лишь частью причины эпилепсии. Определенные гены могут сделать человека более чувствительным к условиям окружающей среды, вызывающим судороги.
- Травма головы. Травма головы в результате автомобильной аварии или другой травмы может вызвать эпилепсию.
- Заболевания мозга. Заболевания головного мозга, вызывающие его повреждение, например опухоли головного мозга или инсульты, могут вызывать эпилепсию. Инсульт является основной причиной эпилепсии у взрослых старше 35 лет.
- Инфекционные болезни. Инфекционные заболевания, такие как менингит, СПИД и вирусный энцефалит, могут вызывать эпилепсию.
- Пренатальная травма. До рождения младенцы чувствительны к повреждению головного мозга, которое может быть вызвано несколькими факторами, такими как инфекция у матери, плохое питание или недостаток кислорода.Это повреждение головного мозга может привести к эпилепсии или церебральному параличу.
- Нарушения развития. Эпилепсия иногда может быть связана с нарушениями развития, такими как аутизм и нейрофиброматоз.
Факторы риска
Определенные факторы могут увеличить риск эпилепсии:
- Возраст. Начало эпилепсии чаще всего встречается у детей и пожилых людей, но это состояние может возникнуть в любом возрасте.
- Семейная история. Если у вас есть семейная история эпилепсии, у вас может быть повышенный риск развития судорожного расстройства.
- Травмы головы. Травмы головы являются причиной некоторых случаев эпилепсии. Вы можете снизить риск, пристегнув ремень безопасности во время езды в автомобиле и надев шлем во время езды на велосипеде, лыжах, мотоцикле или других занятий с высоким риском травмы головы.
- Инсульт и другие сосудистые заболевания. Инсульт и другие заболевания кровеносных сосудов (сосудов) могут привести к повреждению головного мозга, которое может вызвать эпилепсию.Вы можете предпринять ряд шагов, чтобы снизить риск этих заболеваний, включая ограничение употребления алкоголя и отказ от сигарет, здоровое питание и регулярные физические упражнения.
- Деменция. Деменция может увеличить риск эпилепсии у пожилых людей.
- Инфекции головного мозга. Инфекции, такие как менингит, который вызывает воспаление в головном или спинном мозге, могут увеличить ваш риск.
- Судороги в детстве. Высокая температура в детстве иногда может быть связана с судорогами.У детей, страдающих судорогами из-за высокой температуры, обычно не развивается эпилепсия. Риск эпилепсии увеличивается, если у ребенка длительный приступ, другое заболевание нервной системы или семейная история эпилепсии.
Осложнения
Судорожный припадок в определенное время может привести к опасным для вас или окружающих обстоятельствах.
- Падение. Если вы упадете во время припадка, вы можете поранить голову или сломать кость.
- Утопление. Если у вас эпилепсия, у вас в 15-19 раз больше шансов утонуть во время плавания или купания, чем у остальной части населения, из-за возможности приступа в воде.
Автомобильные аварии. Приступ, который приводит к потере сознания или контроля, может быть опасным, если вы управляете автомобилем или используете другое оборудование.
Во многих штатах есть ограничения на водительские права, связанные со способностью водителя контролировать припадки, и устанавливают минимальный период времени, в течение которого у водителя не будет припадков, от месяцев до лет, прежде чем ему будет разрешено управлять автомобилем.
Осложнения беременности. Судороги во время беременности представляют опасность как для матери, так и для ребенка, а некоторые противоэпилептические препараты повышают риск врожденных дефектов. Если у вас эпилепсия и вы собираетесь забеременеть, проконсультируйтесь с врачом при планировании беременности.
Большинство женщин, страдающих эпилепсией, могут забеременеть и иметь здоровых детей. Вам нужно будет тщательно наблюдать на протяжении всей беременности, и, возможно, потребуется скорректировать прием лекарств.Очень важно, чтобы вы вместе с врачом спланировали беременность.
Проблемы с эмоциональным здоровьем. Люди с эпилепсией чаще имеют психологические проблемы, особенно депрессию, тревогу и суицидальные мысли и поведение. Проблемы могут быть результатом трудностей, связанных с самим заболеванием, а также побочных эффектов лекарств.
Другие опасные для жизни осложнения эпилепсии встречаются редко, но могут случиться, например:
Эпилептический статус. Это состояние возникает, если вы находитесь в состоянии непрерывных припадков, продолжающихся более пяти минут, или если у вас частые повторяющиеся припадки, не приходящие в полное сознание в промежутках между ними. Люди с эпилептическим статусом имеют повышенный риск необратимого повреждения мозга и смерти.
Внезапная неожиданная смерть при эпилепсии (SUDEP). Люди с эпилепсией также имеют небольшой риск внезапной неожиданной смерти. Причина неизвестна, но некоторые исследования показывают, что это может быть связано с сердечными или респираторными заболеваниями.
Люди с частыми тонико-клоническими припадками или люди, приступы которых не контролируются лекарствами, могут иметь более высокий риск SUDEP . В целом, около 1 процента людей с эпилепсией умирают от SUDEP .
24 февраля 2021 г.
Эпилепсия — типы приступов, симптомы и варианты лечения
Лечение
Эпилепсию можно лечить противоэпилептическими препаратами (AED), диетической терапией и хирургическим вмешательством.Лекарства — это первоначальный выбор лечения почти для всех пациентов с множественными припадками. Некоторым пациентам, у которых случился только один приступ, и чьи тесты не указывают на высокую вероятность рецидива приступа, лекарства могут не потребоваться. Лекарства лечат симптомы эпилепсии (припадки), а не излечивают основное заболевание. Они очень эффективны и полностью контролируют приступы у большинства (примерно 70%) пациентов. Препараты предотвращают начало припадков, уменьшая склонность клеток мозга посылать чрезмерные и спутанные электрические сигналы.
В настоящее время доступно множество различных противоэпилептических препаратов, поэтому выбор правильного лекарства для отдельного пациента стал сложным. Выбор лекарства зависит от множества факторов, некоторые из которых включают тип припадка и тип эпилепсии, вероятные побочные эффекты лекарства, другие медицинские условия, которые могут иметь пациенты, потенциальные взаимодействия с другими лекарствами пациента, возраст, пол. и стоимость лекарства.
Перед тем, как назначить какое-либо лекарство, пациенты должны обсудить со своими врачами потенциальные преимущества, побочные эффекты и риски.
Диетотерапия может применяться у некоторых пациентов с определенными формами эпилепсии. Чаще всего используются кетогенная диета и модифицированная диета Аткинса. Кетогенная диета — это специальная диета с высоким содержанием жиров, достаточным количеством белка и низким содержанием углеводов, которую начинают в течение трех-четырех дней в больнице. Модифицированная диета Аткинса похожа на кетогенную диету, но имеет несколько менее строгих ограничений. Его можно начать амбулаторно. Обе диеты снижают судороги примерно у половины пациентов, которые считаются подходящими кандидатами.В основном это дети с рефрактерной эпилепсией, которые не являются кандидатами на хирургическое вмешательство.
В то время как примерно у 70 процентов пациентов при использовании этих методов приступы хорошо контролируются, у остальных 30 процентов таких приступов нет, и они считаются устойчивыми с медицинской точки зрения. Пациенты с лекарственно устойчивой эпилепсией часто лечатся в специализированных центрах эпилепсии на многопрофильной основе.
Команда обученных специалистов, которые сотрудничают, чтобы предоставить этим пациентам комплексную диагностику и лечение эпилепсии, может включать:
- Взрослые эпилептологи
- Детские эпилептологи
- Практикующие медсестры по эпилепсии
- Нейрохирурги эпилепсии
- Техники ЭЭГ
- Клинические нейропсихологи
- Психиатры
- Нейрорадиологи
- Радиологи ядерной медицины
- Диетологи
- Медсестры-неврологи
У пациентов, приступы которых устойчивы с медицинской точки зрения, хирургическое вмешательство дает наилучшие шансы на полный контроль над приступами.Однако не все пациенты с рефрактерной эпилепсией подходят для операции. Помимо того, что они невосприимчивы, они должны иметь частичную, а не генерализованную эпилепсию (то есть их эпилепсия возникает из одной части мозга, а не из обеих сторон или из всего мозга).
Кроме того, эпилептическая область должна находиться в той части мозга, удаление которой вряд ли приведет к серьезным неврологическим осложнениям. Польза от хирургического вмешательства для пациентов определяется подробным обследованием (предоперационная оценка).
Предоперационная оценка состоит из одно- или двухэтапного процесса, чтобы определить, является ли операция лучшим вариантом и может обеспечить хороший контроль над приступами с минимальным риском. Фаза I включает все неинвазивные (нехирургические) тесты. Тестирование фазы II включает инвазивные тесты (требует хирургического вмешательства), которые используются у отдельных пациентов.
Оценка фазы I (неинвазивные тесты)
Не каждому пациенту требуются все тесты, доступные в оценке фазы I. Пациенты с эпилепсией у взрослых и детей проходят обследование у эпилептологов, которые определяют необходимые и подходящие тесты в индивидуальном порядке.На этапе I оценки могут потребоваться следующие тесты:
Электроэнцефалография (ЭЭГ)
Это первоначальный тест, который проводится каждому пациенту и обычно проводится в амбулаторных условиях (на фото здесь). Он используется не только для диагностики эпилепсии, но и для определения того, исходят ли эпилептические припадки в небольшой части мозга (парциальные припадки) или по всему мозгу (генерализованные).
Хотя у большинства пациентов не бывает приступов во время записи ЭЭГ, у них часто наблюдается аномальная мозговая активность на ЭЭГ (всплески или резкие волны), что указывает на их склонность к приступам.Местоположение этой активности позволяет врачу определить, есть ли у пациента частичные или генерализованные приступы.
Стационарное видео-ЭЭГ-мониторинг в отделениях для мониторинга эпилепсии у взрослых и детей (EMU)
Это наиболее важный предоперационный тест , который выполняется с электродами, прикрепленными к коже черепа (неинвазивный мониторинг). Пациенты госпитализируются на несколько дней с целью записи приступов с одновременным видео и ЭЭГ.Все данные анализирует обученный эпилептолог. Подробный анализ симптомов во время припадков, а также локализация изменений ЭЭГ во время припадков ( ictal EEG start) и отклонения, отмеченные между припадками (интериктальный), указывают на вероятное место возникновения припадков в головном мозге.
Магнитно-резонансная томография (МРТ)
Это может выявить аномалию, которая может быть причиной эпилепсии (эпилепсия поражения) или может быть нормальной (эпилепсия без поражения).Благодаря более мощным аппаратам МРТ и использованию специальных протоколов и программного обеспечения все чаще выявляются тонкие аномалии мозга.
Позитронно-эмиссионная томография (ПЭТ)
ПЭТ-сканирование изучает метаболическую активность мозга и позволяет врачам определить, нормально ли функционирует мозг. У пациентов с эпилепсией снижение функции головного мозга наблюдается в области возникновения припадков, когда у пациента фактически нет припадка. С другой стороны, если у пациента во время теста возникает припадок, наблюдается усиление функции мозга.ПЭТ-сканирование может показать отклонения, даже если МРТ головного мозга в норме. ПЭТ-сканирование обычно выполняется в амбулаторных условиях.
Однофотонная эмиссионная компьютерная томография (ОФЭКТ)
При припадке повышенное количество крови притекает к той области мозга, где начинается припадок. ОФЭКТ-сканирование , выполняемое во время припадков, может определить область мозга, в которой увеличивается кровоток, и, таким образом, указать, где он начинается. Сканирование ОФЭКТ выполняется при поступлении пациента в больницу для видео-ЭЭГ-мониторинга.
Нейропсихологическая оценка, функциональная МРТ: нейропсихологическая оценка и функциональная МРТ используются для оценки когнитивных функций, особенно речи и функции памяти, до операции, чтобы увидеть, какая часть мозга является доминирующей для речи, и определить, есть ли снижение функции памяти в эпилептическая область. Это позволяет прогнозировать когнитивные нарушения после операции. Функциональная МРТ (фМРТ) измеряет изменения кровотока в областях мозга во время выполнения определенных когнитивных задач.
Интракаротидный амобарбитал / метогекситал (тест Вада)
Этот тест включает инъекцию лекарства, такого как амобарбитал натрия или метогекситал, в одну сонную артерию за раз и выполняется в отдельных случаях. Лекарство вызывает временный (1-5 минут) паралич одной половины мозга, что позволяет проводить независимое тестирование речи и функции памяти в другой половине. Этот тест также используется для прогнозирования послеоперационного дефицита речи и функции памяти.
Результаты видео-ЭЭГ-мониторинга сравниваются с результатами других тестов, чтобы убедиться, что все они указывают на одну и ту же область мозга, являющуюся источником эпилептических припадков. Если все результаты тестов совпадают, пациент, вероятно, будет хорошим кандидатом на хирургическое вмешательство. Таким образом, оценка фазы I предназначена для поиска области мозга, которая, вероятно, вызывает приступы (фокус), для определения возможности безопасного удаления этой области и прогнозирования ожидаемого результата в отношении уменьшение припадков или освобождение от припадков.
После оценки фазы I группа специалистов по эпилепсии встречается, чтобы обсудить варианты ведения пациента в мультидисциплинарной обстановке, чтобы индивидуализировать лечение. В то время, основываясь на результатах оценки фазы I, пациенты могут считаться хорошими или плохими кандидатами на хирургическое вмешательство. В некоторых случаях это может быть неясно, и требуется дополнительное тестирование. Это дополнительное тестирование называется оценкой фазы II и проводится в отдельных случаях, когда, несмотря на все предыдущие тесты, очаг припадка не определен достаточно хорошо для хирургического лечения.
Фаза II оценки включает видео-ЭЭГ-мониторинг с электродами, помещенными внутри черепа (инвазивный мониторинг). Поскольку инвазивный мониторинг повышает риск, решение о необходимости оценки фазы II обычно принимается бригадой эпилепсии в целом и подробно обсуждается с пациентом.
Оценка этапа II
Существует несколько вариантов хирургической имплантации. Каждый включает имплантацию электродов либо на поверхность мозга, либо внутри мозга.Преимущество этих электродов в том, что они расположены ближе к области, вызывающей припадки, чем электроды, помещенные просто на кожу головы. После хирургической установки электродов пациенты переводятся в отделение мониторинга эпилепсии, и эпилептологи проводят видео-ЭЭГ-мониторинг аналогично мониторингу фазы I.
Типы электродов и наборы имплантаций различаются и могут включать:
Субдуральные электроды
Субдуральная электродная сетка представляет собой тонкий лист материала с множеством небольших (размером в пару миллиметров) записывающих электродов, имплантированных в него.Они размещаются непосредственно на поверхности мозга и имеют то преимущество, что записывают ЭЭГ без вмешательства кожи, жировой ткани, мышц и костей, которые могут ограничивать ЭЭГ кожи головы. Формы и размеры этих листов выбираются таким образом, чтобы они наилучшим образом соответствовали поверхности мозга и интересующей области.
Глубинные электроды
Это небольшие провода, которые имплантированы в мозг . Каждый провод имеет окружающие его электроды. Эти электроды могут регистрировать активность мозга по всей длине имплантированной проволоки.У них есть преимущество в том, что они регистрируют активность структур, расположенных глубже в головном мозге. Их можно имплантировать через небольшие кожные проколы.
Комбинация
В ряде случаев полезно имплантировать комбинацию субдуральных электродов и глубинных электродов.
Стереоэлектроэнцефалография
Все чаще инвазивный мониторинг может выполняться с использованием подхода стереоэлектроэнцефалографии (стереоЭЭГ).При таком подходе несколько глубинных электродов имплантируются по определенной схеме, индивидуальной для пациента. Трехмерное пространство, покрытое глубинными электродами, предназначено для охвата очага приступа.
Функциональное отображение
Это обычно выполняется пациентам с имплантированными субдуральными электродами, когда они находятся в ЭВП. После регистрации достаточного количества приступов кратковременная электрическая стимуляция проводится через каждый электрод отдельно для определения нормальной функции части мозга под электродом.Это безболезненно. Цель состоит в том, чтобы нанести на карту критически важные области мозга, такие как те, которые необходимы для моторных, сенсорных и языковых функций, и определить, есть ли какое-либо перекрытие с областями, вызывающими приступы. Это позволяет адаптировать хирургические резекции, чтобы минимизировать риск серьезных неврологических нарушений после операции.
Хирургические процедуры
Хирургия для лечения эпилепсии включает резекцию, отключение, стереотаксическую радиохирургию или имплантацию устройств нейромодуляции.В этих категориях есть несколько вариантов в зависимости от клинического сценария.
Хирургические резекции
Хирургическая резекция (удаление патологической ткани) эпилепсии может относиться к следующим широким категориям:
Лезионэктомия
Поражение — это общий термин для обозначения аномалий головного мозга, обнаруживаемых при визуализации. Некоторые типы поражений, такие как кавернозные пороки развития (аномалии кровеносных сосудов) и опухоли, склонны вызывать судороги.Когда предоперационное обследование показывает, что эти поражения являются причиной эпилепсии, их можно удалить хирургическим путем.
Лобэктомия
Каждое полушарие или половина мозга делится на четыре основные доли — лобную, височную, теменную и затылочную. Судороги могут возникнуть в любой доле. Лобэктомия — это операция по удалению доли мозга. Удаление одной из височных долей — так называемая височная лобэктомия — является наиболее распространенным типом хирургии эпилепсии.Другие типы лобэктомии могут полагаться на более специализированное обследование и хирургическое вмешательство, чтобы доказать отсутствие жизненно важных функций (таких как речь, память, зрение, двигательная функция).
Многодольная резекция
Многодольная резекция включает удаление частей или всех двух или более долей головного мозга. Он зарезервирован для более распространенных аномалий, вызывающих судороги, при условии, что в этих регионах отсутствуют жизненно важные функции.
Гемисферэктомия
Мозг делится на левое и правое полушарие.В редких случаях у детей могут быть тяжелые, неконтролируемые и разрушительные судороги, которые могут быть связаны со слабостью на одной стороне тела. Это может произойти при большом повреждении или травме одного из полушарий. Операция по удалению или отсоединению полушария, полусферэктомия может быть излечивающей. Есть много подтипов этой операции, два основных раздела — анатомическая и функциональная полусферэктомия. Анатомическая полусферэктомия включает удаление всей поврежденной половины мозга, которая вызывает изнуряющие судороги.Сюда входят четыре доли полушария — лобная, височная, теменная и затылочная. Функциональная полушариеэктомия включает отделение аномального полушария от нормального путем отключения волокон, которые связываются между ними. Часто некоторые участки аномального мозга удаляются хирургическим путем, чтобы выполнить это отключение.
Функциональная полусферэктомия
Функциональная полусферэктомия заключается в отделении аномального полушария от нормального путем отсоединения волокон, которые сообщаются между ними.Часто некоторые участки аномального мозга удаляются хирургическим путем, чтобы выполнить это отключение. Это очень часто излечивает хирургическим путем.
Хирургическое разъединение
Эти операции включают разрезание и разделение пучков волокон, которые соединяют части мозга. Обоснование состоит в том, чтобы отделить область мозга, вызывающую припадки, от нормального мозга.
Каллозотомия
Мозолистое тело — это один из основных пучков волокон, соединяющих два полушария.Когда изнурительные генерализованные приступы или приступы падающего типа начинаются на одной стороне мозга и быстро распространяются на другую, пациенты могут быть кандидатами на эту процедуру. Большая часть этого пучка волокон может быть разрезана. Процедура является паллиативной, что означает, что, хотя приступы могут улучшиться, они обычно не исчезают.
Множественные субпиальные разрезы (MST)
В некоторых случаях эпилепсии, когда считается, что припадки возникают в области мозга, которую нельзя безопасно удалить, можно выполнить несколько субпиальных разрезов.В этой процедуре в мозг вставляется небольшой провод для выполнения рассечений в нескольких точках в данной области, что может уменьшить приступы, отключив перекрестную связь нейронов.
Стереотаксическая радиохирургия
Стереотаксическая радиохирургия включает доставку сфокусированного луча излучения в определенную целевую область. Радиохирургия гамма-ножом, одна из наиболее распространенных форм радиохирургии, использует гамма-лучи для нацеливания на область, подлежащую лечению. При эпилепсии его обычно применяют для небольших глубоких поражений, которые видны на МРТ.
Нейромодуляция
В настоящее время существует два одобренных FDA устройства, которые модулируют нервную систему с целью улучшения контроля над приступами. Это включает стимуляцию блуждающего нерва и чувствительную нейростимуляцию. Оба устройства считаются паллиативными, поскольку целью является улучшение контроля над приступами, и пациенты редко избавляются от приступов.
Стимуляция блуждающего нерва
Стимулятор блуждающего нерва (VNS) — это одобренное FDA устройство для лечения эпилепсии, которая не контролируется противоэпилептическими препаратами.Он включает в себя хирургическое размещение электродов вокруг блуждающего нерва на шее и установку генератора под ключицей в верхней части грудной клетки. Требуется два отдельных разреза, но это амбулаторная процедура. Впоследствии эпилептолог может использовать программатор (вне кожи) для изменения интенсивности, продолжительности и частоты стимуляции, чтобы оптимизировать контроль над приступами. VNS снижает частоту приступов как минимум наполовину у 40–50 процентов пациентов, но редко устраняет все приступы.Это вариант для тех, кто не является кандидатом на другие виды хирургических вмешательств.
Реагирующая нейростимуляция (RNS)
Устройство NeuroPace для чувствительной нейростимуляции (RNS) было одобрено FDA в 2014 году для лечения взрослых с частичными приступами с одной или двумя зонами начала припадков, судороги которых не контролировались. с двумя и более противоэпилептическими препаратами. Хирургия включает размещение нейростимулятора в черепе и подключение к двум электродам, которые помещаются либо на поверхность, либо в мозг, в или вокруг области, которая считается наиболее вероятной областью начала припадка.Устройство записывает мозговые волны (ЭЭГ) и обучено эпилептологу обнаруживать электрические признаки начала припадка, а затем подавать импульс, который может остановить припадок. Данные, собранные нейростимулятором, могут быть загружены пациентом с помощью ручной палочки в защищенное веб-приложение, к которому может получить доступ эпилептолог. Эта операция обычно предназначена для пациентов, которые не являются кандидатами на хирургическую резекцию, поскольку RNS улучшает контроль над приступами, но редко останавливает их возникновение.
Усовершенствованная технология и тестирование сделали возможным более точное определение места возникновения припадков в головном мозге (эпилептогенные области), а достижения в хирургии сделали оперативное лечение более безопасным при всех формах хирургии эпилепсии. Из представленных операций хирургическая резекция дает лучший шанс избавить пациента от припадков. Тем не менее, преимущества хирургического вмешательства всегда следует тщательно сравнивать с его потенциальными рисками.
Жизнь и борьба с эпилепсией
Люди с эпилепсией подвержены риску двух опасных для жизни состояний: тонико-клонический эпилептический статус и внезапная необъяснимая смерть при эпилепсии (SUDEP).Тонико-клонический эпилептический статус — это длительный приступ, требующий неотложной медицинской помощи. Если не остановить в течение примерно 30 минут, это может привести к необратимой травме или смерти.
SUDEP — это редкое заболевание, при котором люди молодого или среднего возраста с эпилепсией умирают без ясной причины. На его долю приходится менее двух процентов смертей среди людей, страдающих эпилепсией. Риск составляет примерно один из 3000 в год для всех людей, страдающих эпилепсией. Однако он может достигать одного из 300 у тех, кто имеет частые неконтролируемые судороги и принимает высокие дозы противосудорожных препаратов.Исследователи не уверены, почему SUDEP вызывает смерть. Некоторые считают, что приступ вызывает нарушение сердечного ритма. Более поздние исследования показали, что человек может задохнуться из-за затрудненного дыхания, жидкости в легких и лежа лицом вниз на постельном белье.
Хотя риск невелик, люди с эпилепсией также могут умереть от вдыхания рвоты во время или сразу после приступа.
Большинство женщин, страдающих эпилепсией, могут забеременеть, но им следует обсудить с врачом свою эпилепсию и лекарства, которые они принимают, до того, как забеременеть.Многие пациенты с эпилепсией принимают высокие дозы лекарств, которые могут привести к потенциально опасному воздействию лекарств на нерожденных детей. В некоторых случаях прием лекарств может быть уменьшен до беременности, особенно если припадки хорошо контролируются. В то время как противосудорожные препараты могут вызывать врожденные дефекты, тяжелые врожденные дефекты редко встречаются у младенцев женщин, которые получают регулярную дородовую помощь и чьи судороги тщательно контролируются. У женщин с эпилепсией шанс родить нормального, здорового ребенка составляет 90 процентов или больше.
Эпилепсия — это хроническое заболевание, которое поражает людей по-разному. Многие люди с эпилепсией ведут нормальный активный образ жизни. От 70 до 80 процентов людей, страдающих эпилепсией, могут успешно контролировать свои припадки с помощью лекарств или хирургических методов.
Некоторым людям редко приходится думать об эпилепсии, за исключением тех случаев, когда они принимают лекарства или идут к врачу. Независимо от того, как эпилепсия влияет на человека, важно помнить, что важно хорошо информировать о своем заболевании и сохранять позитивный настрой.Тесное сотрудничество с медицинским персоналом и соблюдение предписанных лекарств имеют важное значение для контроля над приступами, чтобы пациент мог вести полноценный и сбалансированный образ жизни.
Оценка первого изъятия
Что такое эпилепсия?
Эпилепсия — это заболевание мозга, вызывающее судороги. Это одно из самых распространенных заболеваний нервной системы. Он поражает людей всех возрастов, рас и этнических групп.
Мозг состоит из нервных клеток, которые взаимодействуют друг с другом посредством электрической активности.Приступ возникает, когда в одной или нескольких частях мозга происходит выброс аномальных электрических сигналов, которые прерывают нормальные сигналы мозга. Все, что нарушает нормальные связи между нервными клетками в головном мозге, может вызвать приступ. Это включает высокую температуру, высокий или низкий уровень сахара в крови, отмену алкоголя или наркотиков или сотрясение мозга. Но когда у человека случаются 2 или более приступов без известной причины, это диагностируется как эпилепсия.
Есть разные типы изъятий. Тип припадка зависит от того, какая часть и какая часть мозга поражена, а также от того, что происходит во время припадка.Две основные категории эпилептических припадков — это фокальные (частичные) припадки и генерализованные припадки.
Фокальные (парциальные) припадки
Фокальные припадки возникают, когда нарушение электрической функции мозга происходит в одной или нескольких областях одной стороны мозга. Перед фокальным припадком у вас может быть аура или признаки того, что припадок вот-вот начнется. Это чаще встречается при сложных фокальных припадках. Чаще всего аура связана с чувствами, такими как дежавю, надвигающейся гибелью, страхом или эйфорией. Или у вас могут быть изменения зрения, нарушения слуха или обоняния.К 2 типам фокальных припадков относятся:
Простые очаговые припадки
Симптомы зависят от пораженной области мозга. Если аномальная электрическая функция мозга находится в той части мозга, которая отвечает за зрение (затылочная доля), ваше зрение может измениться. Чаще поражаются мышцы. Судорожная активность ограничивается изолированной группой мышц. Например, он может включать только пальцы или более крупные мышцы рук и ног. У вас также может появиться потливость, тошнота или бледность.При таком припадке вы не теряете сознание.
Комплексный фокальный припадок
Этот тип припадка часто возникает в области мозга, которая контролирует эмоции и функцию памяти (височная доля). Скорее всего, вы потеряете сознание. Это не может означать, что вы потеряли сознание. Вы можете просто перестать осознавать, что происходит вокруг вас. Вы можете выглядеть бодрым, но вести себя необычно. Они могут варьироваться от рвоты, чмокания губ, бега, крика, плача или смеха. После припадка вы можете почувствовать усталость или сонливость.Это называется постиктальным периодом.
Генерализованный приступ
Генерализованный приступ возникает в обоих полушариях головного мозга. Вы потеряете сознание и почувствуете усталость после приступа (постиктальное состояние). Типы генерализованных припадков включают:
Припадок без присутствия
Это также называется мелким припадком. Этот приступ вызывает кратковременное изменение состояния сознания и пристального взгляда. Скорее всего, вы сохраните осанку. Ваш рот или лицо могут подергиваться, а глаза могут быстро моргать.Припадок обычно длится не более 30 секунд. Когда припадок закончился, вы можете не вспомнить, что только что произошло. Вы можете продолжать свою деятельность, как будто ничего не произошло. Эти припадки могут происходить несколько раз в день.
Атонический захват
Это также называется дроп-атакой. При атоническом припадке у вас внезапная потеря мышечного тонуса, и вы можете упасть из положения стоя или внезапно уронить голову. Во время припадка вы будете вялым и не отвечаете.
Генерализованный тонико-клонический припадок (GTC)
Это также называется большим припадком.Классическая форма этого типа припадка состоит из 5 различных фаз. Ваше тело, руки и ноги будут сгибаться (сокращаться), вытягиваться (выпрямляться) и дрожать (дрожать). Затем следует сокращение и расслабление мышц (клонический период) и постиктальный период. В постиктальный период вы можете испытывать сонливость. У вас могут быть проблемы со зрением или речью, а также сильная головная боль, усталость или ломота в теле. Не все эти фазы встречаются у всех с этим типом приступов.
Миоклонический припадок
Этот тип припадка вызывает быстрые движения или резкие подергивания группы мышц.Эти припадки, как правило, возникают кластерами. Это означает, что они могут происходить несколько раз в день или несколько дней подряд.
Что вызывает припадок?
Судорожный припадок может быть вызван многими причинами. Они могут включать:
Эпилепсия может быть вызвана их комбинацией. В большинстве случаев причину эпилепсии установить невозможно.
Каковы симптомы припадка?
Ваши симптомы зависят от типа припадка. Общие симптомы или предупреждающие признаки припадка могут включать:
Взгляд
Подергивания рук и ног
Окованность тела
Потеря сознания
Проблемы с дыханием или остановка дыхание
Потеря контроля над кишечником или мочевым пузырем
Внезапное падение без видимой причины, особенно связанное с потерей сознания
Отсутствие реакции на шум или слова в течение коротких периодов времени
дымка
Ритмичное кивание головой, связанное с потерей сознания или потерей сознания
Периоды быстрого моргания и пристального взгляда
Во время припадка ваши губы могут стать синими, и ваше дыхание может ухудшиться. не быть нормальным.После приступа вы можете почувствовать сонливость или растерянность.
Симптомы припадка могут быть такими же, как и при других состояниях здоровья. Обязательно поговорите со своим врачом для постановки диагноза.
Как диагностируются судороги?
Ваш лечащий врач спросит о ваших симптомах и истории вашего здоровья. Вас спросят о других факторах, которые могли вызвать приступ, например:
У вас также могут быть:
Неврологическое обследование
Анализы крови для проверки уровня сахара в крови и других факторов
Визуализирующие обследования головного мозга, такие как МРТ или компьютерная томография
Электроэнцефалограмма для проверки электрической активности мозга
Поясничная пункция (спинномозговая пункция) для измерения давления в головном и спинномозговом каналах и проверить спинномозговую жидкость на наличие инфекции или других проблем
Как лечат судороги?
Цель лечения — контролировать, прекращать или снижать частоту возникновения припадков.Чаще всего лечение проводится с помощью лекарств. Есть много типов лекарств, используемых для лечения эпилепсии. Ваш лечащий врач должен будет определить тип приступа, который у вас есть. Лекарства выбираются в зависимости от типа приступа, возраста человека, побочных эффектов, стоимости и простоты использования. Лекарства, применяемые дома, обычно принимают внутрь в виде капсул, таблеток, присыпок или сиропа. Некоторые лекарства можно вводить в прямую кишку. Если вы находитесь в больнице с судорогами, лекарство можно вводить путем инъекции или внутривенно (внутривенно).
Важно принимать лекарство вовремя и в соответствии с предписаниями врача. Организм людей по-разному реагирует на лекарство, поэтому, возможно, потребуется скорректировать расписание и дозировку для лучшего контроля над приступами. Все лекарства могут иметь побочные эффекты. Поговорите со своим врачом о возможных побочных эффектах. Пока вы принимаете лекарство, вам могут потребоваться анализы, чтобы увидеть, насколько хорошо лекарство работает. У вас может быть:
Анализы крови. Вам могут часто понадобиться анализы крови, чтобы проверить уровень лекарств в вашем организме.Исходя из этого уровня, ваш лечащий врач может изменить дозу вашего лекарства. Вы также можете сдать анализы крови, чтобы проверить действие лекарства на другие органы.
Анализы мочи. Ваша моча может быть проверена, чтобы узнать, как ваше тело реагирует на лекарство.
Электроэнцефалограмма (ЭЭГ). ЭЭГ — это процедура, которая регистрирует электрическую активность мозга. Это делается путем прикрепления электродов к коже головы. Этот тест проводится, чтобы увидеть, как лекарства помогают устранять электрические проблемы в вашем мозгу.
Другие методы лечения
Если лекарство вам не помогает, ваш лечащий врач может посоветовать другие виды лечения. У вас могут быть:
Стимуляция блуждающего нерва (VNS)
Эта процедура посылает в мозг небольшие импульсы энергии от одного из блуждающих нервов. Это пара больших нервов на шее. Если у вас есть парциальные припадки, которые плохо купируются лекарствами, вам может помочь VNS. VNS выполняется хирургическим путем, вставляя небольшую батарею в грудную стенку.Затем к батарее прикрепляются небольшие провода, которые помещаются под кожу и вокруг одного из блуждающих нервов. Затем батарея запрограммирована на посылку в мозг энергетических импульсов каждые несколько минут. Когда вы чувствуете приближение припадка, вы можете активировать импульсы, удерживая небольшой магнит над батареей. Во многих случаях это поможет купировать приступ. VNS может иметь побочные эффекты, такие как хриплый голос, боль в горле или изменение голоса.
Хирургия
Операция может быть сделана для удаления части мозга, в которой происходят припадки.Или операция помогает остановить распространение плохих электрических токов через мозг. Операция может быть вариантом, если приступы трудно контролировать и они всегда начинаются в той части мозга, которая не влияет на речь, память или зрение. Хирургия эпилептических припадков очень сложна. Это делает специализированная хирургическая бригада. Вы можете не спать во время операции. Сам мозг боли не чувствует. Если вы бодрствуете и можете выполнять команды, хирурги смогут лучше проверять области вашего мозга во время процедуры.Хирургия подходит не всем, страдающим судорогами.
Жизнь с эпилепсией
Если у вас эпилепсия, вы можете управлять своим здоровьем. Обязательно:
Принимайте лекарство точно в соответствии с указаниями
Высыпайтесь, так как недостаток сна может вызвать припадок
Избегайте всего, что может вызвать припадок
Делайте анализы как можно чаще. необходимо
Регулярно посещайте своего поставщика медицинских услуг
Когда мне следует позвонить своему поставщику медицинских услуг?
Позвоните своему врачу, если:
Основные сведения об эпилепсии и судорогах
Припадок возникает, когда в одной или нескольких частях мозга возникает всплеск аномальных электрических сигналов, прерывающих нормальные сигналы
Есть много типов судорог.Каждый из них может вызывать разные симптомы. Они варьируются от незначительных движений тела до потери сознания и судорог.
Эпилепсия — это когда у вас два или более приступа без известной причины.
Эпилепсия лечится лекарствами. В некоторых случаях это можно лечить с помощью VNS или хирургического вмешательства.
Важно избегать всего, что вызывает припадки. Это включает и недосыпание.
Определение, симптомы, лечение, причины и многое другое
Люди, страдающие эпилепсией, обычно испытывают повторяющиеся приступы.Эти припадки возникают из-за нарушения электрической активности мозга, которая временно нарушает обмен сообщениями между клетками мозга.
В этой статье объясняются многие типы эпилепсии, включая их симптомы, варианты лечения и прогнозы.
Центры по контролю и профилактике заболеваний (CDC) описывают эпилепсию как «распространенное заболевание головного мозга, которое вызывает повторяющиеся припадки».
Поделиться на Pinterest У человека, страдающего эпилепсией, могут наблюдаться кратковременные потери сознания или спутанность памяти.Основной симптом эпилепсии — повторяющиеся припадки. Однако, если человек испытывает один или несколько из следующих симптомов, ему следует обратиться за медицинской помощью, так как это может указывать на эпилепсию:
- судороги без температуры
- короткие потери сознания или спутанная память
- периодические обмороки, во время которых они потеря контроля над кишечником или мочевым пузырем, часто сопровождающаяся сильной усталостью
- временное отсутствие реакции на инструкции или вопросы
- внезапная скованность без видимой причины
- внезапное падение без видимой причины
- внезапные приступы моргания без видимых стимулов
- внезапные приступы жевания без какой-либо явной причины
- временно кажется ошеломленным и неспособным общаться
- повторяющиеся движения, которые кажутся непроизвольными
- испуг без видимой причины
- паника или гнев
- особые изменения в чувствах, такие как запах, прикосновение и звук
- подергивание руки, ноги или тело, которое будет отображаться как cl Возникновение быстрых подергиваний у младенцев
При повторном появлении любого из этих симптомов необходимо проконсультироваться с врачом.
Следующие состояния могут вызывать симптомы, аналогичные вышеперечисленным, поэтому некоторые люди могут принять их за симптомы эпилепсии:
- высокая температура с симптомами эпилепсии
- обморок
- нарколепсия или повторяющиеся эпизоды сна в течение дня
- катаплексия, или периоды крайней мышечной слабости
- нарушения сна
- кошмары
- приступ паники
- состояние фуги, редкое психическое состояние, при котором человек забывает подробности своей личности
- психогенные припадки или припадки с психологической или психиатрической помощью причина
В настоящее время нет лекарства от большинства типов эпилепсии.
Врач может назначить противоэпилептические препараты (AED), чтобы предотвратить судороги. Если эти препараты не работают, некоторые другие возможные варианты включают операцию, стимуляцию блуждающего нерва или специальную диету.
Задача врачей — предотвратить дальнейшие судороги. Они также направлены на предотвращение побочных эффектов, чтобы человек мог вести активный и продуктивный образ жизни.
AED
AED, по-видимому, помогают контролировать приступы примерно в 60–70% случаев, по данным Американского общества эпилепсии.Тип припадка, который есть у человека, будет определять, какое именно лекарство пропишет врач.
Большинство AED принимают внутрь. Общие лекарства для лечения эпилепсии включают:
- вальпроевая кислота
- карбамазепин
- ламотриджин
- леветирацетам
Важно отметить, что некоторые лекарства могут предотвратить судороги у одного человека, но не у другого. Кроме того, даже когда человек находит подходящее лекарство, поиск идеальной дозировки может занять некоторое время.
Хирургия
Если хотя бы два лекарства оказались неэффективными в борьбе с припадками, врач может рекомендовать операцию по поводу эпилепсии. Исследование, проведенное в Швеции в 2013 году, показало, что 62% взрослых и 50% детей, страдающих эпилепсией, не имели приступов в течение примерно 7 лет после операции по поводу эпилепсии.
По данным Национального института неврологических расстройств и инсульта, некоторые хирургические варианты включают:
- Лобэктомия: Во время этой процедуры хирург удаляет часть мозга, в которой начинаются припадки.Это самый старый вид хирургического вмешательства при эпилепсии.
- Множественное субпиальное рассечение: Во время этой процедуры хирург сделает несколько разрезов, чтобы ограничить судороги в одной части мозга.
- мозолистое тело: Хирург перерезает нервные связи между двумя половинами мозга. Это предотвращает распространение припадков с одного полушария мозга на другое.
- Гемисферэктомия: В крайних случаях хирургу может потребоваться вырезать полушарие, которое составляет половину коры головного мозга.
У некоторых людей операция может снизить частоту и тяжесть приступов. Однако часто бывает важно продолжать прием противосудорожных препаратов в течение нескольких лет после процедуры.
Другой хирургический вариант — имплантация устройства в грудную клетку для стимуляции блуждающего нерва в нижней части шеи. Устройство отправляет в мозг заранее запрограммированную электрическую стимуляцию, чтобы уменьшить судороги.
Диета
Диета может играть роль в уменьшении судорог.Обзор исследований 2014 года, опубликованный в журнале Neurology , показал, что диеты с высоким содержанием жиров и низким содержанием углеводов могут принести пользу детям и взрослым, страдающим эпилепсией.
Пять исследований в обзоре использовали кетогенную диету, а еще пять использовали модифицированную диету Аткинса. Типичные продукты в этих диетах включают яйца, бекон, авокадо, сыр, орехи, рыбу и некоторые фрукты и овощи.
Обзор показал, что 32% участников исследования, соблюдающих кетогенную диету, и 29% участников модифицированной диеты Аткинса испытали как минимум 50% -ное снижение частоты приступов.Однако многим участникам было трудно соблюдать эти диеты.
Определенные диеты могут быть полезными в некоторых случаях, но для подтверждения этого необходимы дополнительные исследования.
Узнайте больше об исследовании и влиянии диеты на эпилепсию здесь.
Системы обмена сообщениями в мозге контролируют все функции человеческого тела. Эпилепсия развивается из-за нарушения работы этой системы, что может быть следствием дисфункции мозга.
Во многих случаях медицинские работники не знают точной причины.Некоторые люди наследуют генетические факторы, повышающие вероятность возникновения эпилепсии. К другим факторам, которые могут увеличить риск, относятся:
- травма головы, например, в результате автомобильной аварии
- заболевания головного мозга, включая инсульт и опухоли
- инфекционные заболевания, такие как вирусный энцефалит
- цистицеркоз
- СПИД
- пренатальная травма или повреждение головного мозга до рождения
- Условия развития, включая аутизм и нейрофиброматоз
По данным CDC, эпилепсия чаще всего развивается у детей младше 2 лет и взрослых старше 65 лет.
Распространена ли эпилепсия?
В 2015 году CDC заявил, что эпилепсия затронула около 1,2% населения США. Это составляет примерно 3,4 миллиона человек, в том числе 3 миллиона взрослых и 470 000 детей.
По оценкам Всемирной организации здравоохранения (ВОЗ), эпилепсия поражает примерно 50 миллионов человек во всем мире.
Иногда врачи могут определить причину судорог. Существует два основных типа припадков в зависимости от того, могут ли они определить причину:
- Идиопатический или криптогенный: Нет очевидной причины, или врач не может ее точно определить.
- Симптоматическое: Врач знает причину.
Также существует три дескриптора приступа — частичный, генерализованный и вторично-генерализованный — в зависимости от того, в какой области мозга возник приступ.
Опыт человека во время приступа будет зависеть от пораженной области мозга и от того, насколько широко и быстро электрическая активность мозга распространяется из этой начальной области.
В разделах ниже более подробно рассматриваются парциальные, генерализованные и вторично-генерализованные приступы.
Частичный припадок
Частичный припадок возникает, когда эпилептическая активность происходит в одной части мозга человека. Существует два подтипа парциального припадка:
- Простая парциальная эпилепсия: Во время этого типа припадка человек находится в сознании. В большинстве случаев они также осознают свое окружение, даже когда припадок продолжается.
- Комплексный парциальный припадок: Во время этого типа припадок нарушает сознание человека.Обычно они не помнят припадок. Если они это сделают, их воспоминания об этом будут смутными.
Генерализованный приступ
Генерализованный приступ возникает, когда эпилептическая активность затрагивает обе половины мозга. Во время припадка человек обычно теряет сознание.
Существует несколько подтипов генерализованных приступов, в том числе:
Тонико-клонические приступы: пожалуй, самый известный тип генерализованных приступов, тонико-клонические приступы вызывают потерю сознания, скованность тела и тряску.Раньше врачи называли эти припадки grand mal.
- Приступы, связанные с отсутствием: Ранее известные как малые припадки, они включают короткие потери сознания, при которых человеку кажется, что он смотрит в космос. Абсансные припадки часто хорошо поддаются лечению.
- Тонические припадки: При тонических припадках мышцы становятся жесткими, и человек может упасть.
- Атонические припадки: Потеря мышечного тонуса заставляет человека внезапно падать.
- Клонические приступы: Этот подтип вызывает ритмичные подергивания, часто в лице, одной руке или ноге.
- Миоклонические приступы: Этот подтип заставляет верхнюю часть тела или ноги внезапно подергиваться или подергиваться.
Вторичный генерализованный приступ
Вторичный генерализованный приступ возникает, когда эпилептическая активность начинается как частичный приступ, но распространяется на обе половины мозга. По мере развития припадка человек теряет сознание.
Врач изучит историю болезни человека и симптомы, которые он испытал, включая описание и хронологию прошлых припадков, чтобы диагностировать эпилепсию.
Они также могут запросить анализы для определения типа эпилепсии и типа припадков у человека. Основываясь на этих результатах, врач сможет порекомендовать варианты лечения, например, противосудорожные препараты.
Обследование на эпилепсию
Несколько типов визуализационных тестов могут помочь врачу диагностировать эпилепсию.Эти тесты включают:
- ЭЭГ для поиска аномальных мозговых волн
- КТ и МРТ-сканирование для обнаружения опухолей или других структурных нарушений
- функциональные МРТ-сканирование, которые могут идентифицировать нормальную и ненормальную функцию мозга в определенных областях
- одиночный -фотонно-эмиссионная компьютерная томография, с помощью которой можно найти исходное место припадка в головном мозге
- магнитоэнцефалограмма, которая может выявить нарушения функции мозга с помощью магнитных сигналов
Врач также может использовать анализы крови для выявления любого основного состояния, которые могут быть причиной эпилепсии.Неврологические тесты также могут помочь врачу определить тип эпилепсии.
Согласно одному исследованию за 2015 год, около 70–80% случаев эпилепсии возникают в результате генетических факторов.
Обзор исследований, проведенный в 2017 году, связывает более 900 генов с эпилепсией. Это число продолжает расти по мере проведения новых исследований.
Гены могут быть связаны с эпилепсией напрямую, с аномалиями мозга, которые могут привести к эпилепсии, или с другими генетическими состояниями, которые могут вызывать судороги.
Некоторые люди наследуют генетические факторы.Однако определенные генетические мутации могут также вызывать эпилепсию у людей, у которых это заболевание не было в семейном анамнезе.
Иногда врач может запросить генетическое тестирование для определения причины эпилепсии.
К судорогам может привести множество факторов. Одно исследование 2014 года выявило стресс, недосыпание и усталость как наиболее частые триггеры среди 104 участников. Мерцающий свет и высокий уровень употребления алкоголя также могут вызвать судороги.
Стресс — частая причина судорог, но причина неясна.Исследование, проведенное в 2016 году в журнале Science Signaling , было сосредоточено на этом триггере. Команда обнаружила, что реакция мозга на стресс у крыс с эпилепсией работает иначе, чем у крыс без нее.
Исследование также показало, что молекула, которая обычно подавляет активность мозга в ответ на стресс, вместо этого увеличивает активность. Это может способствовать возникновению судорог.
Прочтите наш обзор этого исследования здесь.
Судороги — главный симптом эпилепсии. Фактически, Johns Hopkins Medicine определяет эпилепсию как «два или более неспровоцированных припадка.”
У некоторых людей может быть единичный припадок или припадки, не связанные с эпилепсией.
Врачи даже могут ошибочно диагностировать неэпилептические припадки как эпилепсию. Однако неэпилептические припадки не являются следствием аномальной электрической активности мозга. Причины этого могут быть физическими, эмоциональными или психологическими.
Существуют также различные типы припадков, которые могут различаться у людей с эпилепсией. Например, у двух людей с эпилепсией состояние может выглядеть по-разному.
По этой причине CDC описывает эпилепсию как расстройство спектра.
Закон об американцах с ограниченными возможностями (ADA) запрещает дискриминацию в отношении людей с ограниченными возможностями, включая эпилепсию. Это применимо независимо от того, может ли человек управлять своими припадками с помощью лекарств или хирургического вмешательства.
Люди с эпилепсией имеют определенные гарантии занятости в соответствии с ADA, в том числе следующие:
- Работодатели не могут спрашивать о состоянии здоровья соискателей, включая эпилепсию.
- Соискателям не нужно сообщать работодателю о том, что у них эпилепсия, за исключением случаев, когда им требуется разумное приспособление во время периода подачи заявления.
- Работодатели не могут отменить предложение о работе, если человек может выполнять свои основные функции по работе.
По данным Управления социального обеспечения, люди, страдающие эпилепсией, могут иметь право на получение пособия по инвалидности. Это требует, чтобы люди документировали тип и частоту приступов при приеме всех прописанных лекарств.
Некоторые устройства могут отслеживать приступы и предупреждать лиц, осуществляющих уход, потенциально улучшая лечение и помогая предотвратить внезапную неожиданную смерть при эпилепсии (SUDEP).
Небольшое исследование 2018 года с участием 28 участников, результаты которого были опубликованы в журнале Neurology , сравнивало одно такое мультимодальное устройство, Nightwatch, с датчиком кровати Emfit. Nightwatch обнаружил 85% всех тяжелых припадков по сравнению с 21% для датчика кровати. Он также пропускал только одну серьезную атаку каждые 25 ночей.
Согласно одному исследованию 2017 года, почти 70% случаев SUDEP происходят во время сна. Это указывает на то, что могут быть потенциальные преимущества использования точных систем ночного предупреждения.
Прочтите наш обзор этого исследования здесь.
Эпилепсия может развиться у любого, но она не заразна. Обзор исследований 2016 года выявил некоторые заблуждения и стигму в отношении эпилепсии, включая ложное убеждение, что эпилепсия может передаваться от человека к человеку.
Авторы исследования отмечают, что люди с более низким уровнем образования и социально-экономическим статусом имели высокий уровень заблуждений, как и те, кто не знал людей с эпилепсией.
В результате вмешательства и другие образовательные мероприятия могут быть полезны для снижения стигмы в отношении эпилепсии и улучшения понимания этого состояния.
Эпилепсия может ухудшить жизнь человека по-разному, и прогноз будет зависеть от различных факторов.
В зависимости от обстоятельств приступы иногда могут быть смертельными. Однако многие люди, страдающие эпилепсией, могут справиться со своими припадками с помощью противосудорожных препаратов.
Необходимы дополнительные исследования, чтобы подтвердить предполагаемую связь между припадками и повреждением головного мозга.
Смертельна ли эпилепсия?
Судороги могут привести к утоплению, падению, дорожно-транспортным происшествиям или другим травмам, которые могут быть смертельными. Хотя это редко, SUDEP также может произойти.
Случаи SUDEP обычно возникают во время припадка или сразу после него. Например, приступ может привести к тому, что человек слишком долго не дышит, или это может привести к сердечной недостаточности.
Точная причина SUDEP неясна, но исследование на животных в 2018 году показало, что кислотный рефлюкс может ее объяснить.
После того, как кислота не попала в пищевод, SUDEP не наблюдался у крыс, протестированных исследователями. Однако неясно, имеет ли это какое-либо отношение к людям.
Подробнее об исследовании и его последствиях можно узнать здесь.
По данным CDC, люди подвергаются большему риску SUDEP, если они страдают эпилепсией в течение многих лет или если у них регулярные приступы. Выполнение следующих действий может помочь снизить риск SUDEP:
- прием всех доз противосудорожных препаратов
- ограничение приема алкоголя
- получение достаточного количества сна
Регулярный прием прописанных лекарств также может помочь предотвратить эпилептический статус, состояние, при котором судороги длятся дольше 5 минут.
Исследование, проведенное в 2016 году, показало, что лечение эпилептического статуса в течение 30 минут снижает риск смерти.
Продолжатся ли изъятия?
Обзор исследований в журнале Brain за 2013 год показал, что 65–85% людей могут испытывать длительную ремиссию приступов.
Однако судороги с установленной причиной, скорее всего, продолжатся.
Другие факторы, влияющие на шансы на ремиссию, включают:
- доступ к лечению
- ответ на лечение
- другие состояния здоровья, которые может иметь человек
При правильном использовании противосудорожных препаратов большинство людей с эпилепсией могут быть способен контролировать свои припадки.
Может ли эпилепсия привести к повреждению головного мозга?
Исследования того, могут ли судороги вызывать повреждение головного мозга, дали неоднозначные результаты.
В исследовании 2018 года изучалась послеоперационная ткань мозга людей с рецидивирующими припадками. Исследователи не обнаружили маркеров повреждения мозга у людей с определенными типами эпилепсии.
Однако несколько других исследований показали, что тяжелые длительные судороги могут привести к травме головного мозга. Например, одно исследование 2013 года показало, что судороги могут приводить к аномалиям мозга, а эпилептический статус вызывает необратимые поражения мозга.
В других исследованиях изучались когнитивные изменения у детей по мере их взросления, как с эпилепсией, так и без нее. Результаты показывают, что эпилепсия связана с худшими когнитивными результатами.
Однако неясно:
- эпилепсия вызывает ухудшение
- аналогичное структурное изменение вызывает как эпилепсию, так и ухудшение
- Противоэпилептические препараты оказывают влияние
Это область, требующая дальнейших исследований.
Другие эффекты
Эпилепсия может влиять на различные аспекты жизни человека, включая их:
- эмоции и поведение
- социальное развитие и взаимодействие
- способность учиться и работать
Масштаб воздействия на эти области жизни во многом будет зависеть от частоты и тяжести приступов.
Ожидаемая продолжительность жизни людей с эпилепсией
В 2013 году исследователи из Оксфордского университета и Университетского колледжа Лондона, оба в Соединенном Королевстве, сообщили, что у людей с эпилепсией вероятность преждевременной смерти в 11 раз выше, чем у людей без нее.
Риск, по-видимому, выше, если у человека также есть психическое заболевание. Самоубийства, несчастные случаи и нападения составляли 15,8% ранних смертей. Большинство людей, пострадавших от них, также получили диагноз психического расстройства.
Ведущий исследователь Сина Фазель говорит: «Наши результаты имеют большое значение для общественного здравоохранения, поскольку около 70 миллионов человек во всем мире страдают эпилепсией, и они подчеркивают, что тщательная оценка и лечение психических расстройств в рамках стандартных обследований [людей] с эпилепсией может помочь уменьшить риск преждевременной смерти у этих пациентов ».
«Наше исследование, — добавляет он, — также подчеркивает важность самоубийств и несчастных случаев, не связанных с транспортными средствами, как основных предотвратимых причин смерти у людей с эпилепсией.”
Несколько факторов могут иметь связь с повышенным риском эпилепсии. Согласно обзору исследования 2017 года в журнале NeuroToxicology , эти факторы включают:
- возраст, причем новые случаи чаще встречаются у маленьких детей и пожилых людей
- травмы и опухоли головного мозга
- генетика и семейный анамнез
- потребление алкоголя
- перинатальные факторы, такие как инсульт и преждевременные роды
- инфекции центральной нервной системы, такие как бактериальный менингит, вирусный энцефалит и нейроцистицеркоз
Некоторые факторы риска, такие как потребление алкоголя, можно изменить при попытке предотвратить развитие эпилепсии .
В настоящее время нет лекарства от эпилепсии, но люди с этим заболеванием обычно могут справиться со своими симптомами.
По данным ВОЗ, до 70% людей с эпилепсией могут испытывать снижение частоты и тяжести приступов с помощью противосудорожных препаратов. Около половины всех людей с эпилепсией могут прекратить прием лекарств через 2 года без припадка.
В некоторых случаях хирургическое вмешательство также может уменьшить или устранить судороги, когда лекарства неэффективны.
Это может иметь долгосрочные преимущества.В одном исследовании 2018 года 47% участников сообщили об отсутствии изнуряющих приступов через 5 лет после операции, а 38% сообщили о том же через 10 лет.
ВОЗ поясняет, что около 25% случаев эпилепсии можно предотвратить. Люди могут снизить риск развития эпилепсии, выполнив следующие действия:
- носить шлем при езде на велосипеде или мотоцикле, чтобы предотвратить травмы головы
- обратиться за перинатальной помощью, чтобы предотвратить эпилепсию из-за родовых травм
- управление факторами риска инсульта и сердечные заболевания, которые могут вызвать повреждение мозга, которое приводит к эпилепсии.
- соблюдайте правила гигиены и профилактические методы, чтобы избежать цистицеркоза — инфекции, которая, по данным CDC, является наиболее частой причиной эпилепсии во всем мире.
Обзор исследований в журнале Seizure за 2015 год также показал, что регулярная физическая активность может помочь предотвратить развитие эпилепсии и снизить частоту возникновения припадков.
Невозможно предотвратить все случаи эпилепсии. Однако выполнение вышеуказанных шагов может помочь снизить риск.
В зависимости от ситуации судороги могут привести к негативным последствиям, таким как утопление или автомобильная авария. Длительные судороги или эпилептический статус также могут вызвать повреждение головного мозга или смерть.
Люди с эпилепсией в восемь раз чаще, чем люди без эпилепсии, испытывают некоторые другие хронические состояния, включая слабоумие, мигрень, сердечные заболевания и депрессию. Некоторые из этих состояний также могут усугубить судороги.
Другие осложнения могут возникнуть из-за побочных эффектов противосудорожных препаратов. Например, одно исследование 2015 года показало, что у 9,98% людей, принимавших противосудорожный препарат ламотриджин (ламиктал), появлялась кожная сыпь.
Сыпь также может возникать при приеме других ПЭП, включая фенитоин (дилантин) и фенобарбитал.Сыпь обычно исчезает, когда человек прекращает прием лекарства. Однако у 0,8–1,3% взрослых появилась серьезная сыпь, которая могла привести к летальному исходу.
Q:
У человека с эпилепсией обычно бывает один тип припадка или несколько типов?
A:
Большинство людей, страдающих эпилепсией, испытывают приступы только одного типа. Однако некоторые люди с эпилепсией испытывают более одного типа припадков, особенно те, у кого припадки вызваны синдромами эпилепсии, которые обычно начинаются в детстве.
Хайди Моавад, доктор медицины Ответы отражают мнение наших медицинских экспертов. Весь контент носит исключительно информационный характер и не может рассматриваться как медицинский совет.Мы выбрали связанные элементы, основываясь на качестве продуктов, и перечислили плюсы и минусы каждого из них, чтобы помочь вам определить, какой из них лучше всего подойдет вам. Мы сотрудничаем с некоторыми компаниями, которые продают эти продукты, что означает, что Healthline UK и наши партнеры могут получать часть доходов, если вы совершите покупку, используя ссылку (ссылки) выше.
Эпилепсия: Медицинская энциклопедия MedlinePlus
Лечение эпилепсии включает прием лекарств, изменение образа жизни и иногда хирургическое вмешательство.
Если эпилепсия вызвана опухолью, аномальными кровеносными сосудами или кровотечением в головном мозге, операция по лечению этих заболеваний может остановить припадки.
Лекарства для предотвращения судорог, называемые антиконвульсантами (или противоэпилептическими препаратами), могут уменьшить количество приступов в будущем:
- Эти препараты принимают внутрь.Какой тип вам назначат, зависит от типа ваших приступов.
- Время от времени может потребоваться изменение вашей дозировки. Вам могут потребоваться регулярные анализы крови, чтобы проверить наличие побочных эффектов.
- Всегда принимайте лекарства вовремя и в соответствии с указаниями. Пропуск дозы может вызвать приступ. НЕ прекращайте принимать или менять лекарства самостоятельно. Сначала поговорите со своим врачом.
- Многие лекарства от эпилепсии вызывают врожденные дефекты. Женщинам, планирующим беременность, следует заранее сообщить об этом своему врачу, чтобы скорректировать лекарства.
Многие лекарства от эпилепсии могут повлиять на здоровье ваших костей. Поговорите со своим врачом о том, нужны ли вам витамины и другие добавки.
Эпилепсия, которая не проходит после того, как попробовали 2 или 3 противосудорожных препарата, называется «резистентной с медицинской точки зрения эпилепсией». В этом случае врач может порекомендовать операцию:
- Удалить аномальные клетки мозга, вызывающие судороги.
- Установите стимулятор блуждающего нерва (ВНС). Это устройство похоже на кардиостимулятор.Это может помочь уменьшить количество приступов.
Некоторым детям назначают специальную диету, чтобы предотвратить судороги. Самая популярная из них — кетогенная диета. Некоторым взрослым также может быть полезна диета с низким содержанием углеводов, такая как диета Аткинса. Обязательно обсудите эти варианты со своим врачом, прежде чем пробовать их.
Изменения в образе жизни или медицинском обслуживании могут увеличить риск припадка у взрослых и детей, страдающих эпилепсией. Поговорите со своим врачом о:
- Новые прописанные лекарства, витамины или добавки
- Эмоциональный стресс
- Болезнь, особенно инфекция
- Недостаток сна
- Беременность
- Пропуск приема лекарств от эпилепсии
- Употребление алкоголя или других развлечений лекарственные препараты
- Воздействие мерцающего света или раздражителей
- Гипервентиляция
Другие соображения:
- Людям с эпилепсией следует носить медицинские украшения, чтобы в случае припадка можно было получить быстрое лечение.
- Людям с плохо контролируемой эпилепсией нельзя садиться за руль. Ознакомьтесь с законодательством вашего штата о том, какие люди с припадками в анамнезе могут водить машину.
- ЗАПРЕЩАЕТСЯ использовать механизмы и заниматься деятельностью, которая может привести к потере сознания, например, подниматься на высоту, ездить на велосипеде и плавать в одиночку.
Первый приступ у взрослых: история болезни, этиология, эпидемиология
Автор
Эйсса Ибрагим Алисса, доктор медицины, MBBS Консультант невролог и эпилептолог, Больница Короля Салмана, Саудовская Аравия
Эйсса Ибрагим Алисса, доктор медицины, MBBS является членом следующих медицинских обществ: Американская академия неврологии, Американское общество эпилепсии
Раскрытие информации : Нечего раскрывать.
Соавтор (ы)
Селим Бенбадис, доктор медицины Профессор, директор Комплексной программы эпилепсии, отделения неврологии и нейрохирургии, Общая больница Тампа, Медицинский колледж Морсани Университета Южной Флориды
Селим Бенбадис, доктор медицины, является членом следующих медицинских обществ: Американская академия неврологии, Американская академия медицины сна, Американское общество клинической нейрофизиологии, Американское общество эпилепсии, Американская медицинская ассоциация
Раскрытие информации: Служить (d) в качестве директора, должностного лица, партнера, сотрудника, советника, консультанта или попечителя для: Bioserenity ( DigiTrace), Brain Sentinel, Cavion, Ceribell, Eisai, Greenwich, LivaNova, Neuropace, SK biopharmaceuticals, Sunovion
Служить (d) в качестве докладчика или члена бюро докладчиков для: Bioserenity (DigiTrace), Brain Sentinel, Cavion, Ceribell, Eisai, Greenwich, LivaNova, Neuropace, SK biopharmaceuticals, Sunovion
Получил исследовательский грант от: LivaNova, Greenwich, SK biopharmaceuticals, Takeda ,.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Получил зарплату от Medscape за работу. для: Medscape.
Хосе Э. Кавасос, доктор медицинских наук, FAAN, FANA, FACNS, FAES Профессор со стажем, кафедры неврологии, неврологии и физиологии, заместитель декана программы MD / PhD, программный директор стипендии по клинической нейрофизиологии, Университет Техасская школа медицины в Сан-Антонио
Хосе Э. Кавасос, доктор медицины, доктор философии, FAAN, FANA, FACNS, FAES является членом следующих медицинских обществ: Американской академии неврологии, Американского общества клинической нейрофизиологии, Американского общества эпилепсии, Американской неврологической ассоциации. , Society for Neuroscience
Раскрытие информации: Служить (d) в качестве директора, должностного лица, партнера, сотрудника, советника, консультанта или попечителя для: Brain Sentinel, консультанта.
Заинтересованная сторона (<5%), соучредитель: Brain Sentinel.
Главный редактор
Селим Бенбадис, доктор медицины Профессор, директор Комплексной программы эпилепсии, отделения неврологии и нейрохирургии, Общая больница Тампа, Медицинский колледж Морсани Университета Южной Флориды
Селим Бенбадис, доктор медицины, является членом следующих медицинских обществ: Американская академия неврологии, Американская академия медицины сна, Американское общество клинической нейрофизиологии, Американское общество эпилепсии, Американская медицинская ассоциация
Раскрытие информации: Служить (d) в качестве директора, должностного лица, партнера, сотрудника, советника, консультанта или попечителя для: Bioserenity ( DigiTrace), Brain Sentinel, Cavion, Ceribell, Eisai, Greenwich, LivaNova, Neuropace, SK biopharmaceuticals, Sunovion
Служить (d) в качестве докладчика или члена бюро докладчиков для: Bioserenity (DigiTrace), Brain Sentinel, Cavion, Ceribell, Eisai, Greenwich, LivaNova, Neuropace, SK biopharmaceuticals, Sunovion
Получил исследовательский грант от: LivaNova, Greenwich, SK biopharmaceuticals, Takeda ,.
Дополнительные участники
Энтони М Мурро, доктор медицины Профессор, заведующий лабораторией, кафедра неврологии, Медицинский колледж Джорджии, Риджентсский университет штата Джорджия
Энтони М Мурро, доктор медицины, является членом следующих медицинских обществ: Американской академии неврологии, Американского общества эпилепсии
Раскрытие информации: раскрывать нечего.
Благодарности
Авторы и редакторы Medscape Reference выражают признательность предыдущему автору Уильяму Дж. Новаку, доктору медицины, за вклад в разработку и написание исходной статьи.
У вас диагностировали эпилепсию, когда вам больше 60
Что такое эпилепсия?
Если у вас эпилепсия, это означает, что у вас есть склонность к эпилептическим припадкам.
Что такое изъятия?
В нашем мозгу постоянно происходит электрическая активность, поскольку сети крошечных мозговых клеток отправляют друг другу сообщения. Эти сообщения контролируют все наши мысли, движения, чувства и функции тела. Приступ происходит, когда в мозгу внезапно возникает интенсивный всплеск электрической активности.Это вызывает перепутывание сообщений между ячейками. Результат — эпилептический припадок.
Что происходит во время припадка?
Судороги бывают разных типов. В некоторых случаях, например при тонико-клонических припадках (судорогах), вы теряете сознание и падаете на пол. Это потому, что в обеих половинах вашего мозга есть электрическая активность. Другие, такие как фокальные (парциальные) припадки, бывает трудно распознать. Это потому, что они с большей вероятностью могут вызвать у вас спутанность сознания или проблемы с памятью.А некоторые могут вызвать у вас странный вкус или запах чего-то, чего нет.
Пожилые люди, у которых развивается эпилепсия, более подвержены фокальным припадкам, чем тонико-клоническим припадкам. Иногда фокальный припадок может переходить в тонико-клонический припадок. Это когда электрическая активность распространяется на обе половины мозга.
Почему у меня сейчас эпилепсия?
Не только вам диагностируют эпилепсию в более позднем возрасте, потому что это очень распространенное явление. Фактически, каждый четвертый человек, у которого впервые диагностирована эпилепсия, старше 65 лет.
Примерно у половины людей причина не может быть найдена. У некоторых людей эпилепсия развивается из-за инсульта или другого заболевания, поражающего их мозг. Ваш врач должен сказать вам, есть ли у вас известная причина эпилепсии.
Сандре стало очень плохо, и было неясно, что с ней не так. Все ее анализы оказались ясными, но она часто чувствовала головокружение и шатание. В конце концов, ее осмотрели в больнице водопадов, и ей поставили диагноз эпилепсия. Вот что она сказала о постановке диагноза:
«Это был шок, когда я узнал, что у меня эпилепсия, но я также почувствовал облегчение, что это не инсульт или сердечное заболевание, а это были две возможности.И я знал, что есть лечение, чтобы остановить приступы. Я был расстроен потерей водительских прав, но заново открыл для себя общественный транспорт. Это не самый быстрый способ увидеться с семьей, но мне скоро вернут лицензию, и это для меня облегчение «.
Как лечится эпилепсия?
Обычное лечение — лекарства от эпилепсии. У 5 из 10 человек, страдающих эпилепсией, первое лекарство от эпилепсии, которое они попробуют, остановит приступы. Но некоторым людям необходимо принимать 2 или более разных лекарства от эпилепсии.Обычно это лекарства, которые действуют по-разному, но хорошо работают вместе.
Правильное лекарство от эпилепсии будет зависеть от вашего возраста, типа припадка и любых других лекарств, которые вы принимаете.
Повлияет ли мои лекарства от эпилепсии на другие мои лекарства?
Некоторые лекарства от эпилепсии влияют на лечение других состояний. Если врач, выписывающий вам лекарства от эпилепсии, знает обо всем остальном, что вы принимаете, риск того, что это произойдет, невелик.Ваш фармацевт может дважды проверить ваши рецепты и возможные побочные эффекты для вас.
Лекарства от эпилепсии необходимо принимать каждый день точно в соответствии с предписаниями. Важно не прекращать их прием без консультации с врачом, так как это может вызвать учащение припадков. Некоторые люди находят напоминания о таблетках полезными. Или вы можете установить будильник на своем телефоне, чтобы напомнить вам, когда нужно принимать лекарства.
Правда ли, что лекарства от эпилепсии могут повлиять на мои кости?
Некоторые люди, принимающие лекарства от эпилепсии, подвержены риску снижения минеральной плотности костей.Это состояние называется остеопорозом. Это заболевание может ослабить кости, сделать их хрупкими и с большей вероятностью сломаться. Это может происходить в течение длительного времени. Ваш терапевт может дать вам несколько советов по поддержанию здоровья костей, насколько это возможно.
У меня очень плохая память. Это из-за моей эпилепсии?
Есть несколько причин, по которым у вас могут быть проблемы с памятью, в том числе:
- Развитие эпилепсии после инсульта или другого серьезного заболевания, которое само по себе может повлиять на память, обучение и понимание
- Плохо контролируемые или длительные судороги в молодом возрасте возраст
- В качестве возможного побочного эффекта от лекарств от эпилепсии
- Наличие другого заболевания или прием лекарств от других состояний
Если у вас есть проблемы с памятью, поговорите со своим терапевтом, медсестрой по эпилепсии или специалистом по эпилепсии.
Могу ли я водить машину с эпилепсией?
Существуют некоторые правила дорожного движения на случай судорог. В них говорится, что после возможного припадка вам необходимо прекратить водить машину и сообщить об этом в агентство. Скорее всего, вы сможете повторно подать заявление на получение водительских прав после того, как в течение одного года у вас не будет припадков.
Если вам не разрешено водить машину из-за эпилепсии, вы можете иметь право на бесплатный проезд на автобусе (в Англии, Шотландии и Уэльсе) или на проезд на автобусе за полцены (в Северной Ирландии)
Придется ли мне внести какие-либо изменения в работай?
Потребуются ли вам изменения на работе, зависит от типа выполняемой вами работы и типа припадков.Некоторым людям придется изменить часть выполняемой ими работы, но многие этого не сделают.
В Великобритании существуют законы о равенстве, защищающие вас от несправедливого обращения (дискриминации) из-за вашей эпилепсии. Они защищают вас в разных сферах жизни, например, когда вы на работе или когда пользуетесь услугами.
Как человек, страдающий эпилепсией, вы, вероятно, будете защищены разделом об инвалидах Закона о равенстве. И если вам нужно внести изменения, это называется разумной корректировкой в соответствии с законами о равенстве.
Что касается пожилого сотрудника, у вас также есть некоторая защита от дискриминации по возрасту в соответствии с законами о равенстве.
Если вам нужно немного отдохнуть, возможно, вы имеете право на получение определенных льгот. Если у вас возникнут проблемы с работой, возможно, вы имеете право на получение доступа к работе.
Можно ли еще употреблять алкоголь?
Небольшое или умеренное употребление алкоголя вряд ли вызовет у вас приступы. Но умеренное или обильное употребление алкоголя в течение короткого промежутка времени может повысить вероятность приступа.Скорее всего, это происходит между 6 и 48 часами после того, как вы бросили пить.
Вам все равно нужно принимать лекарство от эпилепсии, даже если вы употребляете алкоголь. Если вы этого не сделаете, у вас больше шансов получить припадок.
Меня беспокоит, что люди подумают, если я скажу им, что у меня эпилепсия.
Может быть сложно решить, кому рассказать о своей эпилепсии. У пожилых людей, страдающих припадками, обычно бывают очаговые припадки, из-за которых они не падают. Но другие люди не всегда знают об этом, и слово «эпилепсия» может их беспокоить.Но если вы расскажете им о том, что с вами происходит, вы одновременно будете их обучать. Скажите им:
- Что происходит с вами во время припадка
- Какая помощь, если таковая может вам понадобится
- Нужно ли вам какое-то время, чтобы выздороветь после этого
Это могло бы вселить в них уверенность в вашей безопасности, если у вас припадок, когда вы с ними.
Вы также можете показать людям информацию о первой помощи при судорогах
Как я могу обезопасить себя?
Проверка безопасности помогает вам решить, безопасно ли что-то для вас или нет.Он учитывает вашу эпилепсию и любые другие заболевания, которые у вас есть. Если есть риски, это поможет вам понять, что можно сделать, чтобы сделать занятие достаточно безопасным для вас. Это не должно быть сложно. Все, что вам нужно сделать, это:
- Подумайте о своих припадках — что происходит, как часто они случаются, есть ли какие-то конкретные триггеры?
- Ведите дневник припадков или загрузите приложение на свой телефон или другое устройство. Это может помочь вам увидеть, есть ли у вас закономерность в припадках или что-то, что их вызывает.Знание о триггерах и закономерностях может дать вам некоторую полезную информацию о том, как сделать вашу деятельность безопасной для вас
- Подумайте о том, какие риски были бы, если бы у вас был припадок
- Составьте план действий, которые снижают эти риски
Можно Я все еще живу самостоятельно?
Если вы жили один до того, как вам поставили диагноз эпилепсия, нет причин, по которым вам не следует делать это сейчас. Вы можете беспокоиться о том, что у вас возникнут новые приступы. Но если вы принимаете лекарство от эпилепсии, у вас меньше шансов заболеть припадками, чем раньше.
Если ваша эпилепсия началась после инсульта или другого состояния, влияющего на ваш мозг, вам может потребоваться некоторая поддержка, чтобы жить дома. Эта поддержка, скорее всего, будет исходить от окружающих вас людей и социальных служб. См. Информацию и поддержку, а также эпилепсию и безопасность.
Как насчет ухода за маленькими детьми?
Вам нужно будет подумать о таких вещах, как:
- Сколько им лет
- Сколько им нужно ухода и наблюдения
- Что происходит с вами во время припадка
- Как на вас может повлиять припадок
- Как они будут затронуты, если у вас случится припадок
- Как долго вы будете ухаживать за ними
- Где вы будете за ними ухаживать
- Будут ли поблизости другие взрослые или с которыми легко связаться
Вы можете найти наши советы для ухода за младенцем или маленьким ребенком, когда у вас есть эпилепсия.
Джоан было 70 лет, когда у нее начались первые припадки. Вот как она изменила то, что делала, до тех пор, пока ее приступы не прекратились.
« Я всегда водил свою маленькую внучку на велосипеде по дороге в парк. Некоторое время после того, как я начал принимать лекарства от эпилепсии, я чувствовал себя немного шатким. Итак, вместо того, чтобы ехать на велосипеде, мы пошли в парк, или она использовала скутер или роллерсы. Но сейчас я снова катаюсь с ней на велосипеде.
Как насчет других видов спорта и досуга?
При правильной поддержке и соблюдении мер безопасности мало что нужно избегать.Некоторые люди говорят, что, когда они активны, вероятность приступов у них снижается. Таким образом, для некоторых людей занятия спортом и досуг могут действительно принести пользу при эпилепсии.
Помощь и поддержка
Если вам нужна финансовая помощь, некоторые люди с эпилепсией имеют право на помощь и поддержку. Доступная помощь будет зависеть от того, сколько вам лет, какова ваша эпилепсия и как она влияет на вас.
Как мы можем помочь
Возможно, вы захотите поговорить с другими людьми, страдающими эпилепсией.Epilepsy Action имеет разветвленную сеть отделений, кофеен и чат-групп по всей Великобритании. Они обеспечивают поддержку на местах людям с эпилепсией, их семьям, друзьям и опекунам. Вы также можете присоединиться к нашему онлайн-форуму для людей с эпилепсией.
Помощь местных властей
В зависимости от ваших потребностей в уходе или надзоре вы можете иметь право на некоторую помощь в уходе за людьми.
Полезная информация
Веб-сайт NHS
Веб-сайт: nhs.uk
Carers UK
Веб-сайт: carersuk.org
Полезные организации
Возраст UK
Веб-сайт: ageuk.org.uk
Независимый возраст
Веб-сайт: independentage.org
Если вы хотите просмотреть эту информацию со ссылками, посетите раздел «Рекомендации и информационные ссылки» на нашем веб-сайте . Если у вас нет доступа к Интернету, обратитесь в нашу бесплатную справочную службу по борьбе с эпилепсией по телефону 0808 800 5050.
