Причины и симптомы галлюцинаций. Что делать и как бороться?
В процессе галлюцинаций человек видит или слышит то, чего в реальности не существует. Явление возникает по различным причинам, важно своевременно понять из-за чего такое состояние наступает, как развивается и что с этим делать.
Что такое галлюцинации, какие бывают?Галлюцинации – образы, которые возникают в сознание человека. Чаще всего это симптомы психологического заболевания. Также у человека могут возникать и слуховые галлюцинации. У здоровых людей также могут возникать галлюцинации, но в следствии сильного переутомления организма. Если такое состояние для вас не редкость, то стоит задуматься о лечении.
Симптомы и признаки галлюцинацийЕсли объяснить простым языком, то галлюцинации возникаю в результате сбоя какой-либо системы, отвечающей за восприятие окружающего мира. Так пациенту может казаться какие-то визуальные объекты или может быть искажено слуховое восприятия. Диагностикой галлюцинаций занимается врач-психиатр.
Чаще всего на начальном этапе такие галлюцинации возникают при закрытых глазах, когда человек отходит ко сну. Предшествует этому частое злоупотребление алкоголем или наркотическими веществами.
Галлюцинации бывают истинными и ложными. Разница заключается в следующем: истинные галлюцинации – человек уверен в их реальности, и не ставит под сомнение, тот факт, что в реальности их не существует, а это результат сбоя в его системе восприятия. Такие явления пациент видит в окружающем себя мире.
Ложные галлюцинации возникаю в голове человека. Например, больной слышит голоса в своей голове, он может считать, что кто-либо общается с ним мысленно и осуществляет воздействие на его состояние и решения. Такие состояния сопутствуют для шизофрении.
Виды галлюцинацийЧтобы понимать с чем работать галлюцинации необходимо классифицировать на определённые виды.
Также надо сказать, что все галлюцинации делят на 2 вида.
- Истинные галлюцинации – человек воспринимает ложные объекты в окружающем мире и считает, что они часть реальности.
- Ложные – искажение реальности происходит в голове пациента. подразумевают
Галлюцинации могут быть простые и сложные. Т.е. сбой может действовать на один или несколько органов восприятия. И чем больше органов подвержены галлюцинациям, тем сложнее происходит лечение.
Зрительные галлюцинацииВ результате в сознании человека возникают ложные образы предметов, людей, живых существ, различные объекты, но пациент воспринимает их как часть реальности. Кроме этого, человек видит определенную последовательность действий (как будто некоторые сюжеты фильма) и может принимать в них активное участие. Такое бывает после передозировки алкоголем, наркотиками, либо неправильно приеме серьезных медикаментов. Такие видения преследуют человека.
Человек слышит голоса, различные звуки, слышит, как его зовут или говорят что-то делать, но это слышит только он в реальности этого не существует. Слуховые галлюцинации выявляют при острых психических заболеваниях, например, шизофрении.
Иногда могут быть вызваны при передозировке от различных веществ по аналогии с зрительными.
Встречаются реже всего. Человек чувствует несуществующие запахи. Возникают после травмы головного мозга или шизофрении. Также могут появляться после прохождения инфекционной болезни.
Вкусовые галлюцинацииУ пациента возникают резкие и неприятные ощущения в ротовой области, в следствие чего происходит отказ от любой пищи.
Тактильные галлюцинацииЧеловек ощущает нахождение на теле объекта (существа), которого не существует, также может быть ощущение перемещения объекта по телу. При этом возникает чувство резкого жара или холода. У пациента возникают неприятные тактильные ощущения на теле. Сильная боль или почесывание.
У пациента возникают неприятные тактильные ощущения на теле. Сильная боль или почесывание.
Появляются в момент засыпания человека (причем чаще всего здорового). Ведения возникают в виде масок, чудовищ растений и любых других физических объектов. Такие галлюцинации предвестник скорого психического расстройства и повод обратиться к специалисту, либо вызвать психиатра на дом.
Причины галлюцинацийДавайте разберемся почему могут возникать галлюцинации. Специалисты медицинского центра «Корсаков» выделяют следующие причины:
Чрезмерное и систематическое употребление алкоголя.
Употребление наркотиков.
Использование и передозировка психостимуляторов.
Шизофрения.
Повреждение головного мозга.
Влияние психоза.
Сифилис.
Возраст. В результате старения организма происходят изменения, влекущие за собой сбой органов восприятия.
Галлюциногенные грибы.
Новообразования головного мозга.
Инфекция организма.
Эпилептический синдром.
Заболевание сердца.
Атеросклероз.
Длительная бессонница.Причины галлюцинаций у пожилых людей
У пожилых людей развитие галлюцинаций может проходить в силу возраста. Это результат возрастных изменений органов восприятия. Для таких людей характерны не только слуховые галлюцинации, но также визуальные и вкусовые. Пожилые люди с данным недугом начинают жаловаться на странные запахи в комнате, неприятный вкус во рту, и т.д.
Что делать при галлюцинациях?На сегодняшний день существует огромное количество методов лечения галлюцинаций, причем, различные методы направлены на устранение разных видов галлюцинаций. Надо сказать, что терапию часто направляют на излечение причины галлюцинаций. Но, к сожалению, не всегда представляется возможным устранить причину заболевания.
Получите консультацию в психиатрическом отделение клиники «КОРСАКОВ».
Как определить галлюцинации?Диагностика подразумевает установить существует ли разница с иллюзорным обманом который может быть у здорового человека. Необходимо посмотреть на общее состояние и поведение пациента, проверить есть ли у него бред, либо другие психические заболевания. Проанализировать его мимику, жесты, проверить есть ли у него чувство тревоги, и основываясь на общей картине сделать вывод о состояние человека. Так можно понять существует ли заболевание, и если да то определить степень.
Первый шаг – диагностика причины галлюцинации и возможных заболеваний. Далее необходимо назначить курс соответствующего лечения.
На этапе диагностики собирается анамнез, уточняется что именно больной видит, слышит и чувствует. Проводиться тщательное обследование видимого, слышимого, ощущаемого, проводится обследование и подбирается способ лечения. Также подбирается метод наблюдения и ухода за пациентом.
Способ лечения зависит от того, что врач выяснит на этапе диагностики. Может быть выбран один из методов устранения самой патологии. Если окажется, что причину устранить нельзя то терапия направлена на устранение симптомов, то есть самих галлюцинаций. Если заболевание развивалось в результате употребление каких-либо препаратов, то их отменяют.
При отравлении алкоголем или наркотическими веществами назначают очистку желудочно-кишечного тракта. Пациент будет нуждаться в покое и уходе.
Вылечить галлюцинации помогает курс психотерапии. Применяется нейрометаболическая терапия и методики восстановительной медицины.
Лечение галлюцинаций в рамках шизофрении и других расстройств нервной системы — Новости
Лечение галлюцинаций в рамках шизофрении и других расстройств нервной системы
Неделю назад мы опубликовали обзор на статью Sommer I. et al «К персонализированному лечению галлюцинаций», в которой авторы выделили 3 основных механизма развития обманов восприятия (снижение холинергической нейротрансмиссии, усиление синтеза дофамина и деафферентация), от которых зависит дальнейшая тактика ведения пациентов. В другой более ранней статье, опубликованной в журнале Schizophrenia Bulletin, те же авторы изучают доказательную базу методов лечения галлюцинаций при шизофрении и других психических и нервных расстройствах. Данная статья является более ориентированной на клиническую практику, тем самым органично дополняя последнюю – в большей мере рассматривающую именно фундаментальные аспекты галлюцинаций и психофармакологического воздействия на них. Ниже приведены основные тезисы статьи «The Treatment of Hallucinations in Schizophrenia Spectrum Disorders».
Галлюцинации могут возникать в контексте многих расстройств и синдромов. Поэтому выбор тактики лечения зависит не только от типа обманов восприятия и влияния на повседневное функционирование, но и от основного расстройства. Порой, может быть очень сложно определить основное расстройство, поскольку галлюцинации, например, при пограничных расстройствах личности, психотической депрессии или эпилепсии височной доли могут быть неотличимы от галлюцинаций в рамках шизофрении на феноменологичсеком уровне.
Такие сопутствующие симптомы, как пароксизмальная активность, двигательные симптомы паркинсонизма, потеря зрения или слуха, являются наиболее надежными признаками, используемыми в дифференциальной диагностике. Некоторые люди, которые галлюцинируют только спорадически, могут быть просто обеспокоены тем, что их опыт является признаком психического расстройства, не будучи при этом обеспокоенными самими галлюцинациями.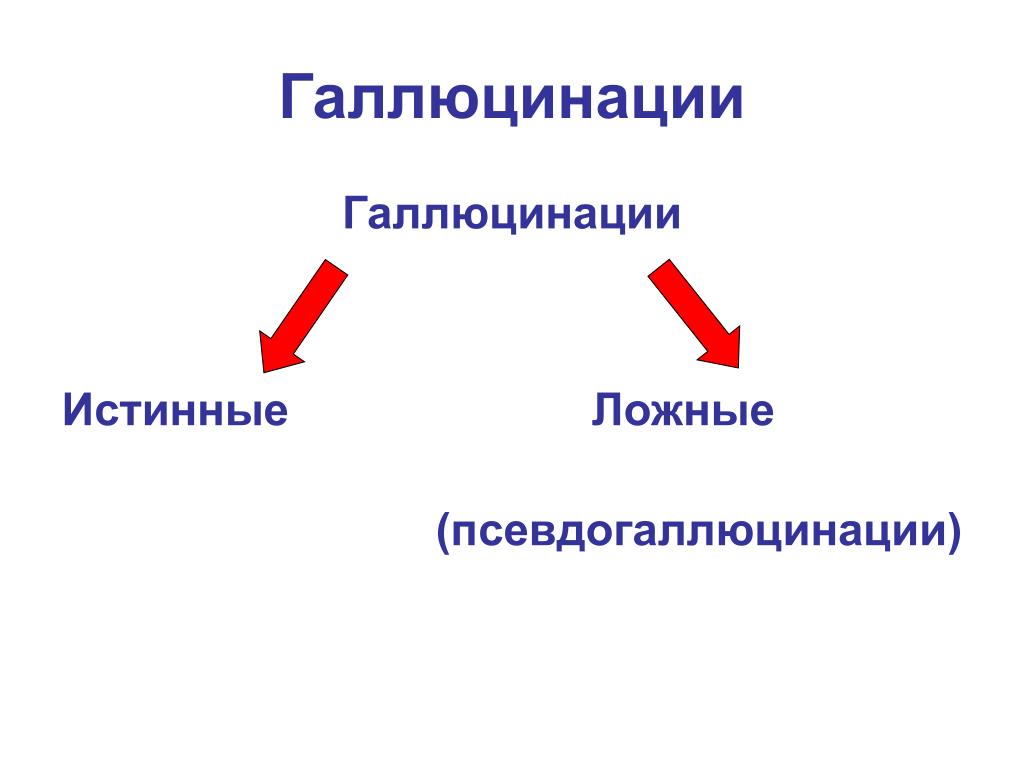 Для других же – бремя галлюцинаций не может перевесить побочные эффекты их лечения. Как следствие, лечение может применяться не во всех случаях. В данной статье будут рассмотрены некоторые ошибки, которые часто связаны с галлюцинациями, а также конкретные варианты их лечения.
Для других же – бремя галлюцинаций не может перевесить побочные эффекты их лечения. Как следствие, лечение может применяться не во всех случаях. В данной статье будут рассмотрены некоторые ошибки, которые часто связаны с галлюцинациями, а также конкретные варианты их лечения.
Галлюцинации при шизофрении
Шизофрения может сопровождаться галлюцинациями в любой сенсорной модальности. В 70% случаев они носят слуховой характер, а в 50% случаев наблюдаются зрительные галлюцинации. Другие типы галлюцинации менее распространены.
Как известно, единственным типом лекарств, успешно используемом для лечения галлюцинаций при шизофрении, являются антипсихотики. Только 8% пациентов с первым психотическим эпизодом по-прежнему испытывают галлюцинации после лечения в течение 1 года. Однако до сих пор не было опубликовано клинических исследований, в которых сравнивалась бы эффективность различных антипсихотических препаратов для единственного и конкретного показания – галлюцинации. В связи с чем, для анализа использовали данные Европейского исследования первого психотического эпизода, в ходе которого проводилась оценка эффективности 5 антипсихотических препаратов при лечении галлюцинаций. Было выявлено, что оланзапин, амисульприд, зипрасидон и кветиапин одинаково эффективны против галлюцинаций; галоперидол, по мнению авторов исследования, не может являться препаратом первого выбора.
Если препарат первого выбора не обеспечивает улучшения, лучше всего перейти на другой препарат после 2-4 недель лечения. Клозапин является препаратом выбора для пациентов, которые резистентны к двум адекватным курсам антипсихотических препаратов. Для профилактики рецидивов лечение следует продолжать тем же антипсихотиком и, желательно, в той же дозе. Прием пролонгированные формы должны рассматриваться для всех пациентов, потому что очень высок риск несоблюдения терапии.
Когнитивно-поведенческая терапия (КПТ) может применяться в дополнение к антипсихотической терапии. КПТ направлена на снижение эмоционального стресса, связанного со слуховыми галлюцинациями, она учит пациента игнорировать «голоса» и фокусироваться на будущих планах и целях, что отражается на качестве жизни пациентов. Однако КПТ никак не влияет на частоту галлюцинаций.
КПТ направлена на снижение эмоционального стресса, связанного со слуховыми галлюцинациями, она учит пациента игнорировать «голоса» и фокусироваться на будущих планах и целях, что отражается на качестве жизни пациентов. Однако КПТ никак не влияет на частоту галлюцинаций.
С другой стороны, транскраниальная магнитная стимуляция (ТМС) способна снижать частоту и тяжесть слуховых галлюцинаций. Несколько мета-анализов продемонстрировали эффективность для низкочастотной повторной ТМС левой височно-теменной области по сравнению с плацебо. Как следствие, ТМС в настоящее время имеет статус потенциально полезного метода лечения слуховых галлюцинаций, но только в сочетании с современной антипсихотической терапией.
В нескольких рекомендациях электросудорожная терапия (ЭСТ) упоминается как последний этап в лечении резистентных психозов в рамках шизофрении. Хотя в нескольких исследованиях было показано клиническое улучшение после использования ЭСТ, специфическое снижение тяжести галлюцинации никогда не было оценено на уровне группы.
Лечение делирия
Делирий представляет собой острый нейропсихиатрический синдром, который характеризуется такими психотическими симптомами, как галлюцинации и бред при наличии пониженного внимания, колебаний сознания и других когнитивных функций. Данное состояние очень часто встречается у пациентов, поступивших в отделения интенсивной терапии, с частотой 32%, и заметно связано с плохим прогнозом и повышенной смертностью.
Единственное этиологическое лечение делирия – улучшение соматического состояния пациента. Симптоматическое лечение галлюцинаций и других симптомов делирия должно начинаться с мер, направленных на нормализацию циркадного ритма и ориентации пациента. Фармакологическое лечение предпочтительно должно состоять из галоперидола или оланзапина, как рекомендовано в последних рекомендациях NICE. Хотя бензодиазепины широко применяются для лечения делирия, их применение рекомендуются только для алкогольного делирия. Ингибиторы холинэстеразы не рекомендуются, о чем свидетельствует рандомизированное клиническое испытание ривастигмина у пациентов с делирием, поступивших в отделение интенсивной терапии. Данное исследование было прекращено на ранней стадии из-за значительного увеличения смертности и продолжительности делирия по сравнению с контрольной группой.
Ингибиторы холинэстеразы не рекомендуются, о чем свидетельствует рандомизированное клиническое испытание ривастигмина у пациентов с делирием, поступивших в отделение интенсивной терапии. Данное исследование было прекращено на ранней стадии из-за значительного увеличения смертности и продолжительности делирия по сравнению с контрольной группой.
Галлюцинации при болезни Паркинсона (БП)
Распространённость галлюцинаций и других психотических симптомов среди пациентов с БП составляет 80%. В случае с деменцией с тельцами Леви, патогенетически тесно связанной с БП, эти цифры ещё выше, особенно для визуальных галлюцинаций. Слуховые галлюцинации присутствуют в 20% случаев.
Патофизиология психоза при БП и деменции с тельцами Леви заключается в сложном взаимодействии внешних и связанных с заболеванием факторов, включающих центральную дофаминергическую активность, дисбаланс дофаминергической и холинергической нейромедиаторных систем, дисфункцию зрительных путей, изменения в регуляции цикла сон-бодрствование, а также ослабленный фокус внимания. Однако самым важным внешним фактором развития галлюцинаций в рамках ПД является медикаментозное лечение.
Стратегии лечения: снижение антипаркинсонических лекарств, увеличение «атипичных» антипсихотиков с низкой дозой и, возможно, ингибиторы холинэстеразы. Eng и Welty провели обзор 13 исследований антипсихотического лечения пациентов с БП и пришли к выводу, что долгосрочная терапия клозапином действительно эффективна, в то время как результаты исследований использования кветиапина противоречивы. Только одно двойное слепое плацебо-контролируемое исследование с участием 188 пациентов с БП и галлюцинациями подтверждает эффективность ингибитора холинестеразы ривастигмина. Таким образом, хотя использование ингибиторов холинэстеразы, особенно ривастигмина, представляется перспективным лечением галлюцинаций в рамках БП, приведённые исследования поддерживают использование только клозапина.
Галлюцинации при болезни Альцгеймера (БА)
При БА возникновение психоза в 30-50% случаев имеет серьезные последствия как для пациентов, так и для лиц, осуществляющих уход. Ингибиторы холинэстеразы, такие как донепезил, могут оказывать благотворное влияние на галлюцинации при относительно мягком профиле побочных эффектов. В другом исследовании по лечению психозов в рамках БА изучалась эффективность оланзапина, кветиапина, рисперидона и плацебо в течение 36 недель. Результаты показали, что рисперидон оказался эффективнее других двух препаратов и плацебо. Однако данные препараты нужно принимать с осторожностью в связи с повышенным риском осложнений у пожилых пациентов.
Как следствие, настоятельно рекомендуется не рассматривать антипсихотические препараты в качестве первого выбора для лечения психотических симптомов при БА. Экстрапирамидные симптомы и аритмии вследствие удлинения интервала QT — это частые осложнения «типичных» антипсихотических препаратов, в то время как различные цереброваскулярные патологии чаще возникают при использовании «атипичных» антипсихотиков. Тем не менее, данные препараты должны использоваться, когда тяжесть симптомов является крайней или когда симптомы не реагируют на другие виды лекарств или на нефармакологические вмешательства.
Галлюцинации при эпилепсии
Сообщаемая частота галлюцинаций и других психотических симптомов при эпилепсии составляет 3,3%, а при эпилепсии височной доли достигает 14%. Галлюцинации могут возникать незадолго до (аура), во время или после эпилептического припадка, но часто происходят независимо от каких-либо моторных припадков. Часто галлюцинации напоминают те, которые встречаются у пациентов с диагнозом шизофрения, и обозначаются как «шизофренические психозы эпилепсии».
Лечение галлюцинаций должно, прежде всего, предполагать минимизацию любого лекарственного средства, способного опосредовать эти симптомы. Известны различные противоэпилептические препараты, такие как фенобарбитал, зонисамид, леветирацетам и габапентин, способные индуцировать галлюцинации. В таких случаях снижение дозы или переход на другой противоэпилептический препарат может привести к относительно быстрому купированию галлюцинаций.
Известны различные противоэпилептические препараты, такие как фенобарбитал, зонисамид, леветирацетам и габапентин, способные индуцировать галлюцинации. В таких случаях снижение дозы или переход на другой противоэпилептический препарат может привести к относительно быстрому купированию галлюцинаций.
Когда противоэпилептические препараты не могут быть уменьшены или отменены антипсихотики являются препаратами выбора. Клозапин и хлорпромазин следует избегать из-за их эпилептогенных свойств, в то время как кветиапин, рисперидон и галоперидол, обычно имеют хорошую переносимость.
Галлюцинации при сенсорной деафферентации
У пациентов с ослабленным зрением могут отмечаться сложные зрительные галлюцинации – состояние, известное как синдром Чарльза Бонне. Аналогично, у людей с прогрессирующей потерей слуха могут развиться слуховые галлюцинации в виде музыки, голосов или других звуков.
Считается, что такие галлюцинации на самом деле являются феноменами в следствии деафферентации областей зрительной или слуховой ассоциативной коры головного мозга, что может привести к так называемым «фантомным восприятиям». Когнитивные дефекты и социальная изоляция могут выступать в качестве дополнительных факторов риска.
Пациенты, которые понимают их нереалистичный характер, как правило, менее страдают от них, хотя их все еще может огорчить страх перед «неизбежным безумием». Уверенность и объяснение того, что зрительные или слуховые обманы восприятия не подразумевают какого-либо психического расстройства, могут иметь мощный терапевтический эффект.
По мнению авторов, психотропное лечение не всегда необходимо, поскольку купирование галлюцинаций может прекратиться либо спонтанно, либо после прекращения социальной изоляции. Лечение первого выбора — это восстановление зрения или слуха, например, путем оперативного лечения катаракты, очистки наружного слуха или применения слуховых аппаратов.
Когда такие вмешательства не увенчались успехом, можно рассмотреть фармакологическое лечение, хотя плюсы лечения не всегда перевешивают минусы побочных эффектов. Несмотря на то, что ранее сообщалось о том, что антипсихотические, противоэпилептические препараты и ингибиторы холинэстеразы эффективны в данных случаях, в настоящее время нет рандомизированных исследований эффективности данных типов лекарств у пациентов с галлюцинациями в рамках сенсорной деаферентации. Если фармакологическое лечение считается необходимым, то препаратами выбора могут считаться кветиапин или ламотриджин. ТМС также применяется при данном виде галлюцинаций, но результаты пока остаются неубедительными.
Источник: Sommer I. et al The Treatment of Hallucinations in Schizophrenia Spectrum Disorders. Schizophrenia Bulletin, Volume 38, Issue 4, 18 June 2012, Pages 704–714, https://doi.org/10.1093/schbul/sbs034
Тэги:
шизофрения (524) эпилепсия (23) болезнь Альцгеймера (25) психофармакотерапия (79) галлюцинации (8) болезнь Паркинсона (7) делирий (6)
Лечение алкогольных галлюцинаций в Москве
Алкогольные галлюцинации – это металкогольный психоз, занимающий по распространению второе место после алкогольного делирия (белая горячка), развивается у 5-11% хронических алкоголиков. Отличительная особенность болезни – преобладание слуховых галлюцинаций и бреда. Сознание больного не нарушается, сохраняется нормальное восприятие собственной личности и ориентировка в окружающем мире. Голоса, доносящиеся из вне, абсолютно реальные. Больной слышит негативную информацию о себе, угрозы нанесения увечий. На этом фоне возникает страх и тревога, может развиться бред преследования.
Пытаясь защититься от несуществующих врагов, человек способен причинить вред окружающим или себе, вплоть до попыток суицида. Больной нуждается в срочной госпитализации, а лечение алкогольных галлюцинаций осуществляется при участии наркологов и психиатров.
Причины возникновения галлюцинаций
Причина возникновения алкогольных галлюцинаций в длительном приеме спиртосодержащих напитков. Чаще всего заболевание появляется у лиц, много и регулярно пьющих более 10-15 лет. У 54% пациентов отмечается 2 стадия алкогольной зависимости, у 46% — завершающая 3 стадия. Кроме галлюцинаций у больных диагностируют другие неврологические расстройства. Вследствие похмельного синдрома активизируются патологические изменения в головном мозге. Перед возникновением психоза похмелье (абстинентный синдром) у больных протекает тяжелее.
Симптомы
Для этого вида психоза характерно стремительное начало. За несколько дней до появления симптомов у больного могут наблюдаться признаки страха, внутреннего напряжения, тревожности. Человек отчетливо слышит голоса, которые критикуют, осуждают его, грозят причинить вред или учинить расправу.
Вербальные галлюцинации могут дополняться зрительными, но они не бывают столь яркими и реалистичными как при белой горячке.
Уровень страха сравним с тем, что испытывает человек, жизни которого угрожает реальная опасность. Больной старается защититься: убегать, прятаться, баррикадироваться. Возможны попытки нанесения телесных повреждений окружающим или попытки покончить с собой.
В остальном человек нормально ориентируется в окружающем мире, идентифицирует себя, демонстрирует сдержанное поведение. Однако, не стоит недооценивать ситуацию и расценивать ее как лишенную опасности. Настроение может в любой момент измениться. В отличие от белой горячки, во время приступов агрессии родственникам или врачам не удается уговорить пациента прибегнуть к медицинской помощи.
Различают следующие виды алкогольных галлюцинаций:
- типичные – характеризуются множественными вербальными галлюцинациями и бредом, который повторяет услышанное, пациенты испытывают страх;
- редуцированные – возникают в момент засыпания, бред сформирован недостаточно, наблюдается тревога, страх и подавленность;
- атипичные – слуховые галлюцинации дополнены помрачением сознания, ступором, изменением эмоционального состояния в сторону подъема или угнетения;
- смешанные – сочетание галлюциноза с другими психозами (бред, не связанный со слуховыми галлюцинациями, делирий).

Лечение и прогнозы
Лечение проводится в условиях стационара. Пациент подвергается детоксикации, устраняются психотические явления, нормализуются обменные процессы организма, восстанавливаются поврежденные органы и системы. Чем раньше диагностирован психоз, тем успешнее его лечение.
Прогноз излечения от галлюциноза благоприятный. Обычно больной продолжает слышать голоса в течение месяца, но симптоматика постепенно угасает. Для исчезновения галлюцинаций необходим полный отказ от алкоголя. На уровень интеллекта перенесенная болезнь не влияет даже при длительном течении болезни. В последующем галлюцинации могут возникнуть после перенесенного стресса или при высокой степени усталости.
Предупредить возникновение психоза поможет полный отказ от приема спиртосодержащих напитков, своевременное выявление и четкое следование рекомендациям врачей.
Требуется вызвать врача на дом?
Закажите звонок прямо сейчас
или позвоните
по номеру
Белая горячка (алкогольный делирий): симптомы, признаки, лечение
Алкогольный делирий (белая горячка) – психоз, возникающий на фоне чрезмерного употребления алкоголя. Часто наркологи фиксируют патологию у лиц со второй и третьей стадиями алкоголизма. Состояние психоза развивается через несколько дней после резкой отмены алкоголя. Больные сталкиваются со зрительными, слуховыми и тактильными галлюцинациями, продолжительное время пребывают в бессознательном состоянии. Предвестниками делирия становятся бессонница, нарастающее беспокойство, резкие скачки артериального давления, тремор конечностей. Пациенту требуется неотложная медицинская помощь.
Общие сведения
Делирий – наиболее распространенный алкогольный психоз. Первый приступ проявляется через 7-10 лет после начала систематического употребления алкоголя. В большинстве случаев горячка возникает у лиц, страдающих алкоголизмом второй и третей степеней. При определенных обстоятельствах делирий может развиться у мужчин и женщин без алкогольной зависимости. Симптомы патологии развиваются после резкого отказа пациента от употребления спиртосодержащих жидкостей (добровольного или вынужденного).
При определенных обстоятельствах делирий может развиться у мужчин и женщин без алкогольной зависимости. Симптомы патологии развиваются после резкого отказа пациента от употребления спиртосодержащих жидкостей (добровольного или вынужденного).
Патогенез
Причины возникновения белой горячки связаны с алкоголизмом. Психозы обуславливаются продолжительными запоями, употреблением суррогатов или технических жидкостей, черепно-мозговыми травмами, патологическими изменениями в тканях внутренних органов. Существенную роль в развитии заболевания играет хроническая алкогольная интоксикация и обменные нарушения в головном мозге на ее фоне.
Классификация психозов
Наркологи выделяют 6 видов алкогольного делирия.
| Вид делирия | Описание |
|
Классический |
Симптоматика развивается постепенно. Патология обладает выраженными стадиями, которые последовательно сменяют друг друга |
|
Люцидный |
Отличается острым началом. Пациент не страдает от галлюцинаций и бреда. Наблюдается нарушение координации, тревожное состояние, страх |
|
Абортивный |
Характеризуется фрагментарными галлюцинациями. Бредовые идеи отрывочны. Тревожность проявляется в виде волнообразных приступов |
|
Профессиональный |
Начинается как типичный психоз. На следующей стадии галлюцинации редуцируются. Пациент совершает повторяющиеся движения, связанные с профессиональной деятельностью или бытовыми действиями (одевание и раздевание) |
|
Мусситирующий |
Возникает на основе профессионального делирия. |
|
Атипичный |
Характерен для пациентов, которые пережили горячку ранее. Симптоматика схожа с проявлениями шизофрении |
Признаки каждого типа белой горячки специфичны, что облегчает постановку диагноза при поступлении пациентов в клиники.
Симптоматика делирия
Классический психоз начинается постепенно. Наркологи выделяют продромальный период и 3 стадии делирия. Симптомы белой горячки непрерывно нарастают в течение 2-8 суток. До 10% пациентов сталкиваются с двумя или тремя приступами, которые разделены короткими (от 60 минут до 24 часов) периодами нормализации состояния. Классическая форма делирия заканчивается остро – лицо, страдающее от психоза, впадает в глубокий продолжительный сон. У 1/4 пациентов отмечается постепенный выход из горячки.
Первая стадия психоза сопровождается изменениями в настроении человека. Тревога сменяется эйфорией. Затем эмоциональное состояние пациента ухудшается, появляются признаки подавленности. Темп речи ускоряется, движения становятся резкими.
Вторая стадия психоза сопровождается галлюцинациями в момент засыпания пациента. Лица, страдающие от делирия, видят кошмары. Сон остается поверхностным. Пробуждение не позволяет человеку разделять сновидения и реальность. В дневные часы пациент наблюдает зрительные иллюзии, которые способствуют ухудшению его настроения и нарастанию тревожности. Переход к третьей стадии горячки сопровождается развитием бессонницы. Интенсивность и продолжительность галлюцинаций растут.
Завершение третьей фазы психоза означает выход из делирия. В 90% случаев это происходит резко, в 10% – постепенно. Пациент утомлен, его настроение колеблется от восторженно-сентиментального до угнетенно-истеричного. Мужчины страдают от легкой гипомании, женщины сталкиваются с депрессией. Пациенты обоих полов хорошо помнят свои галлюцинации, но не могут отделить их от реальных событий прошедших дней. Последствия белой горячки зависят от общего состояния здоровья человека и интенсивности изменений в тканях внутренних органов на фоне алкоголизма.
Мужчины страдают от легкой гипомании, женщины сталкиваются с депрессией. Пациенты обоих полов хорошо помнят свои галлюцинации, но не могут отделить их от реальных событий прошедших дней. Последствия белой горячки зависят от общего состояния здоровья человека и интенсивности изменений в тканях внутренних органов на фоне алкоголизма.
Терапевтические меры
Лечение белой горячки осуществляется в клинических условиях. Пациент помещается в наркологическое или психиатрическое отделение больницы. Врачи проводят дезинтоксикационную терапию и поддерживают жизненно важные функции организма.
Терапевтический курс начинается с плазмафереза. Инфузионная терапия предполагает вливание пациенту солевых растворов и глюкозы. Стандартными назначениями остаются витамины и ноотропы. Психотропные препараты оказываются неэффективными и используются редко на фоне бессонницы или выраженного психомоторного возбуждения.
Прогноз
Возможность полного выздоровления пациента зависит от формы психоза и своевременности лечения. Симптомы классического делирия успешно купируются наркологами. Некоторые пациенты страдают от остаточных явлений – нарушений памяти или психоорганического синдрома. Тяжелые психозы и полиорганная недостаточность на фоне интоксикации организма могут привести к летальному исходу.
Вопросы и ответы
Как оказать первую помощь при белой горячке?
Человека с признаками психоза следует уложить в постель и следить за тем, чтобы он не покинул ее до приезда врача-нарколога. Человеку можно давать холодную питьевую воду. Общение с лицами, пребывающими в горячке, должно вестись с учетом бессознательности их действий. Ругань и крики только усилят тревожность пациентов.
Существуют ли меры по профилактике делирия?
Избежать психоза поможет отказ от систематического употребления спиртосодержащих жидкостей. Пациентов с диагнозом «алкоголизм» необходимо направить на лечение в специализированные клиники. Избавление от алкогольной зависимости позволит избежать приступов делирия.
Пациентов с диагнозом «алкоголизм» необходимо направить на лечение в специализированные клиники. Избавление от алкогольной зависимости позволит избежать приступов делирия.
Не нашли ответа на свой вопрос?
Наши специалисты готовы проконсультировать вас по телефону:
что делать с случае появления в преклонном возрасте
Зрительные галлюцинации – это всегда пугающий и опасный симптом, даже если возникают они периодически и кратковременно. Зрение человека – сложная система, включающая десятки различных элементов.
Все они связаны между собой и корой головного мозга, обрабатывающей полученную от органов зрения информацию. Поэтому различные видения, которые часто дополняются слуховыми или тактильными галлюцинациями, свидетельствуют о серьезных разладах функций нервной системы и головного мозга.
Но с ними можно справиться в любом возрасте, если правильно установить причину явления и составить схему лечения.
Общее описание и особенности
Что же это за состояние, в народе именуемое просто «глюки»? Зрительная галлюцинация – это нарушенное восприятие действительности, при котором у человека возникают видения при несуществующем внешнем раздражителе. Причинами могут быть самые разные факторы, более подробно о них будет рассказано ниже. Иногда все дело в банальном переутомлении.
Большинство людей хотя бы раз сталкивались с галлюцинациями при сильном переутомлении, после насыщенного впечатляющими событиями периода. Обычно они возникают в период между состоянием сна и бодрствования, в полумраке или темноте.
Такой симптом, если он не начинает повторяться регулярно, лечения не требует. Все, что следует делать, – полноценно отдыхать и избегать стрессов, даже положительных.
Во всех остальных случаях галлюцинации ни в коем случае нельзя игнорировать, необходимо как можно раньше обратиться к специалисту.
Для информации: у здорового человека при сильной усталости могут возникать галлюцинационные видения. Их также называют в медицине фотопсия. Кратковременно могут возникать самые разные образы и объекты – от банальных «искорок» и «комет» перед глазами до ужасных чудовищ. Но как только человек полностью переходит в состояние сна или бодрствования, они исчезают.
Их также называют в медицине фотопсия. Кратковременно могут возникать самые разные образы и объекты – от банальных «искорок» и «комет» перед глазами до ужасных чудовищ. Но как только человек полностью переходит в состояние сна или бодрствования, они исчезают.
Периодически элементарные галлюцинации в виде ярких пятен, искорок, кругов могут посетить даже совершенно здорового человека при сильной усталости или перед приступом мигрени
Разновидности и причины
Все остальные, кроме перечисленных выше, виды зрительных галлюцинаций истинные, то есть спровоцированные нарушениями психической деятельности.
Первичной причиной зрительной галлюцинации может являться в этом случае патология совершенно другого органа, на первый взгляд, не связанного со зрением. Но как уже говорилось выше, зрение – это не только глаза человека. Это сложная система, включающая множество звеньев.
Если в каком-то из них, от сетчатки глаза до нервных окончаний в коре головного мозга, происходит какой-то сбой, может возникнуть видение несуществующего объекта.
Интоксикация
Простудные заболевания, сопровождающиеся сильным повышением температуры, отравления пищевые или химические, прием некоторых лекарственных препаратов – все это факторы, провоцирующие нарушение зрительного восприятия окружающей действительности.
При отравлениях ртутью, свинцом, угарным газом несуществующие образы и объекты являются одним из типичных признаков
У детей бывают различные видения при ОРВИ или ОРЗ, бронхите, ангине, пневмонии даже при не самом экстремальном повышении температуры, при кишечных инфекциях. Чем выше температура, тем выше риск возникновения галлюцинаций. Как правило, такое состояние ребенка очень пугает родителей. Но в большинстве случаев о галлюцинациях больше не приходится вспоминать после выздоровления.
Для интоксикационных галлюцинаций у детей, взрослых и пожилых людей характерны также другие симптомы:
- тошнота;
- рвота;
- общая слабость;
- головные боли;
- сильная бледность;
- лихорадка;
- потливость.

Так могут проявляться отравления ядовитыми грибами или ягодами, ртутью, угарным газом, определенными лекарственными препаратами. В этом главное отличие интоксикационных галлюцинаций от других видов.
На заметку: иногда врачам долгое время не удается установить причину галлюцинаций при отсутствии явных психических расстройств у пациента.
Они могут быть побочным эффектом регулярного приема какого-либо лекарства, это тоже нужно учитывать при опросе.
Вот почему доктора часто просят обратившегося к ним за помощью человека составить полный список всех медикаментов, которые он получал в последнее время, включая инъекции и ингаляции.
В принципе, любое неврологическое заболевание, затрагивающее кору головного мозга, может стать причиной видений. Ведь именно там расположены рецепторы зрительного анализатора. Чаще всего первопричинами становятся:
- энцефалопатии различного характера и разных форм;
- инсульты;
- различные виды деменций, в том числе и старческие у пожилых людей.
Зрительные галлюцинации обусловлены всегда не патологиями непосредственно глаз, а нарушениями в работе зрительного тракта и коры головного мозга, анализирующей получаемую информацию
Элементарные галлюцинации в виде искорок, молний, кругов могут возникать у человека, страдающего мигренью, перед очередным приступом. Такое явление называют «аура мигрени».
Офтальмологические возрастные заболевания
Почему появляются звездочки в глазах
Глаукома, катаракта, возрастные дегенеративные изменения структуры глаз тоже могут заставить человека видеть то, чего на самом деле не существует. Обусловлено это чрезмерным возбуждением рецепторов, передающих информацию к коре головного мозга. В результате происходит ее неправильная обработка и, как следствие, – возникновение зрительных галлюцинаций.
Сюда же можно отнести онкологические патологии. Если злокачественное образование при разрастании пережимает зрительные нервы или другие элементы зрительного тракта, тоже могут беспокоить галлюцинации. Интоксикация на поздних стадиях рака вызывает видения несуществующих картинок.
Интоксикация на поздних стадиях рака вызывает видения несуществующих картинок.
Прием наркотиков-галлюциногенов
Эта причина рассматривается почти последней, но в действительности с ней приходится сталкиваться чаще всего. В большинстве случаев люди, принимая дозу определенного наркотика, знают, что их ждет. В этом случае галлюциноз является не проблемой, а целью.
Человек ждет момента, когда придут галлюцинации, старается уединиться в этот момент. Сложности начинаются в том случае, если доза будет рассчитана неверно или же человек принял наркотик ненамеренно.
К галлюцинациям могут привести любые виды химических наркотиков, вводимых внутривенно, вдыхаемых или проглатываемых, а также марихуана и гашиш в больших количествах.
Видения мистического характерны для людей, регулярно злоупотребляющих алкоголем в период абстиненции
Вещества, основным воздействием которых является именно получение галлюцинаций:
- ЛСД–25;
- Сальвия;
- Псилоцибин.
Сейчас появилось множество других соединений, дающих аналогичный эффект. Но если человек, страдающий наркоманией, не может себе их позволить, он ищет схожие вещества, более доступные, но и более токсичные тоже. Обычно это препараты, содержащие декстрометорфан, иногда применяется мускатный орех в больших дозах.
Наркоманы намеренно употребляют психотропные препараты только с одной целью – вызвать галлюцинации и погрузиться в ирреальный мир
Кроме галлюцинаций, у человека, употребившего наркотические вещества, могут отмечаться дополнительные симптомы:
- суженные или расширенные зрачки глаз, нехарактерный блеск;
- сухость губ и слизистой;
- смешливость или истеричность;
- повышенная активность или, наоборот, заторможенность;
- нестабильность пульса;
- сонливость – через некоторое время после приема наркотика (иногда до 24 часов кряду активной деятельности) человек буквально проваливается в беспробудный крепкий сон.

Еще один галлюциноген – алкоголь. Но в этом случае он провоцирует видения только при больших и регулярных дозах употребления, когда начинается интоксикация организма. Людям, страдающим алкоголизмом, обычно мерещатся черти, змеи, пауки, прочие животные и насекомые. В этом отличие алкогольной галлюцинации от наркотической. В последнем случае видения эйфорические, мирные.
Психические расстройства
Некоторые сами провоцируют возникновение галлюцинаций. Другие хотели бы избавиться от них, но не могут по причине психических заболеваний. Это самая распространенная причина, по которой люди начинают видеть то, чего в действительности не существует. При этом страдать от галлюциноза могут даже дети в самом раннем возрасте, например, после сильной психической травмы.
Галлюцинации у людей пожилого возраста возникают, как правило, не спонтанно и являются симптомом какого-либо нарушения неврологического характера
В период полового созревания и позднее галлюцинация обычно является симптомом шизофрении. У людей преклонного возраста ее причиной становятся, как правило, сенильные психозы.
При этом зрительные комбинации часто комбинируются со слуховыми и тактильными. Другими словами, человек полностью уходит из реальности, переносится в свой собственный мир, становится душевнобольным, не всегда безопасным для окружающих.
Что можно сделать, если у близких обнаружены тревожные симптомы?
Методы лечения
Лечение начинается с определения точной причины патологического состояния человека. Занимаются этим врачи именно в такой очередности:
- инфекционист, чтобы исключить или подтвердить отравление и интоксикацию;
- невропатолог и офтальмолог, чтобы исключить патологии со стороны соответствующих областей;
- психиатр и нарколог – если предыдущие специалисты со своей стороны исключили все возможные причины зрительных галлюцинаций.
Лечение проводится с участием различных специалистов, потребуются консультации невропатолога, психиатра, нарколога
Если галлюцинации случились у ребенка или подростка, следует подробно расспросить его, что он ел и пил, где был (возможно отравление угарным газом или испарениями токсинных веществ, прием наркотиков, намеренный или случайный). Вся эта информация поможет врачам правильно поставить диагноз и назначить лечение.
Вся эта информация поможет врачам правильно поставить диагноз и назначить лечение.
У стариков видения редко возникают внезапно.
Обычно галлюцинациям предшествует довольно длительный период нарушений психической деятельности, родственники замечают это и обращаются за медицинской помощью задолго до того, как состояние пожилого человека дойдет до искажения визуального восприятия окружающего мира. Врачи назначают соответствующие препараты, решающие возникшие неврологические проблемы.
Но в некоторых случаях у взрослых людей галлюцинации возникают спонтанно. В таких случаях действие целесообразно только одно – немедленный вызов «скорой помощи». Это может быть симптом внезапно проявившейся душевной болезни или инсульта. В обоих случаях срочная помощь медиков необходима, а в последнем от оперативности оказанной помощи зависит еще и жизнь пациента.
Бывает и так, что большую часть времени человек ведет себя спокойно и вполне адекватно. Но иногда можно заметить, что он страдает галлюцинациями.
Многие молодые люди, понимающие, что с ними что-то не так, могут просто скрывать свою проблему, опасаясь осуждения и отторжения окружающих. В других случаях причина в наркотиках.
Может быть и такое, что человек просто тихо помешан, все образы, которые ему мерещатся, он считает частью реального мира, потому и молчит о них.
Как вести себя, если возникли подозрения, что галлюцинациями страдает близкий вам, на вид совершенно нормальный, спокойный человек? Врачи советуют следующее:
- Обратить внимание на поведение. Беспокойство, тревога, попытки спрятаться в комнате, за деревом, за шкафом, под кроватью, постоянные оглядывания и вздрагивания могут быть признаком галлюцинаций и психических расстройств.
- Провести тест с листом белой бумаги. Следует показать его предположительно больному и попросить прочитать, что там написано. Или же протянуть ладонь и предложить взять то, что на ней лежит. Нездоровый мозг обязательно «придумает» несуществующее послание или предмет и передаст соответствующие сигналы.

- Вызвать на дом психиатра под видом знакомого и провести консультацию.
Чего нельзя делать категорически:
- Ругать пациента, обзывать его, злить.
- Пытаться дать седативные препараты до обращения к врачам и обследования.
- Открыто говорить человеку, что он психически болен.
В любом случае все действия в итоге сводятся к вызову «скорой помощи» или нарколога-психиатра. Самостоятельно вы можете только собрать как можно больше информации о состоянии и поведении больного. Это поможет специалистам в дальнейшем лечении.
Заключение
Зрительные галлюцинации – всегда тревожный симптом. Они могут возникать спонтанно и быть следствием употребления психотропных веществ, а могут быть проявлением банального переутомления или стресса.
Старики страдают видениями по причинам неврологических заболеваний. Но чаще такое явление – признак прогрессирующего патологического процесса, связанного не с органами зрения, а с психическими расстройствами.
Консультация специалистов в любом случае будет самым разумным решением.
Галлюцинации у пожилых людей — лечение, особенности
В пожилом возрасте изменения психики могут сопровождаться появлением галлюцинаций. Галлюциноз проявляется по-разному:
- зрительный — человек видит объекты, которых не существует;
- слуховой — пациент слышит шумы, речь, звуки, которых на самом деле нет;
- сенсорный — «ложные», не имеющие реальных причин физические ощущения.
Эти проявления могут комбинироваться так, что человек воспринимает целые образы или события, общается с несуществующими персонами (или животными, духами). У пожилых людей галлюциноз развивается медленно. Он может прогрессировать, плохо поддается медикаментозному лечению и обычно связан с основным психическим заболеванием.
Заказать выезд врача-геронтолога
Опытные врачи. Лечение в стационаре или на дому. Круглосуточный выезд по Москве и области. Профессионально, анонимно, безопасно.
Причины и симптомы
Галлюцинации появляются на фоне возрастных дегенеративных изменений в тканях головного мозга, ухудшения психического состояния. Они могут сопровождать биполярное расстройство, психозы, деменцию, энцефалопатии, болезнь Альцгеймера, болезнь Паркинсона, другие заболевания.
Из-за того, что негативные изменения в тканях головного мозга необратимы, галлюцинаторный синдром плохо поддается лечению.
Медцентр «Панацея» использует программы терапии и медикаментозные препараты, которые помогают держать под контролем и галлюцинации, и основное заболевание, уменьшать частоту приступов, добиваться стойкой ремиссии.
У пожилых людей патология восприятия возникает по трем основным причинам:
- делириозный синдром. Развивается на фоне сосудистых заболеваний головного мозга, возрастных изменений психики. Может быть связан с постоянным употреблением алкоголя. При алкогольной зависимости галлюциноз поддается лечению. Для этого выполняют кодирование от алкоголизма, исключают употребление спиртного. Когда абстинентный синдром проходит, а состояние психики и здоровья нормализуется, галлюцинации пропадают;
- панические атаки, обострения неврозов, других нарушений психического состояния. Расстройство восприятия возникает на фоне негативных изменений психики. Чтобы справиться с галлюцинаторным синдромом, нужна адекватная медикаментозная терапия, психотерапия, восстановление нормального психического состояния;
- тяжелые заболевания. Галлюцинации, бред могут появляться из-за сильного болевого синдрома, резкого ухудшения самочувствия, которое вызывает онкология, туберкулез, другие тяжелые состояния.
У пожилых людей причины появления галлюцинаций могут быть комбинированными. Например, если пациент страдает от старческой деменции и острого психоза, восприятие быстро нарушается, у него появляются зрительные, слуховые или сенсорные галлюцинации.
У вас есть вопросы?
- Мы перезвоним в течение 30 секунд
- или позвоните по номеру +7 (495) 373-20-18
- Нажимая кнопку «Отправить», вы автоматически выражаете согласие на обработку своих персональных данных и принимаете условия Пользовательского соглашения.

Особенности заболевания
Галлюциноз легко диагностируется. Часто его выявляют близкие пациента. Человек начинает странно вести себя, его характер меняется, реакции становятся непредсказуемыми, он говорит о том, что видит, слышит или чувствует что-то, чего нет на самом деле.
В присутствии других людей пациент может начать разговаривать с кем-то «невидимым», прислушиваться к чему-то, что слышно только ему.
Он может рассказывать о чем-то странном, часто отвлекаться во время беседы или резко прекращать ее, сосредотачивать внимание на объектах, которые не существуют.
Появление галлюцинаций может быть связано с синдромом Бонне, с утратой отвечающих за восприятие функций:
- при потере зрения пожилой человек видит яркие, красочные объекты;
- при потере слуха он слышит музыку, разговоры, посторонние шумы и т.п.
Как лечат галлюцинации?
Такое лечение выполняет врач-психиатр. Для пожилого человека его можно вызвать на дом, если посещение клиники невозможно или затруднительно. Вместе с психиатром в лечении могут участвовать врач-геронтолог, психотерапевт, реабилитолог, другие специалисты.
Медцентр «Панацея» использует несколько способов лечения галлюцинаций у пожилых пациентов.
Медикаментозная терапия. Психиатр назначает специальные препараты для восстановления нормальной работы ЦНС, улучшения психического состояния:
- транквилизаторы — группа медикаментов успокоительного действия. При их приеме человек становится расслабленным, проходит тревожность, беспокойство, страхи, работа ЦНС становится более стабильной;
- нейролептики — имеют более выраженный эффект, используются, если психические нарушения прогрессируют, появляется агрессия, подозрительность, сильное беспокойство, тревожность и страх.
Возможно назначение дополнительных препаратов — лекарства подбирает врач, учитывая психическое состояние, общее состояние здоровья пациента. В медцентре «Панацея» для пожилых пациентов такие препараты назначаются в безопасных дозировках, с учетом возрастных особенностей здоровья, имеющихся заболеваний и т.п.
В медцентре «Панацея» для пожилых пациентов такие препараты назначаются в безопасных дозировках, с учетом возрастных особенностей здоровья, имеющихся заболеваний и т.п.
Психотерапия. При появлении галлюцинаций эффективна индивидуальная работа с психотерапевтом. Врач помогает пациенту восстановить эмоциональное равновесие, начать общаться с близкими, улучшить когнитивные способности.
Специальные методики, ведение бесед, упражнения помогают контролировать галлюциноз, учиться выявлять «ложные» образы, предупреждать их появление. Пациент лучше контролирует восприятие, восстанавливает контроль над своим поведением.
Улучшение здоровья. Для пожилых пациентов эффективна физиотерапия, лечебная физкультура, прогулки на свежем воздухе. Важно контролировать питание, режим сна и отдыха, сохранять физическую активность.
Семейная терапия и социальная реабилитация. Появление галлюцинаций связано с возрастными изменениями психики, которые происходят быстрее, если пациент перестает общаться с близкими.
Задача семейной терапии — научить родственников пожилого человека правильно общаться с ним, исключать тревожные, пугающие ситуации, сохранять эмоциональный контакт.
Социальная реабилитация позволяет пожилым пациентам сохранять круг общения вне семьи, находить для себя новые интересы и занятия.
Записаться на консультацию
Если у пожилого человека появляется галлюциноз, нельзя заниматься самолечением. Если родственники будут пытаться убедить пациента в том, что у него галлюцинации, возникнет недоверие, стыд, нежелание общаться — вплоть до агрессии. Еще более опасным является самостоятельный выбор успокоительных препаратов — без рекомендаций врача велик риск навредить здоровью, ухудшить психическое состояние.
При появлении «странностей» в поведении медцентр «Панацея» рекомендует прийти на консультацию к психиатру или психотерапевту. Врачи подберут эффективное и безопасное лечение, помогут пожилому человеку справиться с возрастными изменениями психики и здоровья.
У вас есть вопросы?
- Мы перезвоним в течение 30 секунд
- или позвоните по номеру +7 (495) 373-20-18
- Нажимая кнопку «Отправить», вы автоматически выражаете согласие на обработку своих персональных данных и принимаете условия Пользовательского соглашения.
Что делать при галлюцинациях у пожилых людей: рекомендации
В пожилом возрасте человек не всегда в состоянии отличать реальные события от привидевшихся ему.
И чем больше проблем со здоровьем, тем слабее способность понимать грань между этим миром и придуманным.
Злокачественный нейролептический синдром — что это такое? Узнайте об этом из нашей статьи.
Общие сведения о проблеме
Это несуществующие в реальности образы, звуки, вкусовые или тактильные ощущения, возникающие непосредственно в воображении пожилого человека из-за расстройства работы мозга и жизнеобеспечивающих систем организма.
Причины генерации мозгом иллюзий различны и могут быть следствием инсульта, нарушений в психике, возрастными изменениями в мозговой деятельности и т. д.
В результате галлюцинации пожилой человек может впадать в беспокойство, совершать опасные для жизни, здоровья действия. Но, к счастью, не во всех случаях нереальные «субъекты-объекты» приносят больному и его окружению сильный вред.
При адекватной терапии и внимательном отношении со стороны ухаживающих, видящий то, чего нет на самом деле, может проживать оставшееся ему время вполне счастливо.
Причины старческих видений
Основной фактор склонности периодически или большую часть времени периода бодрствования «обитать» в другом мире — это дегенеративные процессы в головном мозге.
- Чувственно-субъективные переживания не редкость после сильных травм головы, при старческой деменции, энцефалопатиях.
- Это частые «гости» у стариков, больных с паркинсонизмом или страдающих от Альцгеймера.

- В первом случае членам семьи пожилого человека, которому диагностировали эту болезнь, следует быть готовым к проблемам с галлюцинациями в скором или отдаленном будущем.
- Так как это естественное следствие при данном недуге и развивается оно у 60% всех больных с таким диагнозом.
- Во втором случае видения начинаются у многих больных даже на ранней стадии болезни и становятся неотъемлемой частью жизни пожилого человека.
- Прочие причины видений у пожилых людей:
- расщепление психической деятельности и бредовые видения на фоне обострившейся или непрерывнотекущей шизофрении;
- обострение эпилепсии;
- онкологические изменения в мозге;
- психоз из-за делирия на фоне алкоголизма, обострения заболевания, вызывающего панические атаки;
- состояние перед летальным исходом. Начинающийся предсмертельный бред — это типичная реакция мозга на окончательное угасание;
Чем опасны галлюцинации у пожилых людей и можно ли от них избавиться
Александра Краснова
Старение – это естественный процесс, сопровождающийся изменениями на физическом и психическом уровне, а также гормональными расстройствами. Пожилые люди постоянно жалуются на появившиеся у них болезни, морщины, на потерю энергии и невозможность выполнять ту работу, которую они делали ранее. Пенсионерам гораздо тяжелее, чем молодым людям поддерживать физическую форму и заниматься физкультурой, но даже если они пытаются это делать, то все равно не застрахованы от развития психических расстройств. Эта статья нацелена на то, чтобы объяснить, по каким причинам возникают галлюцинации у пожилых людей, рассказать, в каких формах они проявляются и можно ли их предотвратить. Галлюцинации являются проявлением аномального восприятия реальности. Они выражаются в виде каких-либо ощущений и образов, которые возникают произвольно без предшествующего воздействия какого-либо раздражителя и становятся для людей объективным отражением действительности. Галлюцинации у пожилых людей входят в состав большинства синдромов поражения психической деятельности и являются симптомом многих болезней. Данный симптом также является весьма распространенным явлением после ишемических и геморрагических инсультов, при болезнях, связанных с различными видами обмена. Механизм появления галлюцинаций у пожилых людей не только до сих пор не выяснен в полной мере, но можно точно сказать, что в основе их развития лежат патологические изменения структур мозга, отвечающих за восприятие раздражителей и формирование адекватной реакции на них. Выделяют два основных вида галлюцинаций: истинные и псевдогаллюцинации. Первый вид характеризуется тем, что такие галлюцинации воспринимаются максимально реалистично, и людям кажется, что они воспринимают их с помощью органов чувств. Второй вид галлюцинаций, их также называют ложными, лишены данной характеристики, а возникающие видения транслируются напрямую в головной мозг. Истинные галлюцинации, в свою очередь, также делятся на ряд групп:
Спонтанные. Они появляются без каких-либо воздействий на рецепторы органов чувств людей.
Функциональные. Развиваются под воздействием разнообразных раздражителей на чувствительные окончания.
Рефлекторные. Возникают при воздействии раздражителя на какой-либо один воспринимающий аппарат, но расцениваются как стимуляция другого органа чувств. К примеру, при воздействии шума больной наблюдает какой-то визуальный образ.
Галлюцинации у пожилых людей, как правило, бывают зрительные, обонятельные и вестибулярные, но могут встречаться и другие типы. Обычно они идут в сочетании с искажением вкусовых ощущений, нарушением слуха и поверхностной чувствительности.
Причины галлюцинаций у пожилых людей весьма различны:
- Опухолевидные разрастания в мозге.
- Хроническая интоксикация.
- Различные инфекционные недуги.

- Побочные эффекты медикаментов.
- Нарушения сна.
- Длительная изоляция от социальной среды.
- Эпилепсия.
- Шизофрения.
- Иные патологические изменения психики.
Частота появления и степень интенсивности галлюцинаций у пожилых людей зависит от течения основного недуга. Галлюцинации появляются вследствие делирия, паранойи, принятия каких-либо психоактивных препаратов.
Старческие галлюцинации, как правило, обладают устойчивым характером, в особенности при психозах и шизофрении. Также их причиной способны стать болезни Альцгеймера и Паркинсона, деменция.
Приводить к развитию галлюцинаций у пожилых людей способны сосудистые патологии, к примеру, атеросклероз или артериальная гипертензия.
Доказательством того, что в базисе нарушений лежит сосудистый симптомокомплекс, можно считать:
- Волнообразное течение припадков.
- Сочетание патологических изменений памяти и недержания.
- Впечатление серьезных мозговых расстройств.
Сосудистые болезни в большинстве случаев приводят к поражению мозга, которое выражается в затухании когнитивных функций, изменении характера и поведения человека. Данные преобразования могут нарастать медленно, но может наступить и психоз, в основе которого лежит поражение сосудов мозга. Угасание когнитивных функций оказывает влияние и на галлюцинации, которые при этом становятся менее реалистичными и яркими.
При атеросклеротическом поражении мозговых артерий у стариков также возможно развитие галлюцинаторно-бредового синдрома.
Выделяют также эндоморфные психозы сосудистого происхождения, в частности, хронический вербальный галлюциноз, для которого характерно появление галлюцинаций поздним вечером либо ночью. Также выделяют галлюцинации, развитие которых связано с гормональной патологией.
К примеру, они могут обнаруживаться при тиреотоксикозе. Помимо всего вышеперечисленного, галлюцинации появляются и при инфекционных болезнях, таких как сифилис или герпес.
Помимо всего вышеперечисленного, галлюцинации появляются и при инфекционных болезнях, таких как сифилис или герпес.
Люди пожилого возраста зачастую жалуются на ухудшение работы анализаторов, в особенности зрительного и слухового. При этом стоит отметить, что даже абсолютно слепые люди способны видеть галлюцинации.
В медицинской практике данный феномен назван синдромом Шарля Бонне в честь автора, впервые описавшего его со слов деда.
Люди, у кого наблюдаются серьезные нарушения зрения, способны видеть как несложные геометрические образы, так и человеческие лица.
Обычно пожилые люди понимают, что галлюцинации нереальны, но зачастую умалчивают о них, чтобы окружающие не посчитали их сумасшедшими. В действительности, основной причиной появления галлюцинаций в данном случае является то, что при потере зрительных и слуховых ощущений соответствующие зоны коры мозга не получают сигналов извне. В этих участках мозга начинают самопроизвольно генерироваться импульсы, создавая различные зрительные и слуховые образы.
Слуховые
Галлюцинации у пожилых людей что делать и как лечить
Старческий психоз – это одно из тех психических заболеваний, которое проявляется исключительно после 60 лет, выражается разного рода расстройствами, по внешним признакам очень схожими с эндогенными психическими заболеваниями, но стоит отметить отсутствие старческого слабоумия при таком диагнозе.
Чтобы заболевание протекало без осложнений и симптомы были наименее выраженными, необходимо своевременно обращаться к специалисту.
В последнее время такое заболевание обнаруживается часто, но к врачу обращаются в подавляющем большинстве случаев уже на острой стадии. Проявление чаще всего вызвано соматическими расстройствами, поэтому их определяют как соматогенные психозы пожилого возраста.
На это могут повлиять самые разные факторы, например, болезни дыхательных путей, мочеполовой или сердечно-сосудистой систем, а также оперативные вмешательства. В отдельных случаях причиной может послужить неправильное питание, ухудшение зрения или слуха. Диагностировать такое заболевание не так уж просто, из-за чего лечение оказывается не своевременно.
В отдельных случаях причиной может послужить неправильное питание, ухудшение зрения или слуха. Диагностировать такое заболевание не так уж просто, из-за чего лечение оказывается не своевременно.
Симптоматика в зависимости от классификации
В медицине подразделяют старческие психозы на две формы: острый, который характеризуют помрачением сознания и хронический, принципиально отличающийся галлюцинациями и депрессивным состоянием.
Острая форма
Наиболее распространенными причинами считаются: недостаточное количество витаминов в рационе, ухудшение слуха, снижение зрения, гиподинамия, а также недостаток сна или болезнь верхних дыхательных путей. Чаще всего острый психоз у пожилых людей диагностируется уже тогда, когда ситуация крайне запущена
Такого обострения можно избежать в 9 из 10 случаев, если вовремя обратится за квалифицированной помощью. Как и любое другое заболевание, острый психоз развивается постепенно и дает время на его обнаружение.
В пожилом возрасте нельзя оставлять без внимания проблемы соматического характера, так как в дальнейшем это может привести к ухудшению их психического состояния и здоровья. Проявляется острый психоз всегда неожиданно и резко, но, как правило, ему предшествует продромальный этап, который длится на протяжении 1 – 3 суток.
- Определяется такой период по следующим признакам:
- Окончание такого периода означает лишь одно – наступление стадии острого психоза, который выражается в повышенной двигательной активности, тревожности, обеспокоенности, необходимости что-либо делать и куда-то идти, спутанности мышления, нечеткости формулирования требований и просьб.
- Сопровождается патология возникновением бредовых мыслей, необоснованной агрессией, уверенностью в том, что все окружающие желают тем или иным образом нанести вред.
Могут проявляться галлюциногенные явления, не носящие устойчивый характер. Нормальным в этот период считается обострение тех соматических расстройств, которые имели ключевое влияние на ухудшение здоровья больного.
Острый психоз проявляется на протяжении 2-3 недель, в это время поведение человека может быть стабильным, без особых изменений, а может сопровождаться регулярными обострениями и всплесками, в перерывах между которыми больной находится в глубоком депрессивном и апатичном состоянии.
Хроническая форма
- Данную форму заболевания тоже можно разделить на несколько видов, которые между собой отличаются симптомами и типами проявления.
- Основными признаны следующие симптомы:
- Чаще всего больной адекватно оценивает ситуацию, понимая ее нереальность, но, несмотря на это может вступать в диалог с персонажами галлюцинаций, даже выполнять некоторые действия под влиянием последних.
Возраст таких больных чаще приближается к 80 годам;
Такой тип заболевания охарактеризован тем, что больной переосмысливает себя полностью, может выдавать за другого человека, приписывать себе несвойственные действия и поступки. Форма и содержание таких проявлений обычно устойчивы. Болезнь начинает свое развитие не раньше 70 лет.
- Изменения психики под влиянием антропогенных факторов неизбежно, но такие критические отклонения и расстройства могут доставлять неудобства не только окружающим, но и самому больному, который может нанести урон своему физическому здоровью.
- Именно поэтому при выявлении начальных признаков какой-либо формы расстройства необходимо незамедлительно обратится к врачу, пусть даже принудительно по отношению к больному.

- Чтобы диагностировать недуг необходимо наблюдать полную картину, состоящую из совокупности симптомов для дифференцирования имеющейся формы психоза и расстройства от иных диагнозов с похожими симптомами.
- Уже после оценки клинической картины и верно поставленного диагноза врач имеет право рекомендовать госпитализацию, которая может осуществляться только с согласия родственников больного. Лечение осуществляется в таком случае с учетом всех влияющих на состояние факторов:
- степень запущенности болезни;
- форма;
- тип;
- причина;
- совокупность соматических расстройств, повлиявших на психологическое состояние человека.
При лечении депрессивного расстройства назначаются психотропные препараты, как по одному, так и в совокупности. В остальных же случаях прибегают к таким лекарствам как галоперидол, сонапакс, трифтазин и другие
Помимо этого могут быть назначены корректирующие препараты.
Для каждого пациента тип лечения подбирается индивидуально, с учетом особенностей психосоматического состояния. Такие курсы должны проводиться только под наблюдением врача.
Как ни странно, но более благоприятным для излечения считается острая форма рассматриваемого недуга, так как при длительном течении болезни препараты чаще всего лишь снимают приступы и облегчают страдания пациента, но не устраняют их окончательно.
В таком случае необходимо предупредить родственников пациента, что приступы и обострения будут регулярно повторяться и научить их жить с этим, относиться терпимо к сложившейся ситуации, потому что пожилой человек не в силах повлиять на свое поведение.
Читайте так же: Булимия как лечить заболевание самостоятельно
Прогноз
Наиболее благоприятный прогноз специалисты дают при острой форме болезни, так как в противном случае наблюдается развитие устойчивого психоорганического синдрома. В случае с хроническими формами заболевания наиболее адаптивной считается форма параноидального состояния, несмотря на проявления бреда. В остальных же случаях шанс на выздоровление минимальный.
В остальных же случаях шанс на выздоровление минимальный.
Синдром Шарля Бонне — причины и особенности заболевания
Синдром Шарля Бонне – довольно редкое и очень интересное по своему проявлению заболевание, при котором у пациентов, не имеющих выраженных проблем с психикой, возникают зрительные галлюцинации.
Одни видят бабочек и прочие приятные картины, другие – чертей и бесов.
При этом люди, как правило, понимают, что им приходится созерцать именно зрительные галлюцинации, которые не имеют никакой связи с реальной действительностью.
Причины, из-за которых возникает синдром Шарля Бонне, зачастую сводятся к сильным нарушениям зрения, вызванным катарактой и прочими тяжелыми заболеваниями.
Ознакомившись с нижеизложенной информацией, вы узнаете, кем был Шарль Бонне, почему в его честь названо заболевание, как протекает недуг и какими особенностями характеризуется.
Основные сведения о заболевании
В далеком 1760-м году жил человек по имени Чарльз Лаллин. На момент описываемых событий ему было уже почтенных 89 лет. В целом вполне адекватный старик с единственной существенной проблемой, заключающейся в стремительном ухудшении зрения.
Общаясь с родным дедушкой, швейцарский натуралист по имени Шарль Бонне выяснил, что старик видит различные иллюзии, но, при этом, является адекватным и осознает, что данные образы – лишь игра его воображения, а причины такого состояния сводились к одному лишь ухудшению зрения.
Согласно усредненным статистическим данным, зрительные галлюцинации рассматриваемого типа встречаются в среднем у 13-15% больных, утративших зрение либо перенесших его существенное ухудшение.
Характер проявлений, при этом, может значительно различаться. Чаще всего безобидные зрительные галлюцинации сводятся к следующему: перед человеком поверхность, выложенная мелкой плиткой, мозаикой, изразцами и т.п. Человек смотрит на нее и видит, к примеру, лица людей или другие несуществующие предметы.
Реже встречаются более интересные и яркие зрительные галлюцинации, при которых больной видит неотличимых от реальных зверей, птиц, насекомых и т.п.
Галлюцинации зачастую возникают внезапно. Длительность видений может составлять до нескольких часов. Как отмечалось, причины заболевания сводятся к плохому зрению, но, несмотря на этот факт, галлюцинации кажутся больным очень четкими и ясными. Во многом именно благодаря этому у них получается самостоятельно осознать иллюзорность возникающих образов.
Некоторым людям являются галлюцинации в виде отдельных лиц, плавающих в пространстве. Чаще всего эти лица корчат рожи, обычно не угрожающие.
Нередко являются цельные фигуры людей, передвигающиеся по комнате и словно занимающиеся своими делами. Зачастую подобные фигуры незнакомы пациентам и имеют необычный для современности вид, что может сильно напугать больного.
Некоторые люди видят лилипутов. Нередко являются животные и разнообразные бытовые приспособления. Если человек не имеет проблем с психикой, к своим видениям он обычно относится с удивлением, нежели страхом. Если галлюцинации появляются часто и сохраняются в течение длительного времени, больному это может доставлять определенные неудобства.
Причины возникновения синдрома
Как отмечалось, причины рассматриваемого заболевания чаще всего заключаются в разного рода нарушениях зрения, при которых пациент теряет способность полноценно воспринимать окружающую обстановку и правильно идентифицировать наполняющие ее предметы. Мозг, стараясь дополнить картину собственными силами, провоцирует возникновение галлюцинаций.
Чаще всего причиной появления синдрома Шарля Бонне является макулярная дегенерация. Для этого заболевания характерна гибель клеток сетчатки, на фоне которой развиваются нарушения светочувствительности и восприятия окружающей действительности.
Среди других болезней, способных спровоцировать развитие рассматриваемого синдрома, следует выделить катаракту и глаукому.
Достоверных сведений, способных досконально описать механизм развития подобного галлюциноза, на данный момент нет. Специалисты в большинстве своем придерживаются следующей теории.
Зрительная кора человеческого мозга является наиболее массивной среди прочих существующих корковых образований.
При утрате человеком зрения, происходит «простой» многих нейронов, которые перестают получать информацию от сетчатки. Человеческий мозг является мощнейшим творческим центром.
В условиях наличия множества зрительных пробелов, он пытается заполнить их самостоятельно, дополняя тем, что там теоретически могло бы быть.
То есть происходит своего рода самостимуляция «простаивающей» зрительной коры. В качестве сравнения можно привести фантомные ощущения, при которых человек, утративший конечность в силу тех или иных обстоятельств, ощущает зуд, боль или другие чувства там, где она раньше находилась.
Довольно существенное значение в развитии рассматриваемой патологии имеют личностные особенности пациента. В ходе медицинских исследований было установлено, что данное заболевание чаще отмечается у людей, наделенных ярким творческим потенциалом и хорошим интеллектом.
[2]
Лечение синдрома
Как отмечалось, пациенты, страдающие рассматриваемым симптомом, в большинстве своем не имеют расстройств психического и неврологического характера, а проблема возникает исключительно по причине нарушений зрения.
Таким образом, чтобы избавить мозг от склонности к галлюцинациям, нужно дать ему возможность адекватно воспринимать окружающую действительность в таком виде, в котором она присутствует.
То есть суть лечения синдрома Шарля Бонне сводится к устранению имеющихся патологий зрения.
Согласно усредненным статистическим данным, практически сразу после восстановления зрения пациенты перестают видеть галлюцинации
Если вы или кто-нибудь из вашего близкого окружения видит несуществующие вещи или идентифицирует предметы не так, как они выглядят в действительности, нужно обязательно проконсультироваться с доктором – квалифицированный специалист проведет требуемые диагностические мероприятия и поймет, как нормализовать состояние больного. Следуйте врачебным рекомендациям и будьте здоровы!
Следуйте врачебным рекомендациям и будьте здоровы!
Слуховые галлюцинации в пожилом возрасте
Слуховая форма галлюцинаторных приступов является одним из самых распространенных клинических проявлений психических патологий и соматических расстройств.
Во время приступов человек ощущает различные звуки и голоса, которые не существуют в объективном мире. В некоторых случаях, больной слышит собственные мысли, которые озвучиваются посторонним голосом.
В данной статье мы предлагаем разобрать, из-за чего появляются слуховые галлюцинации в пожилом возрасте.
Читайте так же: Видения и галлюцинации причины и лечение иллюзий
Галлюцинации – патологическое восприятие человеком явлений, не существующих на самом деле
Природа феномена
У пациентов пожилого возраста, появление слуховых галлюцинаторных приступов может быть связано с прогрессом болезни Альцгеймера или сенильной деменции. Помимо этого, данный симптом характерен для многих заболеваний, связанных с вегетососудистой системой. Одним из ярких представителей этой категории патологий, является атеросклероз.
Слуховые галлюцинации при шизофрении
Слуховые галлюцинации могут быть проявлением не только шизофрении, но и ряда других психических расстройств. За исключением острых психотических состояний, человек, как правило, критически настроен по отношению к голосам в своей голове, то есть воспринимает их как нечто вменённое и страдает от их навязчивости.Напряжение, которое возникает у пациента по мере того, как он пытается усилием воли заглушить голоса или игнорировать их, может доходить вплоть до физического дискомфорта и боли. Не говоря уже о том, что человек, страдающий от слуховых галлюцинаций, не в состоянии заняться чем-либо ещё. Ему сложно заснуть, сложно сосредоточиться на работе, домашних занятиях или даже необременительном любимом деле, которое обычно не требует особой концентрации.
В клинической практике встречаются самые разные типы слуховых галлюцинаций у больных шизофренией: это могут быть голоса одного или нескольких человек, детские и взрослые, мужские и женские, знакомые и незнакомые — никакой особенной системы здесь нет. Зато есть системный подход в лечении слуховых галлюцинаций, доказывающий свою эффективность на протяжении последних 30 лет.
Зато есть системный подход в лечении слуховых галлюцинаций, доказывающий свою эффективность на протяжении последних 30 лет.
В поддержку людей, страдающих слуховыми галлюцинациями (и при этом необязательно являющимися психически больными в привычном смысле этих слов), в 1987 г. зародилось движение Hearing Voices Movement. Оно оспаривает принятое соответствие между шизофренией и слуховыми галлюцинациями, способствует социальной реабилитации людей, страдающих от голосов в голове, и борется с их стигматизацией.
Среди прочего, именно движению Hearing Voices пациенты, которые слышат несуществующие голоса в своей голове, обязаны терапевтическим подходом, исключающим активный приём медикаментов для борьбы со слуховыми галлюцинациями. Этот подход фокусируется на когнитивных методиках, позволяющих снижать тревогу и психологическое напряжение при их появлении, переключать внимание на текущие занятия или окружающие явления и в конечном итоге снижать интенсивность возникновения голосов. Этот метод лечения называется метакогнитивной терапией.
Особое значение в ходе психотерапии слуховых галлюцинаций занимают медитативные приёмы, которые помогают сосредоточиться на продуктивных занятиях. При этом совсем отказываться от медикаментов не стоит — фармакологическая поддержка при правильно подобранной дозировке и сочетании лекарственных средств только способствует успеху когнитивно-поведенческой терапии голосов.
Содержание слуховых галлюцинаций тоже может быть самым разнообразным: одни голоса беседуют с самим человеком, другие — друг с другом, голоса могут комментировать действия человека и окружающую обстановку, могут настойчиво требовать выполнить то, на что человек не решился бы по своей воле, включая насильственные действия по отношению к себе и окружающим. Поэтому признать наличие слуховых галлюцинаций и рассказать об их содержании близким особенно трудно. К сожалению, далеко не везде преодолён стереотип о том, что голоса в голове служат симптомом тяжёлого психического заболевания, и не всегда даже искренность пациента может изменить взгляд его близких на проблему. Однако это первое, что следует сделать в ходе лечения слуховых галлюцинаций.
Слуховые галлюцинации пожилых. Лечение, причины
Слуховые галлюцинации – это такая форма галлюцинаций, при которой человек может слышать различные голоса и звуки, которых нет на самом деле. Это состояние может возникать по самым разным причинам, причём оно не всегда говорит о наличии психического заболевания. Причины их появления могут быть и иными. Но при этом данное состояние в любом случае требует внимания специалистов и лечения. Лечение таких галлюцинаций заключается в установлении причины их появления. В большинстве случаев при этом требуется лечить причину, а не следствие.
Симптомы слуховых галлюцинаций
Несмотря на то, что слуховые галлюцинации могут возникать по самым разным причинам и иметь различные проявления, их симптоматика во многом похожа. Этот недуг заключается в том, что человек слышит голоса и звуки, которых на самом деле нет. Но при этом зачастую он может искренне верить в их реальность и не понимать, что всё это лишь кажется ему. Интересно, что данное явление порой может возникать не только при всевозможных заболеваниях или болезненных состояниях, но и в некоторых условиях у вполне здоровых людей.
Симптомы слуховых галлюцинаций представляют собой разнообразные голоса и звуки. Это могут быть человеческие голоса, лай собак, различные скрипы, шорохи, скрежет, рёв автомобильного или иного мотора, свист, хохот, шум воды и многое иное. При этом многие люди могут слышать вполне понятные фразы или слова. Одни типы таких галлюцинаций практически не представляют никакой опасности, как для самого больного, так и для окружающих людей, тогда как другие могут нанести серьёзный вред ему самому или поставить под угрозу общественную безопасность.
Такие галлюцинации профессиональные психиатры часто подразделяют на истинные и ложные. При наличии истинных галлюцинаций их проявление кажется вполне реалистичным. Поэтому человек нисколько не сомневается в том, что эти голоса и звуки существуют и на самом деле. А при ложных галлюцинациях человек, с которым происходит данное явление, и сам сомневается в реальности этого явления.
Большая часть таких голосов и звуков практически неопасна для самого больного и окружающих его людей. Данное явление лишь способно осложнять жизнь больного. Во многих случаях оно способствует нарушению его трудовой деятельности и общественной жизни, ухудшает сон и мешает ведению множества привычных дел.
А самыми опасными являются галлюцинации, которые принято именовать повелительными. В этом случае голоса, которые поселяются в его голове и кажутся вполне реальными, могут заставлять его убить кого-то или себя, украсть что-либо или совершить иное опасное или противоправное действие. Больного могут заставлять гонять на автомобиле на большой скорости, прыгать с огромной высоты, покончить жизнь самоубийством или заняться членовредительством. При этом он полностью уверен в реальности таких голосов и фраз, а потому зачастую без тени сомнения совершает такие опасные и преступные действия против себя или остальных людей. Такие события следует правильно отличать от обдуманных поступков.
Причины возникновения слуховых галлюцинаций
Причины возникновения слуховых галлюцинаций могут быть весьма различными. Несмотря на то, что чаще всего они являются проявлением различных психических заболеваний, данное явление также присуще отравлению всевозможными психоактивными веществами. Кроме того, галлюцинации могут указывать и на иные заболевания и состояния, которые не являются психическими. Также известны случаи, когда они появлялись и у здоровых людей при определённых условиях.
В современном мире очень частой причиной появления таких галлюцинаций является отравление организма такими психотропными веществами, как алкоголь и различные виды наркотиков. При этом такие люди не всегда признаются наркоманами или алкоголиками. Кроме того, явление может иметь место и при обычном бытовом отравлении разными ядами, пищевыми продуктами ненадлежащего качества, бытовой химией, всевозможными газами и т.д.
Галлюцинации присущи людям с психическими заболеваниями. Голоса и звуки могут слышать больные шизофренией, болезнью Альцгеймера, старческим слабоумием и тому подобными болезнями. Похожие явления могут иметь место при черепно-мозговых травмах, опухолях головного мозга и отдельных типах инфекционных заболеваний, оказывающих влияние на деятельность головного мозга. Кроме того, они могут стать следствием сильного повышения температуры тела и некоторых иных болезненных состояний.
Кроме того, слышать различные голоса, которых в действительности не существует, иногда могут и вполне здоровые люди. Это случается порой при сильной усталости, когда человек не спал несколько дней подряд, а у некоторых индивидуумов и при пробуждении, когда сложно провести грань между реальностью и сном. Иногда люди могут реагировать подобным образом на смерть или тяжёлую болезнь близких, насилие или иное серьёзное психологическое потрясение. Слуховые галлюцинации могут появляться у людей разного возраста от маленьких детей до пожилых.
Виды слуховых галлюцинаций
Такие галлюцинации могут быть весьма различными. При этом их разделяют на истинные и ложные. Больной может отчётливо слышать разные слова и фразы, а также человеческие голоса и звуки живой природы, сирены автомобилей, лай собак, звон колоколов и многие иные звуки.
Профессиональные психиатры выделяют такие виды слуховых галлюцинаций, как:- Тиннитус – это всевозможные шумы наподобие свиста, скрежета, треск и тому подобное;
- Акоазмы – это звуки, отличающиеся конкретикой. К ним могут быть отнесены капание воды, шум прибоя, ветер, шум дождя, лай собак, шум машин, вой сирены, звон колоколов и близкие к ним звуки;
- Фонемы – этот вид слуховых галлюцинаций зачастую признаётся наиболее опасным. Ведь при его появлении больной может отчётливо слышать определённые слова и фразы, порой сказанные определённым и вполне реальным человеком. Во многих случаях такие иллюзии могут быть очень опасными для того, кто их слышит или для окружающих его людей.
Слуховые галлюцинации у пожилых людей
Слуховые галлюцинации у пожилых людей встречаются очень часто. При этом в данном случае они могут иметь место и при отсутствии конкретного заболевания. Иногда причина образования данного явления у лиц пенсионного возраста вовсе не поддаётся никакому объяснению. Правда, такие галлюцинации обычно недолговременны и неопасны. Более опасные слуховые иллюзии присутствуют при старческой деменции, старческом слабоумии, болезни Альцгеймера или являются следствием сильного атеросклероза.
Слуховые галлюцинации у подростков
Слуховые галлюцинации у подростков встречаются достаточно часто. Во многих случаях они вызываются всевозможными психологическими проблемами взаимоотношений с родителями и сверстниками, трудностями взросления и полового созревания, а также могут стать следствием насилия или тяжёлого потрясения.
Кроме того, в подростковом возрасте распространены черепно-мозговые травмы, которые также могут привести к появлению звуковых иллюзий. Также они могут стать следствием инфекционных заболеваний или возникнуть при высокой температуре.
Современные школьники, часто под влиянием старших друзей, активно экспериментируют с алкоголем или наркотическими веществами. Нередко их передозировка приводит к образованию различных типов галлюцинаций, в том числе, и звуковых.
Также это явление у подростка может стать следствием психического заболевания.
Слуховые галлюцинации у детей
Слуховые галлюцинации у детей дошкольного и младшего школьного возраста — весьма распространённое явление. В этом возрасте нередко их вызывает повышенная температура, различные инфекционные заболевания и черепно-мозговые травмы. Но также они могут появиться по причине насилия, серьёзного психологического потрясения вследствие каких-либо увиденных или перенесённых страшных для них событий. Также вызвать подобное явление могут отравления различными ядами и токсическими веществами. Кроме того, такие галлюцинации иногда свидетельствуют о наличии психического заболевания. Но иногда похожие иллюзии возникают и у здоровых детей по причине сильного утомления.
Слуховые галлюцинации перед сном
Иногда некоторые люди могут слышать слуховые галлюцинации перед сном. Это присуще индивидуумам разного возраста и зачастую свидетельствует о переутомлении. Кроме того, вызвать такое явление может боязнь темноты или тому подобные страхи вследствие перенесённых психологических потрясений.
Слуховые галлюцинации при шизофрении
Как уже говорилось выше, звуковые иллюзии могут свидетельствовать о всевозможных психических заболеваниях. При этом наиболее часто слуховые галлюцинации имеют место при шизофрении. В этом случае порой они носят весьма опасный характер и могут нанести вред, как самому больному, так и обществу.
Слуховые галлюцинации после алкогольного запоя
После алкогольного запоя часто появляются всевозможные галлюцинации, в том числе, и слуховые. При этом зачастую они являются весьма опасными и могут привести к очень неприятным или страшным последствиям. Ведь в таком состоянии алкоголик испытывает различные страхи, не может нормально спать и реагировать на окружающую действительность. Это явление вызывается истощением организма длительным приёмом большого количества алкогольных напитков, зачастую – к тому же низкокачественных или суррогатных. Многие алкоголики в таком состоянии могут слышать отчётливые голоса, которые говорят им о необходимости нанести существенный вред собственному здоровью или совершить какое-либо иное противоправное или опасное действие. Поэтому нередко по прошествии нескольких дней после запоя многие пьющие люди совершают самоубийства, убийства или становятся виновными в тяжёлых дорожно-транспортных происшествиях.
Лечение слуховых галлюцинаций
Какова бы ни была причина возникновения слуховых галлюцинаций, при возникновении такой проблемы следует незамедлительно обратиться к врачу. При этом в большинстве случаев лечение слуховых галлюцинаций заключается в устранении причины, которая вызвала их. Ведь такого заболевания, как звуковые иллюзии не существует. А данное явление может быть признаком целого ряда психических и иных болезней, а также травм и отравлений.
Как лечить слуховые галлюцинации
При возникновении признаков данного явления не следует заниматься самолечением, так как оно может представлять серьёзную и даже смертельную опасность для организма. Также не стоит надеяться на то, что галлюцинации пройдут сами собой без вмешательства медиков. Поэтому человеку, который наблюдает у себя или своих близких такие симптомы, не стоит думать о том, как лечить слуховые галлюцинации, а стоит в кратчайшие сроки обратиться к врачу. При этом вовсе необязательно, что лечением этой проблемы будет заниматься психиатр, обращаться к которому очень боятся многие люди. Ведь зачастую такие слуховые явления возникают и при болезнях или состояниях, не связанных с психиатрией. Да и само обращение к психиатру вовсе не говорит о том, что такой человек будет признан недееспособным и станет вскоре изгоем общества. Современная психиатрия очень далека от той, которая была в двадцатом столетии. Сейчас многие заболевания, ранее считавшиеся неизлечимыми или общественно опасными, вполне поддаются медикаментозной терапии.
Как избавиться от слуховых галлюцинаций
Кроме того, зачастую ответ на вопрос: «Как избавиться от слуховых галлюцинаций?» знает и психолог. Обращение к нему станет целесообразным, если эта проблема вызвана насилием, психологической травмой, сильным испугом или половым созреванием у подростков.
При подозрении на такие галлюцинации у детей родителям стоит уметь отличать данную проблему от проявления бурной фантазии ребёнка или пересказом им своих сновидений. А родителям подростков, если у последних появились звуковые или иные галлюцинации, стоит исключить злоупотребление алкоголем, наркотиками и прочими психоактивными или токсическими веществами.
Поражения головного мозга: причины, симптомы, лечение
Когда вы царапаете локоть, остается участок воспаленной кожи или поражение. Но что такое поражения головного мозга? И что их вызывает? Насколько серьезны поражения головного мозга и как их лечить? Вот информация об этой запутанной и тревожной проблеме со здоровьем.
Что такое поражения головного мозга?
Поражение — это участок ткани, поврежденный в результате травмы или болезни. Итак, поражение головного мозга — это область травмы или заболевания в головном мозге.Хотя определение кажется простым, понимание поражений головного мозга может быть сложным. Это потому, что существует много типов поражений головного мозга. Они могут варьироваться от маленьких до больших, от нескольких до многих, от относительно безобидных до опасных для жизни.
Что вызывает поражения головного мозга?
Поражения головного мозга могут быть вызваны травмой, инфекцией, воздействием определенных химических веществ, проблемами с иммунной системой и т. Д. Обычно их причина неизвестна.
Каковы симптомы поражения головного мозга?
Симптомы поражения головного мозга различаются в зависимости от типа, местоположения и размера поражения.Симптомы, общие для нескольких типов поражений головного мозга, включают следующие:
Какие бывают типы поражений головного мозга?
Хотя они имеют общее определение — повреждение или повреждение ткани в головном мозге — поражения головного мозга сильно различаются. Вот несколько распространенных поражений головного мозга.
Абсцессы: Абсцессы головного мозга — это области инфекции, включая гной и воспаленные ткани. Они не распространены, но опасны для жизни. Абсцессы головного мозга часто возникают после инфекции, обычно в соседней области, например в ухе, носовых пазухах или зубной инфекции.Также они могут появиться после травмы или операции на черепе. Подробнее о причинах абсцессов.
Артериовенозные мальформации (АВМ): АВМ — это тип поражения головного мозга, который возникает на раннем этапе развития. Артерии и вены в головном мозге растут в клубок и соединяются трубчатыми структурами, называемыми свищами. Артерии не такие сильные, как нормальные артерии. Вены часто увеличиваются в размерах из-за постоянного притока крови непосредственно из артерий через свищи в вены.Эти хрупкие сосуды могут разорваться, и кровь попадет в мозг. Кроме того, ткань мозга может не получать достаточно крови для правильного функционирования. Повреждение головного мозга может вызвать судороги как первые симптомы АВМ.
Продолжение
Инфаркт мозга: Инфаркт означает отмирание ткани. Инфаркт головного мозга или инсульт — это поражение головного мозга, при котором группа клеток мозга погибает, когда им не хватает крови. Распознавайте признаки и симптомы инсульта.
Детский церебральный паралич : Этот тип поражения головного мозга возникает, когда ребенок еще находится в утробе матери.Детский церебральный паралич не прогрессирует со временем. Поражения головного мозга влияют на способность ребенка двигаться, что также может затруднить общение и связанные с ним навыки. Однако многие дети с церебральным параличом обладают нормальным интеллектуальным функционированием. Узнайте больше о симптомах и типах церебрального паралича.
Рассеянный склероз (MS): При этом состоянии иммунная система атакует и повреждает нервные оболочки (миелин) в головном и спинном мозге. Эти поражения затрудняют правильную отправку и получение сообщений между мозгом и остальным телом.Узнайте больше о симптомах рассеянного склероза.
Опухоли: Опухоли — это скопления клеток, которые ненормально растут из нормальной ткани. Некоторые опухоли головного мозга доброкачественные или доброкачественные. Другие раковые. Они могут начаться в головном мозге или распространяться из других частей тела (метастатические). Они могут быстро расти или оставаться стабильными. Узнайте больше о признаках и симптомах опухоли головного мозга.
Как диагностируются поражения головного мозга?
Методы, используемые для поиска и диагностики поражений головного мозга, зависят от симптомов.Во многих случаях исследования КТ и МРТ помогают точно определить местоположение, размер и характеристики поражений. Также можно сдать кровь и другие лабораторные анализы для выявления признаков инфекции.
Как лечат поражения головного мозга?
Лечение зависит от типа поражения головного мозга. Цели лечения могут заключаться в излечении, облегчении симптомов или улучшении качества или продолжительности жизни. Общие подходы к лечению поражений головного мозга включают следующее:
- «Подожди и посмотри»; если поражение не вызывает проблем и не растет, вам могут потребоваться только периодические осмотры.
- Удаление очага хирургическим путем, если возможно; новые хирургические методы могут позволить удалить даже труднодоступные очаги поражения.
- Химиотерапия и лучевая терапия при раковых поражениях
- Лекарства для борьбы с инфекциями, такие как антибиотики или другие противомикробные препараты
- Лекарства, успокаивающие иммунную систему или иным образом изменяющие реакцию иммунной системы
- Лекарства или другие методы лечения для облегчения связанных симптомов с поражением головного мозга
Как я могу узнать больше о поражении головного мозга?
Поражения головного мозга принимают разные формы, поэтому их диагностика и лечение могут быть сложными.Вот почему так важно обсудить с врачом индивидуальные вопросы о поражениях головного мозга. Вместе вы сможете определить, как лучше всего выявлять, лечить и жить с поражениями головного мозга.
Типы биполярного расстройства, причины, симптомы и многое другое
Биполярное расстройство, также известное как маниакально-депрессивное заболевание, является серьезным обоюдоострым психическим заболеванием. В отличие от устойчивой мрачности большой депрессии (технически называемой униполярным расстройством, когда эпизоды включают только большую депрессию и не включают маниакальные или гипоманиакальные периоды), биполярное расстройство характеризуется циклическими периодами высокой энергии и приподнятости, а затем низкой энергией и отчаянием.Характер смены настроения у людей с расстройством сильно различается. У некоторых людей годы нормальной жизнедеятельности могут разделить маниакальные и депрессивные эпизоды. В других случаях эпизоды повторяются часто, три, четыре или более раз в год, с перерывами между ними. У некоторых людей депрессия и мания цикличны непрерывно. Есть также люди, у которых бывают смешанные эпизоды, когда симптомы мании и депрессии возникают вместе или быстро сменяются в течение короткого периода времени.А в редких случаях эпизод биполярного расстройства может случиться только один раз в жизни. Если эпизод случается дважды, за ним обычно следуют другие. Обычно депрессивная фаза длится дольше, чем маниакальная. Это также имеет тенденцию быть более частым. Цикл может быть неустойчивым.
Продолжение
Известно, что биполярное расстройство поражает около 2,6% взрослого населения США в любой конкретный год, хотя его частота может быть несколько выше, поскольку случаи не лечатся или диагностируются неправильно. Мужчины и женщины одинаково восприимчивы.Многие данные свидетельствуют о том, что болезнь имеет, по крайней мере, частичную генетическую основу, но ее происхождение все еще остается неясным. Считается, что симптомы возникают в результате ненормального функционирования мозговых цепей, которые регулируют настроение, мышление и поведение, и находятся вне произвольного контроля. Расстройство не только разрушает жизнь, но также может быть опасным. От 10% до 15% людей с биполярным расстройством совершают самоубийство, обычно когда они находятся в разгаре тяжелой депрессии и могут чувствовать себя особенно безнадежными в отношении будущего.
К счастью, в последнее время в лечении этой болезни были достигнуты большие успехи. В большинстве случаев симптомы можно эффективно контролировать с помощью лекарств и других методов лечения.
Расстройство встречается в двух основных формах, известных как биполярное расстройство I и биполярное расстройство II. Они могут иметь разное генетическое происхождение. При биполярном расстройстве I обе фазы болезни могут быть очень выраженными. При биполярном расстройстве II типа мания часто протекает в легкой форме (это называется гипоманией), а депрессия может быть легкой или тяжелой. Биполярное расстройство II типа сложнее диагностировать, и его часто принимают за униполярное или большое депрессивное расстройство.У него меньше периодов ремиссии и короче, чем у биполярного расстройства I типа, он чаще встречается у женщин и несколько менее поддается лечению. Это может быть более распространенная форма биполярного расстройства.
Продолжение
Заболевание иногда связано с сезонным аффективным расстройством, при котором депрессия возникает поздней осенью или зимой, сменяется ремиссией весной и прогрессирует до мании или гипомании летом.
Примерно каждый пятый случай биполярного расстройства начинается в позднем детстве или подростковом возрасте и называется биполярным расстройством с ранним началом.Подростки чаще, чем взрослые, имеют более частые перепады настроения, смешанные эпизоды и рецидивы, и они более склонны к неправильному диагнозу. Однако обычно болезнь проявляется в раннем взрослом возрасте, и в среднем начинается до 25 лет. Первый эпизод у мужчин, вероятно, будет маниакальным. Первый эпизод у женщин обычно бывает депрессивным (и часто женщина испытывает несколько эпизодов депрессии до того, как произойдет маниакальный эпизод). По мере того, как пациенты становятся старше, рецидивы биполярного расстройства I или II типа возникают чаще и длятся дольше.
Считается, что биполярное расстройство возникает в результате ненормального функционирования определенных цепей мозга, что частично может быть связано с ненормальным функционированием генов. Возможные химические нарушения, связанные с дисфункцией мозговых цепей, до конца не изучены, но могут быть связаны, среди прочего, с серотонином, норадреналином, дофамином, глутаматом и гамма-аминомасляной кислотой (ГАМК). Вероятность того, что гены играют роль, подтверждается тем фактом, что иногда в семейном анамнезе имеются повторяющиеся расстройства настроения или самоубийства.
Лечение галлюцинаций при расстройствах шизофренического спектра
Schizophr Bull. 2012 июл; 38 (4): 704–714.
Iris EC Sommer
1 Отделение неврологии, отделение психиатрии, Университетский медицинский центр Утрехта и Институт неврологии им. Рудольфа Магнуса, Университетский медицинский центр Утрехта, PO Box 85500, 3508 GA, Утрехт, Нидерланды
Christina W. Slotema
2 Parnassia Bavo Group, Гаага, Нидерланды
Zafiris J.Даскалакис
3 Департамент психиатрии, Университет Торонто, Торонто, Канада
4 Центр наркологии и психического здоровья, Торонто, Канада
Эске М. Деркс
1 Отделение неврологии, факультет психиатрии, Университет Медицинский центр Утрехт и Институт неврологии им. Рудольфа Магнуса, Университетский медицинский центр Утрехта, PO Box 85500, 3508 GA, Утрехт, Нидерланды
Ян Дирк Блом
2 Parnassia Bavo Group, Гаага, Нидерланды
5 Кафедра психиатрии, Университет Гронингена, Гронинген, Нидерланды
Марк ван дер Гааг
2 Parnassia Bavo Group, Гаага, Нидерланды
6 Университет VU и EMGO + Институт исследований в области здравоохранения и здравоохранения Университета VU , Амстердам, Нидерланды
1 Отделение неврологии, отделение психиатрии, Университетский медицинский центр Утрехт и Рудольф Магнус Институт неврологии, Университетский медицинский центр Утрехта, PO Box 85500, 3508 GA, Утрехт, Нидерланды
2 Parnassia Bavo Group, Гаага, Нидерланды
3 Департамент психиатрии, Университет Торонто , Торонто, Канада
4 Центр наркологии и психического здоровья, Торонто, Канада
5 Департамент психиатрии, Университет Гронингена, Гронинген, Нидерланды
6 Университет VU и Институт здравоохранения и здравоохранения EMGO + Research, Университет VU, Амстердам, Нидерланды
* Кому следует направлять корреспонденцию; тел: 31-88-75-56365, факс: 31-88-75-56543, электронная почта: пер[email protected] Авторские права © Автор, 2012. Опубликовано Oxford University Press от имени Центра психиатрических исследований Мэриленда. Все права защищены. За разрешениями обращайтесь по электронной почте: [email protected]. Эту статью цитировали в других статьях PMC.Abstract
В этой статье рассматривается лечение галлюцинаций при шизофрении. Первый вариант лечения галлюцинаций при шизофрении — это антипсихотические препараты, которые могут вызвать быстрое уменьшение степени тяжести.Только 8% пациентов с первым эпизодом болезни все еще испытывают легкие или умеренные галлюцинации после продолжения приема лекарств в течение 1 года. Оланзапин, амисульприд, зипразидон и кветиапин одинаково эффективны против галлюцинаций, но галоперидол может быть немного хуже. Если препарат первого выбора не дает адекватного улучшения, вероятно, лучше всего поменять лечение через 2–4 недели лечения. Клозапин — препарат выбора для пациентов, устойчивых к 2 антипсихотическим препаратам. Для максимального эффекта уровень в крови должен быть выше 350–450 мкг / мл.Для предотвращения рецидива прием лекарства следует продолжать в той же дозе. Всем пациентам следует рассмотреть возможность применения депо-препаратов, поскольку наблюдается высокий уровень несоблюдения режима лечения. Когнитивно-поведенческая терапия (КПТ) может применяться как дополнение к антипсихотическим препаратам. Успех когнитивно-поведенческой терапии зависит от снижения катастрофических оценок, тем самым уменьшая одновременное беспокойство и дистресс. КПТ направлена на снижение эмоционального стресса, связанного со слуховыми галлюцинациями, и разрабатывает новые стратегии выживания.Транскраниальная магнитная стимуляция (ТМС) способна снизить частоту и тяжесть слуховых галлюцинаций. Несколько метаанализов выявили значительно лучшее уменьшение симптомов при низкочастотной повторяющейся ТМС по сравнению с плацебо. Следовательно, в настоящее время ТМС имеет статус потенциально полезного метода лечения слуховых галлюцинаций, но только в сочетании с современными антипсихотическими препаратами. Электросудорожная терапия (ЭСТ) считается крайней мерой при резистентном к лечению психозе.Хотя несколько исследований показали клиническое улучшение, конкретного снижения тяжести галлюцинаций так и не было продемонстрировано.
Ключевые слова: антипсихотические препараты, когнитивная, поведенческая терапия, электросудорожная терапия, фармакотерапия, шизофрения, транскраниальная магнитная стимуляция
Введение
Шизофрения может сопровождаться галлюцинациями в любой из сенсорных модальностей. В 70% случаев они носят слуховой характер, а в 50% случаев в какой-то момент также возникают зрительные галлюцинации.Другие виды галлюцинаций встречаются реже. Но независимо от сенсорной модальности, в которой они испытываются, галлюцинации могут быть таким бременем, что требуют квалифицированного лечения. Лечение обычно состоит из психообразования, приема лекарств, психосоциальных вмешательств, психотерапии и в некоторых случаях транскраниальной магнитной стимуляции (ТМС) или электросудорожной терапии (ЭСТ).
В данной статье основное внимание будет уделено лекарствам, когнитивно-поведенческой терапии (КПТ), ТМС и ЭСТ. Мы обобщим имеющуюся литературу и предложим рекомендации по лечению галлюцинаций при шизофрении.
Фармакологическое лечение галлюцинаций при расстройствах шизофренического спектра
Единственным лекарством, которое, как известно, эффективно снижает частоту и тяжесть галлюцинаций при расстройствах шизофренического спектра, являются антипсихотические препараты. До сих пор не было опубликовано клинических испытаний, в которых сравнивалась бы эффективность различных антипсихотических препаратов для единственного и конкретного показания галлюцинаций. Поэтому мы использовали данные Европейского исследования первого эпизода шизофрении (EUFEST), чтобы оценить потенциал 5 антипсихотических средств для уменьшения тяжести галлюцинаций.
Исследование EUFEST 1 включало 498 пациентов с первым психотическим эпизодом, которые были рандомизированы для получения галоперидола, оланзапина, амисульприда, кветиапина или зипразидона. Снижение общей тяжести симптомов было практически одинаковым во всех группах, примерно на 60% после 12 месяцев лечения, но наблюдались различия в частоте прекращения лечения, которая была выше для галоперидола и ниже для амисульприда и оланзапина. 1 Мы повторно проанализировали эти данные с помощью пункта P3 (тяжесть галлюцинаций) по шкале позитивных и негативных синдромов, 2 в качестве основного критерия исхода.
В исследование были включены все субъекты с исходной оценкой 3 или выше (указывающие, по крайней мере, на легкие галлюцинации) ( N = 362; 73% от общей выборки). Несмотря на то, что 54% пациентов прекратили лечение в течение 12 месяцев, объективные оценки параметров были получены при предположении, что они отсутствуют случайно. Среднее снижение тяжести галлюцинаций с 4,4 на исходном уровне, указывающее на выраженные или тяжелые галлюцинации, до среднего значения 2,5, указывающее на галлюцинации от минимальных до легких, было обнаружено через 4 недели.Выраженность галлюцинаций продолжала снижаться при длительном лечении до среднего значения около 1,5, что отражает наличие отсутствующих или минимальных галлюцинаций после 6 месяцев лечения (см.). Аналогичным образом, процент субъектов с хотя бы легким уровнем галлюцинаций сильно снизился со временем со 100% на исходном уровне до 8% после 12 месяцев лечения. Эти данные указывают на то, что галлюцинации у пациентов с психотическим расстройством довольно хорошо реагируют на лечение антипсихотиками, демонстрируя сильное уменьшение тяжести симптомов в течение первого месяца.
Среднее уменьшение тяжести галлюцинаций (пункт P3 шкалы положительных и отрицательных синдромов [PANSS]) у пациентов с первым эпизодом неаффективного психотического расстройства после 1, 3, 6, 9 и 12 месяцев приема антипсихотических препаратов.
Эти результаты должны воодушевить пациентов, страдающих галлюцинациями, и могут помочь им принять решение о начале и продолжении фармакотерапии. Мы исследовали различия в эффективности 5 антипсихотических средств, сравнивая соответствие модели, в которой среднее снижение галлюцинаций должно быть одинаковым для разных групп, с соответствием модели, в которой снижение галлюцинаций может быть разным для разных групп. .Результаты показали, что не было значительной разницы в эффективности галоперидола, оланзапина, зипразидона, кветиапина и амисульприда в их способности бороться с галлюцинациями (χ 2 (4) = 7,90, P = 0,095). Несмотря на то, что разница между группами не является значительной, мы сравнили крутизну кривых роста (показаны на), поскольку разницу между группами лечения можно было считать обнаружением тенденции. Это показало, что галоперидол в меньшей степени снижает галлюцинации по сравнению с другими антипсихотическими средствами.Наибольшая разница была обнаружена между галоперидолом и оланзапином (χ 2 (1) = 6,93, P = 0,008), что не является значимым после поправки Бонферрони для 15 сравнений, которые были сделаны (т.е. коэффициент ошибок, если .003). Поэтому этот вывод следует интерпретировать с осторожностью.
Что касается побочных эффектов, нейролептики можно условно разделить на те, которые преимущественно вызывают увеличение веса и седативный эффект (например, кветиапин, оланзапин и клозапин), и те, которые часто связаны с дистонией, паркинсонизмом и акатизией (т.е. все другие антипсихотические препараты. ).В рекомендациях группы по исследованию исходов пациентов не рекомендуется оланзапин или клозапин в качестве препаратов первого выбора из-за сильного увеличения веса, которое они могут вызвать. 3 Тем не менее, недавнее финское исследование показало, что использование этих двух нейролептиков было связано с более низкой частотой повторных госпитализаций, что предполагает лучшую эффективность и / или соблюдение режима лечения по сравнению с другими нейролептиками. 4
Если ремиссия не достигается с препаратом первого выбора, требуется относительно быстрое переключение.Точный момент такого перехода все еще обсуждается, но накопилось множество доказательств того, что антипсихотическим препаратам требуется совсем немного времени (порядка часов, а не дней или недель), чтобы проявить свой потенциал. 5 Это может означать, что переход может быть рассмотрен после 2 или 4 недель лечения. Второй нейролептик обычно выбирают из группы препаратов с другим рецепторным профилем, хотя прямых доказательств в поддержку этой стратегии мало. 3 Для тех пациентов, которые даже не реагируют на второй антипсихотический препарат, клозапин считается препаратом выбора.Знаковое исследование, проведенное Kane et al. 6 , продемонстрировало превосходную эффективность клозапина для подгруппы пациентов с лекарственной устойчивостью по сравнению с любым другим антипсихотическим средством, и это открытие постоянно повторяется. 7 Чтобы оптимизировать терапию клозапином, различные исследования оценили взаимосвязь между уровнями клозапина в крови и терапевтическим ответом. Уровни в крови выше 350–450 мкг / мл связаны с превосходными результатами лечения не только в отношении трудноизлечимых галлюцинаций, но и в отношении негативных симптомов, неорганизованного поведения и расстройства мышления. 7 Несмотря на эти уникальные качества, клозапину не удалось получить статус препарата первого или второго выбора из-за его редких, но потенциально серьезных побочных эффектов.
Поддерживающее лечение
В случае успеха пациентам с шизофренией следует назначать антипсихотические препараты в неизменной дозе в течение не менее 1 года. 3 Однако это не означает, что лечение следует прекратить, как только год закончится. Поскольку склонность к галлюцинациям в большей степени зависит от нашей генетической структуры, уязвимость к галлюцинациям сохраняется на всю жизнь.Следовательно, пока побочные эффекты терпимы, предпочтительно не прекращать прием лекарств, которые привели к первоначальному улучшению, даже после длительного периода без психоза.
Для предотвращения рецидивов можно использовать 2 стратегии: непрерывное поддерживающее лечение антипсихотическими препаратами или периодическое лечение, которое следует начинать при обнаружении любых признаков потенциального рецидива. В рандомизированном исследовании было обнаружено, что поддерживающее лечение более эффективно, чем целевое прерывистое лечение, в предотвращении рецидивов даже у стабильных пациентов после их первого года поддерживающего лечения. 8 Оптимальная доза для поддерживающего лечения была предметом серьезных дискуссий. В элегантном исследовании Wang et al. 9 рандомизировали 404 пациента с шизофренией в стадии ремиссии в 3 состояния: I. Первоначальная оптимальная терапевтическая доза продолжалась на протяжении всего исследования, II. Первоначальная оптимальная терапевтическая доза продолжалась в течение 4 недель, а затем снижалась до 50% и III. Первоначальная оптимальная терапевтическая доза продолжалась 6 месяцев, а затем снижалась до 50%. Через 1 год частота рецидивов составила 9.4% для группы I, 30,5% для группы II и 19,5% для группы III. Эти данные показывают, что снижение дозы на 50% увеличивает риск рецидива в 2–3 раза. Остается неясным, является ли снижение дозы менее чем на 50% столь же эффективным, как продолжение первоначальной дозы. Таким образом, имеющиеся данные свидетельствуют о том, что непрерывное поддерживающее лечение с использованием начальной дозы, используемой для ремиссии симптомов, обеспечивает наименьшую частоту рецидивов.
Депо лекарства
Поскольку рецидивы галлюцинаторных эпизодов чаще всего связаны с несоблюдением режима антипсихотического лечения, 10 инъекционные препараты длительного действия (так называемые «депо») представляют собой ценную альтернативу пероральным лекарствам.Исследования, сравнивающие пероральные нейролептики короткого действия и инъекционные нейролептики длительного действия, показали, что последние превосходят их с точки зрения предотвращения рецидивов и улучшения социального функционирования. 11 Параллельно с этим большое популяционное исследование показало, что при попарном сравнении между инъекциями депо и их эквивалентными пероральными препаратами риск повторной госпитализации для пациентов, получающих препараты депо, составляет примерно одну треть от риска для пациентов, принимающих пероральные препараты. . 4 Следовательно, препараты депо могут быть полезны для предотвращения рецидивов у многих пациентов и должны быть объяснены как вариант поддерживающего лечения для всех пациентов.
Плохой ответ на антипсихотические препараты
Хотя клозапин считается наиболее эффективным антипсихотическим средством для пациентов с рефрактерными галлюцинациями, не все пациенты могут достичь ремиссии даже при адекватном уровне клозапина в крови. 6 Лечение этих пациентов остается постоянной проблемой общественного здравоохранения, потому что они часто имеют низкое качество жизни. Для этих сверхрезистентных пациентов доступно несколько стратегий лечения, включая психотерапию, фармакологическое усиление, повторяющуюся ТМС (пТМС) и ЭСТ.В клинической практике клозапин часто дополняют литием, вальпроатом натрия, бензодиазепинами, селективными ингибиторами обратного захвата серотонина, ламотриджином, рисперидоном, галоперидолом или арипипразолом. В недавнем метаанализе количественно обобщены все рандомизированные контролируемые испытания (РКИ), включающие фармакологическое усиление клозапина. 12 Этот обзор включал 29 РКИ, в которых сообщалось о 15 различных стратегиях аугментации, назначенных в общей сложности 1066 пациентам. Лучшее улучшение общей тяжести симптомов — по сравнению с плацебо — было обнаружено для ламотриджина, сульпирида, циталопрама и глутаматергического агониста CX516.Однако оказалось, что превосходство ламотриджина и топирамата зависело от включения одного выброса, тогда как утверждение о превосходстве сульпирида, циталопрама и CX516 было основано на отдельных РКИ. Таким образом, мы должны сделать вывод, что стратегии фармакологического усиления в терапии клозапином (пока) не подтверждаются убедительными доказательствами из литературы.
Когнитивно-поведенческая терапия
CBT для слуховых вербальных галлюцинаций
Слуховые вербальные галлюцинации (AVH), возникающие в контексте психотических расстройств, можно охарактеризовать 5 специфическими аспектами: содержание голосов имеет личную значимость, голоса имеют большее или менее фиксированная идентичность, отношения с голосами имеют тенденцию быть интимными, переживание оказывает значительное влияние на жизнь пациента, и переживание имеет неотразимое ощущение реальности. 13 Все эти аспекты нацелены на CBT.
Применение КПТ основано на когнитивной модели слуховых галлюцинаций. 14 Классическая когнитивно-поведенческая модель зависит от способа оценки галлюцинаций. Оценки, которые имеют тенденцию усугублять тяжесть галлюцинаторных переживаний, преувеличивают их силу, характеризуют их как всемогущие и всеведущие, помещают их источник во внешний мир и наделяют их злонамеренными намерениями. CBT нацелена на способы оценки голосов.Это дает оценку в перспективе за счет совместного подхода, в котором другие возможные объяснения происхождения и значения голосов рассматриваются вместе с пациентом.
Поведенческая часть включает в себя тестирование альтернативных способов работы с конкретными ситуациями, а также попытки изменить отношение пациента к ним. Как только пациент начинает проявлять какие-либо признаки сомнения, пора поощрять поведенческие изменения, такие как ограничение времени, проводимого с голосом, восстановление повседневной рутины и попытка вернуть себе важные социальные роли, которые придают смысл и самореализацию. к жизни.Кроме того, меры безопасности должны быть нарушены, чтобы способствовать тому, чтобы любые ожидаемые катастрофические последствия не произошли.
КПТ имеет некоторые новые разработки, иногда называемые терапией третьей волны. Мы также обсудим тренировку сострадательного разума (CMT), методы визуализации, такие как соревновательная тренировка памяти (COMET), терапия принятия и приверженности (ACT), а также применение десенсибилизации и обработки движением глаз (EMDR) у людей с психозом и посттравматическим стрессом. расстройство (ПТСР).
Эффективность КПТ при галлюцинациях
Эффективность КПТ при галлюцинациях и других психотических симптомах хорошо документирована в нескольких метаанализах. Недавний метаанализ показал общие положительные эффекты для целевого симптома (33 исследования; величина эффекта 0,40), а также значимые эффекты для положительных симптомов (32 исследования), отрицательных симптомов (23 исследования), общего функционирования (15 исследований), настроения ( 13 исследований) и социальной тревожности (2 исследования) с величиной эффекта от 0.От 35 до 0,44. Хотя в 32 исследованиях сообщалось о значительном влиянии на положительные симптомы, только 26 были направлены на положительные симптомы. Одно исследование было направлено на снижение приверженности к командным галлюцинациям и сообщило о размере эффекта 1,1. 15 Групповая терапия, однако, не дала клинически значимых результатов. 16 Вовлечение членов семьи в когнитивное лечение галлюцинаций, с другой стороны, оказывается довольно эффективным, с долгосрочными результатами и величиной эффекта от 0.51 до 0,60. 17
Эффективность контентно-зависимой когнитивно-поведенческой терапии при галлюцинациях
Конкретное содержание слуховых галлюцинаций имеет последствия для эмоциональных реакций на них и может потребовать различных изменений в базовом протоколе лечения. Мы обсудим конкретные подходы к лечению командных галлюцинаций, унизительных голосов, критических голосов и голосов, связанных с травматическими переживаниями и посттравматическим стрессовым расстройством.
Командные галлюцинации.
Угрожающие голоса и командные галлюцинации могут представлять серьезную угрозу для пациента и его окружения.К счастью, многие пациенты сопротивляются опасным и агрессивным командам голосов, но некоторые подчиняются командам. Изменяя представления пациентов о силе их голоса, можно снизить риск того, что они будут подчиняться командным галлюцинациям. Троуэр и его коллеги 18 протестировали эффективность когнитивной терапии при командных галлюцинациях, рандомизировав 38 пациентов, которые недавно подчинялись голосовым командам и пострадали от последствий. Контрольным состоянием было обычное лечение, пациенты наблюдались через 6 и 12 месяцев.В группе когнитивной терапии авторы обнаружили значительное и значительное снижение послушного поведения с величиной эффекта 1,1 (Cohen’s d ). Улучшения были зарегистрированы в экспериментальной группе (но не в контрольной группе) в отношении силы, приписываемой голосам, ощущаемой потребности подчиняться и уровней сопутствующего дистресса и депрессии. Никаких изменений частоты, громкости и содержания голосов не зафиксировано. Различия оставались значительными через 12 месяцев наблюдения.
Унизительные голоса.
Некоторые голоса могут постоянно унижать пациента, говоря ему, что он неудачник, что никто не заботится о нем, что он некомпетентен или что ему лучше умереть. Пациенты, которые слышат такие унизительные голоса, также склонны чувствовать себя подавленными и беспомощными и задумываться о том, что они говорят. 19 Часто согласны с содержанием своих голосов. COMET основана на представлении о том, что терапия успешна, когда она изменяет иерархию соответствующих нейронных сетей и порядок, в котором эти сети активируются.Успешное лечение усиливает нейронные сети, несовместимые с так называемыми «негативными» сетями. Когда вместо этого «положительные» сети активируются снова и снова, они вполне могут подняться в иерархии сетей и превзойти отрицательные. COMET учит пациента заново переживать личные воспоминания, несовместимые с сообщениями доминирующих голосов. Применительно к галлюцинациям, COMET в первую очередь снижает депрессию со средней и большой величиной эффекта (Cohen’s d = 0.64). Этот эффект опосредован улучшением самооценки и принятием голосов. Влияние на шкалу слуховых галлюцинаций Психотических рейтинговых шкал (PSYRATS) было незначительным ( P = 0,197; Коэна d = 0,30), в то время как влияние на подшкалу когнитивной интерпретации, измеряющей оценку голосов, было значительным ( P = 0,009; коэффициент Коэна d = 0,63). 20
Критические голоса.
Критические голоса иногда разговаривают напрямую с пациентом, а иногда друг с другом, обсуждая пациента или сплетнича о нем, таким образом постоянно критикуя то, что пациенты делают или думают.CMT нацелен на стыд и самокритику, а также на последующую покорность и негативные эмоции. С помощью техники двух стульев можно опросить критикующий голос (или «внутреннего хулигана»), а затем сравнить критику с личными потребностями и переживаниями пациента. Пациента поощряют реагировать на себя с теплотой и состраданием, а не с критикой. Отчеты по сериям случаев многообещающие, 21 и рандомизированное контролируемое исследование.
Реперцептивные галлюцинации или галлюцинации, основанные на памяти.
От 11 до 52% людей с диагнозом шизофрения также страдают коморбидным посттравматическим стрессовым расстройством. 22 Виктимизация, особенно в контексте сексуальной травмы, приводит к 10-кратной вероятности развития галлюцинаций и других психотических симптомов. 23 Галлюцинации, которые испытывают эти пациенты, вероятно, лучше всего можно охарактеризовать как повторные переживания травмы. Процессы памяти, вероятно, опосредуют такие реперцептивные галлюцинации, тогда как командные галлюцинации могут быть преимущественно связаны с внутренними речевыми процессами. 24 Рецептивные галлюцинации можно эффективно лечить с помощью КПТ, воздействия и EMDR. Mueser и его коллеги 25 провели РКИ с КПТ и обнаружили величину эффекта 0,59 для уменьшения общей оценки симптомов. В открытом испытании с участием 20 пациентов 12 пациентов перестали соответствовать диагностическим критериям посттравматического стрессового расстройства после длительного воздействия. 26 В открытом испытании EMDR с участием 27 пациентов, величина внутригруппового эффекта составила 1,16 для общей оценки симптомов травмы (шкала, управляемая клиницистом), равная 0.85 для депрессии (Опросник депрессии Бека) и 0,79 для беспокойства (Опросник тревожности Бека). Восемь человек слышали голоса, и 5 из них перестали слышать голоса после EMDR. 22
Терапия принятия и приверженности
Еще один вид лечения — АКТ. Это третья волна когнитивно-поведенческой терапии и трансдиагностическая терапия, направленная (1) на принятие таких симптомов, как голоса, как ментальные феномены, (2) уменьшение интереса пациента к своим симптомам и (3) усиление приверженности важным реальным действиям. -жизненные цели и деятельность.РКИ Bach and Hayes 27 неожиданно обнаружило увеличение числа зарегистрированных галлюцинаций, но это было связано с 50% снижением частоты повторных госпитализаций по сравнению с обычным лечением.
ТМС для галлюцинаций при шизофрении
Что такое ТМС?
TMS — это метод, при котором через катушку пропускается сильный импульс электрического тока. Когда катушка помещается над черепом человека, это вызывает импульс магнитного поля в небольшой области мозга, деполяризуя местные нейроны на глубину до 2 см.Когда ТМС применяется повторно, считается, что он вызывает более длительные эффекты в результате долгосрочной потенциации или депрессии на нейрональном уровне. 28 TMS неинвазивен, имеет мало побочных эффектов и относительно безопасен. В прошлом эпилептические припадки возникали, когда rTMS применялась с относительно высокой частотой, в течение длительного времени или с высоким процентом индивидуального моторного порога. Однако с тех пор, как компания Wassermann 29 разработала специальные инструкции по безопасности, приступы стали чрезвычайно редкими.Описаны такие побочные эффекты, как головная боль, местный дискомфорт из-за прямой стимуляции мускулатуры лица и преходящие изменения слухового порога. Чтобы предотвратить последнее, во время лечения rTMS рекомендуется использовать беруши.
TMS для AVH
В 1999 году Hoffman и его коллеги 30 начали исследовать rTMS для лечения AVH. Когда спираль была направлена на левую височно-теменную кору, они смогли улучшить лекарственно-устойчивую АВГ.С тех пор было опубликовано больше исследований на эту тему, в основном — хотя и не исключительно — проведенных среди пациентов с диагнозом шизофрения. Результаты этих исследований были обобщены в 4 метаанализах, все из которых пришли к выводу, что рТМС оказывает умеренное или хорошее влияние на АВГ с величиной эффекта от 0,51 до 1,04. 31 — 34 Однако здесь может быть предостережение. Когда вводятся новые стратегии лечения, в первоначальных отчетах обычно указываются относительно небольшие размеры выборки и благоприятные результаты, тогда как небольшие исследования с отрицательными результатами, как правило, не публикуются.С увеличением количества исследований с большим размером выборки на более позднем этапе, как правило, публикуются и отрицательные результаты. В других областях исследований такие тенденции привели к уменьшению размера эффекта за год публикации. 35 Поскольку rTMS — относительно молодой метод лечения, будущие исследования могут показать менее благоприятные результаты, чем первоначальные. Поэтому неудивительно, что в нашем последнем метаанализе мы действительно обнаружили тенденцию к публикации более крупных исследований в последние годы, дающих отрицательные результаты. 36 Поэтому мы принимаем во внимание, что первоначально зарегистрированные положительные эффекты могут исчезнуть, когда будут опубликованы другие исследования с более крупными выборками пациентов. Тем не менее, нынешнее состояние доказательств позволяет нам рекомендовать низкочастотную rTMS, направленную на левую височно-теменную область, для лечения АВГ, хотя всегда в сочетании с современным фармакологическим лечением.
Альтернативные парадигмы TMS
Лишь в нескольких исследованиях изучались эффекты низкочастотной rTMS, нацеленной на другие области мозга, кроме левой височно-теменной коры.Lee и его коллеги 37 сообщили о снижении тяжести АВГ после рТМС, направленной на правую височно-теменную кору, что не было воспроизведено другими. rTMS, направленная на левую и правую височно-теменную кору 38 , и rTMS, направленную на очаги с максимальной галлюцинаторной активностью, как показала функциональная МРТ, 39 не превосходили фиктивное лечение. Кроме того, эффекты rTMS, примененные либо к области Брока, либо к левой верхней височной извилине, были равны эффектам фиктивного лечения. 39 Невозможно сделать однозначных выводов из-за небольшого количества исследований, но в настоящее время нет доказательств того, что другие места, кроме левой височно-теменной коры, являются подходящими вариантами для лечения слуховых вербальных галлюцинаций с помощью rTMS.
В большинстве исследований rTMS применялась с частотой 1 Гц. Но высокочастотная rTMS также изучалась как вариант лечения AVH, давая сильный клинический ответ с частотой 20 герц. Однако выборка пациентов была небольшой, и в нее не было включено никаких контрольных условий, что также исключает какие-либо твердые выводы относительно этого типа лечения. 40 Недавнее исследование группы Утрехта оценило стимуляцию 20 Гц и стимуляцию 1 Гц в двойном слепом сравнении головы к голове и не обнаружило различий между двумя группами лечения (De Weijer, AD, Meijering, А.Л., Блумендаал М. и др., Неопубликованные данные). В РКИ эффекты низкочастотной rTMS, которым предшествовали 5 минут rTMS с частотой 6 Гц (прайминг), сравнивали с низкочастотной rTMS, и снова не было выявлено различий между двумя условиями (Slotema, CW, Blom, JD. , Де Вейер, А.D., et al., Неопубликованные данные). В двух отчетах описывалось облегчение хронических трудноизлечимых слуховых галлюцинаций после двусторонней и непрерывной ТМС с тета-всплесками соответственно. 41 , 42 Однако до того, как станут доступны какие-либо крупные ложно-контролируемые РКИ с благоприятными результатами, мы не сможем рекомендовать высокочастотную стимуляцию или стимуляцию тета-всплеска для лечения АВГ.
Большинство исследований проводилось с помощью катушки в форме восьмерки.Н-катушки, имеющие форму шлема, предназначены для максимального увеличения электрического тока, индуцируемого в глубоких тканях мозга, благодаря их способности суммировать отдельные магнитные поля, проецируемые в череп из нескольких точек по его периферии. В открытом исследовании 8 пациентов лечили rTMS глубокого мозга с использованием такой H-спирали, что привело к значительному снижению тяжести AVH. 43 Однако в этом исследовании также отсутствовала контрольная группа. Как следствие, его результаты необходимо воспроизвести в рандомизированных плацебо-контролируемых двойных слепых исследованиях, прежде чем можно будет сделать какие-либо выводы.
Электросудорожная терапия галлюцинаций при шизофрении
Другая стратегия усиления при лечении трудноизлечимых галлюцинаций, возникающих в контексте психоза, — электросудорожная терапия (ЭСТ). Введенная в качестве метода лечения с многообещающими результатами в 1930-х годах и впоследствии отвергнутая в 1970-х годах, ЭСТ в настоящее время является хорошо зарекомендовавшим себя методом психиатрического лечения. Тем не менее, он продолжает оставаться наиболее стигматизируемым терапевтическим средством в психиатрии, хотя при ограниченном числе показаний (особенно при кататонии и тяжелой депрессии) он может быть чрезвычайно эффективным и потенциально спасающим жизнь.
Что такое ECT?
Во время ЭСТ электрический ток на короткое время проходит через мозг через электроды, прикрепленные к коже черепа, чтобы вызвать генерализованный припадок. ЭСТ проводится под общим наркозом; миорелаксанты вводятся для предотвращения спазмов тела. Электроды ECT могут быть размещены с обеих сторон головы (двустороннее размещение) или только с одной стороны (одностороннее размещение). Одностороннее размещение обычно проводится над недоминантной половиной мозга с целью уменьшения когнитивных побочных эффектов.Однако двустороннее размещение электродов дает более быстрое улучшение. Сила тока, необходимая для того, чтобы вызвать приступ (так называемый порог припадка), может сильно различаться у разных людей и может увеличиваться в процессе лечения. Когнитивные нарушения, особенно проблемы с памятью, могут возникнуть сразу после введения ЭСТ, а также после него. Тем не менее, уровень функционирования до лечения обычно достигается в течение первых месяцев после лечения. 44
Хотя ЭСТ используется в клинической практике с 1930-х годов, до сих пор нет общепринятой гипотезы, объясняющей механизм ее действия.В моделях на крысах ЭСТ (в отличие от антидепрессантов) может вызывать прорастание мшистых волокон, и появляется все больше доказательств того, что он влияет на нейротрофические факторы мозга, способные вызывать нейропролиферацию. 45
ЭСТ при галлюцинациях
Нет единства в том, следует ли считать стойкие галлюцинации при психозе действительным показанием для ЭСТ. Недавно Национальный институт клинического совершенства (NICE) пришел к выводу, что «текущее состояние доказательств не позволяет рекомендовать общее использование ЭСТ для лечения шизофрении.” 46 Понятно, что лишь небольшое количество исследований оценивали эффекты ЭСТ в двойном слепом мнимо-контролируемом дизайне. Тариан и Адамс 47 опубликовали систематический метаанализ двойных слепых рандомизированных исследований, сравнивающих ЭСТ и антипсихотические препараты с фиктивными и медикаментозными. Они включили 10 РКИ с 392 пациентами. Относительный риск клинического улучшения составил 0,78 в пользу реальной ЭСТ, что является важным выводом.
Однако следует отметить, что ни одно из вышеупомянутых исследований не предоставило каких-либо подробностей конкретно о реакции галлюцинаций на ЭСТ.Как следствие, зарегистрированное клиническое улучшение во всех этих исследованиях не обязательно связано с уменьшением тяжести психоза. Фактически, мы не смогли найти ни одного исследования, демонстрирующего конкретное облегчение галлюцинаций при лекарственно-устойчивой шизофрении, вызванной ЭСТ. Как следствие, мы должны сделать вывод, что ЭСТ в качестве дополнения к антипсихотическим препаратам способна улучшить клинический статус некоторых пациентов с лекарственно-устойчивым психозом, но это может быть связано с другими симптомами (настроение, двигательная отсталость, возбуждение и кататония). чем основные психотические симптомы.Эффект ЭСТ на галлюцинации как таковой пока неясен и вполне может быть незначительным.
Выводы
Галлюцинации у людей с диагнозом шизофрения обычно лечатся антипсихотическими препаратами. Антипсихотические препараты способны вызвать быстрое уменьшение тяжести галлюцинаций, и только 8% пациентов с первым эпизодом продолжают испытывать легкие, средние или тяжелые галлюцинации, когда они продолжают лечение в соответствии с предписаниями в течение 1 года. Оланзапин, сульприд зипразидон и кветиапин, по-видимому, одинаково эффективны против галлюцинаций, но галоперидол не может быть препаратом первого выбора.Если препарат первого выбора не обеспечивает адекватного уменьшения симптомов, вероятно, лучше всего перейти на другой антипсихотический препарат на относительно ранней стадии (например, через 2–4 недели). Клозапин, дозированный для повышения уровня в крови выше 350–450 мкг / мл, является препаратом выбора для пациентов, устойчивых к 2 другим антипсихотическим средствам. Для предотвращения рецидива следует продолжать прием того же препарата, который вызывал ремиссию, предпочтительно в той же дозе. Для всех пациентов с шизофренией следует рассмотреть возможность применения депо-препаратов, поскольку среди лиц с таким диагнозом часто наблюдается несоблюдение режима лечения, равно как и вероятность рецидива.
КПТ может применяться в качестве дополнения к антипсихотическим препаратам для всех психотических пациентов, испытывающих галлюцинации. Успех когнитивно-поведенческой терапии зависит от снижения катастрофических оценок, что снижает одновременное беспокойство и дистресс. КПТ учит пациента игнорировать голоса и сосредотачиваться на планах и целях на будущее, которые повысят качество их жизни. Однако следует отметить, что КПТ обычно не снижает частоту галлюцинаций.
TMS, с другой стороны, действительно способен снизить частоту и тяжесть слуховых галлюцинаций.Несколько метаанализов выявили значительно лучшее уменьшение симптомов при применении низкочастотной rTMS к левой височно-теменной области (по сравнению с плацебо) с лишь временными и легкими побочными эффектами. Тем не менее, недавно были опубликованы более крупные исследования с более низким размером эффекта, и будущие метаанализы могут оказаться не в состоянии воспроизвести положительные основные эффекты, о которых сообщалось ранее. Как следствие, ТМС в настоящее время имеет статус потенциально полезного метода лечения слуховых галлюцинаций, но только в сочетании с современными антипсихотическими препаратами.
В нескольких руководствах электросудорожная терапия упоминается как последнее средство лечения резистентных к лечению психозов у пациентов с шизофренией. Хотя несколько двойных слепых исследований с фиктивным контролем показали улучшение общей тяжести симптомов по сравнению с фиктивным лечением, конкретное снижение тяжести галлюцинаций на групповом уровне никогда не описывалось.
Лечение галлюцинаций при других заболеваниях
Галлюцинации возникают в контексте множества различных расстройств и синдромов.Таким образом, выбор конкретного вида лечения зависит не только от типа галлюцинации и ее последствий для повседневного функционирования, но и от основного заболевания. Однако может быть трудно определить, что является основным расстройством, поскольку галлюцинации, например, при пограничных расстройствах личности, психотической депрессии 48 или височной эпилепсии 49 могут быть неотличимы от шизофренических галлюцинаций на феноменологическом уровне. Сопутствующие симптомы, такие как приступы эпилепсии, двигательные симптомы паркинсонизма, потеря зрения или слуха, являются наиболее надежными якорями для дифференциальной диагностики. 50 Некоторые люди, у которых галлюцинации случаются спорадически, могут быть обеспокоены тем, что их переживания являются признаком психического заболевания, и их не беспокоят сами галлюцинации. Для других бремя галлюцинаций не может перевесить побочные эффекты лечения. Как следствие, лечение может потребоваться не во всех случаях. В этом абзаце мы обсудим несколько расстройств, которые часто сопровождаются галлюцинациями, а также конкретные варианты лечения.
Галлюцинации и другие психотические симптомы являются обычным явлением у пациентов с болезнью Паркинсона (БП), с показателями распространенности в течение всей жизни до 80%. 51 При деменции с тельцами Леви, заболевании, тесно связанном с БП, эти цифры еще выше, особенно при зрительных галлюцинациях. Слуховые галлюцинации присутствуют до 20%. 52 Галлюцинации могут иметь существенные психосоциальные эффекты и исторически являются основной причиной помещения пациентов в дома престарелых. 53 Патофизиология психоза при БП и деменции с тельцами Леви включает сложное взаимодействие внешних и связанных с заболеванием факторов, включая центральную дофаминергическую гиперактивность и дисбаланс дофаминергической и холинергической нейротрансмиссии, дисфункцию зрительных путей, нарушения сна и бодрствования ствола мозга. регуляция сновидений и нарушение концентрации внимания. 53 Однако самым важным внешним фактором являются лекарства. Лечение галлюцинаций при БП включает стратегии преодоления, инициированные пациентом, сокращение приема противопаркинсонических препаратов, усиление терапии низкими дозами атипичных нейролептиков и, возможно, ингибиторами холинэстеразы.Eng и Welty 54 провели обзор 13 исследований нейролептического лечения пациентов с БП, все с участием клозапина и кветиапина. Они пришли к выводу, что пациентам с БП может быть полезна длительная терапия клозапином, тогда как результаты исследований кветиапина были противоречивыми. Различные открытые исследования и одно двойное слепое плацебо-контролируемое исследование с участием 188 пациентов с галлюцинацией БП подтверждают эффективность ривастигмина. Таким образом, хотя использование ингибиторов холинэстеразы, особенно ривастигмина, представляется многообещающим методом лечения галлюцинаций при БП, исследования, основанные на фактических данных, поддерживают только использование клозапина. 54
При болезни Альцгеймера (БА) появление психоза в 30–50% случаев имеет серьезные последствия как для пациентов, так и для лиц, осуществляющих уход, 55 , особенно потому, что оптимальный тип лечения все еще не определен. Вмешательства, оптимизирующие факторы окружающей среды и межличностные отношения, следует предпринимать во всех случаях, хотя их общая эффективность и применимость не совсем ясны. Ингибиторы холинэстеразы, такие как донепезил, могут оказывать положительное влияние на галлюцинации, при этом проявляя относительно мягкий профиль побочных эффектов. 56 Аналогичным образом было показано, что мемантин более эффективен, чем лечение плацебо, не вызывая каких-либо тревожных побочных эффектов. В исследование «Клинические испытания антипсихотических средств эффективности вмешательства — болезнь Альцгеймера» (CATIE-AD) был включен 421 амбулаторный пациент нашей эры с психозом, возбужденным и / или агрессивным поведением. Пациенты были рандомизированы для получения маскированной терапии с гибкими дозами оланзапина, кветиапина, рисперидона или плацебо на срок до 36 недель. Что касается воздействия на психотические симптомы, рисперидон оказался лучше двух других препаратов и плацебо. 57 Хотя антипсихотические препараты могут оказывать положительное влияние на галлюцинации при деменции, в нескольких отчетах содержатся предупреждения о повышенном риске заболеваемости и даже смерти, связанного с их применением у пожилых пациентов. Как следствие, настоятельно рекомендуется не рассматривать антипсихотические препараты как препараты первого выбора для лечения психотических симптомов при деменции. Экстрапирамидные симптомы и аритмии, вызванные удлинением интервала QTc, являются хорошо известными осложнениями при использовании обычных антипсихотических средств, в то время как цереброваскулярные события, по-видимому, чаще возникают в связи с атипичными, а также традиционными нейролептиками по сравнению с лечением плацебо.Тем не менее, испытание этих агентов может быть показано, когда тяжесть симптомов чрезвычайно велика или когда симптомы не поддаются лечению другими типами лекарств или нефармакологическим вмешательствам.
Делирий — это острый психоневрологический синдром, по определению связанный с органическим заболеванием, который характеризуется психотическими симптомами, такими как галлюцинации и бред в присутствии пониженного внимания, флуктуации сознания и других когнитивных дисфункций. Это очень часто встречается у пациентов, госпитализированных в отделения интенсивной терапии, с зарегистрированной поперечной частотой 32% и выраженной ассоциацией с плохим прогнозом и повышенной смертностью. 58 Единственное причинное лечение делирия — улучшение соматического здоровья. Симптоматическое лечение галлюцинаций и других симптомов делирия должно начинаться с мер, направленных на улучшение циркадного ритма и ориентации пациента. Фармакологическое лечение предпочтительно должно включать галоперидол или оланзапин в соответствии с последними рекомендациями NICE. 46 Хотя бензодиазепины широко применяются для лечения делирия, они рекомендуются только при белой горячке (т. Е. При алкогольном делирии).Применение ингибиторов холинэстеразы не рекомендуется, что продемонстрировало РКИ с ривастигмином у пациентов с делирием, поступивших в отделение интенсивной терапии. Это исследование было прекращено на ранней стадии из-за значительно более высокой смертности и увеличения продолжительности делирия по сравнению с контрольной группой. 59
Зарегистрированная перекрестная частота галлюцинаций и других психотических симптомов при эпилепсии составляет 3,3%, а при височной эпилепсии достигает 14%. 60 Галлюцинации могут возникать незадолго до (аура), во время (иктал) или после эпилептического припадка, но часто возникают независимо от двигательных припадков.Иктальный галлюциноз считается относительно редким. Постиктальные галлюцинации составляют около 25% галлюцинаторных эпизодов у больных эпилепсией. Поскольку пост- и интериктальные психотические эпизоды напоминают эпизоды у пациентов с диагнозом шизофрения, их также называют «шизофреноподобными психозами эпилепсии». Лечение иктальных, а также пост- и интериктальных галлюцинаций должно в первую очередь заключаться в минимизации приема любых лекарств, способных опосредовать эти симптомы. Различные противоэпилептические препараты, такие как фенобарбитал, зонисамид, леветирацетам и габапентин, известны своей способностью вызывать галлюцинации. 62 В таких случаях снижение дозы или переход на другой противоэпилептический препарат может привести к относительно быстрому прекращению галлюцинаций. Когда количество противоэпилептических препаратов не может быть сокращено или обменять на них невозможно, или когда такое вмешательство не дает результата, следующим терапевтическим шагом является лечение антипсихотиками. Клозапина и хлорпромазина следует избегать из-за их эпилептогенных свойств. 61 Нейролептики, такие как кветиапин, рисперидон и галоперидол, обычно хорошо переносятся.
Пациенты с нарушениями зрения могут испытывать сложные зрительные галлюцинации, состояние, известное как синдром Шарля Бонне. Точно так же у людей с прогрессирующей потерей слуха могут развиваться слуховые галлюцинации, состоящие из музыки, голосов или других звуков. Считается, что такие галлюцинации на самом деле являются феноменом высвобождения из-за деафферентации зрительных или слуховых ассоциативных областей коры головного мозга, процесса, способного вызвать так называемые «фантомные восприятия». 62 Когнитивные дефекты и социальная изоляция могут выступать в качестве дополнительных факторов риска.Галлюцинации высвобождения обычно поражают пожилых людей; женщины чаще, чем мужчины. Пациенты, которые осознают свою нереалистичную природу, как правило, менее серьезно страдают от них, хотя они все еще могут быть обеспокоены страхом неминуемого безумия. Уверенность и объяснение того, что видения или слуховые ощущения не предполагают какого-либо психического заболевания, могут иметь мощный терапевтический эффект. 63 Дальнейшие терапевтические меры не всегда необходимы, потому что высвобождающие галлюцинации могут прекратиться либо спонтанно, либо после прекращения социальной изоляции.Если это оправдано и возможно, лечение первого выбора — это восстановление зрения или слуха, например, путем проведения операции по удалению катаракты, очистки наружного прохода или использования слуховых аппаратов. Кроме того, можно рассмотреть оптимизацию визуальных или слуховых стимулов. Когда подобные вмешательства не приносят успеха, можно рассмотреть фармакологическое лечение, хотя плюсы не всегда перевешивают минусы побочных эффектов. Сообщалось, что антипсихотические, противоэпилептические и ингибиторы холинэстеразы эффективны в отчетах о случаях и в открытых сериях случаев.В настоящее время нет рандомизированных исследований эффективности этих типов лекарств у пациентов с высвобождающими галлюцинациями. Если фармакологическое лечение считается необходимым, низкие дозы кветиапина или ламотриджина могут быть хорошим выбором, поскольку они обычно хорошо переносятся пожилыми людьми. 63 rTMS также применялась к этому типу высвобождающих галлюцинаций в слуховой области, но результаты неубедительны. 64
Финансирование
Эта работа была поддержана двумя грантами доктора Соммера: Клиническая стипендия NWO / ZonMW (Голландская научно-исследовательская организация), номер 40-00703-97-270 и NWO / ZonMW Innovation Impulse (VIDI) номер 017 .106.301.
Благодарности
Авторы заявили об отсутствии конфликта интересов в отношении предмета исследования.
Ссылки
1. Кан Р.С., Флейшхакер В.В., Ботер Х. и др. Эффективность антипсихотических препаратов при первом эпизоде шизофрении и шизофрениформном расстройстве: открытое рандомизированное клиническое исследование. Ланцет. 2008. 29: 1085–1097. [PubMed] [Google Scholar] 2. Kay SR, Fiszbein A, Opler LA. Шкала позитивных и негативных синдромов (PANNS) для шизофрении.Шизофр Бык. 1987. 13: 261–276. [PubMed] [Google Scholar] 3. Бьюкенен Р.В., Крейенбуль Дж., Келли Д.Л. и др. Группа исследования исходов пациентов с шизофренией (ПОРТ). Рекомендации и краткие заключения по психофармакологическому лечению шизофрении ПОРТ 2009 г. Шизофр Бык. 2010; 36: 71–93. [Бесплатная статья PMC] [PubMed] [Google Scholar] 4. Тиихонен Дж., Хаукка Дж., Тейлор М. и др. Общенациональное когортное исследование пероральных и депо нейролептиков после первой госпитализации по поводу шизофрении. Am J Psychiatry. 2011; 168: 603–609.[PubMed] [Google Scholar] 5. Агид О, Ремингтон Г, Капур С, Аренович Т, Зипурский РБ. Раннее применение клозапина при первом эпизоде психоза с плохой реакцией. J Clin Psychopharmacol. 2007. 27: 369–373. [PubMed] [Google Scholar] 6. Кейн Дж., Хонигфельд Дж., Зингер Дж., Мельцер Х. Клозапин для лечения устойчивых шизофреников. Двойное слепое сравнение с хлорпромазином. Arch Gen Psychiatry. 1988. 5: 789–796. [PubMed] [Google Scholar] 7. Макэвой JP. Риски и преимущества различных типов инъекционных нейролептиков длительного действия.J Clin Psychiatry. 2006; 67 (приложение 5): 15–18. [PubMed] [Google Scholar] 8. Gaebel W, Riesbeck M, Wölwer W и др. Профилактика рецидивов при поддержании первого эпизода шизофрении по сравнению с прерывистым медикаментозным лечением с ранним вмешательством на продроме: результаты рандомизированного контролируемого исследования в рамках немецкой исследовательской сети по шизофрении. J Clin Psychiatry. 2011; 72: 205–218. [PubMed] [Google Scholar] 9. Ван CY, Xiang YT, Cai ZJ и др. Поддерживающая терапия рисперидоном у исследователей шизофрении (RMTS).Поддерживающая терапия рисперидоном при шизофрении: рандомизированное контролируемое исследование. Am J Psychiatry. 2010. 167: 676–685. [PubMed] [Google Scholar] 10. Пател М.Х., де Зойса Н., Бернадт М., Дэвид А.С. Поперечное исследование взглядов пациентов на соблюдение режима приема антипсихотических препаратов: депо по сравнению с пероральным. J Clin Psychiatry. 2008; 69: 1548–1556. [PubMed] [Google Scholar] 11. Leucht C, Heres S, Kane JM, Kissling W, Davis JM, Leucht S. Пероральные антипсихотические препараты против депо при шизофрении — критический систематический обзор и метаанализ рандомизированных долгосрочных исследований.Schizophr Res. 2011; 127: 83–92. [PubMed] [Google Scholar] 12. Sommer IE, Begemann MJ, Temmerman A, Leucht S. Стратегии фармакологического увеличения для пациентов с шизофренией с недостаточным ответом на клозапин: количественный обзор литературы. [опубликовано в Интернете перед печатью 21 марта 2011 г.] Шизофр Булл. DOI: 10.1093 / schbul / sbr004. [Бесплатная статья PMC] [PubMed] [Google Scholar] 13. Биван В. К определению «слышания голосов»: феноменологический подход. Психоз. 2011; 3: 63–73. [Google Scholar] 14.Чедвик П., Берчвуд М. Всемогущество голосов. Когнитивный подход к слуховым галлюцинациям. Br J Psychiatry. 1994; 164: 190–201. [PubMed] [Google Scholar] 15. Wykes T, Steel C, Everitt B, Tarrier N. Когнитивно-поведенческая терапия шизофрении: размеры эффекта, клинические модели и методологическая строгость. Шизофр Бык. 2008. 34: 523–537. [Бесплатная статья PMC] [PubMed] [Google Scholar] 16. Уайкс Т., Хейворд П., Томас Н. и др. Каковы эффекты групповой когнитивно-поведенческой терапии на голоса? Рандомизированное контрольное испытание.Schizophr Res. 2005; 77: 201–210. [PubMed] [Google Scholar] 17. Jenner JA, Nienhuis FJ, van de Willige G, Wiersma D. «Улавливание» голосов пациентов с шизофренией может надолго уменьшить стойкие слуховые галлюцинации и их бремя: 18-месячный результат рандомизированного контролируемого исследования. Может J Психиатрия. 2006. 51: 169–177. [PubMed] [Google Scholar] 18. Trower P, Birchwood M, Meaden A, Byrne S, Nelson A, Ross K. Когнитивная терапия командных галлюцинаций: рандомизированное контролируемое испытание. Br J Psychiatry. 2004. 184: 312–320.[PubMed] [Google Scholar] 19. Badcock JC, Paulik G, Maybery MT. Роль регуляции эмоций в слуховых галлюцинациях. Psychiatry Res. 2011; 185: 303–308. [PubMed] [Google Scholar] 20. Ван дер Гааг М., ван Остерхоут Б., Даалман К., Соммер И., Коррелбум К. Первоначальная оценка эффектов тренировки конкурентной памяти (COMET) на депрессию у пациентов с шизофренией и стойкими слуховыми вербальными галлюцинациями: рандомизированное контролируемое исследование. Br J Clin Psychol. В прессе [PubMed] [Google Scholar] 21.Мэйхью С.Л., Гилберт П. Тренировка сострадательного разума с людьми, которые слышат злобные голоса: отчет из серии случаев. Clin Psychol Psychother. 2008. 15: 113–138. [PubMed] [Google Scholar] 22. Ван ден Берг Д.П., Ван дер Гааг М. Лечение психозов с помощью EMDR: пилотное исследование. J Behav Ther Exp Psychiatry. В прессе [PubMed] [Google Scholar] 23. Беббингтон П., Йонас С., Койперс Э. и др. Сексуальное насилие и психоз в детстве: данные перекрестного национального психиатрического обследования в Англии. Br J Psychiatry.2011; 199: 29–37. [PubMed] [Google Scholar] 24. Джонс СР. Нужны ли нам несколько моделей слуховых вербальных галлюцинаций? Изучение феноменологического соответствия когнитивных и неврологических моделей. Шизофр Бык. 2010; 36: 566–575. [Бесплатная статья PMC] [PubMed] [Google Scholar] 25. Муэзер К.Т., Розенберг С.Д., Се Х. и др. Рандомизированное контролируемое исследование когнитивно-поведенческой терапии посттравматического стрессового расстройства при тяжелом психическом заболевании. J Консультируйтесь с Clin Psychol. 2008. 76: 259–271. [Бесплатная статья PMC] [PubMed] [Google Scholar] 26.Frueh BC, Grubaugh AL, Cusack KJ, et al. Когнитивно-поведенческое лечение посттравматического стрессового расстройства у взрослых с шизофренией или шизоаффективным расстройством на основе воздействия: пилотное исследование. J Беспокойство. 2009. 23: 665–675. [Бесплатная статья PMC] [PubMed] [Google Scholar] 27. Бах П., Хейс СК. Использование терапии принятия и приверженности для предотвращения повторной госпитализации психотических пациентов: рандомизированное контролируемое исследование. J Консультируйтесь с Clin Psychol. 2002; 70: 1129–1139. [PubMed] [Google Scholar] 28. Зибнер HR, Ротвелл Дж. Транскраниальная магнитная стимуляция: новый взгляд на репрезентативную кортикальную пластичность.Exp Brain Res. 2003. 148: 1–16. [PubMed] [Google Scholar] 29. Вассерманн Э.М. Риск и безопасность повторяющейся транскраниальной магнитной стимуляции: отчет и предлагаемые рекомендации Международного семинара по безопасности повторяющейся транскраниальной магнитной стимуляции, 5-7 июня 1996 г. Electroencephalogr Clin Neurophysiol. 1996; 108: 1–16. [PubMed] [Google Scholar] 30. Хоффман Р.Э., Бутрос Н.Н., Берман Р.М. и др. Транскраниальная магнитная стимуляция левой височно-теменной коры у трех пациентов, сообщающих о галлюцинированных «голосах». Биологическая психиатрия.1999. 46: 130–132. [PubMed] [Google Scholar] 31. Алеман А., Соммер МЭК, Кан Р.С. Эффективность медленной повторяющейся транскраниальной магнитной стимуляции в лечении устойчивых слуховых галлюцинаций при шизофрении: метаанализ. J Clin Psychiatry. 2007. 68: 416–421. [PubMed] [Google Scholar] 32. Freitas C, Fregni F, Pascual-Leone A. Мета-анализ эффектов повторяющейся транскраниальной магнитной стимуляции (rTMS) на отрицательные и положительные симптомы шизофрении. Schizophr Res. 2009; 108: 11–24. [Бесплатная статья PMC] [PubMed] [Google Scholar] 33.Slotema CW, Блом Дж.Д., Хук Х.В., Соммер IEC. Следует ли нам расширить набор методов психиатрического лечения, включив в него повторяющуюся транскраниальную магнитную стимуляцию? Метаанализ эффективности пТМС при психических расстройствах. J Clin Psychiatry. 2010. 71: 873–884. [PubMed] [Google Scholar] 34. Транулис С., Сепери А.А., Галиновский А., Стип Е. Следует ли лечить слуховые галлюцинации с помощью повторяющейся транскраниальной магнитной стимуляции? Метаанализ. Может J Психиатрия. 2008. 53: 577–586. [PubMed] [Google Scholar] 35.Emerson GB, Warme WJ, Wolf FM и др. Проверка наличия систематической ошибки положительного результата в экспертной оценке: рандомизированное контролируемое исследование. Arch Intern Med. 2010; 170: 1934–1939. [PubMed] [Google Scholar] 36. Slotema CW, Блом Дж. Д., Де Вейер А. Д. и др. Может ли низкочастотная повторяющаяся транскраниальная магнитная стимуляция действительно облегчить резистентные к лекарствам слуховые вербальные галлюцинации? Отрицательные результаты большого рандомизированного контролируемого исследования. Биол Психиатрия. 2011; 69: 450–456. [PubMed] [Google Scholar] 37. Ли С.Х., Ким В., Чунг Ю.С. и др.Двойное слепое исследование показало, что двухнедельная ежедневная повторяющаяся ТМС над левой или правой височно-теменной корой уменьшает симптомы у пациентов с шизофренией, у которых возникают невосприимчивые к лечению слуховые галлюцинации. Neurosci Lett. 2005; 376: 177–181. [PubMed] [Google Scholar] 38. Веркаммен А., Кнегтеринг Х., Брюггеман Р. и др. Эффекты двусторонней повторяющейся транскраниальной магнитной стимуляции на устойчивые к лечению слухово-вербальные галлюцинации при шизофрении: рандомизированное контролируемое исследование.Schizophr Res. 2009. 114: 172–179. [PubMed] [Google Scholar] 39. Schönfeldt-Lecuona C, Grön G, Walter H и др. Стереотаксическая rTMS для лечения слуховых галлюцинаций при шизофрении. Нейроотчет. 2004. 15: 1669–1673. [PubMed] [Google Scholar] 40. Montagne-Larmurier A, Etard O, Razafimandimby A, Morello R, Dollfus S. Двухдневное лечение слуховых галлюцинаций с помощью высокочастотной rTMS под контролем церебральной визуализации: пилотное исследование с последующим 6-месячным наблюдением. Schizophr Res. 2009. 113: 77–83. [PubMed] [Google Scholar] 41.Eberle M-C, Wildgruber D, Wasserka B, Fallgatter AJ, Plewnia C. Избавление от хронических трудноизлечимых слуховых галлюцинаций после длительной двусторонней стимуляции тета-выброса. Am J Psychiatry. 2010; 167: 1410. [PubMed] [Google Scholar] 42. Poulet E, Brunelin J, Ben Makhlouf W., D’Amato T, Saoud M. Отчет о случае cTBS для лечения слуховых галлюцинаций у пациента с шизофренией. Мозговая стимуляция. 2009. 2: 118–119. [PubMed] [Google Scholar] 43. Розенберг О., Рот И., Котлер М., Занген А., Даннон П. Глубокая транскраниальная магнитная стимуляция для лечения слуховых галлюцинаций: предварительное открытое исследование.Энн Джен Психиатрия. 2011; 10: 3. [Бесплатная статья PMC] [PubMed] [Google Scholar] 44. Семковская М, Маклафлин ДМ. Объективные когнитивные способности, связанные с электросудорожной терапией депрессии: систематический обзор и метаанализ. Биол Психиатрия. 2010. 68: 568–577. [PubMed] [Google Scholar] 45. Grønli O, Stensland GØ, Wynn R, Olstad R. Нейротрофические факторы в сыворотке после ЭСТ: пилотное исследование. World J Biol Psychiatry. 2009; 10: 295–301. [PubMed] [Google Scholar] 46. Янг Дж., Мурти Л., Вестби М., Акунн А., О’Махони Р. Группа разработки рекомендаций.Диагностика, профилактика и лечение делирия: краткое изложение руководства NICE. Бр Мед Дж. 2010; 341: c3704. [PubMed] [Google Scholar] 47. Тариан П., Адамс CE. Электросудорожная терапия шизофрении. Кокрановская база данных Syst Rev.2005; 18: CD000076. [PubMed] [Google Scholar] 48. Slotema CW, Daalman K, Blom JD, Diederen KM, Hoek HW, Sommer IEC. Слуховые вербальные галлюцинации у пациентов с пограничным расстройством личности аналогичны галлюцинациям при шизофрении. Psychol Med. В прессе [PubMed] [Google Scholar] 49.Korsnes MS, Hugdahl K, Nygård M, Bjørnaes H. Исследование слуховых галлюцинаций у пациентов с эпилепсией с помощью фМРТ. Эпилепсия. 2010. 51: 610–617. [PubMed] [Google Scholar] 50. Соммер И. Е., Купс С., Блом Дж. Д.. Сравнение слуховых галлюцинаций при различных расстройствах и синдромах. Нейропсихиатрия. 2012; 2: 1–12. [Google Scholar] 51. Форсаа Э. Б., Ларсен Дж. П., Вентцель-Ларсен Т. и др. 12-летнее популяционное исследование психоза при болезни Паркинсона. Arch Neurol. 2010; 67: 996–1001. [PubMed] [Google Scholar] 52.Фенелон Г., Алвес Г. Эпидемиология психоза при болезни Паркинсона. J Neurol Sci. 2010; 15: 12–17. [PubMed] [Google Scholar] 53. Дидерих Н.Дж., Фенелон Г., Стеббинс Г., Гетц К.Г. Галлюцинации при болезни Паркинсона. Nat Rev Neurol. 2009. 5: 331–342. [PubMed] [Google Scholar] 54. Eng ML, Welty TE. Лечение галлюцинаций и психозов при болезни Паркинсона. Am J Geriatr Pharmacother. 2010. 8: 316–330. [PubMed] [Google Scholar] 55. Spalletta G, Musicco M, Padovani A и др. Психоневрологические симптомы и синдромы в большой когорте недавно диагностированных нелеченных пациентов с болезнью Альцгеймера.Am J Гериатр Психиатрия. 2010; 18: 1026–1035. [PubMed] [Google Scholar] 56. Винн ZJ, Каммингс JL. Терапия ингибиторами холинэстеразы и психоневрологические проявления болезни Альцгеймера. Демент Гериатр Cogn Disord. 2004. 17: 100–108. [PubMed] [Google Scholar] 57. Сульцер Д.Л., Дэвис С.М., Тариот П.Н. и др. Ответы клинических симптомов на атипичные антипсихотические препараты при болезни Альцгеймера: результаты фазы 1 исследования эффективности CATIE-AD. Am J Psychiatry. 2008. 165: 844–854. [Бесплатная статья PMC] [PubMed] [Google Scholar] 58.Саллух Дж. И., Соареш М., Телес Дж. М. и др. Decca (Эпидемиология делирия в интенсивной терапии), Исследовательская группа Эпидемиология делирия в интенсивной терапии (DECCA): международное исследование. Критическая помощь. 2010; 14: R210. [Бесплатная статья PMC] [PubMed] [Google Scholar] 59. Ван Эйк М.М., Роуз К.С., Хонинг М.Л. и др. Влияние ривастигмина в качестве дополнения к обычному уходу с галоперидолом на продолжительность делирия и смертность у пациентов в критическом состоянии: многоцентровое двойное слепое плацебо-контролируемое рандомизированное исследование. Ланцет. 2010; 376: 1829–1837.[PubMed] [Google Scholar] 60. Торта Р., Келлер Р. Поведенческие, психотические и тревожные расстройства при эпилепсии: этиология, клинические особенности и терапевтические последствия. Эпилепсия. 1999; 40 (приложение 10): S2–20. [PubMed] [Google Scholar] 61. Альпер KR, Барри JJ, Балабанов AJ. Лечение психозов, агрессии и раздражительности у больных эпилепсией. Эпилепсия. 2002; 3: 13–18. [PubMed] [Google Scholar] 62. Менон Г.Дж., Рахман И., Менон С.Дж., Даттон Г.Н. Сложные зрительные галлюцинации у слабовидящих: синдром Шарля Бонне.Surv Ophthalmol. 2003. 48: 58–72. [PubMed] [Google Scholar] 63. РЦ Россом, Ректор Т.С., Ледерле Ф.А., Дискен М.В. Связаны ли все обычно назначаемые нейролептики с большей смертностью у пожилых мужчин-ветеранов с деменцией? J Am Geriatr Soc. 2010. 58: 1027–1034. [PubMed] [Google Scholar] 64. Мэн З., Лю С., Чжэн Ю., Филлипс Дж. С.. Повторяющаяся транскраниальная магнитная стимуляция при звоне в ушах. Кокрановская база данных Syst Rev.2011; (10) CD007946. [PubMed] [Google Scholar]Лечение галлюцинаций при расстройствах шизофренического спектра
Schizophr Bull.2012 июл; 38 (4): 704–714.
Iris EC Sommer
1 Отделение неврологии, отделение психиатрии, Университетский медицинский центр Утрехта и Институт неврологии им. Рудольфа Магнуса, Университетский медицинский центр Утрехта, PO Box 85500, 3508 GA, Утрехт, Нидерланды
Christina W. Slotema
2 Parnassia Bavo Group, Гаага, Нидерланды
Зафирис Дж. Даскалакис
3 Кафедра психиатрии, Университет Торонто, Торонто, Канада
4 Центр наркологии и психического здоровья, Торонто, Канада
Эске М.Derks
1 Отделение неврологии, отделение психиатрии, Университетский медицинский центр Утрехта и Институт неврологии Рудольфа Магнуса, Университетский медицинский центр Утрехта, PO Box 85500, 3508 GA, Утрехт, Нидерланды
Ян Дирк Блом
2 Парнасия Bavo Group, Гаага, Нидерланды
5 Кафедра психиатрии, Университет Гронингена, Гронинген, Нидерланды
Марк ван дер Гааг
2 Parnassia Bavo Group, Гаага, Нидерланды
6 Университет VU и Институт медицинских исследований EMGO +, Университет VU, Амстердам, Нидерланды
1 Отделение неврологии, отделение психиатрии, Университетский медицинский центр Утрехта и Институт неврологии им. Рудольфа Магнуса, Университетский медицинский центр Утрехта, а / я 85500, 3508 GA, Утрехт, Нидерланды
2 Parnassia Bavo Group, Гаага, Нидерланды ds
3 Департамент психиатрии, Университет Торонто, Торонто, Канада
4 Центр наркологии и психического здоровья, Торонто, Канада
5 Департамент психиатрии, Университет Гронингена, Гронинген, Нидерланды
6 Университет VU и Институт исследований в области здравоохранения и здравоохранения EMGO +, Университет VU, Амстердам, Нидерланды
* Кому следует направлять корреспонденцию; тел: 31-88-75-56365, факс: 31-88-75-56543, электронная почта: пер[email protected] Авторские права © Автор, 2012. Опубликовано Oxford University Press от имени Центра психиатрических исследований Мэриленда. Все права защищены. За разрешениями обращайтесь по электронной почте: [email protected]. Эту статью цитировали в других статьях PMC.Abstract
В этой статье рассматривается лечение галлюцинаций при шизофрении. Первый вариант лечения галлюцинаций при шизофрении — это антипсихотические препараты, которые могут вызвать быстрое уменьшение степени тяжести.Только 8% пациентов с первым эпизодом болезни все еще испытывают легкие или умеренные галлюцинации после продолжения приема лекарств в течение 1 года. Оланзапин, амисульприд, зипразидон и кветиапин одинаково эффективны против галлюцинаций, но галоперидол может быть немного хуже. Если препарат первого выбора не дает адекватного улучшения, вероятно, лучше всего поменять лечение через 2–4 недели лечения. Клозапин — препарат выбора для пациентов, устойчивых к 2 антипсихотическим препаратам. Для максимального эффекта уровень в крови должен быть выше 350–450 мкг / мл.Для предотвращения рецидива прием лекарства следует продолжать в той же дозе. Всем пациентам следует рассмотреть возможность применения депо-препаратов, поскольку наблюдается высокий уровень несоблюдения режима лечения. Когнитивно-поведенческая терапия (КПТ) может применяться как дополнение к антипсихотическим препаратам. Успех когнитивно-поведенческой терапии зависит от снижения катастрофических оценок, тем самым уменьшая одновременное беспокойство и дистресс. КПТ направлена на снижение эмоционального стресса, связанного со слуховыми галлюцинациями, и разрабатывает новые стратегии выживания.Транскраниальная магнитная стимуляция (ТМС) способна снизить частоту и тяжесть слуховых галлюцинаций. Несколько метаанализов выявили значительно лучшее уменьшение симптомов при низкочастотной повторяющейся ТМС по сравнению с плацебо. Следовательно, в настоящее время ТМС имеет статус потенциально полезного метода лечения слуховых галлюцинаций, но только в сочетании с современными антипсихотическими препаратами. Электросудорожная терапия (ЭСТ) считается крайней мерой при резистентном к лечению психозе.Хотя несколько исследований показали клиническое улучшение, конкретного снижения тяжести галлюцинаций так и не было продемонстрировано.
Ключевые слова: антипсихотические препараты, когнитивная, поведенческая терапия, электросудорожная терапия, фармакотерапия, шизофрения, транскраниальная магнитная стимуляция
Введение
Шизофрения может сопровождаться галлюцинациями в любой из сенсорных модальностей. В 70% случаев они носят слуховой характер, а в 50% случаев в какой-то момент также возникают зрительные галлюцинации.Другие виды галлюцинаций встречаются реже. Но независимо от сенсорной модальности, в которой они испытываются, галлюцинации могут быть таким бременем, что требуют квалифицированного лечения. Лечение обычно состоит из психообразования, приема лекарств, психосоциальных вмешательств, психотерапии и в некоторых случаях транскраниальной магнитной стимуляции (ТМС) или электросудорожной терапии (ЭСТ).
В данной статье основное внимание будет уделено лекарствам, когнитивно-поведенческой терапии (КПТ), ТМС и ЭСТ. Мы обобщим имеющуюся литературу и предложим рекомендации по лечению галлюцинаций при шизофрении.
Фармакологическое лечение галлюцинаций при расстройствах шизофренического спектра
Единственным лекарством, которое, как известно, эффективно снижает частоту и тяжесть галлюцинаций при расстройствах шизофренического спектра, являются антипсихотические препараты. До сих пор не было опубликовано клинических испытаний, в которых сравнивалась бы эффективность различных антипсихотических препаратов для единственного и конкретного показания галлюцинаций. Поэтому мы использовали данные Европейского исследования первого эпизода шизофрении (EUFEST), чтобы оценить потенциал 5 антипсихотических средств для уменьшения тяжести галлюцинаций.
Исследование EUFEST 1 включало 498 пациентов с первым психотическим эпизодом, которые были рандомизированы для получения галоперидола, оланзапина, амисульприда, кветиапина или зипразидона. Снижение общей тяжести симптомов было практически одинаковым во всех группах, примерно на 60% после 12 месяцев лечения, но наблюдались различия в частоте прекращения лечения, которая была выше для галоперидола и ниже для амисульприда и оланзапина. 1 Мы повторно проанализировали эти данные с помощью пункта P3 (тяжесть галлюцинаций) по шкале позитивных и негативных синдромов, 2 в качестве основного критерия исхода.
В исследование были включены все субъекты с исходной оценкой 3 или выше (указывающие, по крайней мере, на легкие галлюцинации) ( N = 362; 73% от общей выборки). Несмотря на то, что 54% пациентов прекратили лечение в течение 12 месяцев, объективные оценки параметров были получены при предположении, что они отсутствуют случайно. Среднее снижение тяжести галлюцинаций с 4,4 на исходном уровне, указывающее на выраженные или тяжелые галлюцинации, до среднего значения 2,5, указывающее на галлюцинации от минимальных до легких, было обнаружено через 4 недели.Выраженность галлюцинаций продолжала снижаться при длительном лечении до среднего значения около 1,5, что отражает наличие отсутствующих или минимальных галлюцинаций после 6 месяцев лечения (см.). Аналогичным образом, процент субъектов с хотя бы легким уровнем галлюцинаций сильно снизился со временем со 100% на исходном уровне до 8% после 12 месяцев лечения. Эти данные указывают на то, что галлюцинации у пациентов с психотическим расстройством довольно хорошо реагируют на лечение антипсихотиками, демонстрируя сильное уменьшение тяжести симптомов в течение первого месяца.
Среднее уменьшение тяжести галлюцинаций (пункт P3 шкалы положительных и отрицательных синдромов [PANSS]) у пациентов с первым эпизодом неаффективного психотического расстройства после 1, 3, 6, 9 и 12 месяцев приема антипсихотических препаратов.
Эти результаты должны воодушевить пациентов, страдающих галлюцинациями, и могут помочь им принять решение о начале и продолжении фармакотерапии. Мы исследовали различия в эффективности 5 антипсихотических средств, сравнивая соответствие модели, в которой среднее снижение галлюцинаций должно быть одинаковым для разных групп, с соответствием модели, в которой снижение галлюцинаций может быть разным для разных групп. .Результаты показали, что не было значительной разницы в эффективности галоперидола, оланзапина, зипразидона, кветиапина и амисульприда в их способности бороться с галлюцинациями (χ 2 (4) = 7,90, P = 0,095). Несмотря на то, что разница между группами не является значительной, мы сравнили крутизну кривых роста (показаны на), поскольку разницу между группами лечения можно было считать обнаружением тенденции. Это показало, что галоперидол в меньшей степени снижает галлюцинации по сравнению с другими антипсихотическими средствами.Наибольшая разница была обнаружена между галоперидолом и оланзапином (χ 2 (1) = 6,93, P = 0,008), что не является значимым после поправки Бонферрони для 15 сравнений, которые были сделаны (т.е. коэффициент ошибок, если .003). Поэтому этот вывод следует интерпретировать с осторожностью.
Что касается побочных эффектов, нейролептики можно условно разделить на те, которые преимущественно вызывают увеличение веса и седативный эффект (например, кветиапин, оланзапин и клозапин), и те, которые часто связаны с дистонией, паркинсонизмом и акатизией (т.е. все другие антипсихотические препараты. ).В рекомендациях группы по исследованию исходов пациентов не рекомендуется оланзапин или клозапин в качестве препаратов первого выбора из-за сильного увеличения веса, которое они могут вызвать. 3 Тем не менее, недавнее финское исследование показало, что использование этих двух нейролептиков было связано с более низкой частотой повторных госпитализаций, что предполагает лучшую эффективность и / или соблюдение режима лечения по сравнению с другими нейролептиками. 4
Если ремиссия не достигается с препаратом первого выбора, требуется относительно быстрое переключение.Точный момент такого перехода все еще обсуждается, но накопилось множество доказательств того, что антипсихотическим препаратам требуется совсем немного времени (порядка часов, а не дней или недель), чтобы проявить свой потенциал. 5 Это может означать, что переход может быть рассмотрен после 2 или 4 недель лечения. Второй нейролептик обычно выбирают из группы препаратов с другим рецепторным профилем, хотя прямых доказательств в поддержку этой стратегии мало. 3 Для тех пациентов, которые даже не реагируют на второй антипсихотический препарат, клозапин считается препаратом выбора.Знаковое исследование, проведенное Kane et al. 6 , продемонстрировало превосходную эффективность клозапина для подгруппы пациентов с лекарственной устойчивостью по сравнению с любым другим антипсихотическим средством, и это открытие постоянно повторяется. 7 Чтобы оптимизировать терапию клозапином, различные исследования оценили взаимосвязь между уровнями клозапина в крови и терапевтическим ответом. Уровни в крови выше 350–450 мкг / мл связаны с превосходными результатами лечения не только в отношении трудноизлечимых галлюцинаций, но и в отношении негативных симптомов, неорганизованного поведения и расстройства мышления. 7 Несмотря на эти уникальные качества, клозапину не удалось получить статус препарата первого или второго выбора из-за его редких, но потенциально серьезных побочных эффектов.
Поддерживающее лечение
В случае успеха пациентам с шизофренией следует назначать антипсихотические препараты в неизменной дозе в течение не менее 1 года. 3 Однако это не означает, что лечение следует прекратить, как только год закончится. Поскольку склонность к галлюцинациям в большей степени зависит от нашей генетической структуры, уязвимость к галлюцинациям сохраняется на всю жизнь.Следовательно, пока побочные эффекты терпимы, предпочтительно не прекращать прием лекарств, которые привели к первоначальному улучшению, даже после длительного периода без психоза.
Для предотвращения рецидивов можно использовать 2 стратегии: непрерывное поддерживающее лечение антипсихотическими препаратами или периодическое лечение, которое следует начинать при обнаружении любых признаков потенциального рецидива. В рандомизированном исследовании было обнаружено, что поддерживающее лечение более эффективно, чем целевое прерывистое лечение, в предотвращении рецидивов даже у стабильных пациентов после их первого года поддерживающего лечения. 8 Оптимальная доза для поддерживающего лечения была предметом серьезных дискуссий. В элегантном исследовании Wang et al. 9 рандомизировали 404 пациента с шизофренией в стадии ремиссии в 3 состояния: I. Первоначальная оптимальная терапевтическая доза продолжалась на протяжении всего исследования, II. Первоначальная оптимальная терапевтическая доза продолжалась в течение 4 недель, а затем снижалась до 50% и III. Первоначальная оптимальная терапевтическая доза продолжалась 6 месяцев, а затем снижалась до 50%. Через 1 год частота рецидивов составила 9.4% для группы I, 30,5% для группы II и 19,5% для группы III. Эти данные показывают, что снижение дозы на 50% увеличивает риск рецидива в 2–3 раза. Остается неясным, является ли снижение дозы менее чем на 50% столь же эффективным, как продолжение первоначальной дозы. Таким образом, имеющиеся данные свидетельствуют о том, что непрерывное поддерживающее лечение с использованием начальной дозы, используемой для ремиссии симптомов, обеспечивает наименьшую частоту рецидивов.
Депо лекарства
Поскольку рецидивы галлюцинаторных эпизодов чаще всего связаны с несоблюдением режима антипсихотического лечения, 10 инъекционные препараты длительного действия (так называемые «депо») представляют собой ценную альтернативу пероральным лекарствам.Исследования, сравнивающие пероральные нейролептики короткого действия и инъекционные нейролептики длительного действия, показали, что последние превосходят их с точки зрения предотвращения рецидивов и улучшения социального функционирования. 11 Параллельно с этим большое популяционное исследование показало, что при попарном сравнении между инъекциями депо и их эквивалентными пероральными препаратами риск повторной госпитализации для пациентов, получающих препараты депо, составляет примерно одну треть от риска для пациентов, принимающих пероральные препараты. . 4 Следовательно, препараты депо могут быть полезны для предотвращения рецидивов у многих пациентов и должны быть объяснены как вариант поддерживающего лечения для всех пациентов.
Плохой ответ на антипсихотические препараты
Хотя клозапин считается наиболее эффективным антипсихотическим средством для пациентов с рефрактерными галлюцинациями, не все пациенты могут достичь ремиссии даже при адекватном уровне клозапина в крови. 6 Лечение этих пациентов остается постоянной проблемой общественного здравоохранения, потому что они часто имеют низкое качество жизни. Для этих сверхрезистентных пациентов доступно несколько стратегий лечения, включая психотерапию, фармакологическое усиление, повторяющуюся ТМС (пТМС) и ЭСТ.В клинической практике клозапин часто дополняют литием, вальпроатом натрия, бензодиазепинами, селективными ингибиторами обратного захвата серотонина, ламотриджином, рисперидоном, галоперидолом или арипипразолом. В недавнем метаанализе количественно обобщены все рандомизированные контролируемые испытания (РКИ), включающие фармакологическое усиление клозапина. 12 Этот обзор включал 29 РКИ, в которых сообщалось о 15 различных стратегиях аугментации, назначенных в общей сложности 1066 пациентам. Лучшее улучшение общей тяжести симптомов — по сравнению с плацебо — было обнаружено для ламотриджина, сульпирида, циталопрама и глутаматергического агониста CX516.Однако оказалось, что превосходство ламотриджина и топирамата зависело от включения одного выброса, тогда как утверждение о превосходстве сульпирида, циталопрама и CX516 было основано на отдельных РКИ. Таким образом, мы должны сделать вывод, что стратегии фармакологического усиления в терапии клозапином (пока) не подтверждаются убедительными доказательствами из литературы.
Когнитивно-поведенческая терапия
CBT для слуховых вербальных галлюцинаций
Слуховые вербальные галлюцинации (AVH), возникающие в контексте психотических расстройств, можно охарактеризовать 5 специфическими аспектами: содержание голосов имеет личную значимость, голоса имеют большее или менее фиксированная идентичность, отношения с голосами имеют тенденцию быть интимными, переживание оказывает значительное влияние на жизнь пациента, и переживание имеет неотразимое ощущение реальности. 13 Все эти аспекты нацелены на CBT.
Применение КПТ основано на когнитивной модели слуховых галлюцинаций. 14 Классическая когнитивно-поведенческая модель зависит от способа оценки галлюцинаций. Оценки, которые имеют тенденцию усугублять тяжесть галлюцинаторных переживаний, преувеличивают их силу, характеризуют их как всемогущие и всеведущие, помещают их источник во внешний мир и наделяют их злонамеренными намерениями. CBT нацелена на способы оценки голосов.Это дает оценку в перспективе за счет совместного подхода, в котором другие возможные объяснения происхождения и значения голосов рассматриваются вместе с пациентом.
Поведенческая часть включает в себя тестирование альтернативных способов работы с конкретными ситуациями, а также попытки изменить отношение пациента к ним. Как только пациент начинает проявлять какие-либо признаки сомнения, пора поощрять поведенческие изменения, такие как ограничение времени, проводимого с голосом, восстановление повседневной рутины и попытка вернуть себе важные социальные роли, которые придают смысл и самореализацию. к жизни.Кроме того, меры безопасности должны быть нарушены, чтобы способствовать тому, чтобы любые ожидаемые катастрофические последствия не произошли.
КПТ имеет некоторые новые разработки, иногда называемые терапией третьей волны. Мы также обсудим тренировку сострадательного разума (CMT), методы визуализации, такие как соревновательная тренировка памяти (COMET), терапия принятия и приверженности (ACT), а также применение десенсибилизации и обработки движением глаз (EMDR) у людей с психозом и посттравматическим стрессом. расстройство (ПТСР).
Эффективность КПТ при галлюцинациях
Эффективность КПТ при галлюцинациях и других психотических симптомах хорошо документирована в нескольких метаанализах. Недавний метаанализ показал общие положительные эффекты для целевого симптома (33 исследования; величина эффекта 0,40), а также значимые эффекты для положительных симптомов (32 исследования), отрицательных симптомов (23 исследования), общего функционирования (15 исследований), настроения ( 13 исследований) и социальной тревожности (2 исследования) с величиной эффекта от 0.От 35 до 0,44. Хотя в 32 исследованиях сообщалось о значительном влиянии на положительные симптомы, только 26 были направлены на положительные симптомы. Одно исследование было направлено на снижение приверженности к командным галлюцинациям и сообщило о размере эффекта 1,1. 15 Групповая терапия, однако, не дала клинически значимых результатов. 16 Вовлечение членов семьи в когнитивное лечение галлюцинаций, с другой стороны, оказывается довольно эффективным, с долгосрочными результатами и величиной эффекта от 0.51 до 0,60. 17
Эффективность контентно-зависимой когнитивно-поведенческой терапии при галлюцинациях
Конкретное содержание слуховых галлюцинаций имеет последствия для эмоциональных реакций на них и может потребовать различных изменений в базовом протоколе лечения. Мы обсудим конкретные подходы к лечению командных галлюцинаций, унизительных голосов, критических голосов и голосов, связанных с травматическими переживаниями и посттравматическим стрессовым расстройством.
Командные галлюцинации.
Угрожающие голоса и командные галлюцинации могут представлять серьезную угрозу для пациента и его окружения.К счастью, многие пациенты сопротивляются опасным и агрессивным командам голосов, но некоторые подчиняются командам. Изменяя представления пациентов о силе их голоса, можно снизить риск того, что они будут подчиняться командным галлюцинациям. Троуэр и его коллеги 18 протестировали эффективность когнитивной терапии при командных галлюцинациях, рандомизировав 38 пациентов, которые недавно подчинялись голосовым командам и пострадали от последствий. Контрольным состоянием было обычное лечение, пациенты наблюдались через 6 и 12 месяцев.В группе когнитивной терапии авторы обнаружили значительное и значительное снижение послушного поведения с величиной эффекта 1,1 (Cohen’s d ). Улучшения были зарегистрированы в экспериментальной группе (но не в контрольной группе) в отношении силы, приписываемой голосам, ощущаемой потребности подчиняться и уровней сопутствующего дистресса и депрессии. Никаких изменений частоты, громкости и содержания голосов не зафиксировано. Различия оставались значительными через 12 месяцев наблюдения.
Унизительные голоса.
Некоторые голоса могут постоянно унижать пациента, говоря ему, что он неудачник, что никто не заботится о нем, что он некомпетентен или что ему лучше умереть. Пациенты, которые слышат такие унизительные голоса, также склонны чувствовать себя подавленными и беспомощными и задумываться о том, что они говорят. 19 Часто согласны с содержанием своих голосов. COMET основана на представлении о том, что терапия успешна, когда она изменяет иерархию соответствующих нейронных сетей и порядок, в котором эти сети активируются.Успешное лечение усиливает нейронные сети, несовместимые с так называемыми «негативными» сетями. Когда вместо этого «положительные» сети активируются снова и снова, они вполне могут подняться в иерархии сетей и превзойти отрицательные. COMET учит пациента заново переживать личные воспоминания, несовместимые с сообщениями доминирующих голосов. Применительно к галлюцинациям, COMET в первую очередь снижает депрессию со средней и большой величиной эффекта (Cohen’s d = 0.64). Этот эффект опосредован улучшением самооценки и принятием голосов. Влияние на шкалу слуховых галлюцинаций Психотических рейтинговых шкал (PSYRATS) было незначительным ( P = 0,197; Коэна d = 0,30), в то время как влияние на подшкалу когнитивной интерпретации, измеряющей оценку голосов, было значительным ( P = 0,009; коэффициент Коэна d = 0,63). 20
Критические голоса.
Критические голоса иногда разговаривают напрямую с пациентом, а иногда друг с другом, обсуждая пациента или сплетнича о нем, таким образом постоянно критикуя то, что пациенты делают или думают.CMT нацелен на стыд и самокритику, а также на последующую покорность и негативные эмоции. С помощью техники двух стульев можно опросить критикующий голос (или «внутреннего хулигана»), а затем сравнить критику с личными потребностями и переживаниями пациента. Пациента поощряют реагировать на себя с теплотой и состраданием, а не с критикой. Отчеты по сериям случаев многообещающие, 21 и рандомизированное контролируемое исследование.
Реперцептивные галлюцинации или галлюцинации, основанные на памяти.
От 11 до 52% людей с диагнозом шизофрения также страдают коморбидным посттравматическим стрессовым расстройством. 22 Виктимизация, особенно в контексте сексуальной травмы, приводит к 10-кратной вероятности развития галлюцинаций и других психотических симптомов. 23 Галлюцинации, которые испытывают эти пациенты, вероятно, лучше всего можно охарактеризовать как повторные переживания травмы. Процессы памяти, вероятно, опосредуют такие реперцептивные галлюцинации, тогда как командные галлюцинации могут быть преимущественно связаны с внутренними речевыми процессами. 24 Рецептивные галлюцинации можно эффективно лечить с помощью КПТ, воздействия и EMDR. Mueser и его коллеги 25 провели РКИ с КПТ и обнаружили величину эффекта 0,59 для уменьшения общей оценки симптомов. В открытом испытании с участием 20 пациентов 12 пациентов перестали соответствовать диагностическим критериям посттравматического стрессового расстройства после длительного воздействия. 26 В открытом испытании EMDR с участием 27 пациентов, величина внутригруппового эффекта составила 1,16 для общей оценки симптомов травмы (шкала, управляемая клиницистом), равная 0.85 для депрессии (Опросник депрессии Бека) и 0,79 для беспокойства (Опросник тревожности Бека). Восемь человек слышали голоса, и 5 из них перестали слышать голоса после EMDR. 22
Терапия принятия и приверженности
Еще один вид лечения — АКТ. Это третья волна когнитивно-поведенческой терапии и трансдиагностическая терапия, направленная (1) на принятие таких симптомов, как голоса, как ментальные феномены, (2) уменьшение интереса пациента к своим симптомам и (3) усиление приверженности важным реальным действиям. -жизненные цели и деятельность.РКИ Bach and Hayes 27 неожиданно обнаружило увеличение числа зарегистрированных галлюцинаций, но это было связано с 50% снижением частоты повторных госпитализаций по сравнению с обычным лечением.
ТМС для галлюцинаций при шизофрении
Что такое ТМС?
TMS — это метод, при котором через катушку пропускается сильный импульс электрического тока. Когда катушка помещается над черепом человека, это вызывает импульс магнитного поля в небольшой области мозга, деполяризуя местные нейроны на глубину до 2 см.Когда ТМС применяется повторно, считается, что он вызывает более длительные эффекты в результате долгосрочной потенциации или депрессии на нейрональном уровне. 28 TMS неинвазивен, имеет мало побочных эффектов и относительно безопасен. В прошлом эпилептические припадки возникали, когда rTMS применялась с относительно высокой частотой, в течение длительного времени или с высоким процентом индивидуального моторного порога. Однако с тех пор, как компания Wassermann 29 разработала специальные инструкции по безопасности, приступы стали чрезвычайно редкими.Описаны такие побочные эффекты, как головная боль, местный дискомфорт из-за прямой стимуляции мускулатуры лица и преходящие изменения слухового порога. Чтобы предотвратить последнее, во время лечения rTMS рекомендуется использовать беруши.
TMS для AVH
В 1999 году Hoffman и его коллеги 30 начали исследовать rTMS для лечения AVH. Когда спираль была направлена на левую височно-теменную кору, они смогли улучшить лекарственно-устойчивую АВГ.С тех пор было опубликовано больше исследований на эту тему, в основном — хотя и не исключительно — проведенных среди пациентов с диагнозом шизофрения. Результаты этих исследований были обобщены в 4 метаанализах, все из которых пришли к выводу, что рТМС оказывает умеренное или хорошее влияние на АВГ с величиной эффекта от 0,51 до 1,04. 31 — 34 Однако здесь может быть предостережение. Когда вводятся новые стратегии лечения, в первоначальных отчетах обычно указываются относительно небольшие размеры выборки и благоприятные результаты, тогда как небольшие исследования с отрицательными результатами, как правило, не публикуются.С увеличением количества исследований с большим размером выборки на более позднем этапе, как правило, публикуются и отрицательные результаты. В других областях исследований такие тенденции привели к уменьшению размера эффекта за год публикации. 35 Поскольку rTMS — относительно молодой метод лечения, будущие исследования могут показать менее благоприятные результаты, чем первоначальные. Поэтому неудивительно, что в нашем последнем метаанализе мы действительно обнаружили тенденцию к публикации более крупных исследований в последние годы, дающих отрицательные результаты. 36 Поэтому мы принимаем во внимание, что первоначально зарегистрированные положительные эффекты могут исчезнуть, когда будут опубликованы другие исследования с более крупными выборками пациентов. Тем не менее, нынешнее состояние доказательств позволяет нам рекомендовать низкочастотную rTMS, направленную на левую височно-теменную область, для лечения АВГ, хотя всегда в сочетании с современным фармакологическим лечением.
Альтернативные парадигмы TMS
Лишь в нескольких исследованиях изучались эффекты низкочастотной rTMS, нацеленной на другие области мозга, кроме левой височно-теменной коры.Lee и его коллеги 37 сообщили о снижении тяжести АВГ после рТМС, направленной на правую височно-теменную кору, что не было воспроизведено другими. rTMS, направленная на левую и правую височно-теменную кору 38 , и rTMS, направленную на очаги с максимальной галлюцинаторной активностью, как показала функциональная МРТ, 39 не превосходили фиктивное лечение. Кроме того, эффекты rTMS, примененные либо к области Брока, либо к левой верхней височной извилине, были равны эффектам фиктивного лечения. 39 Невозможно сделать однозначных выводов из-за небольшого количества исследований, но в настоящее время нет доказательств того, что другие места, кроме левой височно-теменной коры, являются подходящими вариантами для лечения слуховых вербальных галлюцинаций с помощью rTMS.
В большинстве исследований rTMS применялась с частотой 1 Гц. Но высокочастотная rTMS также изучалась как вариант лечения AVH, давая сильный клинический ответ с частотой 20 герц. Однако выборка пациентов была небольшой, и в нее не было включено никаких контрольных условий, что также исключает какие-либо твердые выводы относительно этого типа лечения. 40 Недавнее исследование группы Утрехта оценило стимуляцию 20 Гц и стимуляцию 1 Гц в двойном слепом сравнении головы к голове и не обнаружило различий между двумя группами лечения (De Weijer, AD, Meijering, А.Л., Блумендаал М. и др., Неопубликованные данные). В РКИ эффекты низкочастотной rTMS, которым предшествовали 5 минут rTMS с частотой 6 Гц (прайминг), сравнивали с низкочастотной rTMS, и снова не было выявлено различий между двумя условиями (Slotema, CW, Blom, JD. , Де Вейер, А.D., et al., Неопубликованные данные). В двух отчетах описывалось облегчение хронических трудноизлечимых слуховых галлюцинаций после двусторонней и непрерывной ТМС с тета-всплесками соответственно. 41 , 42 Однако до того, как станут доступны какие-либо крупные ложно-контролируемые РКИ с благоприятными результатами, мы не сможем рекомендовать высокочастотную стимуляцию или стимуляцию тета-всплеска для лечения АВГ.
Большинство исследований проводилось с помощью катушки в форме восьмерки.Н-катушки, имеющие форму шлема, предназначены для максимального увеличения электрического тока, индуцируемого в глубоких тканях мозга, благодаря их способности суммировать отдельные магнитные поля, проецируемые в череп из нескольких точек по его периферии. В открытом исследовании 8 пациентов лечили rTMS глубокого мозга с использованием такой H-спирали, что привело к значительному снижению тяжести AVH. 43 Однако в этом исследовании также отсутствовала контрольная группа. Как следствие, его результаты необходимо воспроизвести в рандомизированных плацебо-контролируемых двойных слепых исследованиях, прежде чем можно будет сделать какие-либо выводы.
Электросудорожная терапия галлюцинаций при шизофрении
Другая стратегия усиления при лечении трудноизлечимых галлюцинаций, возникающих в контексте психоза, — электросудорожная терапия (ЭСТ). Введенная в качестве метода лечения с многообещающими результатами в 1930-х годах и впоследствии отвергнутая в 1970-х годах, ЭСТ в настоящее время является хорошо зарекомендовавшим себя методом психиатрического лечения. Тем не менее, он продолжает оставаться наиболее стигматизируемым терапевтическим средством в психиатрии, хотя при ограниченном числе показаний (особенно при кататонии и тяжелой депрессии) он может быть чрезвычайно эффективным и потенциально спасающим жизнь.
Что такое ECT?
Во время ЭСТ электрический ток на короткое время проходит через мозг через электроды, прикрепленные к коже черепа, чтобы вызвать генерализованный припадок. ЭСТ проводится под общим наркозом; миорелаксанты вводятся для предотвращения спазмов тела. Электроды ECT могут быть размещены с обеих сторон головы (двустороннее размещение) или только с одной стороны (одностороннее размещение). Одностороннее размещение обычно проводится над недоминантной половиной мозга с целью уменьшения когнитивных побочных эффектов.Однако двустороннее размещение электродов дает более быстрое улучшение. Сила тока, необходимая для того, чтобы вызвать приступ (так называемый порог припадка), может сильно различаться у разных людей и может увеличиваться в процессе лечения. Когнитивные нарушения, особенно проблемы с памятью, могут возникнуть сразу после введения ЭСТ, а также после него. Тем не менее, уровень функционирования до лечения обычно достигается в течение первых месяцев после лечения. 44
Хотя ЭСТ используется в клинической практике с 1930-х годов, до сих пор нет общепринятой гипотезы, объясняющей механизм ее действия.В моделях на крысах ЭСТ (в отличие от антидепрессантов) может вызывать прорастание мшистых волокон, и появляется все больше доказательств того, что он влияет на нейротрофические факторы мозга, способные вызывать нейропролиферацию. 45
ЭСТ при галлюцинациях
Нет единства в том, следует ли считать стойкие галлюцинации при психозе действительным показанием для ЭСТ. Недавно Национальный институт клинического совершенства (NICE) пришел к выводу, что «текущее состояние доказательств не позволяет рекомендовать общее использование ЭСТ для лечения шизофрении.” 46 Понятно, что лишь небольшое количество исследований оценивали эффекты ЭСТ в двойном слепом мнимо-контролируемом дизайне. Тариан и Адамс 47 опубликовали систематический метаанализ двойных слепых рандомизированных исследований, сравнивающих ЭСТ и антипсихотические препараты с фиктивными и медикаментозными. Они включили 10 РКИ с 392 пациентами. Относительный риск клинического улучшения составил 0,78 в пользу реальной ЭСТ, что является важным выводом.
Однако следует отметить, что ни одно из вышеупомянутых исследований не предоставило каких-либо подробностей конкретно о реакции галлюцинаций на ЭСТ.Как следствие, зарегистрированное клиническое улучшение во всех этих исследованиях не обязательно связано с уменьшением тяжести психоза. Фактически, мы не смогли найти ни одного исследования, демонстрирующего конкретное облегчение галлюцинаций при лекарственно-устойчивой шизофрении, вызванной ЭСТ. Как следствие, мы должны сделать вывод, что ЭСТ в качестве дополнения к антипсихотическим препаратам способна улучшить клинический статус некоторых пациентов с лекарственно-устойчивым психозом, но это может быть связано с другими симптомами (настроение, двигательная отсталость, возбуждение и кататония). чем основные психотические симптомы.Эффект ЭСТ на галлюцинации как таковой пока неясен и вполне может быть незначительным.
Выводы
Галлюцинации у людей с диагнозом шизофрения обычно лечатся антипсихотическими препаратами. Антипсихотические препараты способны вызвать быстрое уменьшение тяжести галлюцинаций, и только 8% пациентов с первым эпизодом продолжают испытывать легкие, средние или тяжелые галлюцинации, когда они продолжают лечение в соответствии с предписаниями в течение 1 года. Оланзапин, сульприд зипразидон и кветиапин, по-видимому, одинаково эффективны против галлюцинаций, но галоперидол не может быть препаратом первого выбора.Если препарат первого выбора не обеспечивает адекватного уменьшения симптомов, вероятно, лучше всего перейти на другой антипсихотический препарат на относительно ранней стадии (например, через 2–4 недели). Клозапин, дозированный для повышения уровня в крови выше 350–450 мкг / мл, является препаратом выбора для пациентов, устойчивых к 2 другим антипсихотическим средствам. Для предотвращения рецидива следует продолжать прием того же препарата, который вызывал ремиссию, предпочтительно в той же дозе. Для всех пациентов с шизофренией следует рассмотреть возможность применения депо-препаратов, поскольку среди лиц с таким диагнозом часто наблюдается несоблюдение режима лечения, равно как и вероятность рецидива.
КПТ может применяться в качестве дополнения к антипсихотическим препаратам для всех психотических пациентов, испытывающих галлюцинации. Успех когнитивно-поведенческой терапии зависит от снижения катастрофических оценок, что снижает одновременное беспокойство и дистресс. КПТ учит пациента игнорировать голоса и сосредотачиваться на планах и целях на будущее, которые повысят качество их жизни. Однако следует отметить, что КПТ обычно не снижает частоту галлюцинаций.
TMS, с другой стороны, действительно способен снизить частоту и тяжесть слуховых галлюцинаций.Несколько метаанализов выявили значительно лучшее уменьшение симптомов при применении низкочастотной rTMS к левой височно-теменной области (по сравнению с плацебо) с лишь временными и легкими побочными эффектами. Тем не менее, недавно были опубликованы более крупные исследования с более низким размером эффекта, и будущие метаанализы могут оказаться не в состоянии воспроизвести положительные основные эффекты, о которых сообщалось ранее. Как следствие, ТМС в настоящее время имеет статус потенциально полезного метода лечения слуховых галлюцинаций, но только в сочетании с современными антипсихотическими препаратами.
В нескольких руководствах электросудорожная терапия упоминается как последнее средство лечения резистентных к лечению психозов у пациентов с шизофренией. Хотя несколько двойных слепых исследований с фиктивным контролем показали улучшение общей тяжести симптомов по сравнению с фиктивным лечением, конкретное снижение тяжести галлюцинаций на групповом уровне никогда не описывалось.
Лечение галлюцинаций при других заболеваниях
Галлюцинации возникают в контексте множества различных расстройств и синдромов.Таким образом, выбор конкретного вида лечения зависит не только от типа галлюцинации и ее последствий для повседневного функционирования, но и от основного заболевания. Однако может быть трудно определить, что является основным расстройством, поскольку галлюцинации, например, при пограничных расстройствах личности, психотической депрессии 48 или височной эпилепсии 49 могут быть неотличимы от шизофренических галлюцинаций на феноменологическом уровне. Сопутствующие симптомы, такие как приступы эпилепсии, двигательные симптомы паркинсонизма, потеря зрения или слуха, являются наиболее надежными якорями для дифференциальной диагностики. 50 Некоторые люди, у которых галлюцинации случаются спорадически, могут быть обеспокоены тем, что их переживания являются признаком психического заболевания, и их не беспокоят сами галлюцинации. Для других бремя галлюцинаций не может перевесить побочные эффекты лечения. Как следствие, лечение может потребоваться не во всех случаях. В этом абзаце мы обсудим несколько расстройств, которые часто сопровождаются галлюцинациями, а также конкретные варианты лечения.
Галлюцинации и другие психотические симптомы являются обычным явлением у пациентов с болезнью Паркинсона (БП), с показателями распространенности в течение всей жизни до 80%. 51 При деменции с тельцами Леви, заболевании, тесно связанном с БП, эти цифры еще выше, особенно при зрительных галлюцинациях. Слуховые галлюцинации присутствуют до 20%. 52 Галлюцинации могут иметь существенные психосоциальные эффекты и исторически являются основной причиной помещения пациентов в дома престарелых. 53 Патофизиология психоза при БП и деменции с тельцами Леви включает сложное взаимодействие внешних и связанных с заболеванием факторов, включая центральную дофаминергическую гиперактивность и дисбаланс дофаминергической и холинергической нейротрансмиссии, дисфункцию зрительных путей, нарушения сна и бодрствования ствола мозга. регуляция сновидений и нарушение концентрации внимания. 53 Однако самым важным внешним фактором являются лекарства. Лечение галлюцинаций при БП включает стратегии преодоления, инициированные пациентом, сокращение приема противопаркинсонических препаратов, усиление терапии низкими дозами атипичных нейролептиков и, возможно, ингибиторами холинэстеразы.Eng и Welty 54 провели обзор 13 исследований нейролептического лечения пациентов с БП, все с участием клозапина и кветиапина. Они пришли к выводу, что пациентам с БП может быть полезна длительная терапия клозапином, тогда как результаты исследований кветиапина были противоречивыми. Различные открытые исследования и одно двойное слепое плацебо-контролируемое исследование с участием 188 пациентов с галлюцинацией БП подтверждают эффективность ривастигмина. Таким образом, хотя использование ингибиторов холинэстеразы, особенно ривастигмина, представляется многообещающим методом лечения галлюцинаций при БП, исследования, основанные на фактических данных, поддерживают только использование клозапина. 54
При болезни Альцгеймера (БА) появление психоза в 30–50% случаев имеет серьезные последствия как для пациентов, так и для лиц, осуществляющих уход, 55 , особенно потому, что оптимальный тип лечения все еще не определен. Вмешательства, оптимизирующие факторы окружающей среды и межличностные отношения, следует предпринимать во всех случаях, хотя их общая эффективность и применимость не совсем ясны. Ингибиторы холинэстеразы, такие как донепезил, могут оказывать положительное влияние на галлюцинации, при этом проявляя относительно мягкий профиль побочных эффектов. 56 Аналогичным образом было показано, что мемантин более эффективен, чем лечение плацебо, не вызывая каких-либо тревожных побочных эффектов. В исследование «Клинические испытания антипсихотических средств эффективности вмешательства — болезнь Альцгеймера» (CATIE-AD) был включен 421 амбулаторный пациент нашей эры с психозом, возбужденным и / или агрессивным поведением. Пациенты были рандомизированы для получения маскированной терапии с гибкими дозами оланзапина, кветиапина, рисперидона или плацебо на срок до 36 недель. Что касается воздействия на психотические симптомы, рисперидон оказался лучше двух других препаратов и плацебо. 57 Хотя антипсихотические препараты могут оказывать положительное влияние на галлюцинации при деменции, в нескольких отчетах содержатся предупреждения о повышенном риске заболеваемости и даже смерти, связанного с их применением у пожилых пациентов. Как следствие, настоятельно рекомендуется не рассматривать антипсихотические препараты как препараты первого выбора для лечения психотических симптомов при деменции. Экстрапирамидные симптомы и аритмии, вызванные удлинением интервала QTc, являются хорошо известными осложнениями при использовании обычных антипсихотических средств, в то время как цереброваскулярные события, по-видимому, чаще возникают в связи с атипичными, а также традиционными нейролептиками по сравнению с лечением плацебо.Тем не менее, испытание этих агентов может быть показано, когда тяжесть симптомов чрезвычайно велика или когда симптомы не поддаются лечению другими типами лекарств или нефармакологическим вмешательствам.
Делирий — это острый психоневрологический синдром, по определению связанный с органическим заболеванием, который характеризуется психотическими симптомами, такими как галлюцинации и бред в присутствии пониженного внимания, флуктуации сознания и других когнитивных дисфункций. Это очень часто встречается у пациентов, госпитализированных в отделения интенсивной терапии, с зарегистрированной поперечной частотой 32% и выраженной ассоциацией с плохим прогнозом и повышенной смертностью. 58 Единственное причинное лечение делирия — улучшение соматического здоровья. Симптоматическое лечение галлюцинаций и других симптомов делирия должно начинаться с мер, направленных на улучшение циркадного ритма и ориентации пациента. Фармакологическое лечение предпочтительно должно включать галоперидол или оланзапин в соответствии с последними рекомендациями NICE. 46 Хотя бензодиазепины широко применяются для лечения делирия, они рекомендуются только при белой горячке (т. Е. При алкогольном делирии).Применение ингибиторов холинэстеразы не рекомендуется, что продемонстрировало РКИ с ривастигмином у пациентов с делирием, поступивших в отделение интенсивной терапии. Это исследование было прекращено на ранней стадии из-за значительно более высокой смертности и увеличения продолжительности делирия по сравнению с контрольной группой. 59
Зарегистрированная перекрестная частота галлюцинаций и других психотических симптомов при эпилепсии составляет 3,3%, а при височной эпилепсии достигает 14%. 60 Галлюцинации могут возникать незадолго до (аура), во время (иктал) или после эпилептического припадка, но часто возникают независимо от двигательных припадков.Иктальный галлюциноз считается относительно редким. Постиктальные галлюцинации составляют около 25% галлюцинаторных эпизодов у больных эпилепсией. Поскольку пост- и интериктальные психотические эпизоды напоминают эпизоды у пациентов с диагнозом шизофрения, их также называют «шизофреноподобными психозами эпилепсии». Лечение иктальных, а также пост- и интериктальных галлюцинаций должно в первую очередь заключаться в минимизации приема любых лекарств, способных опосредовать эти симптомы. Различные противоэпилептические препараты, такие как фенобарбитал, зонисамид, леветирацетам и габапентин, известны своей способностью вызывать галлюцинации. 62 В таких случаях снижение дозы или переход на другой противоэпилептический препарат может привести к относительно быстрому прекращению галлюцинаций. Когда количество противоэпилептических препаратов не может быть сокращено или обменять на них невозможно, или когда такое вмешательство не дает результата, следующим терапевтическим шагом является лечение антипсихотиками. Клозапина и хлорпромазина следует избегать из-за их эпилептогенных свойств. 61 Нейролептики, такие как кветиапин, рисперидон и галоперидол, обычно хорошо переносятся.
Пациенты с нарушениями зрения могут испытывать сложные зрительные галлюцинации, состояние, известное как синдром Шарля Бонне. Точно так же у людей с прогрессирующей потерей слуха могут развиваться слуховые галлюцинации, состоящие из музыки, голосов или других звуков. Считается, что такие галлюцинации на самом деле являются феноменом высвобождения из-за деафферентации зрительных или слуховых ассоциативных областей коры головного мозга, процесса, способного вызвать так называемые «фантомные восприятия». 62 Когнитивные дефекты и социальная изоляция могут выступать в качестве дополнительных факторов риска.Галлюцинации высвобождения обычно поражают пожилых людей; женщины чаще, чем мужчины. Пациенты, которые осознают свою нереалистичную природу, как правило, менее серьезно страдают от них, хотя они все еще могут быть обеспокоены страхом неминуемого безумия. Уверенность и объяснение того, что видения или слуховые ощущения не предполагают какого-либо психического заболевания, могут иметь мощный терапевтический эффект. 63 Дальнейшие терапевтические меры не всегда необходимы, потому что высвобождающие галлюцинации могут прекратиться либо спонтанно, либо после прекращения социальной изоляции.Если это оправдано и возможно, лечение первого выбора — это восстановление зрения или слуха, например, путем проведения операции по удалению катаракты, очистки наружного прохода или использования слуховых аппаратов. Кроме того, можно рассмотреть оптимизацию визуальных или слуховых стимулов. Когда подобные вмешательства не приносят успеха, можно рассмотреть фармакологическое лечение, хотя плюсы не всегда перевешивают минусы побочных эффектов. Сообщалось, что антипсихотические, противоэпилептические и ингибиторы холинэстеразы эффективны в отчетах о случаях и в открытых сериях случаев.В настоящее время нет рандомизированных исследований эффективности этих типов лекарств у пациентов с высвобождающими галлюцинациями. Если фармакологическое лечение считается необходимым, низкие дозы кветиапина или ламотриджина могут быть хорошим выбором, поскольку они обычно хорошо переносятся пожилыми людьми. 63 rTMS также применялась к этому типу высвобождающих галлюцинаций в слуховой области, но результаты неубедительны. 64
Финансирование
Эта работа была поддержана двумя грантами доктора Соммера: Клиническая стипендия NWO / ZonMW (Голландская научно-исследовательская организация), номер 40-00703-97-270 и NWO / ZonMW Innovation Impulse (VIDI) номер 017 .106.301.
Благодарности
Авторы заявили об отсутствии конфликта интересов в отношении предмета исследования.
Ссылки
1. Кан Р.С., Флейшхакер В.В., Ботер Х. и др. Эффективность антипсихотических препаратов при первом эпизоде шизофрении и шизофрениформном расстройстве: открытое рандомизированное клиническое исследование. Ланцет. 2008. 29: 1085–1097. [PubMed] [Google Scholar] 2. Kay SR, Fiszbein A, Opler LA. Шкала позитивных и негативных синдромов (PANNS) для шизофрении.Шизофр Бык. 1987. 13: 261–276. [PubMed] [Google Scholar] 3. Бьюкенен Р.В., Крейенбуль Дж., Келли Д.Л. и др. Группа исследования исходов пациентов с шизофренией (ПОРТ). Рекомендации и краткие заключения по психофармакологическому лечению шизофрении ПОРТ 2009 г. Шизофр Бык. 2010; 36: 71–93. [Бесплатная статья PMC] [PubMed] [Google Scholar] 4. Тиихонен Дж., Хаукка Дж., Тейлор М. и др. Общенациональное когортное исследование пероральных и депо нейролептиков после первой госпитализации по поводу шизофрении. Am J Psychiatry. 2011; 168: 603–609.[PubMed] [Google Scholar] 5. Агид О, Ремингтон Г, Капур С, Аренович Т, Зипурский РБ. Раннее применение клозапина при первом эпизоде психоза с плохой реакцией. J Clin Psychopharmacol. 2007. 27: 369–373. [PubMed] [Google Scholar] 6. Кейн Дж., Хонигфельд Дж., Зингер Дж., Мельцер Х. Клозапин для лечения устойчивых шизофреников. Двойное слепое сравнение с хлорпромазином. Arch Gen Psychiatry. 1988. 5: 789–796. [PubMed] [Google Scholar] 7. Макэвой JP. Риски и преимущества различных типов инъекционных нейролептиков длительного действия.J Clin Psychiatry. 2006; 67 (приложение 5): 15–18. [PubMed] [Google Scholar] 8. Gaebel W, Riesbeck M, Wölwer W и др. Профилактика рецидивов при поддержании первого эпизода шизофрении по сравнению с прерывистым медикаментозным лечением с ранним вмешательством на продроме: результаты рандомизированного контролируемого исследования в рамках немецкой исследовательской сети по шизофрении. J Clin Psychiatry. 2011; 72: 205–218. [PubMed] [Google Scholar] 9. Ван CY, Xiang YT, Cai ZJ и др. Поддерживающая терапия рисперидоном у исследователей шизофрении (RMTS).Поддерживающая терапия рисперидоном при шизофрении: рандомизированное контролируемое исследование. Am J Psychiatry. 2010. 167: 676–685. [PubMed] [Google Scholar] 10. Пател М.Х., де Зойса Н., Бернадт М., Дэвид А.С. Поперечное исследование взглядов пациентов на соблюдение режима приема антипсихотических препаратов: депо по сравнению с пероральным. J Clin Psychiatry. 2008; 69: 1548–1556. [PubMed] [Google Scholar] 11. Leucht C, Heres S, Kane JM, Kissling W, Davis JM, Leucht S. Пероральные антипсихотические препараты против депо при шизофрении — критический систематический обзор и метаанализ рандомизированных долгосрочных исследований.Schizophr Res. 2011; 127: 83–92. [PubMed] [Google Scholar] 12. Sommer IE, Begemann MJ, Temmerman A, Leucht S. Стратегии фармакологического увеличения для пациентов с шизофренией с недостаточным ответом на клозапин: количественный обзор литературы. [опубликовано в Интернете перед печатью 21 марта 2011 г.] Шизофр Булл. DOI: 10.1093 / schbul / sbr004. [Бесплатная статья PMC] [PubMed] [Google Scholar] 13. Биван В. К определению «слышания голосов»: феноменологический подход. Психоз. 2011; 3: 63–73. [Google Scholar] 14.Чедвик П., Берчвуд М. Всемогущество голосов. Когнитивный подход к слуховым галлюцинациям. Br J Psychiatry. 1994; 164: 190–201. [PubMed] [Google Scholar] 15. Wykes T, Steel C, Everitt B, Tarrier N. Когнитивно-поведенческая терапия шизофрении: размеры эффекта, клинические модели и методологическая строгость. Шизофр Бык. 2008. 34: 523–537. [Бесплатная статья PMC] [PubMed] [Google Scholar] 16. Уайкс Т., Хейворд П., Томас Н. и др. Каковы эффекты групповой когнитивно-поведенческой терапии на голоса? Рандомизированное контрольное испытание.Schizophr Res. 2005; 77: 201–210. [PubMed] [Google Scholar] 17. Jenner JA, Nienhuis FJ, van de Willige G, Wiersma D. «Улавливание» голосов пациентов с шизофренией может надолго уменьшить стойкие слуховые галлюцинации и их бремя: 18-месячный результат рандомизированного контролируемого исследования. Может J Психиатрия. 2006. 51: 169–177. [PubMed] [Google Scholar] 18. Trower P, Birchwood M, Meaden A, Byrne S, Nelson A, Ross K. Когнитивная терапия командных галлюцинаций: рандомизированное контролируемое испытание. Br J Psychiatry. 2004. 184: 312–320.[PubMed] [Google Scholar] 19. Badcock JC, Paulik G, Maybery MT. Роль регуляции эмоций в слуховых галлюцинациях. Psychiatry Res. 2011; 185: 303–308. [PubMed] [Google Scholar] 20. Ван дер Гааг М., ван Остерхоут Б., Даалман К., Соммер И., Коррелбум К. Первоначальная оценка эффектов тренировки конкурентной памяти (COMET) на депрессию у пациентов с шизофренией и стойкими слуховыми вербальными галлюцинациями: рандомизированное контролируемое исследование. Br J Clin Psychol. В прессе [PubMed] [Google Scholar] 21.Мэйхью С.Л., Гилберт П. Тренировка сострадательного разума с людьми, которые слышат злобные голоса: отчет из серии случаев. Clin Psychol Psychother. 2008. 15: 113–138. [PubMed] [Google Scholar] 22. Ван ден Берг Д.П., Ван дер Гааг М. Лечение психозов с помощью EMDR: пилотное исследование. J Behav Ther Exp Psychiatry. В прессе [PubMed] [Google Scholar] 23. Беббингтон П., Йонас С., Койперс Э. и др. Сексуальное насилие и психоз в детстве: данные перекрестного национального психиатрического обследования в Англии. Br J Psychiatry.2011; 199: 29–37. [PubMed] [Google Scholar] 24. Джонс СР. Нужны ли нам несколько моделей слуховых вербальных галлюцинаций? Изучение феноменологического соответствия когнитивных и неврологических моделей. Шизофр Бык. 2010; 36: 566–575. [Бесплатная статья PMC] [PubMed] [Google Scholar] 25. Муэзер К.Т., Розенберг С.Д., Се Х. и др. Рандомизированное контролируемое исследование когнитивно-поведенческой терапии посттравматического стрессового расстройства при тяжелом психическом заболевании. J Консультируйтесь с Clin Psychol. 2008. 76: 259–271. [Бесплатная статья PMC] [PubMed] [Google Scholar] 26.Frueh BC, Grubaugh AL, Cusack KJ, et al. Когнитивно-поведенческое лечение посттравматического стрессового расстройства у взрослых с шизофренией или шизоаффективным расстройством на основе воздействия: пилотное исследование. J Беспокойство. 2009. 23: 665–675. [Бесплатная статья PMC] [PubMed] [Google Scholar] 27. Бах П., Хейс СК. Использование терапии принятия и приверженности для предотвращения повторной госпитализации психотических пациентов: рандомизированное контролируемое исследование. J Консультируйтесь с Clin Psychol. 2002; 70: 1129–1139. [PubMed] [Google Scholar] 28. Зибнер HR, Ротвелл Дж. Транскраниальная магнитная стимуляция: новый взгляд на репрезентативную кортикальную пластичность.Exp Brain Res. 2003. 148: 1–16. [PubMed] [Google Scholar] 29. Вассерманн Э.М. Риск и безопасность повторяющейся транскраниальной магнитной стимуляции: отчет и предлагаемые рекомендации Международного семинара по безопасности повторяющейся транскраниальной магнитной стимуляции, 5-7 июня 1996 г. Electroencephalogr Clin Neurophysiol. 1996; 108: 1–16. [PubMed] [Google Scholar] 30. Хоффман Р.Э., Бутрос Н.Н., Берман Р.М. и др. Транскраниальная магнитная стимуляция левой височно-теменной коры у трех пациентов, сообщающих о галлюцинированных «голосах». Биологическая психиатрия.1999. 46: 130–132. [PubMed] [Google Scholar] 31. Алеман А., Соммер МЭК, Кан Р.С. Эффективность медленной повторяющейся транскраниальной магнитной стимуляции в лечении устойчивых слуховых галлюцинаций при шизофрении: метаанализ. J Clin Psychiatry. 2007. 68: 416–421. [PubMed] [Google Scholar] 32. Freitas C, Fregni F, Pascual-Leone A. Мета-анализ эффектов повторяющейся транскраниальной магнитной стимуляции (rTMS) на отрицательные и положительные симптомы шизофрении. Schizophr Res. 2009; 108: 11–24. [Бесплатная статья PMC] [PubMed] [Google Scholar] 33.Slotema CW, Блом Дж.Д., Хук Х.В., Соммер IEC. Следует ли нам расширить набор методов психиатрического лечения, включив в него повторяющуюся транскраниальную магнитную стимуляцию? Метаанализ эффективности пТМС при психических расстройствах. J Clin Psychiatry. 2010. 71: 873–884. [PubMed] [Google Scholar] 34. Транулис С., Сепери А.А., Галиновский А., Стип Е. Следует ли лечить слуховые галлюцинации с помощью повторяющейся транскраниальной магнитной стимуляции? Метаанализ. Может J Психиатрия. 2008. 53: 577–586. [PubMed] [Google Scholar] 35.Emerson GB, Warme WJ, Wolf FM и др. Проверка наличия систематической ошибки положительного результата в экспертной оценке: рандомизированное контролируемое исследование. Arch Intern Med. 2010; 170: 1934–1939. [PubMed] [Google Scholar] 36. Slotema CW, Блом Дж. Д., Де Вейер А. Д. и др. Может ли низкочастотная повторяющаяся транскраниальная магнитная стимуляция действительно облегчить резистентные к лекарствам слуховые вербальные галлюцинации? Отрицательные результаты большого рандомизированного контролируемого исследования. Биол Психиатрия. 2011; 69: 450–456. [PubMed] [Google Scholar] 37. Ли С.Х., Ким В., Чунг Ю.С. и др.Двойное слепое исследование показало, что двухнедельная ежедневная повторяющаяся ТМС над левой или правой височно-теменной корой уменьшает симптомы у пациентов с шизофренией, у которых возникают невосприимчивые к лечению слуховые галлюцинации. Neurosci Lett. 2005; 376: 177–181. [PubMed] [Google Scholar] 38. Веркаммен А., Кнегтеринг Х., Брюггеман Р. и др. Эффекты двусторонней повторяющейся транскраниальной магнитной стимуляции на устойчивые к лечению слухово-вербальные галлюцинации при шизофрении: рандомизированное контролируемое исследование.Schizophr Res. 2009. 114: 172–179. [PubMed] [Google Scholar] 39. Schönfeldt-Lecuona C, Grön G, Walter H и др. Стереотаксическая rTMS для лечения слуховых галлюцинаций при шизофрении. Нейроотчет. 2004. 15: 1669–1673. [PubMed] [Google Scholar] 40. Montagne-Larmurier A, Etard O, Razafimandimby A, Morello R, Dollfus S. Двухдневное лечение слуховых галлюцинаций с помощью высокочастотной rTMS под контролем церебральной визуализации: пилотное исследование с последующим 6-месячным наблюдением. Schizophr Res. 2009. 113: 77–83. [PubMed] [Google Scholar] 41.Eberle M-C, Wildgruber D, Wasserka B, Fallgatter AJ, Plewnia C. Избавление от хронических трудноизлечимых слуховых галлюцинаций после длительной двусторонней стимуляции тета-выброса. Am J Psychiatry. 2010; 167: 1410. [PubMed] [Google Scholar] 42. Poulet E, Brunelin J, Ben Makhlouf W., D’Amato T, Saoud M. Отчет о случае cTBS для лечения слуховых галлюцинаций у пациента с шизофренией. Мозговая стимуляция. 2009. 2: 118–119. [PubMed] [Google Scholar] 43. Розенберг О., Рот И., Котлер М., Занген А., Даннон П. Глубокая транскраниальная магнитная стимуляция для лечения слуховых галлюцинаций: предварительное открытое исследование.Энн Джен Психиатрия. 2011; 10: 3. [Бесплатная статья PMC] [PubMed] [Google Scholar] 44. Семковская М, Маклафлин ДМ. Объективные когнитивные способности, связанные с электросудорожной терапией депрессии: систематический обзор и метаанализ. Биол Психиатрия. 2010. 68: 568–577. [PubMed] [Google Scholar] 45. Grønli O, Stensland GØ, Wynn R, Olstad R. Нейротрофические факторы в сыворотке после ЭСТ: пилотное исследование. World J Biol Psychiatry. 2009; 10: 295–301. [PubMed] [Google Scholar] 46. Янг Дж., Мурти Л., Вестби М., Акунн А., О’Махони Р. Группа разработки рекомендаций.Диагностика, профилактика и лечение делирия: краткое изложение руководства NICE. Бр Мед Дж. 2010; 341: c3704. [PubMed] [Google Scholar] 47. Тариан П., Адамс CE. Электросудорожная терапия шизофрении. Кокрановская база данных Syst Rev.2005; 18: CD000076. [PubMed] [Google Scholar] 48. Slotema CW, Daalman K, Blom JD, Diederen KM, Hoek HW, Sommer IEC. Слуховые вербальные галлюцинации у пациентов с пограничным расстройством личности аналогичны галлюцинациям при шизофрении. Psychol Med. В прессе [PubMed] [Google Scholar] 49.Korsnes MS, Hugdahl K, Nygård M, Bjørnaes H. Исследование слуховых галлюцинаций у пациентов с эпилепсией с помощью фМРТ. Эпилепсия. 2010. 51: 610–617. [PubMed] [Google Scholar] 50. Соммер И. Е., Купс С., Блом Дж. Д.. Сравнение слуховых галлюцинаций при различных расстройствах и синдромах. Нейропсихиатрия. 2012; 2: 1–12. [Google Scholar] 51. Форсаа Э. Б., Ларсен Дж. П., Вентцель-Ларсен Т. и др. 12-летнее популяционное исследование психоза при болезни Паркинсона. Arch Neurol. 2010; 67: 996–1001. [PubMed] [Google Scholar] 52.Фенелон Г., Алвес Г. Эпидемиология психоза при болезни Паркинсона. J Neurol Sci. 2010; 15: 12–17. [PubMed] [Google Scholar] 53. Дидерих Н.Дж., Фенелон Г., Стеббинс Г., Гетц К.Г. Галлюцинации при болезни Паркинсона. Nat Rev Neurol. 2009. 5: 331–342. [PubMed] [Google Scholar] 54. Eng ML, Welty TE. Лечение галлюцинаций и психозов при болезни Паркинсона. Am J Geriatr Pharmacother. 2010. 8: 316–330. [PubMed] [Google Scholar] 55. Spalletta G, Musicco M, Padovani A и др. Психоневрологические симптомы и синдромы в большой когорте недавно диагностированных нелеченных пациентов с болезнью Альцгеймера.Am J Гериатр Психиатрия. 2010; 18: 1026–1035. [PubMed] [Google Scholar] 56. Винн ZJ, Каммингс JL. Терапия ингибиторами холинэстеразы и психоневрологические проявления болезни Альцгеймера. Демент Гериатр Cogn Disord. 2004. 17: 100–108. [PubMed] [Google Scholar] 57. Сульцер Д.Л., Дэвис С.М., Тариот П.Н. и др. Ответы клинических симптомов на атипичные антипсихотические препараты при болезни Альцгеймера: результаты фазы 1 исследования эффективности CATIE-AD. Am J Psychiatry. 2008. 165: 844–854. [Бесплатная статья PMC] [PubMed] [Google Scholar] 58.Саллух Дж. И., Соареш М., Телес Дж. М. и др. Decca (Эпидемиология делирия в интенсивной терапии), Исследовательская группа Эпидемиология делирия в интенсивной терапии (DECCA): международное исследование. Критическая помощь. 2010; 14: R210. [Бесплатная статья PMC] [PubMed] [Google Scholar] 59. Ван Эйк М.М., Роуз К.С., Хонинг М.Л. и др. Влияние ривастигмина в качестве дополнения к обычному уходу с галоперидолом на продолжительность делирия и смертность у пациентов в критическом состоянии: многоцентровое двойное слепое плацебо-контролируемое рандомизированное исследование. Ланцет. 2010; 376: 1829–1837.[PubMed] [Google Scholar] 60. Торта Р., Келлер Р. Поведенческие, психотические и тревожные расстройства при эпилепсии: этиология, клинические особенности и терапевтические последствия. Эпилепсия. 1999; 40 (приложение 10): S2–20. [PubMed] [Google Scholar] 61. Альпер KR, Барри JJ, Балабанов AJ. Лечение психозов, агрессии и раздражительности у больных эпилепсией. Эпилепсия. 2002; 3: 13–18. [PubMed] [Google Scholar] 62. Менон Г.Дж., Рахман И., Менон С.Дж., Даттон Г.Н. Сложные зрительные галлюцинации у слабовидящих: синдром Шарля Бонне.Surv Ophthalmol. 2003. 48: 58–72. [PubMed] [Google Scholar] 63. РЦ Россом, Ректор Т.С., Ледерле Ф.А., Дискен М.В. Связаны ли все обычно назначаемые нейролептики с большей смертностью у пожилых мужчин-ветеранов с деменцией? J Am Geriatr Soc. 2010. 58: 1027–1034. [PubMed] [Google Scholar] 64. Мэн З., Лю С., Чжэн Ю., Филлипс Дж. С.. Повторяющаяся транскраниальная магнитная стимуляция при звоне в ушах. Кокрановская база данных Syst Rev.2011; (10) CD007946. [PubMed] [Google Scholar]Зрительные галлюцинации: дифференциальная диагностика и лечение
Встречали ли вы когда-нибудь пациента, который сообщал об отдельных зрительных галлюцинациях, но не имел никаких других симптомов делирия или психоза? Вы задавались вопросом, какие медицинские и неврологические заболевания могут сопровождаться зрительными галлюцинациями? Обдумывали ли вы, как лучше всего работать и лечить пациентов со зрительными галлюцинациями?
Если да, то следующие вопросы и ответы должны послужить основой для дифференциальной диагностики зрительных галлюцинаций и изучить доступные варианты диагностического тестирования и лечения.
Что такое зрительные галлюцинации?
Галлюцинации, определяемые как восприятие объекта или события (любым из 5 чувств) в отсутствие внешнего стимула, испытывают пациенты с состояниями, которые охватывают несколько областей (например, психиатрию, неврологию и офтальмологию). При замечании непсихиатрами зрительные галлюцинации, один из типов сенсорного неверного восприятия, часто вызывают запросы на консультацию к психиатру, хотя зрительные галлюцинации не являются патогномоничными для первичного психического заболевания.
Зрительные галлюцинации имеют разную этиологию. Здесь мы обсуждаем возможные механизмы и предлагаем дифференциальную диагностику зрительных галлюцинаций, уделяя особое внимание состояниям, возникающим в контексте медицинских и хирургических заболеваний. Лечение обычно основывается на основной этиологии, поэтому своевременное распознавание и понимание причинных механизмов имеют решающее значение.
Что вызывает зрительные галлюцинации?
Было предложено множество гипотез, объясняющих генезис зрительных галлюцинаций.Они были обобщены и классифицированы Асаадом и Шапиро 1 : психофизиологические (т.е. как нарушение структуры мозга), психобиохимические (как нарушение нейротрансмиттеров) и психодинамические (как появление бессознательного в сознании). Визуальные галлюцинации могут быть результатом всех трех процессов, учитывая взаимодействие нарушений анатомии мозга, химии мозга, предшествующего опыта и психодинамического значения.
На сегодняшний день ни один нейронный механизм не объяснил все типы зрительных галлюцинаций; однако сходство зрительных галлюцинаций, связанных с, казалось бы, разными состояниями, предполагает окончательный общий путь.Manford and Andermann 2 обобщили 3 патофизиологических механизма, которые, как считается, объясняют сложные зрительные галлюцинации.
Первый механизм включает раздражение (например, судорожную активность) корковых центров, ответственных за обработку изображений. Раздражение первичной зрительной коры (зона Бродмана 17) вызывает простые элементарные зрительные галлюцинации, в то время как раздражение коры зрительных ассоциаций (зоны 18 и 19 Бродмана) вызывает более сложные зрительные галлюцинации. 3 Эти данные подтверждаются записями электроэнцефалографии (ЭЭГ) и экспериментами по прямой стимуляции. 2
Поражения, вызывающие деафферентацию зрительной системы, могут привести к феномену высвобождения коры головного мозга, включая зрительные галлюцинации. 4 Считается, что нормальные входы находятся под контролем тормозных процессов, которые эффективно устраняются деафферентацией. Было также высказано предположение, что глухие нейроны претерпевают специфические биохимические и молекулярные изменения, которые приводят к общему увеличению возбудимости (аналогично гиперчувствительности к денервации, наблюдаемой при синдроме фантомной конечности у людей с ампутированными конечностями). 5
Множество поражений могут вызвать потерю входных данных и подавить другие когнитивные функции. 6 Следует отметить, что зрительные галлюцинации могут быть вызваны длительной зрительной депривацией. В одном исследовании сообщалось о зрительных галлюцинациях у 10 из 13 здоровых людей с завязанными глазами в течение 5 дней; это открытие убедительно подтверждает идею о том, что простой потери нормального зрительного ввода достаточно, чтобы вызвать зрительные галлюцинации. 7
Наконец, благодаря своей роли в поддержании возбуждения, ретикулярная активирующая система была вовлечена в генезис зрительных галлюцинаций.Поражение ствола мозга приводит к зрительным галлюцинациям (как при ножевом галлюцинозе). Кроме того, зрительные галлюцинации обычны у людей с определенными нарушениями сна и чаще возникают у сонливых. Наблюдение за тем, что зрительные галлюцинации чаще возникают у сонливых (даже при отсутствии явной патологии сна), предполагает, что ретикулярная активирующая система играет роль в зрительных галлюцинациях, хотя точный механизм еще не установлен.
Какие состояния могут сопровождаться зрительными галлюцинациями?
Психоз (шизофрения / шизоаффективное расстройство).
Диагностическое и статистическое руководство по психическим расстройствам , четвертое издание (DSM-IV) перечисляет галлюцинации в качестве основного диагностического критерия для различных психотических расстройств (включая шизофрению и шизоаффективное расстройство). 8 Галлюцинации также могут быть признаком других психических заболеваний (включая большое депрессивное расстройство и биполярное расстройство), если они проявляются с психотическими особенностями.Хотя большинство галлюцинаций, о которых сообщается при первичных психотических расстройствах, являются слуховыми, они также могут быть зрительными, обонятельными, тактильными или вкусовыми. Визуальные галлюцинации наблюдались у 16–72% пациентов с шизофренией и шизоаффективным расстройством. 9 Mueser и его коллеги 9 сообщили о распространенности 16%, но затем продолжили исследование взаимосвязи между клиническими переменными и типом галлюцинаций. Они обнаружили, что общая тяжесть заболевания была значительно выше у пациентов с шизофренией и зрительными галлюцинациями по сравнению с пациентами без зрительных галлюцинаций.Это открытие может помочь объяснить широко различающиеся оценки распространенности зрительных галлюцинаций у больных шизофренией, поскольку можно ожидать, что пациенты с более тяжелым заболеванием (например, нуждающиеся в длительной госпитализации) будут испытывать больше зрительных галлюцинаций, чем пациенты с менее тяжелым заболеванием.
Визуальные галлюцинации у больных шизофренией обычно связаны с яркими сценами с членами семьи, религиозными деятелями и животными. 10 Реакции на эти видения могут быть разными и включать страх, удовольствие или безразличие.Галлюцинации обычно описываются как красочные, с участием людей и предметов нормального размера; однако также сообщалось о визуальных галлюцинациях гигантов. 11
Бред.
Делирий, синдром, который включает острое нарушение сознания, а также снижение способности удерживать внимание, вызывается множеством заболеваний, метаболическими нарушениями, инфекциями, действием лекарств и внутричерепными процессами. Это часто проявляется симптомами (например,, галлюцинации и бред), которые наводят на мысль о первичном психотическом заболевании. Действительно, несколько исследований показали, что в больницах общего профиля многие пациенты, осматривавшиеся психиатрическими консультантами по поводу сенсорных неправильных представлений, первоначально направлялись для оценки первичного психического расстройства (чаще всего депрессии). 12 , 13 Среди людей с делирием зрительные галлюцинации являются наиболее распространенным типом галлюцинаций. 14 Фактически, Webster и Holroyd 14 сообщили о психотических симптомах у 43% и зрительных галлюцинациях у 27% таких пациентов.Они также отметили сильную положительную корреляцию между зрительными галлюцинациями и количеством активных соматических диагнозов. 14
Делирий от алкогольной абстиненции (например, белая горячка) или интоксикации стимуляторами (например, кокаином или метамфетамином) обычно сопровождается зрительными галлюцинациями. Пациенты с этими состояниями часто сообщают, что видели ползающих насекомых, возможно, в результате одновременных тактильных нарушений. 15 Сравнительное исследование галлюцинаций у пациентов с шизофренией и лиц, злоупотребляющих кокаином, показало, что зрительные галлюцинации насекомых чаще связаны с интоксикацией кокаином. 16 Галлюцинации, вызванные наркотической интоксикацией или отменой наркотиков, различаются по продолжительности от кратковременных до непрерывных; такие переживания часто вызывают возбуждение. 2
Деменция.
Деменция с тельцами Леви (DLB) — вторая по распространенности форма деменции после деменции типа Альцгеймера. 17 Яркие симптомы включают паркинсонизм, зрительные галлюцинации и когнитивные колебания. Визуальные галлюцинации встречаются более чем у 20% пациентов с диагнозом ДЛБ. 18 Визуальные галлюцинации в DLB включают видение движущихся объектов, когда они на самом деле неподвижны, и видение сложных сценариев людей и предметов, которых нет. Пациенты могут иметь представление об их галлюцинаторном содержании. Визуальные галлюцинации — важный клинический признак, указывающий на то, что деменция может быть связана с тельцами Леви, а не с другим подтипом деменции. Tiraboschi et al. 19 сообщил о 83% положительной прогностической ценности зрительных галлюцинаций в отличии DLB от деменции типа Альцгеймера.Хардинг и его коллеги 20 сообщили о сильной корреляции между тельцами Леви, расположенными в височных структурах (особенно в миндалевидном теле и парагиппокампе), и хорошо сформированными зрительными галлюцинациями.
Визуальные галлюцинации также встречаются почти у половины пациентов с болезнью Паркинсона. 21 Эти галлюцинации аналогичны галлюцинациям у пациентов с ДЛБ и могут варьироваться от видения человека или животного до видения более сложных, сформированных и подвижных людей, животных или предметов. 22 Липпа и его коллеги 23 согласились с тем, что ДЛБ и деменция, связанная с болезнью Паркинсона, «больше похожи, чем различны», и отметили, что основное различие заключается во времени появления симптомов (двигательные симптомы предшествуют когнитивному снижению при болезни Паркинсона и наоборот. -верс в DLB).
Задняя корковая атрофия — еще один нейродегенеративный синдром, связанный со зрительными галлюцинациями и симптомами паркинсонизма. Основными патологическими признаками задней корковой атрофии являются нейрофибриллярные клубки и старческие бляшки, подобные тем, которые наблюдаются при деменции типа Альцгеймера, но с распределением, ограниченным затылочной и теменной долями.Пациенты с задней корковой атрофией могут иметь зрительную агнозию, аномию, апраксию и признаки синдрома Герстмана. 24 Нейровизуализация обычно выявляет атрофию двусторонних затылочных, теменных и задних височных долей. 25
Синдром Шарля Бонне.
Синдром Шарля Бонне (CBS) вызывает появление зрительных галлюцинаций у слабовидящих. Любая причина нарушения зрения (включая дегенерацию желтого пятна, глаукому, катаракту, цереброваскулярные заболевания и опухоли) может быть связана с CBS.Синдром Шарля Бонне считается непсихиатрической причиной зрительных галлюцинаций; хотя это остается правдой, появляется все больше доказательств того, что предшествующее слабоумие или когнитивные нарушения могут предрасполагать пациента к развитию CBS. 26 Пациенты с КОС могут не сообщать о своих галлюцинациях из-за страха подвергнуться стигматизации как психически больных.
Визуальные галлюцинации в CBS описаны как четкие и подробные; они часто связаны с людьми, лицами, животными и неодушевленными предметами.Хотя пациенты могут изначально не осознавать, что эти изображения на самом деле являются галлюцинациями, одной из отличительных черт CBS является возможное развитие понимания их зрительных галлюцинаций. 26 Зрительные галлюцинации CBS считаются феноменом высвобождения коры головного мозга. К самым сильным факторам риска CBS относятся двустороннее нарушение зрения, снижение остроты зрения, церебральное повреждение, когнитивные дефекты, социальная изоляция и сенсорная депривация. 26 Неудивительно, что лучшим лечением CBS является улучшение зрения.Антипсихотики и селективные ингибиторы обратного захвата серотонина использовались для лечения CBS, но нет четких доказательств в поддержку этого подхода. 27 — 29
Синдром Антона.
Синдром Антона — редкое заболевание, при котором пациенты с корковой слепотой отрицают наличие у них потери зрения. Эта презентация была описана как комбинация анозогнозии и конфабуляции. 30 Может пройти несколько дней, прежде чем окружающие поймут, что пациент ослеп.Проблема может быть обнаружена только в том случае, если обнаруживается, что пациент бежит или падает с объектами, сообщая странные или фантастические причины, по которым он не видел объект, с которым столкнулся.
Механизм, лежащий в основе синдрома Антона, остается неясным, но считается, что он связан с инфарктом первичной зрительной коры (зона Бродмана 17) с сохраненной функцией коры зрительных ассоциаций. У этих пациентов могут быть изменения эмоциональной реактивности, которые предрасполагают их к отрицанию. 31 Распространенность этого синдрома неизвестна, но исследование 50 пациентов с корковой слепотой показало, что только 3 пациента отрицали свою слепоту. 32 У этих пациентов было выявлено нарушение памяти и слепота, что повышает вероятность того, что они не могли вспомнить, что были слепы. Другая гипотеза предполагает, что может происходить синестетический перевод оставшихся органов чувств в ментальные образы, которые воспринимаются пациентом как видение. 33
Изъятия.
Визуальные галлюцинации, вызванные припадками, часто описываются как простые, краткие и постоянные для каждого пациента; они обычно состоят из маленьких ярких пятен или вспыхивающих форм. 34 , 35 Содержимое галлюцинации может быть искажено в размере или может внезапно изменить форму, 36 перемещаясь из бокового поля к центру поля зрения. Те, которые остаются изолированными в одном поле зрения, предполагают судорожную активность, которая возникает на противоположной стороне.Считается, что сложные зрительные галлюцинации, вызванные припадками, требуют вовлечения коры зрительных ассоциаций. 2 Panayiotopoulos 35 сообщил о 4,6% распространенности затылочных приступов у пациентов с эпилепсией, причем почти все затылочные приступы сопровождаются визуальными проявлениями.
Поскольку затылочные судороги часто сопровождаются постиктальной головной болью, их может быть трудно отличить от мигрени, что приводит к спутанности сознания и отсрочке соответствующего лечения.Тем не менее, Панайотопулос сообщил, что симптомы затылочных припадков «полностью отличаются от визуальной ауры мигрени в их группировке цвета, формы, размера, местоположения, движения, продолжительности и развития». 35 (p539)
В то время как неврологическая литература указывает, что зрительные галлюцинации, связанные с припадками, просты, растет объем работ, описывающих сложные сформированные зрительные галлюцинации как иктальные, перииктальные и интраиктальные явления. 37 , 38 Эти симптомы могут возникать как часть более широкого иктального психоза, который может характеризоваться бредом и паранойей, и может быть неотличим от первичного психотического расстройства, особенно если приступы сложного парциального типа.Возникновение сложных зрительных галлюцинаций как симптом эпилепсии может быть предметом разногласий между неврологами и психиатрами. 39
Мигрень.
Визуальные галлюцинации, связанные с мигренозными головными болями, могут быть классической аурой мигрени, а также менее распространенным проявлением (например, мигренозной комой и семейной гемиплегической мигренью). Распространенность мигрени среди населения в целом составляет 15–29%. 40 До 31% людей с мигренью имеют ауру, 41 и почти все (99%) людей с аурой имеют визуальные симптомы. 42 Классическая зрительная аура начинается с мерцающей неокрашенной односторонней зигзагообразной линии в центре поля зрения, которая постепенно продвигается к периферии, часто оставляя скотому, которая длится менее 30 минут (и почти всегда длится меньше чем 60 минут). Встречаются и вариации этого классического рисунка (например, цветные узоры). Простые зрительные галлюцинации, описанные выше, являются наиболее распространенными, но более сложные галлюцинации могут возникать при мигренозной коме и семейной гемиплегической мигрени.
Хаджихани и его коллеги 43 использовали функциональную магнитно-резонансную томографию (фМРТ), чтобы показать, что аура мигрени, вероятно, вызвана распространяющейся корковой депрессией. Это явление включает короткий период гиперперфузии, за которым следует медленно распространяющаяся волна гипоперфузии. Считается, что эти события связаны с дисфункцией нейронов, а не с первичным сосудистым событием. 41
Галлюциноз ножки.
Педункулярный галлюциноз характеризуется зрительными галлюцинациями, возникающими после инфаркта среднего мозга.Первоначально он был описан Лермиттом в 1922 году и с тех пор стал темой многих историй болезни. Механизм трудно определить, поскольку в литературе описывается широкий спектр поражений. Поражения могут затрагивать ножки головного мозга, но чаще всего затрагивают ретикулярную формацию или ее мишени. 2 , 44 Считается, что галлюцинации являются феноменом освобождения и часто связаны с красочными, яркими сценами с людьми, животными и другими узорами. 44 Зрительные галлюцинации обычно начинаются в течение нескольких дней после первого оскорбления и проходят в течение нескольких недель, но могут длиться годами.Каждая галлюцинация может длиться от нескольких минут до часов, часто случается вечером. Со временем пациенты начинают понимать свои галлюцинации, и они могут находить их интересными или забавными. 2
Нарушения сна.
Гипнагогические галлюцинации — это зрительные и слуховые ощущения, возникающие во время сна, в то время как гипнопомпические галлюцинации возникают при пробуждении. Они обычно визуальны и могут быть причудливыми и похожими на сновидения, но с некоторым сохранением сознания. 45 Охайон и его коллеги 46 сообщили об общей распространенности 37% гипнагогических галлюцинаций и 12,5% гипнопомпических галлюцинаций. Также было показано, что пациенты с бессонницей, чрезмерной дневной сонливостью или психическими расстройствами чаще испытывают галлюцинации. Гипнагогические и гипнопомпические галлюцинации часто связаны с нарколепсией и включены в диагностические критерии расстройства (хотя о них сообщают только 25–30% нарколептиков). 47
Действие лекарств.
Многие наркотики маркируются как галлюциногены, потому что они изменяют восприятие, 48 , хотя настоящие галлюцинации — это восприятия в отсутствие каких-либо реальных стимулов. Галлюциногенные препараты (включая мескалин, псилоцибин и диэтиламид лизергиновой кислоты [LSD]) являются агонистами рецепторов серотонина 5-HT 2A ; они не всегда вызывают настоящие галлюцинации, если не используются в высоких дозах. Эффекты также в некоторой степени зависят от настроения пользователя и ситуации, в которой используется препарат.Другие препараты, которые часто считаются галлюциногенными, включают фенциклидин (PCP), экстази, атропин и агонисты дофамина.
Опухоли.
Опухоли, которые лежат вдоль оптического пути или сжимают его, могут вызывать зрительные галлюцинации. В одной серии случаев у 13 из 59 пациентов с опухолями височной доли наблюдались зрительные галлюцинации. 49 Эти галлюцинации описываются как сложные и могут включать яркие сцены (включая людей, выполняющих повседневные задачи). Считается, что большинство этих зрительных галлюцинаций связано с судорожной активностью, вызванной опухолью.Другая серия случаев показала, что только 15% людей с опухолями затылка имеют зрительные галлюцинации. 50 Эти галлюцинации больше напоминают галлюцинации, связанные с затылочными припадками, и состоят в основном из бесформенных пятен или форм света, что позволяет сделать вывод о том, что галлюцинации сложной формы не вызываются затылочными опухолями.
Врожденные нарушения обмена веществ.
Горстка врожденных нарушений обмена веществ может вызвать зрительные галлюцинации. Хотя они довольно редки, тем не менее, их важно учитывать, поскольку у пациентов с врожденными нарушениями обмена веществ могут возникать галлюцинации в то время, когда их болезнь поддается лечению и когда серьезных неврологических нарушений еще не произошло. 51 Специфические врожденные нарушения метаболизма, которые могут проявляться зрительными галлюцинациями, включают дефекты реметилирования гомоцистеина, дефекты цикла мочевины, ганглиозидоз GM 2 , болезнь Неймана-Пика типа C и α-маннозидоз.
Болезнь Крейтцфельдта-Якоба.
Болезнь Крейтцфельда-Якоба (БКЯ) — это прогрессирующее нейродегенеративное заболевание со смертельным исходом, вызываемое прионной инфекцией центральной нервной системы. 52 Яркие симптомы обычно включают усталость, беспокойство и изменение личности с прогрессированием до слабоумия, атаксии и миоклонуса на более поздних стадиях.Симптомы CJD могут также включать зрительные галлюцинации, особенно при варианте болезни Хайденхайна. Визуальные эффекты могут включать изменение цвета, дефекты поля зрения, зрительную агнозию, корковую слепоту, метаморфопсию и микропсию, которая прогрессирует до откровенных зрительных галлюцинаций, характерных для варианта Хайденхайна. 53 Электроэнцефалографические исследования в случаях БКЯ варианта Хайденхайна показали характерные периодические необобщающие комплексы в затылочной области. 54
Как лечат зрительные галлюцинации?
Поскольку эффективное лечение зрительных галлюцинаций (см.) Полностью зависит от первопричины, следует проявлять осторожность, чтобы гарантировать точность диагностики, особенно потому, что лечение, которое может быть полезным при одной причине зрительных галлюцинаций, может усугубить другую. Например, бензодиазепины являются препаратом выбора для лечения белой горячки, но они почти наверняка усугубят делирий по любой другой причине.
Таблица 2
Диагностические данные о причинах зрительных галлюцинаций и назначенное лечение
| Шизофрения | Делирий | Delirium Tremens | Деменция6565 с тельцами Леви 64 Деменция с 64 Деменция с 64 Деменция с 64 Деменция с 64 Деменция с | Деменция с Синдром Шарля БоннеСудороги | Болезнь Крейтцфельда-Якоба | |||
| Диагностический признак | Другие симптомы психоза | Невнимательность; воском / убывающем курсе; замедление тета-дельта на ЭЭГ | Тремор, потоотделение, вегетативная нестабильность; быстрая бета-активность на ЭЭГ | Другие симптомы паркинсонизма | Атрофия затылочных, теменных и задних височных долей | Нарушение зрения | Эпилептиформная активность на ЭЭГ; гиперперфузия или гипоперфузия на ОФЭКТ | Затылочные, периодические, необобщающие комплексы на ЭЭГ; «Пульвинарный признак» на МРТ |
| Лечение | Нейролептические препараты | Нейролептические препараты (большинство доказательств для внутривенного галоперидола) | Бензодиазепины | Кветиапин или клозапин (другие антагонисты дофамина63 | антагонисты дофамина 64 64 антагонисты дофамина зрение, нейролептики, СИОЗС | Противосудорожные препараты | Нет |
Нейролептики (т.например, антагонисты дофамина) являются основой лечения зрительных галлюцинаций, вызванных первичным психотическим заболеванием. Эти препараты также полезны для лечения делирия (при котором галлюцинации, как полагают, вызваны высвобождением эндогенного дофамина), причем внутривенное введение галоперидола имеет наибольшие доказательства безопасности и эффективности. 55
К сожалению, из-за их дофамин-блокирующей активности большинство нейролептиков значительно усугубляют симптомы паркинсонизма у пациентов с DLB или деменцией, связанной с болезнью Паркинсона.Кветиапин и клозапин играют нишевую роль в лечении этих пациентов, поскольку их очень низкое сродство к дофаминовым рецепторам снижает вероятность того, что они будут вызывать этот серьезный побочный эффект. 55 Как и при других формах деменции Альцгеймера, ингибиторы холинэстеразы могут иметь некоторое преимущество при задней атрофии коры головного мозга.
Более очаговые причины зрительных галлюцинаций могут потребовать более очагового лечения. Приступы можно лечить противосудорожными средствами, опухоли — хирургическим вмешательством и лучевой терапией, а мигрени — триптанами или β-адреноблокаторами.К сожалению, некоторые причины зрительных галлюцинаций (например, CJD) не имеют окончательного лечения. У таких пациентов нейролептики могут минимизировать зрительные галлюцинации и страдания. Большинству пациентов, страдающих зрительными галлюцинациями, независимо от причины, будет полезно уверение их опекунов. Некоторым также могут быть полезны более формальные психотерапевтические вмешательства (например, когнитивно-поведенческая терапия), направленные на улучшение понимания.
Галлюцинации: типы, причины и симптомы
Галлюцинации могут быть признаком психического заболевания, но они не всегда означают, что человек нездоров.На самом деле галлюцинации довольно распространены.
Одно европейское исследование, проведенное в 2015 году, показало, что 7,3 процента людей сообщили, что слышали голоса на протяжении всей жизни. Дальнейшее исследование галлюцинаций среди населения в целом, проведенное в Южной Африке, показало, что этот показатель выше — 12,7%.
Ученые не до конца понимают, почему у одних людей есть галлюцинации, а у других — нет. Они также не знают, что вызывает галлюцинации у людей с такими заболеваниями, как шизофрения.
Галлюцинации могут возникать каждый раз, когда изменяется активность мозга.Например, некоторые люди более уязвимы для галлюцинаций, когда засыпают или частично просыпаются.
Исследование 2019 года на мышах, которые принимали галлюциногенные препараты, показало, что у животных была меньше активности в областях мозга, чем исследователи связывали с управлением поступающей визуальной информацией.
Это наблюдение предполагает, что галлюцинации могут быть способом мозга компенсировать потерю сенсорной информации.
Есть много разных типов галлюцинаций, в том числе:
- Слуховые галлюцинации : Это когда кто-то слышит что-то, чего нет, например, голос или радио.
- Визуальные галлюцинации : они заставляют кого-то видеть что-то нереальное, например человека или животное.
- Обонятельные галлюцинации : Они могут возникать, когда человек чувствует запах чего-то, чего нет.
- Вкусовые галлюцинации : они заставляют человека пробовать то, чего он не ел.
- Тактильные галлюцинации : они возникают, когда человек чувствует, что что-то или кто-то прикоснулся к нему.
- Соматические галлюцинации : Эти галлюцинации могут влиять на все тело, вызывая нереальные ощущения, например ощущение ползания насекомых по коже.
Узнайте больше о том, что происходит в мозгу во время галлюцинации.
Галлюцинации могут вызывать многочисленные заболевания и другие факторы. В исследовании 2010 года была предпринята попытка рассмотреть и обсудить многие из этих галлюцинаций и их причины. К ним относятся:
Наркотики
Наркотики, называемые галлюциногенами, могут вызывать галлюцинации. Эти препараты временно изменяют способ обработки и передачи информации мозгом, вызывая необычные переживания и мысли.
ЛСД, шалфей, диметилтриптамин (ДМТ) и некоторые грибы являются обычными галлюциногенами.
Шизофрения
Шизофрения — это психическое заболевание, которое меняет образ мышления и поведения человека. Это также может вызвать психоз, то есть потерю связи с реальностью.
Люди с психозами могут испытывать бред и галлюцинации и проявлять нетипичное поведение. Антипсихотические препараты могут помочь справиться с симптомами, и некоторые люди лучше переносят терапию.
Послеродовые расстройства психического здоровья
Многие молодые родители борются с послеродовой депрессией и тревогой.Реже у некоторых возникает послеродовой психоз, который может вызывать галлюцинации.
Пример: мать считает, что слышит плач своего ребенка, в то время как ребенок этого не делает. В более крайних случаях мать может услышать голос, говорящий ей убить своего ребенка.
Поскольку послеродовой психоз может подвергнуть ребенка опасности и нарушить отношения между родителем и ребенком, незамедлительное лечение имеет жизненно важное значение. Могут помочь терапия, лекарства и социальная поддержка.
Тревога и депрессия
Люди с тревогой и депрессией могут периодически испытывать галлюцинации.Галлюцинации обычно очень краткие и часто связаны с конкретными эмоциями, которые испытывает человек. Например, депрессивный человек может галлюцинировать, что кто-то говорит ему, что он ничего не стоит.
Эти галлюцинации часто можно устранить с помощью лечения основного заболевания.
Узнайте больше о психозах при депрессии.
Алкогольная абстиненция
Алкогольная абстиненция может вызывать галлюцинации, особенно у людей с тяжелым абстинентным синдромом, называемым горячим делирием.
Человек с белой горячкой также может сильно заболеть, рвать или дрожать. Симптомы обычно проходят через несколько дней.
Деменция и другие заболевания головного мозга
Деменция постепенно поражает мозг, включая области, связанные с обработкой сенсорной информации. Люди на средней и поздней стадии деменции могут испытывать слуховые и зрительные галлюцинации.
Иногда они видят умерших людей. В других случаях их галлюцинации могут вызывать ужас и вызывать чувство паранойи и паники, из-за чего им трудно доверять опекунам.
Лекарства могут помочь облегчить эти симптомы.
Припадки
Иногда галлюцинации являются симптомом судорожного расстройства. Человек может испытывать галлюцинации во время или после приступа. В большинстве случаев лечение припадков предотвращает галлюцинации.
Мигрень
Некоторые люди с мигренью испытывают галлюцинации во время или непосредственно перед мигренью. Эти галлюцинации часто бывают визуальными. Человек может видеть пятна и цвета, которых нет, или другие необычные изображения.
Нарушения сна
У некоторых людей возникают галлюцинации, которые врачи связывают с нарушениями сна. Галлюцинации обычно появляются, когда человек засыпает или просыпается.
В некоторых случаях галлюцинации возникают с эпизодом сонного паралича, который случается, когда человек просыпается и временно не может двигаться.
Лечение нарушений сна может помочь облегчить симптомы. В некоторых случаях знание того, что галлюцинации происходят из-за изменений мозга во время сна, может сделать их менее пугающими.
Болезни органов чувств
Люди с потерей слуха или зрения могут испытывать галлюцинации. Это может быть связано с изменениями в мозге в областях сенсорной обработки или в визуальной или слуховой информации, которую получает мозг.
Другие причины
В некоторых случаях галлюцинации могут не иметь отношения к болезни или наркотикам. Иногда силы внушения вызывают галлюцинации.
Например, в религиозных традициях, где слышание голоса Бога является обычным явлением, человек может сообщить о слуховой галлюцинации.Человек, спящий в доме, в котором, по их мнению, обитают привидения, может слышать шум или видеть призрачные фигуры из-за повышенного беспокойства.
Галлюцинация — это не заблуждение, хотя они тесно связаны. Заблуждение — это ложное убеждение, а галлюцинация — это ложное восприятие.
Многие люди могли поддаться оптическим иллюзиям и другим уловкам. Однако галлюцинация — это больше, чем ошибка восприятия.
Люди, испытывающие галлюцинации, видят или слышат вещи, которых на самом деле нет и которые не соответствуют опыту окружающих их людей.
Они также могут верить в реальность своих галлюцинаций или придавать им определенный смысл и ложные убеждения. Эти прикрепленные ложные убеждения — заблуждения.
Другие симптомы галлюцинаций
Галлюцинации часто указывают на основную проблему с тем, как мозг обрабатывает информацию, например, когда у человека с деменцией развиваются галлюцинации или депрессия вызывает психоз.
Некоторые другие симптомы, которые может испытывать человек при галлюцинациях, включают:
- изменения функций мозга по мере взросления человека
- необычные убеждения
- депрессия или тревога
- проблемы со зрением или слухом
- параноидальное или агрессивное поведение
- вера в заговоры
- припадки
- головные боли
При любой галлюцинации разумно обратиться к врачу, даже если нет других симптомов.Особенно важно обратиться за медицинской помощью, если у кого-то с болезнью, которая может вызывать галлюцинации, наблюдается ухудшение галлюцинаций или другие изменения в настроении или поведении.
Не все галлюцинации требуют лечения, особенно если галлюцинации являются единичным явлением. Галлюцинация не требует неотложной медицинской помощи, но только врач может определить, указывает ли она на серьезную проблему со здоровьем.
Галлюцинации встречаются чаще, чем многие думают. Хотя они могут быть пугающими, они не всегда означают, что у человека серьезное расстройство мозга или проблемы с психическим здоровьем.
Людям, страдающим галлюцинациями, и тем, кто их любит, следует отслеживать симптомы, чтобы определять, когда галлюцинации происходят и не вызывает ли их что-либо. Такой учет может помочь врачу лучше лечить симптомы.
Определение, симптомы, признаки, причины, лечение
Что такое галлюцинация?
Слово «галлюцинация» происходит от латинского и означает «блуждать мысленно». Галлюцинации определяются как «восприятие несуществующего объекта или события» и «чувственные переживания, которые не вызваны стимуляцией соответствующих органов чувств.»
С точки зрения непрофессионала, галлюцинации связаны со слухом, зрением, осязанием, обонянием и даже вкусом вещей, которые не являются реальными. Слуховые галлюцинации, при которых слышны голоса или другие звуки, не имеющие физического источника, являются наиболее распространенным типом.
Галлюцинации часто возникают у людей с психическими расстройствами, включая шизофрению и биполярное расстройство, однако вам не обязательно иметь психическое заболевание, чтобы испытывать галлюцинации.
Типы
Есть пять типов галлюцинаций, в том числе:
- Слуховой : слышать голоса или звуки, которые никто другой не может (наиболее распространенный тип галлюцинаций)
- Визуальный : Видеть людей, цвета, формы или предметы, которые нереальны (второй по распространенности тип галлюцинаций)
- Тактильные : Ощущения (например, клопы ползают по вашей коже) или ощущение прикосновения, когда вы не
- Обонятельный : Обоняние, не имеющее физического источника (менее распространено, чем зрительные и слуховые галлюцинации)
- Вкусно : вкус во рту, не имеющий источника (самый редкий тип галлюцинаций)
Симптомы
В зависимости от типа галлюцинации могут иметь ряд симптомов, в том числе:
- Ощущения в теле (например, ощущение ползания по коже или движение)
- Слышание звуков (таких как музыка, шаги или стук дверей)
- Слышание голосов (может включать в себя положительные или отрицательные голоса, например, голос, приказывающий вам причинить вред себе или другим)
- Видеть предметы, существа, узоры или огни
- Обоняние (может быть приятным или неприятным в одной или обеих ноздрях)
- Дегустация (часто металлический привкус)
Диагностика
Спросив о ваших симптомах, истории болезни и образе жизни, ваш врач, скорее всего, проведет физический осмотр и назначит несколько тестов, чтобы попытаться исключить медицинские или неврологические причины ваших галлюцинаций.Диагностические тесты могут включать:
- Анализы крови для выявления метаболических или токсических причин
- Электроэнцефалограмма (ЭЭГ) для проверки аномальной электрической активности в мозгу и припадков
- Магнитно-резонансная томография (МРТ) для выявления структурных проблем головного мозга, таких как опухоль головного мозга или инсульт
К сожалению, исследования показывают, что люди занижают информацию о галлюцинациях. При разговоре со своим врачом важно честно говорить о продолжительности и частоте, а также о конкретных симптомах, связанных с вашими галлюцинациями.
Причины
Галлюцинации чаще всего связаны с шизофренией, психическим заболеванием, характеризующимся беспорядочными мыслями и поведением. Однако они также являются возможной характеристикой биполярного расстройства.
При биполярном расстройстве I типа галлюцинации возможны как при мании, так и при депрессии. При биполярном расстройстве II типа галлюцинации могут возникнуть только во время депрессивной фазы. Биполярное расстройство, которое проявляется галлюцинациями и / или бредом, также может привести к диагнозу биполярного расстройства с психотическими особенностями.Взаимодействие с другими людьми
Галлюцинации возникают не только при психических расстройствах, таких как шизофрения и биполярное расстройство, но они также могут возникать при следующих физических и психологических состояниях:
- Употребление алкоголя или наркотиков и / или абстиненция
- Болезнь слухового нерва
- Диссоциативное расстройство личности (ДИД)
- Эпилепсия
- Глаукома
- Использование галлюциногенов
- Условия обмена
- Болезни среднего или внутреннего уха
- Мигрень
- Нарколепсия
- Неврологические расстройства
- Заболевания офтальмологические
- Посттравматическое стрессовое расстройство (ПТСР)
- Шизоаффективное расстройство
- Недосыпание
- Ход
Лечение
Лечение галлюцинаций будет зависеть от типа галлюцинаций, первопричины и вашего общего состояния здоровья.В целом, однако, ваш врач, скорее всего, порекомендует многопрофильный подход, который включает лекарства, терапию и социальную поддержку.
Психотерапия
Психотерапия галлюцинаций включает в себя привлечение пациента к интересу к деталям симптомов, психологическое просвещение, исследование «вероятных причин» галлюцинаций и нормализацию переживаний.
Самопомощь
Следующие стратегии самопомощи могут помочь пациентам справиться со слуховыми галлюцинациями:
- Упражнение
- Напевать или петь песню несколько раз (например, «С Днем Рождения»)
- Игнорирование голосов
- Прослушивание музыки
- Чтение (вперед и назад)
- Разговор с другими
Лекарства
Антипсихотические препараты часто эффективны при лечении галлюцинаций, устраняя или уменьшая частоту их возникновения, либо оказывая успокаивающее действие, которое снижает их беспокойство.
Нуплазид (пимавансерин) — первое лекарство, одобренное для лечения галлюцинаций, связанных с психозом, перенесенным с болезнью Паркинсона.
Другие виды лечения
Повторяющаяся транскраниальная магнитная стимуляция (пТМС), относительно неинвазивная процедура, которая включает размещение небольшого магнитного устройства непосредственно на черепе, имеет некоторые предварительные доказательства того, что она может снизить частоту и тяжесть слуховых галлюцинаций у некоторых людей с шизофренией.Взаимодействие с другими людьми
Копинг
Важным аспектом помощи близкому человеку, страдающему галлюцинациями, является заверение его в доступности лечения. Вот еще несколько практических шагов, которые помогут любимому человеку справиться с галлюцинациями.
Обращайте внимание на окружающую среду
Окружающая среда может играть важную роль в неправильном восприятии и обострении галлюцинаций; например, плохо освещенная комната и шумная, хаотичная обстановка могут увеличить вероятность галлюцинации.
 Сопровождается тяжелым помрачнением сознания пациента. Ключевой симптом – двигательные расстройства
Сопровождается тяжелым помрачнением сознания пациента. Ключевой симптом – двигательные расстройства

