Криптогенная эпилепсия. Фокальная генерализованная эпилепсия у детей.
Криптогенная эпилепсия. Фокальная генерализованная эпилепсия у детей.Гимранов Ринат Фазылжанович
Невролог, нейрофизиолог, стаж — 33 года;
Профессор неврологии, доктор медицинских наук;
Клиника восстановительной неврологии.Об авторе
Дата публикации: 25 ноября, 2019
Обновлено: 28 декабря, 2022
Фокальная криптогенная эпилепсия – это психоневрологическая патология, редко сопровождающаяся генерализованными судорожными приступами, так как область возбуждения нейронов (фокус) ограничивается одним полушарием.
Из-за особенностей заболевания, судороги сложно поддаются коррекции без лечения вызвавшей их патологии.
Содержание статьи:
- 1 Причины развития
- 2 Виды и симптоматика
- 2.1 Фокальная
- 2.2 Генерализованная
- 3 Диагностика и лечение
- 3.1 Лекарственная составляющая
- 3.
 2 Физиотерапия
2 Физиотерапия
- 4 Профилактика
- 5 Прогноз
- 6 Список использованной литературы
Причины развития
Диагноз криптогенная эпилепсия ставится в случае, когда после полноценный комплексных исследований не найдена точная причина возникновения очага переродившихся нейронов.
Разобраться, что такое криптогенная фокальная или генерализованная эпилепсия, и как это заболевание возникает у детей и взрослых – задача первой важности. Потому что до выявления и устранения причины симптоматических припадков, они будут повторяться, невзирая на прием противосудорожных препаратов.
Существует ряд предположений, о том, какие состояния способствуют развитию заболевания:
- последствия действия токсичных веществ;
- вирусные инфекции, в частности – герпетический энцефалит;
- опухоли головного мозга;
- травмы головы, даже полученные в отдаленном периоде;
- резкие перепады температур;
- проблемы в периоде вынашивания (антенатальном).

Как правило, в анамнезе людей, которым ставится этот диагноз, обнаруживается больше одной причины для возникновения эпиактивности.
Найти и устранить источник болезни сложно, что исключает хирургическое вмешательство в качестве метода лечения судорог.
Виды и симптоматика
В зависимости от локализации и количества очагов в коре головного мозга, научная литература описывает два типа криптогенной эпилепсии: фокальную и генерализованную.
Фокальная
Особенность этого типа заболевания – четкая локализация места негативной импульсации (фокуса).
По особенностям проявлений и симптомов, можно предположить вероятную локализацию патологического очага:
- в затылочной области – возникают отчетливые видения несуществующих людей, предметов;
- в височной части – больного преследуют слуховые галлюцинации;
- теменная область – характерны парестезии (нарушения чувствительности в том или ином отделе тела;
- области вегетативных ядер мозга – потливость, спазмы и расширение сосудов, нарушения зрения, пищеварения;
- пирамидные нейроны – наблюдается нехарактерная двигательная активность.

Существует также такое явление, как криптогенная фокальная эпилепсия с вторичной генерализацией, при которой приступы из очаговых трансформируются в генерализованную форму с тоническими судорогами всего тела.
Всем пациентам присуще изменение эмоциональной составляющей личности. Появляется излишняя импульсивность, склонность к депрессиям, интеллектуальные способности снижаются.
Генерализованная
Этот тип криптогенной эпилепсии характерен для детей, причем чаще страдают мальчики. В 7% случаев малышам ставят именно такой диагноз. Патология считается сложно излечимой из-за сменяемости симптоматики и устойчивости к классическим лекарственным препаратам.
Небольшие судороги постепенно переходят в тонические приступы. Для припадков характерно сочетание нескольких признаков: падение в обморок, сильные судороги и абсансы. Перед тем, как начнется основная часть проявлений, ребенок ненадолго зависает, полностью отключаясь от мира. После того, как придет в себя, не помнит, что только что произошло.
Диагностика и лечение
Диагноз криптогенная эпилепсия, несмотря на кажущуюся неопределенность, требует уточнения локализации фокуса эпиактивности: лобная парциальная версия, височная или иная.
Врач проводит полное доскональное обследование, изучает анамнез жизни, заболеваний, проверяет возможные причины возникновения судорожных симптомов.
Поступивший с подозрением на криптогенную эпилепсию пациент, в обязательном порядке проходит:
- КТ и/или МРТ.
Источник эпиактивности показывает ЭЭГ. А ее возможную причину – УЗИ, КТ, МРТ.
После того, как установлена локализация фокуса и исключены органические поражения коры головного мозга, назначают комплексное лечение. Цель терапии – не только затормозить развитие болезни, но и подавить припадки.
Медикаментозный компонент остается ведущим. Устойчивость некоторых форм заболевания к препаратам устраняется, благодаря подбору лекарств, способных воздействовать на нервную систему даже при таком диагнозе.
Главная задача – избавиться от приступов.
Лекарственная составляющая
Используются препараты нескольких категорий:
- противосудорожные;
- психотропы;
- ноотропы;
- диуретики.
Физиотерапия
Ускорить выздоровление, достичь ощутимых положительных сдвигов можно, дополнительно проходя процедуры:
- Транскраниальная магнитная стимуляция (ТМС)
- биорезонансная терапия, позволяющая нормализовать электромагнитное поле, снизив риск возникновения припадка;
- вихревые поля, нормализующие электромагнитное поле человека;
- массажи;
- ЛФК;
- рефлексотерапия.
Продолжительность лечения криптогенной эпилепсии у детей и взрослых индивидуальна и может продлиться несколько лет. В будущем, не исключается необходимость полностью повторить курс.
Вылечить такой вариант судорожного синдрома можно путем устранения первичной причины, поражающей мозг.
Профилактика
Профилактические мероприятия против эпилепсии достаточно просты – необходимо избегать факторов, способствующих ее развитию. При планировании ребенка посоветуйтесь с врачом, пройдите генетическое исследование.
Что касается людей, уже пострадавших от припадков, то им рекомендуются простые правила, помогающие предотвратить новые приступы:
- четкий распорядок дня;
- регулярные физические нагрузки;
- соблюдение специальной диеты;
- отсутствие сильных стрессов
Прогноз
Криптогенная фокальная височная эпилепсия у детей имеет в целом благоприятный прогноз. Это в случае своевременного выявления и лечения причины приступов.
В запущенной стадии, без необходимого купирования припадков, болезнь ухудшает интеллектуальные способности, внимание, сосредоточенность. В худшем сценарии приводит к изменениям личности, обратить которые уже невозможно.
Особое внимание стоит уделять частоте и продолжительности приступов. Чем они чаще и дольше, тем больший непоправимый ущерб наносится мозгу.
Чем они чаще и дольше, тем больший непоправимый ущерб наносится мозгу.
В случае, если припадок длится более 5 минут, необходимо немедленно обратиться в скорую помощь, так как пациент может получить урон несовместимый с жизнью.
Список использованной литературы
Была ли эта статья полезна?
Вы можете подписаться на нашу рассылку и узнать много интересного о лечение заболевания, научных достижений и инновационных решений:
Ваш e-mail
Согласен (-на)с политикой конфиденциальности и обработки персональных данных
Please leave this field empty.
Приносим извинения!
Как можно улучшить эту статью?
Please leave this field empty.
Более подробную информацию, возможно уточнить у врачей-неврологов, на нашем форуме!Перейти На Форум
Подробнее о судороге Подробнее о эпилепсии
Если у вас остались вопросы, задайте их врачам на нашем форуме!
Перейти на форум
ДОБАВИТЬ/ПОСМОТРЕТЬ КОММЕНТАРИИ
Гимранов Ринат Фазылжанович
Записаться к специалисту
×
Идиопатические генерализованные эпилепсии| Услуги маммолога в Киеве в клинике Оберіг
Евтушенко С. К. – д.мед.н., професор
К. – д.мед.н., професор
Омельяненко А.А. – к.мед.н.
Эпилепсия является одной из наиболее частых форм неврологической патологии у детей и подростков. Это заболевание ведет к заметному ухудшению качества жизни больного и его семьи, снижению успеваемости и ограничению социальной адаптации в дальнейшем. Уровень помощи больным с эпилепсией все еще недостаточно высок. Это обусловлено недостаточной подготовкой неврологов и других специалистов, которые вовлечены в этот процесс. Качественная терапия эпилепсий возможна лишь при правильном диагнозе, но, к сожалению, этот диагноз нередко ограничивается лишь констатацией «эпилептического синдрома».
Идиопатические генерализованные эпилепсии (ИГЭ) составляют около трети всех форм эпилепсий.
Идиопатическая эпилепсия подразумевает только наличие повторяющихся эпилептических приступов в отсутствие структурных повреждений мозга и неврологических симптомов в интериктальном периоде.
Идиопатические генерализованные эпилепсии представлены группой синдромов, которые характеризуются сочетанием в различных пропорциях и в различные возрастные периоды трех видов приступов — абсансов, миоклоний и генерализованных тонико-клонических приступов. Реже при ИГЭ могут иметь место тонические или атонические приступы.
Реже при ИГЭ могут иметь место тонические или атонические приступы.
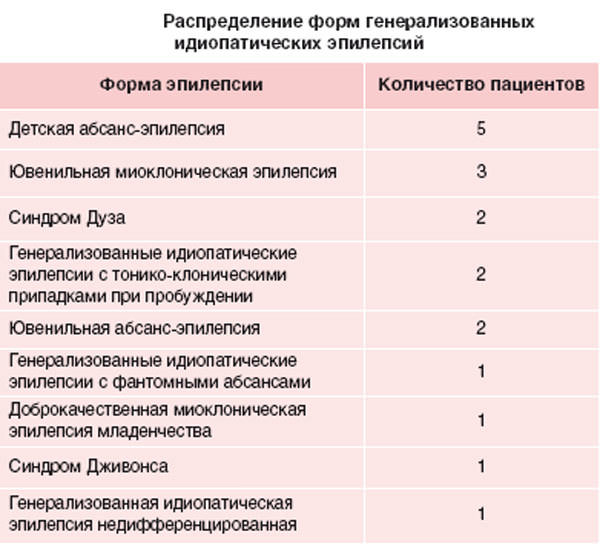
Синдромы идиопатической генерализованной эпилепсии обычно имеют отчетливые электроклинические характеристики и прогноз. Часть из них являются возрастзависимыми, тогда как другие могут сохраняться всю жизнь.Точный синдромологический диагноз не всегда возможен в дебюте заболевания и в значительном числе случаев не представляется возможной аккуратная классификация синдрома вообще. Используемая сегодня классификация этих синдромов представлена в таблице 1. Также в структуре идиопатических генерализованных эпилепсий выделяются отдельные синдромы, нозологическая самостоятельность которых требует дальнейшего подтверждения и они пока не входят в текущую классификацию ИГЭ (табл. 2).
Таблица 1
Текущая классификация идиопатических генерализованных эпилепсий (ILAE, 1989)
- Доброкачественные семейные судороги новорожденных
- Доброкачественные судороги новорожденных
- Доброкачественная миоклоническая эпилепсия раннего возраста
- Детская абсансная эпилепсия
- Ювенильная абсансная эпилепсия
- Ювенильная миоклоническая эпилепсия
- Эпилепсия с генерализованными судорожными приступами пробуждения
- Эпилепсии с приступами со специфическими способами провокации (большинство фото-сенситивных эпилепсий)
- Другие генерализованные эпилепсии
Таблица 2
Синдромы идиопатической генерализованной эпилепсии, которые не входят в классификацию ILAE
- С-м миоклонии век с абсансами (с-м Дживонс)
- Эпилепсия с миоклоническими абсансами (с-м Тассинари)
- С-м периорального миоклонуса с абсансами
- Миоклонически-астатическая эпилепсия (с-м Дузе)
- Идиопатическая генерализованная эпилепсия с фантомыми абсансами
- Стимулзависимые абсансные эпилепсии
- «Чистая» фотосенситивная эпилепсия
- Абсансная эпилепсия раннего детского возраста
- Доброкачественная миоклоническая эпилепсия раннего возраста
- Генерализованная эпилепсия с фебрильными судорогами плюс
ТИПЫ ПРИСТУПОВ ПРИ ИДИОПАТИЧЕСКИХ ГЕНЕРАЛИЗОВАННЫХ ЭПИЛЕПСИЯХ
Абсансы — генерализованные приступы, сопровождающиеся кратковременной утратой сознания, остановкой взора и наличием на ЭЭГ специфических паттернов в виде генерализованных синхронных регулярных комплексов «пик-волна» частотой 3-3,5 Гц. Такие абсансы называются типичными.
Такие абсансы называются типичными.
Впервые описаны Poupart в 1705 году, и позже Tissot в 1770 году, который использовал тер-мин «petitaccess.» Термин «абсанс» впервые использовал Calmeil в 1824 году.
Связь между утратой сознания и комплексами пик-волна 3 Гц на ЭЭГ была выявлена и описана Gibbs, Davis, и Lennox в 1935 году.
Распространенность этого типа приступов- 1,9-8 на 100,000. Типичные абсансы встречаются чаще у девочек — 2:1. Абсансы с миоклонусами чаще встречаются у мальчиков.
У 90,6% больных приступы сопровождаются вариабельными двигательными компонентами (сложные абсансы): автоматизмы — 63%, миоклонический компонент -45,5%,снижение постурального тонуса — 22,5%, повышение постурального тонуса — 4,5%. В одном приступе обычно имеют место два или три двигательных компонента, но три и более встречаются редко. При наличии двигательных компонентов в структуре приступа абсанс обозначается как сложный, в их отсутствие – как простой.
Классическим ЭЭГ-паттерном абсансов являются генерализованные билатерально-синхронные комплексы пик-волна частотой 3 Гц (Рис. 1). Комплексы пик-волна быстрее в начале разряда (в основном около 4 Гц), затем замедляются до 3,5-3 Гц в основной порции и к концу приступа замедляются до 2,5 Гц. Если пик-волновой разряд длительный, то частота может снижаться до 2 Гц. Если пик-волновой разряд развился до начала записи, то дифференциация комплексов «пик-волна» и «острая-медленная волна» может быть затруднительной.
1). Комплексы пик-волна быстрее в начале разряда (в основном около 4 Гц), затем замедляются до 3,5-3 Гц в основной порции и к концу приступа замедляются до 2,5 Гц. Если пик-волновой разряд длительный, то частота может снижаться до 2 Гц. Если пик-волновой разряд развился до начала записи, то дифференциация комплексов «пик-волна» и «острая-медленная волна» может быть затруднительной.
Максимум пик-волновой активности почти всегда находится над лобными отделами по срединной линии, а минимум находят в височных и затылочных отведениях.
Начало пик-волновой активности в срединных отведениях лобной области на означает, что источником активности являются отделы лобной доли в непосредственной близости от межполушарной борозды, что характерно для всех первично-генерализованных эпилепсий.
Хотя классические пик-волновые комплексы билатерально синхронные и симметричные, и асинхрония обычно не превышает 20 мсек, они могут начинаться на 100-200 мсек раньше или быть более выраженными над одним из полушарий. Однако такое преобладание может менять свою сторонность в течение одной или нескольких записей. Редко классические пик-волновые разряды регистрируются над одним полушарием.
Однако такое преобладание может менять свою сторонность в течение одной или нескольких записей. Редко классические пик-волновые разряды регистрируются над одним полушарием.
По крайней мере, у 40% пациентов с идиопатическими генерализованными эпилепсиями регистрируются очаговые эпилептические разряды на межприступной ЭЭГ.
Клинические проявления абсанса обычно выражены, когда длительность разряда превышает 5 секунд. Более короткие вспышки обычно протекают без очевидных проявлений.
Абсансы не являются обязательным и единственным видом приступов, которые сопровождаются разрядами комплексов пик-волна на ЭЭГ — частота клинически явных абсансов колеблется от 26% до 70%; частота grandmal — 37-86%; частота миоклоний — 14-27%.В небольшом числе случаев имеют место тонические, атонические приступы или только фебрильные судороги.
Дифференциальная диагностика абсансов наиболее часто проводится с атипичными абсансами, сложными фокальными приступами лобного и височного происхождения, неэпилептическими «замираниями».
Атипичные абсансы встречаются главным образом у детей с тяжелыми симптоматическими или криптогенными эпилептическими синдромами, которые представлены сочетанием атипичных абсансов, атонических, тонических, миоклонических и генерализованных судорожных приступов. Клинически начало и окончание атипичного абсанса более постепенные, изменения мышечного тонуса более выражены, может быть послеприступная спутанность сознания. На ЭЭГ — нерегулярные пик-волны частотой менее 2,5 Гц или другие варианты эпилептической активности (Рис. 2). Фоновая биоэлектрическая активность, как правило, изменена.
Замирание с утратой реактивности могут входить и в структуру сложных фокальных приступов при височной или лобной эпилепсиях. «Лобные» абсансы (очаг в области полюса лобной доли) клинически могут не отличаться от типичных абсансов, дифференциальная диагностика основывается на данных ЭЭГ.
Клинические отличия сложных фокальных приступов при височной эпилепсии и типичных абсансов при ИГЭ представлены в таблице 3.
Таблица 3
Дифференциальная диагностика типичных абсансов и сложных фокальных приступов при височной эпилепсии.
| Признак | Сложные фокальные приступы (височная эпилепсия) | Типичные абсансы |
|---|---|---|
| Аура | Часто | Никогда |
| Длительность | как правило более 1 минуты | Обычно несколько десятков секунд |
| Провокация гипервентиляцией | Редко | Как правило |
| Фотосенситивность | Редко | Часто (зависит от синдрома) |
| Утрата сознания | Обычно глубокая | Вариабельная (зависит от синдрома) |
| Автоматизмы | Практически всегда; часто вовлекаются туловище и ноги ипсилатерально. Дистоническая установка контралатеральных конечностей в 40% случаев. | До 2/3 случаев. Минимальная выраженность. Туловище и ноги вовлекаются редко. |
| Амбулаторные автоматизмы | Часто | Только при статусе абсансов |
| Клонические судороги | Редко; односторонние в конце приступа | Часто; двусторонние, обычно в области рта и/или век |
| Бессудорожный статус | Как исключение | Может встречаться |
| Послеприступные симптомы | Практически всегда спутанность сознания, часто амнезия и дисфазия | Никогда |
В отличие от типичных абсансов, которые прерывают текущую деятельность, неэпилептические замирания, как правило, возникают в периоды отсутствия деятельности, могут быть прерваны внешними стимулами и не сопровождаются моторными компонентами и разрядами на ЭЭГ.
Миоклонус характеризуется быстрыми непроизвольными мышечными сокращениями,как правило, с движением в суставах, генерализованными или ограниченными отдельной группой мышц, преимущественно во флексорах. Эпилептический миоклонус сопровождается эпилептическими разрядами на ЭЭГ.
Если эпилептический разряд приводит к «выключению» мышечного тонуса, то может возникать короткое движение под влиянием гравитации. Такой вариант называется «негативным» миоклонусом.
Генерализованный тонико-клонический приступ – вариант приступа, представленный последовательными фазами непрерывного сокращения мышц (тоническая фаза) и прерывистых сокращений (клоническая фаза) с утратой сознания. Приступ начинается с утраты сознания и резкого тонического напряжения всех мышц длительностью 30-40 секунд. В этой фазе появляется резкий цианоз. Далее появляются ритмичные судороги мышц с постепенным увеличением интервалов между отдельными сокращениями длительностью до нескольких минут. После сокращения наступает полное расслабление и кратковременное коматозное состояние, которое переходит в сон.
ОТДЕЛЬНЫЕ ФОРМЫ ИДИОПАТИЧЕСКИХ ГЕНЕРАЛИЗОВАННЫХ ЭПИЛЕПСИЙ
Абсансные формы
Среди эпилепсий с доминированием абсансов наиболее частой формой является детская абсансная эпилепсия (ДАЭ).
Дебют заболевания в возрасте от 2 до 8 лет.Частота детской абсансной эпилепсии среди детей от 1 до 15 лет составляет 6,3-8 на 100000.Чаще страдают девочки – они составляют 76% пациентов.
Основное клиническое проявление — типичные абсансы (простые и сложные), которые сопровождаются внезапным и глубоким нарушением сознания, остановкой взгляда и прерыванием активной деятельности. У 35% больных с детской абсансной эпилепсией наблюдаются простые абсансы, у 43% — сложные абсансы, а в 22% случаев – и те и другие.
Абсансы при этой форме эпилепсии характеризуются глубоким нарушением сознания и полной амнезией приступа; застыванием взгляда, прерыванием речи и других видов деятельности. Длительность приступа составляет в среднем 6-15 секунд. Частота приступов, как правило, высокая — до нескольких десятков атак в сутки. Абсансы возникают преимущественно в дневное время.
У большинства больных с детской абсансной эпилепсией типичные абсансы являются первым симптомом. В 2/3 случаев имеют место различные автоматизмы.
У 40% больных с детской абсансной эпилепсией имеют место генерализованные тонико-клонические приступы.
При детской абсансной эпилепсии генерализованные тонико-клонические приступы возникают обычно в возрасте 10-13 лет, чаще при пробуждении.
Наличие неполной утраты сознания, выраженных и ритмичные миоклоний или генерализованных судорожных приступов или миоклоний до появления абсансов делают диагноз детской абсансной эпилепсии маловероятным.
Существуют так называемые «строгие» критерии ДАЭ (табл. 4) при соответствии которым можно говорить о 100-процентной вероятности выздоровления.
Таблица 4
Строгие критерии детской абсансной эпилепсии (Loiseau and Panayiotopoulos, 2005)
Критерии включения:
- Возраст дебюта от 4 до 10 лет с пиком 5-7 лет.
- Нормальный неврологический статус и психическое развитие.
- Короткие (4-20 сек.) и частые (десятки в день) абсансы с внезапной и глубокой утратой сознания.

- Иктальные разряды представлены комплексами пик- или бипик-волна (единичные комплексы могут содержать 3 пика подряд).Эти разряды ритмичны, частота их 3 Гц и по-степенно замедляется к концу приступа.
Критерии исключения:
- Другие типы приступов (ГТКП, миоклонии) до начала абсансов
- Миоклонии век, периоральные миоклонии, ритмичные вздрагивания рук и единичные или аритмичные вздрагивания головы, туловища, конечностей
- Неполная утрата или сохранение сознания во время разрядов на ЭЭГ
- Короткие (менее 4 сек.), фрагментированные иктальные разряды, полипики (более 3 в одном комплексе)
- Фотосенситивность и другие клинически явные виды сенситивности.
Основными провоцирующими факторами служат эмоциональные, интеллектуальные и метаболические факторы (гипогликемия, гипокапния). Отсутствие абсансов при проведении гипервентиляции у больных не получавших антиконвульсанты должно вызывать сомнения в диагнозе детской абсансной эпилепсии. В 10% случаев имеет место фотосенситивность.
В 10% случаев имеет место фотосенситивность.
Биоэлектрическая активность мозга в межприступный период может быть совершенно нормальной, но обычно регистрируются различной длительности разряды генерализованных билатерально-синхронных комплексов пик-волна частотой 3 Гц на фоне нормальных базовых ритмов. Иктальный паттерн представляет собой более длительные разряды комплексов пик-волна. Обычно клинические проявления появляются при длительности разряда более 5 секунд.
У 15-20% больных с ДАЭ после закрывания глаз в затылочных отделах мозга может регистрироваться ритмичная дельта-активность 2,5-3,5 Гц, которая появляется в виде периодов дли-тельностью от нескольких секунд до минуты (рис. 3.). Биокципитальная дельта-активность наиболее часто встречается у детей возрасте от 5 до 8 лет. Преходящая асимметрия этой активности встречается примерно в четверти случаев. Эта дельта-активность может перемежаться с отдельными синхронными пиками и распространяться на прилегающие отделы коры.
Прогноз ДАЭ благоприятный – выздоровление наступает почти в 100% случаев. Ухудшают прогноз фармакорезистентность приступов, фотосенситивность и наличие более 10 генерализованных судорожных приступов.
Ухудшают прогноз фармакорезистентность приступов, фотосенситивность и наличие более 10 генерализованных судорожных приступов.
Подростковый вариант ИГЭ с доминированием абсансов представлен ювенильной абсансной эпилепсией (ЮАЭ). Заболевание дебютирует в возрасте от 7 до 12 лет. Доля ювенильной абсансной эпилепсии (ЮАЭ) составляет около 10% среди всех возрастзависимых эпилепсий с абсансами.
Основные клинические проявления ювенильной абсансной эпилепсии — типичные абсансы. Преобладают простые абсансы — 66%. Частота абсансов при ЮАЭ небольшая — несколько приступов в день или реже. В сравнении с ДАЭ абсансы при ЮАЭ характеризуются меньшей глубиной нарушения сознания, большей длительностью и более частым миоклоническим компонентом в структуре приступа. У трети больных встречаются автоматизмы, которые возникают через 6-10 секунд после начала приступа. До 20% пациентов переживают эпизоды статуса абсансов.
У 80% пациентов с ЮАЭ имеют место генерализованные тонико-клонические приступы.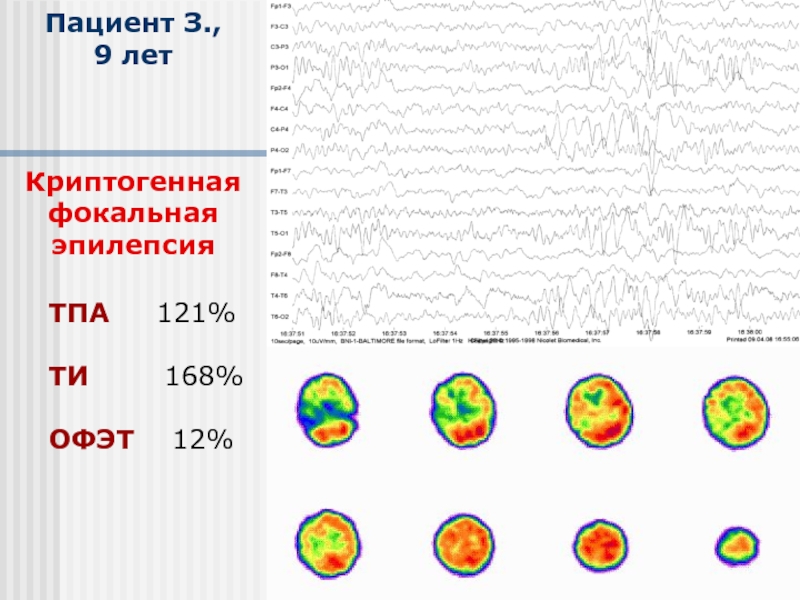 Наиболее типично возникновение ГТКП при пробуждении. Этот вид приступов присоединяется к абсансам обычно в возрасте 14 — 15 лет.
Наиболее типично возникновение ГТКП при пробуждении. Этот вид приступов присоединяется к абсансам обычно в возрасте 14 — 15 лет.
Наиболее важными провоцирующими факторами при ювенильной абсансной эпилепсии являются гипервентиляция и депривация сна. Фотосенситивность встречается относительно редко.
Неврологический и психический статус, а также данные нейровизуализацииу большинства больных нормальные.
Интериктальная ЭЭГ содержит короткие разряды генерализованных билатерально синхронных комплексов пик-волна частотой 3,5-4,5 Гц. У некоторых больных эти комплексы могут локализоваться только над задними отделами мозга. Иктальные паттерны мало отличаются от таковых при детской абсансной эпилепсии.
Факторами, которые ухудшают прогноз, служат клонический компонент абсансов, статуса абсансов, ночные ГТКП, асимметрия эпилептических разрядов на ЭЭГ.
У детей раннего возраста эпилепсии с типичными абсансами встречаются редко, но тем не менее, имеет место отдельный синдром ИГЭ – абсансная эпилепсия раннего возраста (АЭРВ). Возраст манифестации заболевания — первые 4 года жизни, чаще страдают мальчики. Распространенность не известна в связи с отсутствием учета как самостоятельной нозологической единицы.Основным клиническим симптомом являются типичные абсансы (простые и сложные), которые характеризуются короткой продолжительностью и невысокой частотой возникновения.
Возраст манифестации заболевания — первые 4 года жизни, чаще страдают мальчики. Распространенность не известна в связи с отсутствием учета как самостоятельной нозологической единицы.Основным клиническим симптомом являются типичные абсансы (простые и сложные), которые характеризуются короткой продолжительностью и невысокой частотой возникновения.
У 2/3 больных абсансы сочетаются с генерализованными тонико-клоническими приступа-ми, которые нередко являются первым симптомом заболевания.
В 40% случаев к этим приступам могут присоединяться миоклонические или миоклонически-астатические пароксизмы. Нередко наблюдается умеренная задержка нервно-психического развития.
Базовая биоэлектрическая активность обычно в пределах нормы или имеет место незначительное замедление фоновой ритмики. Наиболее типичным интериктальным и иктальным ЭЭГ-паттерном являются генерализованные билатерально-синхронные комплексы пик-волна частотой 2-3 Гц. Могут быть комплексы полипик-волна и очаговые пики. Наличие миоклонически-астатических приступов и низкая частота разрядов на ЭЭГ приближают АЭРВ к эпилептическим энцефалопатиям раннего возраста.
Наличие миоклонически-астатических приступов и низкая частота разрядов на ЭЭГ приближают АЭРВ к эпилептическим энцефалопатиям раннего возраста.
Среди синдромов ИГЭ наиболее «заметными» приступами характеризуется так называемая эпилепсия с генерализованными судорожными приступами пробуждения или эпилепсия с изолированными генерализованными судорожными приступами.
Основным клиническим проявлением этой формы эпилепсии являются генерализованные тонико-клонические приступы, которые в большинстве случаев (около 90%) возникают в первые 2 часа после пробуждения.
Возраст дебюта этой формы ИГЭ более вариабельный, в сравнении с довольно узкими возрастными границами дебюта при возрастзависимых эпилепсиях с абсансами. В 66% случаев эпилепсия с приступами grandmal манифестирует в возрасте от 9 до 24 лет.
У части больных ГТКП не являются единственным видом приступов – также возможны миоклонические атаки и абсансы.
Приступы при этой форме эпилепсии возникают внезапно, без ауры. Они часто сопровождаются травмирующими падениями. Приступы могут провоцироваться эпизодами расслабления и отдыха.В некоторых случаях ГКТП начинается с серии миоклоний, которые обычно вовлекают руки и лицо.
Они часто сопровождаются травмирующими падениями. Приступы могут провоцироваться эпизодами расслабления и отдыха.В некоторых случаях ГКТП начинается с серии миоклоний, которые обычно вовлекают руки и лицо.
До четверти случаев сопровождаются фокальным компонентом, который обычно выражается в повороте головы и глаз в сторону, возникающим по ходу приступа.
Приступы провоцируются депривацией сна, алкоголем, стрессом. Эти факторы часто встречаются вместе. У женщин приступы могут быть связаны с менструальным циклом и возникают обычно в предменструальный период. Фотосенситивность встречается у 18% больных.
Неврологический статус, данные нейровизуализации обычно в пределах нормы или имеются незначительные неспецифические изменения.
Электрографические изменения в межприступный период вариабельны и представлены генерализованными синхронными комплексами пик-волна или, реже, полипик-волна. Часто в межприступном периоде рутинная ЭЭГ не выявляет патологии.
Прогноз для эпилепсии с изолированными ГТКП относительно благоприятный — в большинстве случаев возможен хороший контроль приступов с помощью режимных мероприятий и монотерапии антиконвульсантами. Тем не менее, этот состояние может быть пожизненным и рецидивы при отмене терапии возникают более чем у 80% пациентов.
Тем не менее, этот состояние может быть пожизненным и рецидивы при отмене терапии возникают более чем у 80% пациентов.
Среди синдромов ИГЭ особое место занимает ювенильная миоклоническая эпилепсия (ЮМЭ) так как это одна из наиболее часто встречаемых форм эпилепсии у молодых людей и взрослых. Частота встречаемости ЮМЭ составляет 3% среди эпилепсий детского возраста и 11% — среди взрослых, страдающей эпилепсией.
Лица женского пола заболевают в 2-3 раза чаще, чем лица мужского пола.Семейный анамнез эпилепсии – 17-49%.
Дебют чаще всего в возрасте от 12 до 18 лет, но возможен дебют и в первой декаде жизни.
Клиническая картина представлена комбинацией миоклоний, абсансов и генерализованных тонико-клонических приступов: миоклонии — 100%, ГТКП -80% иабсансы — у 25%.Как единственный симптом заболевания миоклонии встречаются редко – 5-17% случаев.
Миоклонии, как правило, имеют толчкообразный характер, локализуются преимущественно в проксимальных группах мышц верхних конечностей (в области плеч, разгибателей рук), обычно симметричные, билатеральные, имеют разную степень выраженности. У части больных они настолько слабо выражены, что ощущаются только пациентом в виде ощущения, напоминающего слабый удар тока.
У части больных они настолько слабо выражены, что ощущаются только пациентом в виде ощущения, напоминающего слабый удар тока.
В других случаях миоклонии столь амплитудны, что приводят к отбрасыванию предметов и даже к падениям. Падения могут также наблюдаться, если миоклонии локализуются в ногах.
Вовлечение в миоклонические приступы только рук является самым частым вариантом ЮМЭ и составляет около половины случаев. Сочетанные миоклонии рук и ног имеют место у 40% больных, мышц шеи и лица – у 10%.
Частота миоклоний варьирует от единичных до множественных.
Распределение миоклоний на протяжении суток обычно имеет тенденцию к наиболее час-тому возникновению их в утренние часы, вскоре после пробуждения.
Сознание при миоклонических атаках обычно не нарушается, хотя в отдельных случаях возможно его неглубокое угнетение при длительных сериях.
Абсансы при ЮМЭ наблюдаются у относительно небольшого числа пациентов — от 10% до 30% случаев. Абсансы могут предшествовать миоклониям и возникать задолго до их появления, развиваться приблизительно одновременно с миоклониями, или через несколько лет после развития миоклоний. Они обычно появляются раньше миоклоний, которые присоединяются в сроки от 1 года до 9 лет. У 3-8% детей с абсансами в дальнейшем диагностируется ЮМЭ.
Они обычно появляются раньше миоклоний, которые присоединяются в сроки от 1 года до 9 лет. У 3-8% детей с абсансами в дальнейшем диагностируется ЮМЭ.
Генерализованные тонико-клонические приступы могут как предшествовать миоклониям, возникать одновременно с ними или появляться через какое-то время после миоклоний. Нередко первый ГТКП возникает через несколько месяцев после появления первых миоклоний и кажется дебютным симптомом. Как и миоклонии, ГТКП доминируют в утренние часы, непосредственно после пробуждения. Нередко ГТКП развивается из длительной серии миоклоний.
Провоцирующими факторами могут выступать депривация сна, фотостимуляция, алкоголь, физическая нагрузка, менструация. Наибольшим значением обладает депривация сна и насильственное пробуждение.
Миоклонии при ЮМЭ в большинстве случаев демонстрируют праксис-сенситивность и по-этому достаточно часто у таких больных встречается отбрасывание предметов с которыми они производят манипуляции (столовые приборы, зубные щетки, расчёски и т. п.).
п.).
Интеллект в больных с ювенильной миоклонической эпилепсией нормальный. Значимая патология со стороны центральной нервной системы обычно не выявляется.
Межприступная ЭЭГ в 7-10% больных может быть нормальной. Наиболее типичными ЭЭГ-паттернами при ювенильной миоклонической эпилепсии являются генерализованные билатеральные комплексы «пик-волна» или «полипик-волна» частотой 3-5 Гц длительностью от 1 до 20 секунд. Иктальный паттерн представлен разрядами полипиков частой 10-16 Гц. В каждом разряде может быть от 5 до 20 отдельных пиков.
Частота фотосенситивности при ЮМЭ наибольшая среди всех идиопатических генерализованных эпилепсий – около половины больных.
Лечение ЮМЭ чаще всего пожизненное. Рецидивы возникают в 85-90% случаев.
ЛЕЧЕНИЕ ИДИОПАТИЧЕСКИХ ГЕНЕРАЛИЗОВАННЫХ ЭПИЛЕПСИЙ
Лечение идиопатических генерализованных эпилепсий представляет собой сложную задачу так, как часто в ней имеется пожизненная необходимость.
Вальпроат натрия – один из наиболее эффективных препаратов в лечении всех типов приступов ИГЭ. Эффективность монотерапии достигает 75%. Вальпроат натрия предотвращает развитие статуса абсансов и эффективен при миоклонических абсансах, а также устраняет фотосенситивность. Однако его фармакокинетические свойства и спектр побочных эффектов могут ограничивать его применение. Клоназепам также эффективен в отношении всех типов приступов при ИГЭ, но его применение ограничивают побочные эффекты и относительно быстрое развитие привыкания. Ламотриджин эффективен в контроле абсансов и ГТКП, однако в отношении миоклоний его эффект непредсказуем. Этосуксимид эффективен при типичных абсансах, но не может предотвращать генерализованные тонико-клонические приступы и миоклонии. Поэтому этосуксимид может быть препаратом первого выбора при ДАЭ, но не при ЮАЭ, где высок риск генерализованных тонико-клонических приступов. Из препаратов новой генерации свою эффективность при ИГЭ продемонстрировали топирамат и леветирацетам. Клинических исследований высокого класса в отношении выбора лечения синдромов ИГЭ у детей и подростков все еще недостаточно.
Эффективность монотерапии достигает 75%. Вальпроат натрия предотвращает развитие статуса абсансов и эффективен при миоклонических абсансах, а также устраняет фотосенситивность. Однако его фармакокинетические свойства и спектр побочных эффектов могут ограничивать его применение. Клоназепам также эффективен в отношении всех типов приступов при ИГЭ, но его применение ограничивают побочные эффекты и относительно быстрое развитие привыкания. Ламотриджин эффективен в контроле абсансов и ГТКП, однако в отношении миоклоний его эффект непредсказуем. Этосуксимид эффективен при типичных абсансах, но не может предотвращать генерализованные тонико-клонические приступы и миоклонии. Поэтому этосуксимид может быть препаратом первого выбора при ДАЭ, но не при ЮАЭ, где высок риск генерализованных тонико-клонических приступов. Из препаратов новой генерации свою эффективность при ИГЭ продемонстрировали топирамат и леветирацетам. Клинических исследований высокого класса в отношении выбора лечения синдромов ИГЭ у детей и подростков все еще недостаточно. Исходя из имеющихся сегодня данных последовательность антиконвульсантов при ИГЭ представляется следующим образом (табл. 4.)
Исходя из имеющихся сегодня данных последовательность антиконвульсантов при ИГЭ представляется следующим образом (табл. 4.)
Таблица 4
Препараты выбора для лечения идиопатических генерализованных эпилепсий у детей и подростков
Абсансы:
- Вальпроаты и/или этосуксимид или ламотриджин
- Топирамат или клоназепам или леветирацетам
- Политерапия
Миоклонии:
- Вальпроаты или леветирацетам
- Топирамат или клоназепам
- Пирацетам или политерапия
ГТКП:
- Вальпроаты или топирамат или ламотриджин
- Барбитураты или клоназепам или карбамазепин
- Политерапия
Противопоказано применение карбамазепина, фенитоина, вигабатрина, тиагабина, габапентина и прегабалина, которые могут увеличивать частоту абсансов и миоклоний, способствуют развитию статуса абсансов.
Рис. 1. Характерный ЭЭГ-паттерн типичного абсанса — генерализованные билатерально-синхронные ритмичные комплексы пик-волна частотой 3 Гц.
Рис. 2. ЭЭГ-паттерн атипичного абсанса — генерализованные билатерально-синхронные аритмичные комплексы пик-волна частотой менее 3 Гц.
Рис. 3. Биокципитальная дельта-активность у больного с детской абсансной эпилепсией.
СПИСОК ЛИТЕРАТУРЫ:
- Диагностика и лечение эпилепсий у детей. Под ред. Темина П.А., Никаноровой М.Ю. // М.: Можайск-Терра. – 1997. – 656 с.
- Евтушенко С.К., Омельяненко А.А. Клиническая электроэнцефалография у детей // До-нецк. – 2005. – с. 539-546, 585-594
- Мартинюк В.Ю. Протокол лікування епілепсії, епілептичних синдромів. Протокол лікування епілептичного статусу у дітей.–Київ,2005.
- Мухин К.Ю., Петрухин А.С. Идиопатические формы эпилепсии: систематика, диагности-ка, терапия — М.: Арт-Бизнес-Центр, 2000 – 319 с.
- Эпилептология детского возраста: Руководство для врачей / Под ред. А.С. Петрухина. — М.: «Медицина», 2000. — 620 с.
Генерализованная эпилепсия в детском возрасте — Знания @ AMBOSS
Последнее обновление: 30 мая 2021 г.
Резюме
Синдромы генерализованной эпилепсии у детей представляют собой разнообразную группу состояний, которые начинаются в младенчестве или детстве. Международная лига по борьбе с эпилепсией (ILAE) классифицирует синдромы генерализованной эпилепсии в зависимости от этиологии как идиопатические, симптоматические или криптогенные. В синдромах идиопатической генерализованной эпилепсии, наиболее распространенной форме детской эпилепсии, подозревают генетические причины. Симптоматические формы связаны с метаболическими или структурными нарушениями, тогда как этиология криптогенных эпилепсий неизвестна. Синдромы далее классифицируются в соответствии с возрастом пациента в начале, а также клиническими и ЭЭГ характеристиками. Подробный анамнез пациента, включая описание припадков, дает важные диагностические подсказки. Диагноз может быть подтвержден с помощью ЭЭГ. При адекватном лечении синдромы идиопатической эпилепсии имеют хороший прогноз. Для сравнения, синдромы симптоматической эпилепсии плохо поддаются лечению и имеют относительно плохой прогноз, часто приводя к задержке развития и когнитивным нарушениям.
Этиология
Этиология приступов в зависимости от возраста
- Младенцы
- Врожденные (идиопатические; генетическая ассоциация)
- Вторичные по отношению к
- Перинатальные или постнатальные инфекции
- Травма головы
- Нарушения обмена веществ
- Дети
- Идиопатические (подозрение на генетическую связь)
- Вторичные по отношению к
- Метаболические нарушения
- Структурные аномалии головного мозга
- Инфекции
- Травмы головы
- Фебрильные судороги
Каталожные номера: [1] [2] [3]
Идиопатический синдромы генерализованной эпилепсии
Синдромы идиопатической генерализованной эпилепсии являются наиболее распространенными формами эпилепсии у детей . Подозреваются генетические причины, а в некоторых случаях они идентифицируются. Большинство этих синдромов возникают у здоровых людей.
Подозреваются генетические причины, а в некоторых случаях они идентифицируются. Большинство этих синдромов возникают у здоровых людей.
| Возраст на момент начала заболевания | Клинические проявления и характеристики | Иктальная ЭЭГ | Лечение | Прогноз | |
|---|---|---|---|---|---|
Детская абсанс-эпилепсия (пикнолепсия) |
|
|
|
|
|
Юношеская абсансная эпилепсия |
|
|
|
|
|
Юношеская миоклоническая эпилепсия (синдром Янца) |
|
|
|
|
Ссылки: [1] [5] [6] [7] [8] [9] [10] [11] [12]
Синдром генерализованной эпилепсии симптоматический или криптогенный s
Синдромы симптоматической генерализованной эпилепсии обычно возникают в связи с структурные или метаболические аномалии, тогда как синдромы криптогенной генерализованной эпилепсии описывают приступы неизвестной этиологии. Эти синдромы плохо реагируют на терапию противосудорожными препаратами и обычно связаны с задержкой развития, а также двигательными и когнитивными нарушениями.
Эти синдромы плохо реагируют на терапию противосудорожными препаратами и обычно связаны с задержкой развития, а также двигательными и когнитивными нарушениями.
| Возраст на момент начала заболевания | Этиология | Клинические проявления и характеристики | ЭЭГ | Лечение | Прогноз | 9 0078|
|---|---|---|---|---|---|---|
Инфантильные спазмы (синдром Веста) |
|
|
|
|
|
|
| Синдром Леннокса-Гасто |
|
|
|
|
|
|
Каталожные номера: [1] [2] [9] [11] [12] [13] [14] [15] 900 52 [16] [17] [18]
Диагностика
Каталожные номера
- Агабеги С.
 С., Агабеги ЭД. Шаг к медицине .
Липпинкотт Уильямс и Уилкинс
; 2013
С., Агабеги ЭД. Шаг к медицине .
Липпинкотт Уильямс и Уилкинс
; 2013 - Ле Т., Бхушан В., Багга Х.С. Первая помощь для USMLE Step 2 CK . Макгроу-Хилл Медикал ; 2009 г.
- Берг А.Т., Беркович С.Ф., Броди М.Дж. и соавт. Пересмотренная терминология и концепции организации припадков и эпилепсии: отчет Комиссии ILAE по классификации и терминологии, 2005–2009 гг. Эпилепсия . 2010 г.; 51 (4): стр. 676-685. doi: 10.1111/j.1528-1167.2010.02522.x . | Открыть в режиме чтения QxMD
- Korff CM, Wirrell E. Классификация ILAE припадков и эпилепсии. В: Post TW, изд. Обновление . Уолтем, Массачусетс: UpToDate. https://www.uptodate.com/contents/ilae-classification-of-seizures-and-epilepsy?source=see_link . Последнее обновление: 20 октября 2015 г. Дата обращения: 29 марта 2017 г.
- Millichap JJ. Клинические особенности и оценка фебрильных судорог.
 В: Post TW, изд. Обновление . Уолтем, Массачусетс: UpToDate. https://www.uptodate.com/contents/clinical-features-and-evaluation-of-febrile-seizures . Последнее обновление: 3 марта 2017 г. Дата обращения: 29 марта 2017 г.
В: Post TW, изд. Обновление . Уолтем, Массачусетс: UpToDate. https://www.uptodate.com/contents/clinical-features-and-evaluation-of-febrile-seizures . Последнее обновление: 3 марта 2017 г. Дата обращения: 29 марта 2017 г. - Korff CM. Детская абсансная эпилепсия. В: Post TW, изд. Обновление . Уолтем, Массачусетс: UpToDate. https://www.uptodate.com/contents/childhood-absence-epilepsy?source=search_result&search=absence&selectedTitle=1~150 . Последнее обновление: 7 сентября 2016 г. Дата обращения: 29 марта 2017 г.
- Korff CM. Ювенильная миоклоническая эпилепсия. В: Post TW, изд. Обновление . Уолтем, Массачусетс: UpToDate. https://www.uptodate.com/contents/juvenile-myoclonic-epilepsy?source=search_result&search=myoclonic%20astatic%20epilepsy&selectedTitle=2~150 . Последнее обновление: 18 мая 2016 г. Дата обращения: 29 марта 2017 г.
- Benbadis SR. Генерализованные эпилепсии на ЭЭГ. Генерализованные эпилепсии на ЭЭГ .
 Нью-Йорк, штат Нью-Йорк: WebMD. http://emedicine.medscape.com/article/1140724-overview . Обновлено: 3 февраля 2017 г. По состоянию на 29 марта 2017 г.
Нью-Йорк, штат Нью-Йорк: WebMD. http://emedicine.medscape.com/article/1140724-overview . Обновлено: 3 февраля 2017 г. По состоянию на 29 марта 2017 г. - Сеган С. Абсансные приступы. Абсансы . Нью-Йорк, штат Нью-Йорк: WebMD. http://reference.medscape.com/article/1183858-overview#a1 . Обновлено: 23 ноября 2015 г. Дата обращения: 29 марта., 2017.
- Wilfong A. Синдромы эпилепсии у детей. В: Post TW, изд. Обновление . Уолтем, Массачусетс: UpToDate. https://www.uptodate.com/contents/epilepsy-syndromes-in-children?source=machineLearning&search=Lennox%E2%80%93Gastaut%20syndrome&selectedTitle=1~45§ionRank=1&anchor=H8#H8 .Последнее обновление: сентябрь 28, 2016. По состоянию на 29 марта 2017 г.
- Панайотопулос CP. Эпилепсии: припадки, синдромы и лечение: на основе классификаций ILAE и практических рекомендаций по параметрам . Медицинское издательство Бладон ; 2005 г.
- Ювенильная абсансная эпилепсия.
 http://www.medlink.com/article/juvenile_absence_epilepsy .
Обновлено: 4 сентября 2016 г.
Доступ: 29 марта 2017 г.
http://www.medlink.com/article/juvenile_absence_epilepsy .
Обновлено: 4 сентября 2016 г.
Доступ: 29 марта 2017 г. - Судорожные расстройства. http://www.merckmanuals.com/professional/neurologic-disorders/seizure-disorders/seizure-disorders . Обновлено: 1 июня 2016 г. Доступ: 29 марта, 2017.
- Кросс Дж. Х., Овин С., Фалип М., Стриано П., Арзиманоглу А. Мнение экспертов о лечении синдрома Леннокса-Гасто: алгоритмы лечения и практические соображения. Передний нейрол . 2017; 8 : стр. 505. doi: 10.3389/fneur.2017.00505 . | Открыть в режиме чтения QxMD
- Глазурь ДГ. Клиника и диагностика инфантильных спазмов. В: Post TW, изд. Обновление . Уолтем, Массачусетс: UpToDate. https://www.uptodate.com/contents/clinical-features-and-diagnosis-of-infantile-spasms . Последнее обновление: 24 июля 2016 г. Дата обращения: 29 марта 2017 г.

- Glauser TA. Инфантильный спазм (синдром Веста). Инфантильный спазм (синдром Веста) . Нью-Йорк, штат Нью-Йорк: WebMD. http://emedicine.medscape.com/article/1176431-overview . Обновлено: 16 октября 2014 г. Проверено: 29 марта 2017 г.
- Чериан К.А. Синдром Леннокса-Гасто. Синдром Леннокса-Гасто . Нью-Йорк, штат Нью-Йорк: WebMD. http://emedicine.medscape.com/article/1176735-overview#showall . Обновлено: 27 июля 2016 г. Дата обращения: 29 марта., 2017.
- Wheless JW, Gibson PA, Rosbeck KL, et al. Инфантильные спазмы (синдром Веста): обновленная информация и ресурсы для педиатров и медицинских работников, которыми они могут поделиться с родителями. BMC Педиатр . 2012 г.; 12 (1). дои: 10.1186/1471-2431-12-108. | Открыть в режиме чтения QxMD
- Глазурь ДГ. Лечение и прогноз инфантильных спазмов. В: Post TW, изд. Обновление . Уолтем, Массачусетс: UpToDate. https://www.
 uptodate.com/contents/management-and-prognosis-of-infantile-spasms .Последнее обновление: 22 января 2018 г. Дата обращения: 28 февраля 2018 г.
uptodate.com/contents/management-and-prognosis-of-infantile-spasms .Последнее обновление: 22 января 2018 г. Дата обращения: 28 февраля 2018 г.
Осталось 3 бесплатных статьи
В этом месяце у вас осталось 3 бесплатных статьи только для членов. Зарегистрируйтесь и получите неограниченный доступ.
Есть аккаунт? ВойтиРегистрация
Контент, основанный на фактических данных, созданный и проверенный врачами. Ознакомьтесь с отказом от ответственности
Криптогенная генерализованная эпилепсия: биоинформатика болезни: Novus Biologicals
Отправьте свое изображение, связанное с Болезнями, чтобы быть отмеченным!
Отправить изображение
Присоединиться к социальной сети
Отправьте свой аккаунт в Твиттере, связанный с криптогенной генерализованной эпилепсией, чтобы быть представленным!
Добавить аккаунт
Блоги
| Отправьте свой блог о криптогенной генерализованной эпилепсии, чтобы он был представлен! |
Отправить блог
События
| Отправьте свое мероприятие о криптогенной генерализованной эпилепсии, чтобы оно было представлено! |
Добавить событие
Видео
Отправьте свое видео о криптогенной генерализованной эпилепсии, чтобы оно было показано!
Разместите видео
Благотворительные организации
Разместите свою благотворительную помощь на тему криптогенной генерализованной эпилепсии, чтобы быть представленными!
Подать заявку на благотворительность
Эпилепсия определяется как разнообразный набор неврологических расстройств, характеризующихся приступами. Эти припадки возникают из-за аномальной электрической активности в головном мозге. Факторы, которые могут привести к эпилепсии, включают, помимо прочего, травмы головного мозга, генные мутации, инсульты, рак головного мозга и чрезмерное употребление наркотиков и алкоголя. Судороги возникают из-за большого выброса глутамата, что вызывает распространение возбуждения по всему мозгу, что распространяет электрический сигнал и может привести к гибели нейронов. Криптогенная эпилепсия — это расстройство, причина которого неизвестна. Криптогенная генерализованная эпилепсия вызывается распространенным поражением головного мозга, чаще всего в результате родовой травмы. Вместе с этим заболеванием часто возникают другие неврологические расстройства, включая умственную отсталость и церебральный паралич. Около 50 миллионов человек страдают эпилепсией, причем 80% этого населения проживает в развивающихся странах. Эпилепсию можно контролировать с помощью лекарств, но во многих случаях может потребоваться хирургическое вмешательство для облегчения симптомов.
Эти припадки возникают из-за аномальной электрической активности в головном мозге. Факторы, которые могут привести к эпилепсии, включают, помимо прочего, травмы головного мозга, генные мутации, инсульты, рак головного мозга и чрезмерное употребление наркотиков и алкоголя. Судороги возникают из-за большого выброса глутамата, что вызывает распространение возбуждения по всему мозгу, что распространяет электрический сигнал и может привести к гибели нейронов. Криптогенная эпилепсия — это расстройство, причина которого неизвестна. Криптогенная генерализованная эпилепсия вызывается распространенным поражением головного мозга, чаще всего в результате родовой травмы. Вместе с этим заболеванием часто возникают другие неврологические расстройства, включая умственную отсталость и церебральный паралич. Около 50 миллионов человек страдают эпилепсией, причем 80% этого населения проживает в развивающихся странах. Эпилепсию можно контролировать с помощью лекарств, но во многих случаях может потребоваться хирургическое вмешательство для облегчения симптомов.
 2 Физиотерапия
2 Физиотерапия

 терапия эпилепсии) 9 0016
терапия эпилепсии) 9 0016