Клинический случай успешного лечения злокачественного нейролептического синдрома на фоне острой токсико-аллергическойреакции IV степени Текст научной статьи по специальности «Клиническая медицина»
Випадок i3 практики
Case Study
МЕДИЦИНА
НЕВ1ДКЛАДНИХ СТАН1В
УДК 616.8-008.6:615.214.2.065:616-099]-085 DOI: 10.22141/2224-0586.3.98.2019.165496
Клигуненко Е.Н.1, Корпусенко В.Г.2, Болтянский С.В.2, Рудейченко С.В.2, ОлейникВ.И.2, Медведев А.А.2
1 ГУ «Днепропетровская медицинская академия МЗ Украины», г. Днепр, Украина
2 КУ «Днепропетровское клиническое объединение скорой медицинской помощи», г. Днепр, Украина
Днепр, Украина
■ W V
на фоне острой токсико-аллергической реакции IV степени
Резюме. Злокачественный нейролептический синдром является потенциально опасным осложнением при проведении нейролептической терапии, требующим своевременной диагностики, основанной на исключении других причин гипертермии, и специфических лабораторных исследований. Тактика лечения данного состояния принципиально отличается от тактики ведения больных с другой патологией, сопровождающейся гипертермией. В статье представлен клинический случай успешной и своевременной диагностики и лечения данного состояния.
Ключевые слова: синдром Стивенса — Джонсона; злокачественный нейролептический синдром; гипертермия; нейролептики; судорожный синдром
Введение
Злокачественный нейролептический синдром (ЗНС) — наиболее опасное из возможных экстрапирамидных осложнений нейролептической терапии [1, 3]. Частота развития ЗНС колеблется от 0,02 до 3,23 % всех больных, госпитализируемых в стационар, которым назначалась нейролептическая терапия, а смертность при ЗНС в зависимости от применения тех или иных методов лечения составляет от 2,94 до 38 % случаев [1, 3, 6, 8]. В связи с учащением использования нейролептиков в общесоматической медицинской практике полноценная информация о ЗНС, его клинических проявлениях, методах ранней диагностики и эффективного лечения является актуальной. ЗНС может развиваться у пациентов с различной формой психической патологии, при неврологических заболеваниях и у психически здоровых лиц при назначении нейролептиков и препаратов, избирательно блокирующих D2-дофаминовые рецепторы мозга. Однако наиболее часто ЗНС развивается в процессе нейролептической терапии больных шизофренией, аффективными расстройствами и при шизоаффек-тивном психозе. ЗНС может развиваться при лечении нейролептиками больных различных возраст-
Частота развития ЗНС колеблется от 0,02 до 3,23 % всех больных, госпитализируемых в стационар, которым назначалась нейролептическая терапия, а смертность при ЗНС в зависимости от применения тех или иных методов лечения составляет от 2,94 до 38 % случаев [1, 3, 6, 8]. В связи с учащением использования нейролептиков в общесоматической медицинской практике полноценная информация о ЗНС, его клинических проявлениях, методах ранней диагностики и эффективного лечения является актуальной. ЗНС может развиваться у пациентов с различной формой психической патологии, при неврологических заболеваниях и у психически здоровых лиц при назначении нейролептиков и препаратов, избирательно блокирующих D2-дофаминовые рецепторы мозга. Однако наиболее часто ЗНС развивается в процессе нейролептической терапии больных шизофренией, аффективными расстройствами и при шизоаффек-тивном психозе. ЗНС может развиваться при лечении нейролептиками больных различных возраст-
ных групп и обоих полов [2, 5]. Развитие ЗНС может быть следствием быстрого наращивания дозы нейролептика или добавления новых препаратов с более мощным антипсихотическим действием и высокой экстрапирамидной активностью либо после внезапного прекращения приема психотропных препаратов. Развитие симптомов возможно как через 24 часа после приема препарата, так и через 20 дней после прекращения приема [6, 9, 13]. В патогенезе ЗНС отмечают развитие блокады дофаминергических структур в базальных ганглиях и гипоталамусе с иммунологическими нарушениями и повышением проницаемости гематоэнцефалического барьера, которые приводят к нейросенсибилизации организма с последующим аутоиммунным поражением ЦНС и висцеральных органов. В патогенезе ЗНС важную роль играет симпа-тоадреналовая и серотониновая гиперактивность [10].
Развитие ЗНС может быть следствием быстрого наращивания дозы нейролептика или добавления новых препаратов с более мощным антипсихотическим действием и высокой экстрапирамидной активностью либо после внезапного прекращения приема психотропных препаратов. Развитие симптомов возможно как через 24 часа после приема препарата, так и через 20 дней после прекращения приема [6, 9, 13]. В патогенезе ЗНС отмечают развитие блокады дофаминергических структур в базальных ганглиях и гипоталамусе с иммунологическими нарушениями и повышением проницаемости гематоэнцефалического барьера, которые приводят к нейросенсибилизации организма с последующим аутоиммунным поражением ЦНС и висцеральных органов. В патогенезе ЗНС важную роль играет симпа-тоадреналовая и серотониновая гиперактивность [10].
Клинический случай
Больная К. 34 лет, масса тела 50 кг, переведена в отделение анестезиологии и интенсивной терапии (ОАИТ) КУ «Днепропетровское клиническое объединение скорой медицинской помощи» («Днепропетровское КОСМП») на 5-е сутки от начала
© «Медицина невщкладних сташв» / «Медицина неотложных состояний» / «Emergency Medicine» («Medicina neotloznyh sostoanij»), 2019 © Видавець Заславський О. Ю. / Издатель Заславский А.Ю. / Publisher Zaslavsky O.Yu., 2019
Ю. / Издатель Заславский А.Ю. / Publisher Zaslavsky O.Yu., 2019
Для корреспонденции: Клигуненко Елена Николаевна, доктор медицинских наук, профессор, заведующая кафедрой анестезиологии, интенсивной терапии и медицины неотложных состояний ФПО, ГУ «Днепропетровская медицинская академия МЗ Украины», ул. Вернадского, 9, г. Днепр, 49044, Украина; e-mail: [email protected] For correspondence: Olena Klygunenko, MD, PhD, Professor Head of Department of anesthesiology, intensive care and emergency medicine of faculty of postgraduate education, State Institution «Dnipropetrovsk Medical Academy of the Ministry of Health of Ukraine», Vernadsky st., 9, Dnipro, 49044, Ukraine; e-mail: [email protected]
156
Медицина невщкладних стаыв, ISSN 2224-0586 (print), ISSN 2307-1230 (online)
Випадок i3 практики / Case Study
заболевания из аллергологического отделения, где находилась в течение двух суток с диагнозом «острая токсико-аллергическая реакция IV степени: острая крапивница, синдром Стивенса—Джонсона, острый период, на фоне галлюциногенного синдрома».
Из анамнеза: больная принимает нейролептики (рисполепт, циклодол, труксал) и ламотрин (по поводу судорожного синдрома). В течение двух суток нахождения в аллергологическом отделении, несмотря на проводимую терапию, динамика заболевания отрицательная за счет увеличения поражения кожных покровов, слизистых оболочек, неправильного типа лихорадки до фебрильных цифр, учащения зрительных и слуховых галлюцинаций.
На момент поступления в ОАИТ КУ «Днепропетровское КОСМП», 21.02.2018 г., состояние больной тяжелое, уровень сознания — оглушение с приступами психомоторного возбуждения и галлюцинациями, неадекватна. Больная отмечает гипералгезию по туловищу и в конечностях с акцентом по полинейропати-ческому типу в нижних конечностях, менингеальных знаков нет. Кожа покрыта уртикарной сыпью. В ротовой полости и на слизистых половых органов — гиперемия, с участками десквамаций и некрозов. Дыхание спонтанное через естественные дыхательные пути, везикулярное.
После трех сеансов плазмафереза (0,3 ОЦП каждый) и консервативной терапии, согласно протоколу лечения ОТАР IV, отмечалась отчетливая положительная динамика — регресс кожных проявлений аллергической реакции. При этом сохранялись симптомы синдрома Стивенса — Джонсона — десква-мационно-некротические поражения слизистых и неконтролируемая (в том числе и антипиретиками) гипертермия на фоне нормализации лейкоформулы.
На 13-е сутки с момента госпитализации в ОАИТ у больной отмечалось повторное ухудшение состояния в виде нарастания экстрапирамидной симптоматики с развитием мышечной ригидности по типу зубчатого колеса, рецидивированием судорожного синдрома, нарастанием гипертермии 39,9 °С.
злокачественный нейролептический синдром, который и был подтвержден лабораторно (гамма-глу-тамилтранспептидаза — 115,06, норма до 42 Ед/л, ЩФ — 127,73, норма до 98 Ед/л, креатинфосфо-киназа (КФК) общая — 174,1, норма до 140 Ед/л, КФК-МВ — 82,19, норма до 25 Ед/л). Больная консультирована невропатологом, психиатром.
На фоне нарастания явлений экстрапирамидной недостаточности, рецидивирования судорожного синдрома антипсихотические препараты отменены, в терапию добавлен вальпроком. Однако, несмотря на коррекцию терапии, состояние больной продолжало прогрессивно ухудшаться с нарастанием явлений пирамидной и экстрапирамидной недостаточности, рецидивированием судорожного синдрома и трансформацией его в эпистатус, что расценивалось как проявления злокачественного нейролептического синдрома и клинически сопровождалось нарастанием отека головного мозга.
По жизненным показаниям выполнена интубация трахеи, больная переведена на искусственную вентиляцию легких (ИВЛ) аппаратом iVent (VersaMed) на фоне медикаментозной седации, с паттерном вентиляции VC-SIMV, ДО — 450 мл, Ti : Te — 1 : 2, FiO2 — 0,4, РЕЕР — 6 см вод. ст., седация диазепа-мом (сибазон) в адекватной дозе. Непрерывное ре-цидивирование судорожного синдрома потребовало ступенчатого подбора комбинированной противо-судорожной и седативной терапии с последовательным повышением дозы используемых препаратов до прекращения судорог в течение 24 часов (вальпроком 1000 мг/сут, диазепекс до 140 мг/сут, гамма-оксимас-ляная кислота до 20 мг/кг/ч — инфузия, тиопентал натрия 3 г/сут — инфузия, MgSO4 3 г/ч — инфузия).
ст., седация диазепа-мом (сибазон) в адекватной дозе. Непрерывное ре-цидивирование судорожного синдрома потребовало ступенчатого подбора комбинированной противо-судорожной и седативной терапии с последовательным повышением дозы используемых препаратов до прекращения судорог в течение 24 часов (вальпроком 1000 мг/сут, диазепекс до 140 мг/сут, гамма-оксимас-ляная кислота до 20 мг/кг/ч — инфузия, тиопентал натрия 3 г/сут — инфузия, MgSO4 3 г/ч — инфузия).
На 2-е сутки от начала медикаментозной седа-ции и ИВЛ удалось добиться снижения температуры тела до 36,8 °С. Выполнена трахеостомия. В последующем состояние больной с положительной динамикой, постепенно редуцирована противосу-дорожная терапия. На 5-е сутки от начала ИВЛ прекращена медикаментозная седация, судорожный синдром не рецидивировал, больная в оглушении, фиксирует взгляд, сухожильные рефлексы D = S, снижены, ограничены движения в конечностях — больная переведена на прием базовых антиконвуль-сантов (ламотрин). На 9-е сутки от момента начала ИВЛ больная деканюлирована.
На 9-е сутки от момента начала ИВЛ больная деканюлирована.
В дальнейшем на фоне проведения интенсивной фармакологической терапии (парасимпатомимети-ки, антиконвульсанты, актопротекторы), кинезио-терапии, нутритивной поддержки состояние больной значительно улучшилось. После стабилизации состояния, на 34-е сутки пребывания в ОАИТ, больная была переведена в аллергологическое отделение, откуда в дальнейшем выписана домой.
Выводы
1. Злокачественный нейролептический синдром является осложнением, наблюдаемым преимущественно в отделениях психиатрического про-
№ 3 (98), 2019
www.mif-ua.com,http://emergencyzaslavskycom.ua
157
Випадок Í3 практики / Case Study
филя, однако в связи с широким использованием нейролептических препаратов существует возможность его возникновения в отделениях различного профиля.
2. Основным критерием, позволяющим заподозрить ЗНС, является плохо контролируемая гипертермия на фоне приема нейролептиков при исключении инфекционной природы гипертермии.
3. Исключение инфекционной природы гипертермии является одним из главных этапов дифференциальной диагностики ЗНС. Определение уровня прокальцитонина, СРБ, а также исключение соматической, неврологической патологии являются реальными в условиях современного лечебного учреждения.
4. Нарушения и расстройства сознания, нарастание экстрапирамидной недостаточности, неадекватная нутритивная поддержка, электролитные нарушения, сопутствующая патология при несвоевременной диагностике и неадекватном лечении приводят к дестабилизации гомеостаза с последующим увеличением риска смерти, затрат на лечение, длительности реабилитации больного.
Конфликт интересов. Авторы заявляют об отсутствии какого-либо конфликта интересов при подготовке данной статьи.
Авторы заявляют об отсутствии какого-либо конфликта интересов при подготовке данной статьи.
Список литературы
1. Малин Д.И. Побочное действие психотропных средств. — М.: Вузовская книга, 2000. — 207с.
2. Цыганков Б.Д. Клинико-патогенетические закономерности развития фебрильных приступов шизофрении и система их терапии. — М.: Норма, 1997. — 232 с.
3. Caroff S.N. The neuroleptic malignant syndrome // J. Clin. Psychiat. — 1980. — Vol. 41, № 3. — P. 1-26.
4. Levenson J.L. Neuroleptic malignant syndrome//Amer. J. Psychiat. — 1985. — Vol. 142, № 10. — P. 1137-1145.
5. Moscovich M, Novak F, Fernandes A. et al. Neuroleptic malignant syndrome // Arq. Neuropsiquiatr. — 2011. — Vol. 69(5). — P. 751-755.
69(5). — P. 751-755.
6. Reulbach U., Dutsch C., Biermann T. et al. Managing an effective treatmentfor neuroleptic malignant syndrome //Critical. Care. — 2007. — Vol. 11. — P. 4-10.
7. Strawn J.R.., Keck P.E., Caroff S.N. Neuroleptic malignant syndrome //Am. J. Psychiatry. — 2007. — Vol. 164. — P. 870-876.
8. Мосолов С.Н. Костюкова Е.Г., Сердитое О.В. Се-ротониновый синдром при лечении депрессий // Новые достижения в терапии психических заболеваний / Под ред. С.Н. Мосолова. — М.: БИНОМ, 2002. — С. 317-330.
9. Ромасенко В.А. Гипертоксическая шизофрения. — М.: Медицина, 1967. — 240 с.
10. Тиганов А.С. Фебрильная шизофрения: клиника, патогенез, лечение. — М.: Медицина, 1982. — 128 с.
11. Stauder K.N. Die todliche Katatonie // Arch. Psychiat. Nervenkr. — 1934. — Bd. 102. — S. 614-634.
Stauder K.N. Die todliche Katatonie // Arch. Psychiat. Nervenkr. — 1934. — Bd. 102. — S. 614-634.
12. Волков В.П. К вопросу о фебрильной кататонии // Социальная и клиническая психиатрия. — 2012. — № 2. — С. 16-20.
13. Ghaziuddin N., Alkhouri I., Champine D. et al. ECT treatment of malignant catatonia/NMS in an adolescent: a useful lesson in delayed diagnosis and treatment // J. ECT. — 2002. — Vol. 18, № 2. — P. 95-98.
14. Малин Д.И. Эффективность применения плазмафе-реза в лечении побочных эффектов и осложнений нейролептической терапии//Журн. социальной и клинической психиатрии. — 1993. — № 4. — С. 82-84.
15. Малин Д.И., Равилов Р.С., Козырев В.Н. Эффективность бромокриптина и дантролена в комплексной терапии злокачественного нейролептического синдрома // Российский психиатрический журнал. зняеться вщ тактики ве-
зняеться вщ тактики ве-
дения хворих з 1ншою патолопею, яка супроводжуеться гшертерм1ею. У статп наведено клшчний випадок д1а-гностики 1 лшування цього стану.
Ключовi слова: синдром Спвенса — Джонсона; злояшсний нейролептичний синдром; ппертерм1я; нейролептики; судомний синдром
O.M. Klygunenko1, V.H. Korpusenko2, S.V. Boltianskyi2, S.V. Rudeichenko2, V.I. Oliinyk2, A.A. Medvedev2
1State Institution «Dnipropetrovsk Medical Academy of the Ministry of Health of Ukraine», Dnipro, Ukraine
2Municipal Institution «Dnipropetrovsk Clinical Emergency Care Association», Dnipro, Ukraine
Clinical case of successful treatment of neuroleptic malignant syndrome on the background of acute toxic-allergic reaction degree IV
Abstract. кладних стаыв, ISSN 2224-0586 (print), ISSN 2307-1230 (online)
кладних стаыв, ISSN 2224-0586 (print), ISSN 2307-1230 (online)
№ 3 (98), 2019
ФГБНУ НЦПЗ. ‹‹Общая психиатрия››
Побочные эффекты и осложнения при лечении психотропными средствами
Побочные эффекты при психофармакотерапии, как и при использовании многих других лекарственных средств, связаны с невозможностью избирательно влиять исключительно на патологически измененные системы мозга. Часть их непосредственно связана с терапевтическим действием препаратов и возникает у большинства больных, принимающих данное лекарственное средство. В качестве примера может быть приведен нейролептический синдром при использовании нейролептиков первого поколения. Другие же побочные эффекты и осложнения, возникающие обычно редко, обусловлены индивидуальными реакциями пациента на тот или иной препарат. В данном разделе будут рассмотрены только наиболее типичные побочные эффекты и осложнения, связанные с применением психофармакологических средств различных классов.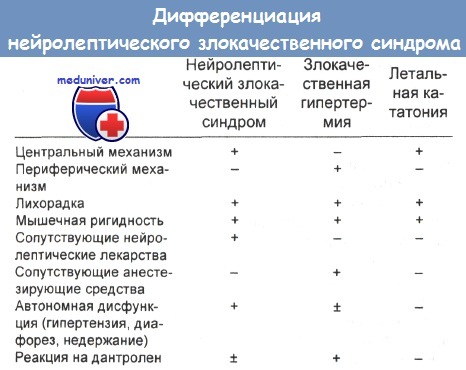
Нейролептики. Основные побочные эффекты при лечении нейролептиками образуют нейролептический синдром. Ведущими клиническими проявлениями этого синдрома считают экстрапирамидные расстройства с преобладанием либо гипо-, либо гиперкинетических нарушений. К гипокинетическим расстройствам относится лекарственный паркинсонизм, проявляющийся повышением мышечного тонуса, тризмом, ригидностью, скованностью и замедленностью движений и речи. Гиперкинетические нарушения включают тремор, гиперкинезы (хореиформные, атетоидные и пр.). Обычно в клинической картине в тех или иных соотношениях имеются как гипо-, так и гиперкинетические нарушения. Явления дискинезии могут носить пароксизмальный характер. Наиболее часто они локализуются в области рта и проявляются спазматическими сокращениями мышц глотки, языка, губ, челюстей, но нередко распространяются и на другие мышечные группы (окулогирные кризы, тортиколлис, торсионный спазм, экзитомоторные кризы). Наряду с экстрапирамидными расстройствами могут наблюдаться явления акатизии — чувства неусидчивости, «беспокойства в ногах», сочетающейся с тасикинезией (потребностью двигаться, менять положение). В тяжелых случаях акатизия сопровождается тревогой, ажитацией, расстройствами сна. К особой группе дискинезии относят позднюю дискинезию (tardive dyskinesia), выражающуюся в непроизвольных движениях губ, языка, лица, реже — хореиформных движениях конечностей. Само название «поздняя дискинезия» говорит о том, что она возникает после длительного лечения нейролептиками (в среднем через 2 года). В этих случаях нет корреляции с видом препарата, дозами и особенностями лечения на более ранних стадиях, в том числе с предшествующими экстрапирамидными нарушениями.
В тяжелых случаях акатизия сопровождается тревогой, ажитацией, расстройствами сна. К особой группе дискинезии относят позднюю дискинезию (tardive dyskinesia), выражающуюся в непроизвольных движениях губ, языка, лица, реже — хореиформных движениях конечностей. Само название «поздняя дискинезия» говорит о том, что она возникает после длительного лечения нейролептиками (в среднем через 2 года). В этих случаях нет корреляции с видом препарата, дозами и особенностями лечения на более ранних стадиях, в том числе с предшествующими экстрапирамидными нарушениями.
Среди расстройств вегетативной нервной системы чаще всего наблюдаются ортостатическая гипотензия (ее не рекомендуется купировать адреналином), потливость, увеличение массы тела, изменение аппетита, запоры, поносы. Иногда отмечаются холинолитические эффекты — расстройство зрения, дизурические явления. Возможны функциональные нарушения сердечно-сосудистой системы с изменениями на ЭКГ в виде увеличения интервала Q—T, снижения зубца Гили его инверсии, тахи- или брадикардии. Иногда возникают побочные эффекты в виде фотосенсибилизации, дерматитов, пигментации кожи; возможны кожные аллергические реакции. Побочные эффекты, связанные с повышением в крови пролактина, проявляются в виде дисменореи или олигоменореи, псевдогермафродитизма у женщин, гинекомастии и задержки эякуляции у мужчин, снижении либидо, галактореи, гирсутизма. В редких случаях наблюдаются изменения содержания сахара в крови, а также симптомы несахарного диабета.
Иногда возникают побочные эффекты в виде фотосенсибилизации, дерматитов, пигментации кожи; возможны кожные аллергические реакции. Побочные эффекты, связанные с повышением в крови пролактина, проявляются в виде дисменореи или олигоменореи, псевдогермафродитизма у женщин, гинекомастии и задержки эякуляции у мужчин, снижении либидо, галактореи, гирсутизма. В редких случаях наблюдаются изменения содержания сахара в крови, а также симптомы несахарного диабета.
К тяжелым осложнениям нейролептической терапии относятся общие аллергические и токсические реакции, гепатиты, патологические изменения органа зрения (патологическая пигментация преломляющих сред, сочетающаяся с патологической пигментацией кожи рук и лица — «кожно-глазной синдром», токсические изменения сетчатки), нарушение картины крови (лейкопения, агранулоцитоз, апластическая анемия, тромбоцитопения). Среди психических расстройств, связанных с терапией, наблюдаются анестетическая депрессия, тягостное нарушение чувства сна, делирий (чаще он возникает при резком изменении доз нейролептиков у лиц с органическими заболеваниями ЦНС, пожилых или детей), эпилептиформные припадки.
Нейролептики новых поколений по сравнению с традиционными производными фенотиазинов и бутирофенонов вызывают значительно меньшее число побочных эффектов и осложнений.
Антидепрессанты. Побочные эффекты, относящиеся к ЦНС и вегетативной нервной системе, выражаются головокружением, тремором, дизартрией, нарушением сознания в виде делирия, эпилептиформными припадками. Возможны обострение анксиозных расстройств, активизация суицидальных тенденций, инверсия аффекта, сонливость или, напротив, бессонница. Побочное действие может проявляться гипотензией, синусовой тахикардией, аритмией, нарушением атриовентрикулярной проводимости. Осложнения со стороны кроветворной системы встречаются относительно редко. Их клинические признаки — угнетение функции костного мозга, лейкопения, агранулоцитоз, тромбоцитопения, гемолитическая анемия. Нарушение функции эндокринной системы ограничивается изменением содержания сахара в крови (тенденция к снижению).
При лечении антидепрессантами встречаются также такие побочные явления, как сухость слизистых оболочек, нарушение аккомодации, повышение внутриглазного давления, гипо- или атония кишечника (запоры), задержка мочеиспускания. Чаще они наблюдаются при приеме традиционных трициклических антидепрессантов и связаны с их холинолитическим действием. Применение препаратов трициклического ряда нередко сопровождается повышением аппетита и значительной прибавкой в массе тела. При одновременном применении ингибиторов МАО с пищевыми продуктами, содержащими тирамин или его предшественник — тирозин (сыры и др.), возникает «сырный эффект», проявляющийся гипертензией, гипертермией, судорогами и иногда приводящий к летальному исходу.
Чаще они наблюдаются при приеме традиционных трициклических антидепрессантов и связаны с их холинолитическим действием. Применение препаратов трициклического ряда нередко сопровождается повышением аппетита и значительной прибавкой в массе тела. При одновременном применении ингибиторов МАО с пищевыми продуктами, содержащими тирамин или его предшественник — тирозин (сыры и др.), возникает «сырный эффект», проявляющийся гипертензией, гипертермией, судорогами и иногда приводящий к летальному исходу.
Новые поколения антидепрессантов отличаются лучшей переносимостью и большей безопасностью. Можно лишь отметить, что при назначении ингибиторов обратного захвата серотонина и обратимых ингибиторов МАО-А наблюдаются нарушения деятельности желудочно-кишечного тракта (тошнота, рвота, диарея), головные боли, бессонница, тревога. Описано также развитие импотенции на фоне приема ингибиторов обратного захвата серотонина. В случаях комбинации ингибиторов обратного захвата серотонина с препаратами трициклической группы возможно формирование так называемого серотонинового синдрома, проявляющегося повышением температуры тела и признаками интоксикации. Для тетрациклических антидепрессантов более характерны дневная сонливость, вялость.
Транквилизаторы. Побочные действия в процессе лечения транквилизаторами чаще всего проявляются сонливостью в дневное время, вялостью,
мышечной слабостью, нарушениями концентрации внимания, кратковременной памяти, а также замедлением скорости психических реакций. В некоторых случаях развиваются парадоксальные реакции в виде тревоги, бессонницы, психомоторного возбуждения, галлюцинаций. Значительно реже возникают атаксия, дизартрия, тремор.
Среди нарушений функции вегетативной нервной системы и других органов и систем отмечаются гипотония, запоры, тошнота, задержка или недержание мочи, снижение либидо. Могут появляться и признаки угнетения дыхательного центра (возможна остановка дыхания). Изменения функций органов зрения проявляются в виде диплопии и нарушении аккомодации. Длительный прием транквилизаторов опасен в связи с возможностью развития привыкания к ним, т.е. психической и физической зависимости.
Ноотропы. Побочные эффекты при лечении ноотропами наблюдаются редко. Иногда появляются нервозность, раздражительность, элементы психомоторного возбуждения и расторможенности влечений, а также тревожность и бессонница. Возможны головокружение, головная боль, тремор; в некоторых случаях диспепсические явления — тошнота, боли в животе.
Стимуляторы. Эти препараты оказывают побочное действие на ЦНС (тремор, эйфория, бессонница, раздражительность, головные боли, а также признаки психомоторного возбуждения). Могут наблюдаться нарушения вегетативной нервной системы — потливость, сухость слизистых оболочек, анорексия, а также расстройства сердечно-сосудистой деятельности — аритмия, тахикардия, повышение АД. При лечении больных диабетом следует иметь в виду, что на фоне приема стимуляторов может меняться чувствительность организма к инсулину. Возможно также расстройство половых функций.
Важно подчеркнуть, что длительное и частое применение стимуляторов может привести к развитию психической и физической зависимости.
Соли лития. Побочные эффекты или осложнения при использовании солей лития обычно возникают в начале терапии до установления стабильной концентрации препарата в крови. При правильном проведении терапии под контролем содержания лития в крови и полном информировании пациента об особенностях лечения побочные эффекты редко препятствуют профилактическому курсу. Пациент должен прежде всего знать об особенностях диеты — исключении большого потребления жидкости и соли, ограничении пищи, богатой литием, — копченостей, некоторых видов твердых сыров, красного вина.
Наиболее частым побочным эффектом, возникающим при проведении литиевой терапии, является тремор. Выраженный тремор, свидетельствующий о нейротоксическом действии лития, усиливается при высокой концентрации лития в плазме. Нередко бывают нарушения функции желудочно-кишечного тракта — тошнота, рвота, снижение аппетита, диарея. Часто наблюдаются увеличение массы тела, полидипсия, полиурия. Литий угнетает функцию щитовидной железы, вызывая гипотиреоидизм. Обычно эти явления носят преходящий характер. В тяжелых случаях показано прекращение терапии. Последствия действия лития на сердечно-сосудистую систему сходны с картиной гипокалиемии, но, как правило, при этом не требуется специального вмешательства. Возможны появление акне, макулопапулезной сыпи, ухудшение течения псориаза. Отмечались случаи алопеции. При длительной литиевой терапии могут наблюдаться нарушения в когнитивной сфере: снижение памяти, замедление психомоторных реакций, дисфория. Признаки тяжелых токсических состояний и передозировки препаратов: металлический привкус во рту, жажда, выраженный тремор, дизартрия, атаксия, а при дальнейшем нарастании интоксикации — нарушение сознания, фасцикулярные подергивания мышц, миоклонус, судороги, кома. Чем длительнее сохраняется токсический уровень лития в крови, тем больше вероятность необратимых изменений ЦНС, а в особенно тяжелых случаях — летального исхода.
Литиевая терапия противопоказана больным с нарушением выделительной функции почек, при сердечно-сосудистых заболеваниях (в стадии декомпенсации), хронических заболеваниях желудочно-кишечного тракта (язва желудка и двенадцатиперстной кишки и др.), эпилепсии, при состояниях, требующих соблюдения бессолевой диеты, во время беременности, в старческом возрасте. Относительное противопоказание к назначению препаратов лития — нарушение функции щитовидной железы.
Антиконвульсанты. Наиболее частыми побочными эффектами, возникающими при лечении антисудорожными средствами, в частности карбамазепином, являются функциональные нарушения деятельности ЦНС — вялость, сонливость, головокружение, атаксия. Значительно реже могут наблюдаться гиперрефлексия, миоклонус, тремор. Выраженность этих явлений значительно уменьшается при плавном наращивании доз. В процессе терапии они обычно исчезают. Иногда наблюдаются такие побочные эффекты, как тошнота, рвота, запор или диарея, снижение аппетита; возможно развитие гепатита. К тяжелым и редким (1 случай на 20 000) осложнениям терапии карбамазепином относится угнетение белого кровяного ростка. Следует с осторожностью применять этот препарат у больных с сердечнососудистой патологией (он может способствовать снижению внутрисердечной проводимости), при глаукоме, аденоме предстательной железы и диабете. При передозировке карбамазепина возникают явления сонливости, которые могут переходить в ступор и кому; иногда бывают судороги и дискинезия лицевых мышц, функциональные нарушения вегетативной нервной системы — гипотермия, угнетение дыхательного и сосудодвигательного центров (синусовая тахикардия, артериальная гипо- и гипертензия). При выраженном кардиотоксическом действии карбамазепина может развиться атриовентрикулярный блок.
Общие принципы лечения при побочных эффектах и осложнениях психофармакотерапии
При выраженных побочных эффектах неизбежно встает вопрос о соотношении положительного и отрицательного в действии того или иного препарата и целесообразности продолжения терапии. Если эффективность препарата явно превосходит его нежелательное действие, то для улучшения его переносимости в ряде случаев достаточно временно снизить дозу, а затем медленно повышать ее до терапевтической. Иногда целесообразно изменить режим и ритм приема препарата с перераспределением суточной дозы в течение дня.
Часто для купирования побочных эффектов требуется назначение дополнительных терапевтических средств.
Специальная терапия, как правило, проводится при наличии побочных эффектов, вызванных применением нейролептиков. Для коррекции наиболее характерных для нейролептической терапии экстрапирамидных расстройств используют холинолитические препараты — тригексифенидил (артан, циклодол, паркопан), бентропин (когентин, тремблекс), биперидин (акинетон). Корректоры разных фармакологических групп имеют разные особенности действия, поэтому при низкой эффективности препаратов одной группы следует назначать препараты другой группы или же изменить форму введения (пероральную на парентеральную). Необходимо помнить, что начинать корригирующую терапию следует после возникновения первых признаков побочных явлений, но не профилактически.
У некоторых больных желаемая эффективность терапии достигается сочетанием холинолитиков с транквилизаторами с выраженным миорелаксирующим действием (диазепам, лоразепам). Комбинация холинолитиков, транквилизаторов и -блокаторов (пропранолол) показана при лечении акатизии.
Особая тактика лечения проводится при поздней дискинезии. Согласно современным представлениям, биологической основой этих состояний являются повышение чувствительности и увеличение плотности дофаминергических рецепторов полосатого тела вследствие их длительной блокады нейролептиками. Исходя из этого рекомендуется уменьшение доз нейролептиков. Если же явления поздней дискинезии нарастают, то нейролептики необходимо отменить. Положительный эффект в этих случаях иногда дает назначение агонистов ГАМК (баклофен, аминалон, пикамилон), агонистов холинергических рецепторов (такрин, когитум), витаминов группы В. Некоторые особенности наблюдаются лишь при купировании ортостатической гипотензии. Для этой цели рекомендуется использовать стимуляторы -адренорецепторов, например мезатон.
Появляющийся при высоких концентрациях лития в крови тремор купируется снижением суточной дозы препарата. Можно применять дробное деление суточной дозы, а также дополнительно назначать нейролептики. При возникновении желудочно-кишечных расстройств улучшению переносимости лития способствуют снижение доз, дробный прием препарата или его прием сразу после еды. Указанные расстройства, а также увеличение массы тела, полидипсия могут также корригироваться назначением пролонгированных форм препаратов лития, которые позволяют сглаживать резкие колебания концентрации лекарственного вещества в крови (последние по существующим представлениям обусловливают возникновение побочных явлений). При тяжелых нарушениях функций щитовидной железы терапию литием прекращают и назначают гормональные препараты. При выраженной интоксикации следует немедленно отменить препараты лития и проводить борьбу с дегидратацией; в тяжелых случаях показан гемодиализ.
Осложнения при лечении карбамазепином также можно купировать снижением доз и предупреждать их развитие путем плавного наращивания дозы. В более тяжелых случаях, при передозировке карбамазепина, следует немедленно промыть желудок, назначить активированный уголь, а в дальнейшем проводить интенсивные общемедицинские дезинтоксикационные мероприятия.
Таким образом, большая группа побочных эффектах психотропных средств не требует специальной терапии, так как степень их выраженности уменьшается при продолжении терапии прежними дозами или при уменьшении доз. Это касается, в частности, седативного эффекта и ортостатических нарушений. При значительной же выраженности побочных эффектов и невозможности отменить терапию или перевести больного на другие препараты назначают соответствующие симптоматические средства и продолжают лечение под постоянным наблюдением врача с контролем лабораторных показателей.
Нейролептический синдром — причины, симптомы, диагностика и лечение
Нейролептический паркинсонизм
Является самой распространенной разновидностью нейролептического синдрома. Выявляется у 15-60% больных, получающих антипсихотические средства. Обычно возникает на начальном этапе лечения. Чаще наблюдается у пожилых женщин. Факторами риска являются когнитивные расстройства, курение, ЧМТ, сахарный диабет, органические поражения ЦНС и наличие случаев болезни Паркинсона в семье.
Нейролептический лекарственный паркинсонизм проявляется замедлением движений, мышечной скованностью, прерывистостью движений, дрожанием конечностей, оскудением мимики и гиперсаливацией. У многих больных выявляются характерные эмоциональные, когнитивные и социальные расстройства: безразличие, утрата способности получать удовольствие, замедление мышления, трудности при попытке сконцентрировать внимание, уменьшение количества социальных связей.
Дифференциальный диагноз проводят с другими формами паркинсонизма. В пользу нейролептического синдрома свидетельствует подострое начало, симметричность неврологических нарушений и незначительность постуральных расстройств. Симптомы не прогрессируют. Лечение – отмена, уменьшение дозы препарата или его замена другим антипсихотиком в сочетании с приемом холинолитиков. Обычно все проявления нейролептического синдрома исчезают в течение нескольких недель. При резистентных формах требуется увеличение дозы холинолитиков и экстракорпоральная детоксикация (гемосорбция, плазмаферез).
Острая дистония
Острая дистония возникает сразу после начала лечения или увеличения дозы. Вероятность развития нейролептического синдрома увеличивается при кокаинизме, алкоголизме, органической патологии ЦНС, гипокальциемии, нарушении функции щитовидных и паращитовидных желез. Чаще страдают молодые мужчины. Наблюдаются неврологические нарушения в виде медленных или быстрых непроизвольных движений. Вначале внезапно появляются мышечные спазмы в области головы и шеи. Возможно гримасничанье, высовывание языка, запрокидывание головы и т. п. Иногда развиваются ларингоспазм, фарингоспазм и обструкция дыхательных путей.
В последующем в насильственные движения вовлекаются мышцы туловища. Больной переразгибает спину в поясничном отделе, изгибается вправо или влево, иногда скручивается. Руки и ноги, как правило, не задействованы или мало задействованы. Спазмы часто причиняют боль и бывают настолько выраженными, что становятся причиной вывиха суставов. Выраженный ларингоспазм может представлять угрозу для жизни больного. Для устранения нейролептического синдрома уменьшают дозу или отменяют антипсихотик, вводят антихолинергические препараты.
Акатизия
Акатизия может начинаться как сразу после начала лечения (ранняя акатизия), так и на фоне длительной терапии (поздняя акатизия). Факторами риска являются женский пол, средний возраст, алкоголизм, лечение большими дозами препаратов, резкое увеличение дозы и использование типичных нейролептиков. Иногда эта форма нейролептического синдрома возникает после отмены или снижения дозы лекарственного средства и исчезает после возобновления терапии или увеличения дозы.
Данная патология проявляется непреодолимой потребностью в движении для устранения дискомфорта и внутреннего беспокойства. Больные ерзают, раскачиваются, переминаются, качают или стучат ногой, поглаживают голову, поправляют одежду и пр. Состояние тяжело переносится, может провоцировать депрессию и попытки суицида. Дифференциальный диагноз нейролептического синдрома проводят с другими неврологическими расстройствами, психозами и ажитированной депрессией. Лечение – отмена или снижение дозы антипсихотика. Иногда назначают антихолинолитики, бензодиазепины, бета-блокаторы и антигистаминные препараты. При неэффективности лекарственной терапии используют ЭСТ.
Поздняя дискинезия
Эта разновидность нейролептического синдрома возникает спустя несколько месяцев или лет после начала терапии. Факторами риска являются пожилой возраст, острый нейролептический синдром, женский пол, сахарный диабет, постклимактерический период, аффективные расстройства, болезнь Паркинсона у родственников, органические поражения головного мозга, курение, алкоголизм, использование типичных нейролептиков, большие дозы препаратов, прерывистое медикаментозное лечение и ЭСТ.
Вначале появляются непроизвольные движения лицевых мышц. Пациент высовывает язык, чмокает, облизывает губы, совершает сосательные или жевательные движения, гримасничает, надувает щеки. В тяжелых случаях возможны нарушения дыхания, ларингоспазм и фарингоспазм. В последующем в процесс вовлекаются туловище и конечности. Больной раскачивает и скручивает корпус, сгибает и разгибает кисти и пальцы стоп. Из-за мышечных спазмов ходьба искажается, приобретает причудливый характер.
Обычно нейролептический синдром не прогрессирует, неврологические нарушения выражены слабо или умеренно. Реже наблюдаются выраженные расстройства, становящиеся причиной инвалидизации пациентов. Поздняя дискинезия негативно влияет на самовосприятие, вызывает тревогу, гнев, стыд и чувство вины, затрудняет социализацию, может провоцировать депрессию, суицидальные намерения и действия. Лечение – отмена или уменьшение дозы нейролептика. Эффективность других способов лечения при данной форме нейролептического синдрома пока не удается точно оценить. Обычно психиатры используют холинолитики, антиоксиданты, бета-блокаторы, большие дозы витаминов и ботулинический токсин.
Злокачественный нейролептический синдром
По различным данным, злокачественный нейролептический синдром выявляется у 0,1-3,2% больных, получающих антипсихотики в условиях стационара. Может провоцироваться любыми нейролептиками и развиться на любом этапе лечения, однако чаще всего возникает в первую неделю терапии. Факторами риска являются истощение, нарушения водно-солевого обмена, аллергии, органическая патология ЦНС, деменция, ЧМТ, алкоголизм, инфекционные заболевания, высокая температура и влажность окружающей среды, ЭСТ, большие дозы или быстрое повышение дозы антипсихотиков.
Сопровождается выраженной гипертермией, вегетативными расстройствами (потливостью, гиперсаливацией, учащением пульса и дыхания, нестабильностью АД, недержанием мочи), повышением тонуса мышц и расстройствами сознания. Психические проявления могут варьировать от тревоги и возбуждения до спутанности сознания, кататонии, делирия, ступора и комы. Диагноз выставляется путем исключения других патологических состояний, способных вызвать подобные симптомы. Злокачественный нейролептический синдром дифференцируют с тяжелыми инфекциями, тепловым ударом, злокачественной гипертермией, опухолями мозга, синдромом длительного раздавливания и другими заболеваниями.
Лечение осуществляют в палате интенсивной терапии. Отменяют нейролептики, при необходимости переводят больного на ИВЛ. Проводят симптоматическую и специфическую лекарственную терапию под контролем жизненно важных функций. При резистентных формах нейролептического синдрома используют ЭСТ. Ранее летальный исход наблюдался примерно в 30% случаев. Современные данные свидетельствуют о снижении уровня смертности до 10-12%. Смерть может наступить вследствие острой почечной или печеночной недостаточности, отека легких, аспирационной пневмонии, шокового легкого, легочной эмболии, острой сердечной патологии, эпилептиформных припадков или инфекционных осложнений.
причины, симптомы, диагностика, лечение, профилактика
Неврологическое нарушение, вызванное осложнением от приема лекарственных препаратов, при лечении психических расстройств; тяжелое отравление нейролептиками. Это опасная для жизни человека патология и требует неотложной помощи.
Причины злокачественного нейролептического синдромаПобочные эффекты антипсихотического лечения, несовместимость некоторых лекарственных препаратов, длительный прием нейролептиков; поражение головного мозга: травмы, родовые травмы; деменция, шизофрения, болезнь Паркинсона, энцефалопатия, асфикция, аллергия, ВИЧ-инфекция; хронический алкоголизм; нарушение в работе щитовидной железы; психоз; дефицит витаминов, истощение, обезвоженность организма; высокая влажность и температура воздуха; иммунологические нарушения.
Симптомы злокачественного нейролептического синдромаПовышенная температура, мышечная ригидность, слабость; колебание артериального давления, тахикардия, обильное потоотделение, обложенный язык, недержание мочи, бледность кожного покрова, впалые газа; чувство тревоги, спутанность мысли и сознания, психомоторное возбуждение, судороги; трудность при ходьбе, дрожание ног, ступор, обезвоженность, тремор, окулогирные кризы, кома, снижение и исчезновение рефлексов, расстройство дыхания.
Диагностика злокачественного нейролептического синдромаДля постановки правильного диагноза и адекватного лечения проводится обследование пациента: общий анализ крови, клинический анализ мочи, печеночные тесты, анализ газового состава артериальной крови. Токсикологический скрининг мочи и сыворотки, исследование ликвора; электроэнцефалография, рентгенография грудной клетки, МРТ, КТ.
Лечение злокачественного нейролептического синдромаУсловием успешного лечения заболевания является ранняя диагностика. Эффективное лечение проводится в условиях специализированного стационара и заключается, прежде всего, в отмене всех нейролептиков и сильнодействующих препаратов. Восстанавливающая терапия – лечебный массаж, физиотерапия грудной клетки, сбалансированное питание, гидратация. Применяются лекарственные препараты: Нифедипин, Амантадин, Диазепам, Дантролен. Электросудорожная терапия – ЭСТ.
Профилактика злокачественного нейролептического синдромаОчень важна ранняя диагностика, возобновление лечения под строжайшим наблюдением врача после изменения дозы нейролептиков, при возможности замена нейролептиков другими средствами; хорошее питание, физическая активность, адекватная гидратация, режим дня, отдых, спокойная обстановка.
К вопросу о безопасности назначения антипсихотиков после перенесенного злокачественного нейролептического синдрома при лечении больных шизофренией | Малин
Рекомендуемое оформление библиографической ссылки:
Малин Д.И., Зайцев Д.А. К вопросу о безопасности назначения антипсихотиков после перенесенного злокачественного нейролептического синдрома при лечении больных шизофренией // Российский психиатрический журнал. 2019. №2. С. 49-53.
АннотацияСтатья посвящена разбору клинического случая, демонстрирующего больную с длительным течением параноидной формы шизофрении, у которой на фоне терапии атипичными антипсихотиками (сначала рисперидоном и в последующем клозапином) отмечалось развитие злокачественного нейролептического синдрома. Рассмотрены тактика лечения больных шизофренией, осложнённой злокачественным нейролептическим синдромом, и проблема безопасности повторного назначения антипсихотиков с учётом вторичной профилактики осложнения.
Ключевые слова злокачественный нейролептический синдром, шизофрения, антипсихотики, электросудорожная терапия
Литература1. Kekelidze ZI. Chehonin VP. Kriticheskie sostojanija v psihiatrii . Moscow; 1997. 362 p. Russian. 2. Cygankov BD. Kliniko-patogeneticheskie zakonomernosti razvitija febril’nyh pristupov shizofreni i sistema ih terapii . Moscow; 1997. 232 p. Russian. 3. Malin DI, Ravilov RS. Prevalence, clinical picture, diagnosis and treatment of severe complications of neuroleptic therapy. Sotsial’naya i klinicheskaya psikhiatriya [Social and Clinical Psychiatry]. 2014;24(4):90-7. Russian. 4. Malin D. [Neuroleptic Malignant Syndrome: diagnosis and treatment]. Sovremennaya terapiya psikhicheskikh rasstroystv [Contemporary Therapy of Mental Disorders]. 2016;(2):2-9. Russian. 5. American Psychiatric Association. Diagnostic and Statistical manual of mental disorders. 5th ed. Washington, USA, DC: American Psychiatric Association; 2012-2013. 947 p. ISBN 6. Spivak B, Malin D, Kozirev V, et al. Frequency of neuroleptic malignant syndrome in a large psychiatric hospital in Moscow. Eur. Psychiatry. 2000; 15:330- 3. 7. ChehoninVP, Morozov GV, MorkovkinVM, KekelidzeZI. Immunohimicheskoe izuchenie pronicaemosti gematojencefalicheskogo bar’era pri kriticheskih sostojanijah, obuslovlennyh febril’noj shizofreniej i ostrymi alkogol’nymi jencefalopatijami. Mat. 8 s»ezda nevropat. i psihiatr. Moscow; 1988; 3. p. 132-4. Russian. 8. Malin D. Pobochnoe dejstvie psihotropnyh sredstv. Moscow; Vuzovskaja kniga. 2000. 207p. Russian. 9. Caroff SN. Theneurolepticmalignant syndrome. J Clin Psychiat. 1980; 41(3):1-26. 10. Strawn JR, Keck PE, Caroff SN. Neuroleptic malignant syndrome. Am J Psychiatry. 2007;164:870–6. 11. Keck PE, Pope HG, Cohen BM, McElroy SL, Nierenberg AA. Risk factors for neuroleptic malignant syndrome. A case-control study. Arch Gen Psychiatry.1989; 46:914–8. 12. Trollor JN, Sachdev PS. Electroconvulsive treatment of neuroleptic malignant syndrome: a review and report of cases. Aust NZ J Psychiatry.1999; 33:650–9. 13. Patel AL, Shaikh WA, Khobragade AK, et al. Electroconvulsive Therapy in Drug Resistant Neuroleptic Malignant Syndrome. JAPI. 2008; 56: 49-50. 14. Reulbach U, Dutsch C, Biermann T, et al. Managing an effective treatment for neuroleptic malignant syndrome. Critical Care. 2007; 11: 4-10. 15. Moscovich M, Novak F, Fernandes A, et al. Neuroleptic malignant syndrome. Arq Neuropsiquiatr. 2011; 69(5): 751-5. 16. Manu P, Sarpal D, Muir O, et al. When can patients with potentially life-threatening adverse effects be rechallenged with clozapine? A systematic review of the published literature. Schizophr Res. 2011; 134:180–6.
DOI: http://dx.doi.org/10.24411/1560-957X-2019-11920
Метрики статей
Загрузка метрик …
Metrics powered by PLOS ALM
Злокачественный нейролептический синдром
9.1. Лечение. Поддерживающая симптоматическая терапия. (Supportive symptomatic therapy)
Направлены на коррекцию патологических изменений гомеостаза для борьбы с наиболее тяжелыми симптомами НМС и профилактики его возможных осложнений:33. включает в себя:
- Профилактика возможных осложнений. (Prevention of possible complications)
- Гидратации. (Hydration)
- Питание. (Food)
- Понижение температуры. (Lowering the temperature)
Во многих случаях, удаление нейролептики и соответствующая симптоматическая терапия приводит к уменьшению симптомов ЗНС.
При состоянии дегидратации наблюдается у большинства больных должна быть активной регидратации организма: заполнение объема циркулирующей жидкости и ионного состава плазмы массивного внутривенного введения соответствующих растворов:33. объем жидкости внутривенно в зависимости от степени обезвоживания, может варьироваться от 2.5 до 6 л в день. сначала в восполнении объема циркулирующей крови и улучшения ее реологических свойств с помощью белковых и плазмозамещающие растворы. наряду с этим вводят Гемодез, обладает мощным детоксицирующим действием. дальнейшая коррекция водно-электролитного баланса осуществляется с помощью инъекции солевых растворов 5% раствора глюкозы, хлорида калия.
Внутривенные вливания также полезен для нормализации артериального давления — в частности, внутривенное капельное введение нитропруссида натрия. кроме того, нитропруссид, как расширитель периферических кровеносных сосудов, улучшает состояние больного, увеличивает рассеивание и снижает жар. полезные краткосрочной терапии гипотензивными средствами, такими как Нифедипин.
Если возможно, вы должны обеспечить мониторинг сердца. для поддержания функции сердечно-сосудистой системы применяют кордиамин или сульфокамфокаин внутримышечно или внутривенно, строфантин или коргликон внутривенно медленно, можно использовать пропранолол. С целью устранения метаболических нарушений в миокарде показали, лактат натрия внутривенно капельно:35.
В случае симптомов, указывающих на отек мозга рекомендуется диуретики фуросемид внутримышечно, внутривенно, маннитол, гипертонические растворы глюкозы, глюкокортикоиды, преднизолон, дексаметазон. другие авторы, однако, рекомендуют использовать диуретики мочевина и маннитол и гипертонический раствор глюкозы для профилактики отека мозга, а при развитом отек мозга — кортикостероиды и ГОМК:35 — 36.
Для купирования экстрапирамидных проявлений нейролептического злокачественного нейролептического синдрома следует применять корректоры циклодол, Акинетон и ноотропы, а также метод форсированного диуреза, последнее показано в первом 3 — 5 дней лихорадочного периода, но только если нет признаков почечной недостаточности и должны осуществляться одновременно создав водную нагрузку глюкозы с инсулином и введением средств, повышающих диурез, эуфиллин, Лазикс:34.
Профилактика пневмонии должна включать назначение антибиотиков широкого спектра действия и препараты, частая смена положения тела, вибраций, и баночный массаж.
При появлении признаков рабдомиолиза необходимо, в связи с опасностью развития почечной недостаточности, повысить увлажненность и добиться ощелачивания мочи путем внутривенного введения натрия гидрокарбонат раствор. для контроля диуреза помогает установить постоянный мочевой катетер. своевременная катетеризация мочевого пузыря-также важный аспект профилактики гнойно-септических осложнений и трофических ЗНС: это позволяет снизить риск возникновения трофических поражений кожи, пролежней.
При разработке почечной недостаточности является гемодиализ, который, однако, неэффективна для ликвидации нейролептиков, поскольку они тесно связаны с белками крови.
В качестве дезинтоксикационной терапии, направленной на ускорение выведения нейролептиков может быть использован форсированный диурез, заставили лимфогенной детоксикации, плазмафереза, который, кроме того, имеет антипсихотическое действие и непосредственное воздействие на симптомов ЗНС, снижая его тяжесть и продолжительность:36 — 37.
Очень важны меры для борьбы с лихорадкой, потому что гипертермия приводит к гиперметаболизм и органной недостаточности. низкая температура способствуют физические методы и применение жаропонижающих средств. есть точка зрения, что тепловыделение в ЦНС связана с мышечной ригидностью и не могут быть исправлены обычными фармакологическими средствами, поэтому для борьбы с лихорадкой, необходимо использовать лекарства, чтобы облегчить ригидность мышц.
Увеличение периферической вазодилатации, что интенсифицирует теплообмен, показан массаж.
Чрезвычайно важную роль в предупреждении аспирации: ригидность мышц в НМС может быть причиной потери кляп и кашель рефлексы. часто необходимо проверить наличие рефлексов, проводят парентеральное питание, чтобы обеспечить пациенту положение в постели, профилактика аспирации. в торакальной или пищеводной дистонии в связи с опасностью аспирации препарат не следует назначать перорально вводят парентерально или через назогастральный зонд.
В некоторых случаях, средств защиты органов дыхания может быть использован для интубации трахеи, а иногда для борьбы с гипоксией — ИВЛ, в то же время. иногда утверждается Б. Д. Цыганков, что применение искусственной вентиляции легких при тяжелой дыхательной недостаточности неэффективны. Б. Д. Цыганков рекомендуют применять для борьбы с гипоксией увлажненного кислорода смеси, подаваемой через носовой катетер, маску или микрореология, отека легких — внутривенное применение высоких доз преднизолон и глюконат кальция и раствора глюкозы, при бронхоспазме — внутривенно эуфиллин, эфедрин, кофеин, папаверин подкожно:37.
Для профилактики глубокого тромбоза и легочную эмболию использовать подкожного гепарина или низкой дозой ловенокс, с этой же целью может быть применен protivodiabeticheskie специальные эластичные чулки.
С первых дней после появления ЗНС необходимо для предотвращения кожи трофические расстройства: частые, не реже 6 — 8 раз в день, смена позиции, вибрационные и тщательной обработки кожи:38. физиотерапия грудной клетки, некоторые двигательные упражнения, часто поворачивая и меняя позы пациент должен также быть применен для облегчения его неподвижности и мышечной ригидности.
Своевременная регулярная катетеризация и промывание мочевого пузыря профилактики гнойно-септических осложнений, исключая возможность мацерации и инфицирования трофических поражений:38.
Для борьбы с психомоторным возбуждением, успокоения и восстановления сна можно использовать успокоительные или анестетики на gexobarbitala, пропофол. диазепам также может быть использован для коррекции вегетативных нарушений:38.
Пристальное внимание следует уделить питанию больных: большинство пациентов не могут самостоятельно есть из-за психических расстройств или ригидность мышц со спазмом пищевода, кроме того, при ЗНС больные теряют много энергии в связи с высокой температурой и длительной мышечной ригидностью. правильное питание помогает свести к минимуму рабдомиолиз и другие повреждения тканей. парентерального питания можно использовать растворы глюкозы и декстрозы, аминокислотных смесей и жировых эмульсий, также может быть использован для энтерального питания высококалорийные смеси через зонд. Б. Д. Цыганков рекомендует парентеральное питание, внутривенное введение растворов глюкозы с инсулином, раствор фруктозы, сорбита раствор и чередовать эти решения с жировых эмульсий lipovitan или липофундин, который дает наибольший энергетический эффект. для стимулирования анаболических процессов могут быть применены нерополис и Ретаболил:39.
В случаях тотальной ригидности мышц с угрожающей жизни гипертермией спасти пациента могут наркоз и общая миорелаксация.
С ЗНС может развиться кетоацидоз у больных сахарным диабетом. комплекс мероприятий по поддержке со злокачественного нейролептического синдрома следует учитывать все сопутствующие заболевания и их терапия:39.
Описывает меры, комплексное обслуживание лечение НМС являются принципиальная схема, в каждом случае, объем, последовательность и интенсивность лечебных мероприятий должен быть индивидуальным и зависеть от динамики лабораторных показателей и некоторых клинических факторов. необходимые консультации специалистов: невропатолога, если диагноз НМЦ в вопрос, нефролог риска развития почечной недостаточности вследствие рабдомиолиза у врача-психиатра для решения вопроса о лечении психических заболеваний до ЗНС:39.
✚ Злокачественный нейролептический синдром. Нейропсихиатрическая клиника профессора Минутко. Статья №1245
Несмотря на то, что я работал в больших психиатрических больницах, мне крайне редко приходилось встречаться со злокачественным нейролептическим синдромом. В нашей клинике за 10 лет я был свидетелем всего одного случая, закончившегося, к счастью, выходом из этого тяжелого и опасного состояния.
Впервые этот синдром был описан знаменитыми французами Delay, Deniker (1960, 1965), которые выделили его клинические симптомы. В настоящее время считается, что данный синдром может быть чаще всего вызван как классическими, так и атипичными антипсихотиками, однако, описаны случаи его появления в процессе терапии литием и некоторыми антидепрессантами. По мнению ряда неврологов злокачественный нейролептический синдром может возникнуть при резкой отмене агонистов дофамина в процессе лечения болезни Паркинсона.
По моему опыту, диагностика данного синдрома нередко бывает трудной, что обусловлено его вариабельностью, в частности, проявляющей себя в расширенном или узком спектре симптомов, нечеткости диагностических критериев. По отдельным литературным данным, максимальная частота встречаемости злокачественного нейролептического синдрома соответствует 2,4% случаев терапии антипсихотиками (Addonozio et.al., 1986), однако, чаще всего в источникам приводятся значительно меньшие цифры его распространенности (0,15-0,07%) (Keck et.al., 1991). Для развития злокачественного нейролептического синдрома у мужчин требуются более высокие дозы нейролептиков, чем у женщин, 80% случаев этого синдрома приходится на возраст старше 40 лет, причем смертность здесь достигает 30%.
Основными симптомами злокачественного нейролептического синдрома являются: помрачение сознания (от легкой обнубиляции до комы), выраженная дисфункция вегетативной нервной системы, подъем температуры и значительная мышечная ригидность. В дифференциально-диагностическом плане важно различать сонливость и седацию после введения антипсихотиков от изменения сознания при злокачественном нейролептическом синдроме. Вегетативная дисфункция проявляется колебаниями артериального давления, тахикардией, потливостью, гиперсаливацией. Недержание мочи может быть первым признаком синдрома у молодых пациентов, а повышение артериального давления более часто наблюдается в более старшем возрасте особенно если пациент до этого в течение длительного времени получал терапию нейролептиками. Подъем температуры наблюдается практически во всех случаях злокачественного нейролептического синдрома и может носить как умеренный, так и значительно выраженный характер, достигая 42 градусов. Подобная температура на фоне выраженной ригидности мышц считается неблагоприятным признаком в плане прогноза выхода из синдрома (коагулопатия, ацидоз, почечная недостаточность). Мышечная ригидность присутствует почти постоянно и не отвечает на терапию антихолинергическими препаратами, иногда ригидность даже захватывает лицевые мышцы и даже мышцы языка, что приводит к дисфагии и дизартрии. Некоторые авторы полагают, что изменения речи и способности к самостоятельному питанию могут быть первыми симптомами злокачественного нейролептического синдрома.
Лабораторным признаком синдрома считается подъем креатинфосфокиназы (от 2000 до 15000), что отчасти отражает большое содержание этого фермента в скелетных мышцах. Значительное снижение концентрации дофамина в центральной нервной системе считается основным патофизиологическим механизмом развития злокачественного нейролептического синдрома.
Перед началом его лечения, в первую очередь, необходима отмена нейролептиков, также прекращается терапия препаратами лития, антидепрессантами и антихолинергическими препаратами. Трициклические антидепрессанты и ингибиторы обратного захвата серотонина могут редуцировать дофаминергическую трансмиссию и тем самым усилить выраженность клинической симптоматики синдрома. Каждый два часа наблюдения за пациентом необходимо отслеживать динамику артериального давления, частоты пульса, измерять температуру. Несмотря на то, что купирование синдрома с помощью электросудорожной терапии в литературе оценивается неоднозначно, этот метод терапии в ряде случаев показал достаточно высокую эффективность. Из фармакологических средств для купирования мышечной ригидности и борьбы с ажиатацией применяются бензодиазепины, но последние, к сожалению, не останавливают прогрессирования патологического состояния. Бромокриптин (агонист дофамина) рекомендуют применять в течении короткого отрезка времени. Одним из эффективных препаратов, предложенных для купирования синдрома, считается мышечный релаксант ингибитор кальция — дантролен. Профилактика злокачественного нейролептического синдрома предполагает ограниченное использование депо-нейролептиков.
Злокачественный нейролептический синдром: симптомы, причины, диагностика, лечение
Злокачественный нейролептический синдром (ЗНС) — это редкая реакция на антипсихотические препараты, которые лечат шизофрению, биполярное расстройство и другие психические расстройства. Это влияет на нервную систему и вызывает такие симптомы, как высокая температура и жесткость мышц.
Состояние тяжелое, но поддается лечению. Большинство людей, получивших это заболевание, полностью выздоравливают, если его обнаруживают раньше.
Причины
НМС очень редко.Лишь 1-2 из 10 000 человек, принимающих антипсихотические препараты, заболевают им.
Все антипсихотические препараты могут вызывать ЗНС. К старым антипсихотическим препаратам относятся:
Врачи называют новые антипсихотические препараты «атипичными нейролептиками». К ним относятся:
Эти препараты блокируют химическое вещество мозга, называемое дофамином. Это может сделать ваши мышцы жесткими и вызвать скованность движений у людей с болезнью Паркинсона.
Любой антипсихотический препарат может вызвать ЗНС. Но более сильные препараты, такие как флуфеназин и галоперидол, чаще вызывают его.
Продолжение
ЗНС чаще встречается у мужчин, чем у женщин. У вас также больше шансов получить его, если вы:
- Примете большую дозу препарата
- Быстро увеличьте дозу
- Получите лекарство в виде укола
- Переключитесь с одного нейролептика на другой
Некоторые препараты Используемые для лечения тошноты и рвоты также могут вызывать NMS, потому что они блокируют дофамин. К ним относятся:
Люди, принимающие лекарства от болезни Паркинсона, такие как леводопа, могут получить NMS, если они перестанут принимать лекарства слишком быстро.
Симптомы
Они часто появляются в течение 2 недель после первого приема лекарства или изменения дозировки. Иногда они появляются через несколько дней после того, как вы начали его принимать. Или у вас может не быть их раньше, чем через несколько месяцев.
Симптомы НМС обычно длятся от 7 до 10 дней. Они могут включать:
- Высокая температура (от 102 до 104 F)
- Жесткость мышц
- Сильное потоотделение
- Беспокойство или другие изменения психического состояния
- Быстрое или ненормальное сердцебиение
- Быстрое дыхание
- Больше слюны, чем обычно
Продолжение
NMS может повредить мышцы и вызвать очень высокое или низкое кровяное давление.Без лечения могут возникнуть серьезные проблемы, например:
- Почечная недостаточность
- Сердечная и легочная недостаточность
- Недостаток кислорода в организме
- Инфекция легких, вызванная вдыханием жидкости (аспирационная пневмония)
- В организме больше кислоты
Диагноз
Ваш врач будет искать два основных симптома НМС: высокую температуру и жесткость мышц. Чтобы быть диагностированным, вам также необходимо иметь несколько других предупреждающих знаков, таких как учащенное сердцебиение, низкое или высокое кровяное давление и потливость.
Некоторые другие расстройства имеют симптомы, похожие на NMS. Чтобы выяснить, есть ли это у вас, ваш врач проведет один или несколько из следующих тестов:
- Анализы крови и мочи
- Сканирование изображений головного мозга
- Исследование спинномозговой жидкости
- ЭЭГ для обнаружения электрических проблем в головном мозге
Лечение
Ваш врач сначала прекратит прием препарата, вызвавшего этот синдром. Часто люди с НМС проходят лечение в отделении интенсивной терапии.Цель состоит в том, чтобы снизить температуру и дать вам жидкости и питание.
Продолжение
Лекарства, используемые для лечения NMS, включают:
Если эти лекарства не помогают, ваш врач может попробовать электросудорожную терапию. Во время этой процедуры вы спите и не испытываете боли. Небольшой электрический ток проходит через ваш мозг, вызывая припадок. Это не повредит вам и должно облегчить симптомы.
NMS обычно поправляется через 1-2 недели. После выздоровления большинство людей могут снова начать принимать антипсихотические препараты.Ваш врач может переключить вас на другой препарат.
NMS может вернуться после лечения. Ваш врач внимательно проверит наличие каких-либо признаков этого. Чем дольше вы будете ждать, чтобы вернуться к антипсихотическим препаратам, тем меньше вероятность того, что вы снова заболеете NMS.
Рассмотрение подхода, догоспитальная помощь, отделение неотложной помощи
Автор
Теодор Бензер, доктор медицины, доктор философии Доцент медицины Гарвардской медицинской школы; Директор отдела наблюдения за ЭД, директор токсикологии, кафедра качества и безопасности, Департамент неотложной медицины, Массачусетская больница общего профиля
Теодор Бензер, доктор медицинских наук, является членом следующих медицинских обществ: Alpha Omega Alpha, Американский колледж Врачи скорой помощи
Раскрытие информации: нечего раскрывать.
Соавтор (ы)
Мэри С. Манчини, доктор медицинских наук, MMM Главный хирург и директор кардиоторакальной хирургии, Кристус Хайленд
Мэри К. Манчини, доктор медицины, доктор медицинских наук, MMM является членом следующих медицинских обществ: Американской ассоциации торакальной хирургии , Американский колледж хирургов, Американская хирургическая ассоциация, Фи Бета Каппа, Общество торакальных хирургов
Раскрытие информации: нечего раскрывать.
Главный редактор
Гил З. Шламовиц, доктор медицины, FACEP Адъюнкт-профессор клинической неотложной медицины, Медицинский факультет Кека Университета Южной Калифорнии; Главный специалист по медицинской информации, Keck Medicine, USC
Гил З. Шламовиц, доктор медицины, FACEP является членом следующих медицинских обществ: Американского колледжа врачей скорой помощи, Американской ассоциации медицинской информатики
Раскрытие информации: не подлежит разглашению.
Дополнительные участники
Асим Тарабар, доктор медицины Доцент, директор отделения медицинской токсикологии, отделение неотложной медицины, Медицинская школа Йельского университета; Персонал-консультант, Отделение неотложной медицины, Больница Йель-Нью-Хейвен
Раскрытие информации: Ничего не говорится.
Благодарности
Икбал Ахмед, MBBS, FRCPsych (Великобритания) Факультет, отделение психиатрии, Медицинский центр Tripler Army; Клинический профессор психиатрии Университета медицинских наук военной службы; Клинический профессор психиатрии, клинический профессор гериатрической медицины, Гавайский университет, Медицинская школа Джона Бернса
Икбал Ахмед, MBBS, FRCPsych (Великобритания) является членом следующих медицинских обществ: Академия психосоматической медицины, Американская ассоциация гериатрической психиатрии, Американская нейропсихиатрическая ассоциация, Американская психиатрическая ассоциация, Американское общество клинической психофармакологии и Королевский колледж психиатров
.Раскрытие: Ничего не нужно раскрывать.
Майкл Дж. Бернс, доктор медицины Инструктор, Отделение неотложной медицины, Медицинская школа Гарвардского университета, Медицинский центр Бет Исраэль Дьяконис
Майкл Дж. Бернс, доктор медицины, является членом следующих медицинских обществ: Американской академии клинической токсикологии, Американского колледжа врачей скорой помощи, Американского колледжа медицинской токсикологии и Общества академической неотложной медицины
Раскрытие: Ничего не нужно раскрывать.
G Патриция Кантуэлл, доктор медицины, FCCM Профессор клинической педиатрии, руководитель отделения педиатрической реанимации, Университет Майами, Медицинская школа Леонарда Миллера; Медицинский директор группы паллиативной помощи, директор отделения педиатрической интенсивной терапии детской больницы Хольца, Мемориальный медицинский центр Джексона; Медицинский менеджер, FEMA, Городской поиск и спасение, Южная Флорида, Целевая группа 2; Директор педиатрической медицины, Tilli Kids — Pediatric Initiative, Division of Hospice Care Southeast Florida, Inc
G Патрисия Кантуэлл, доктор медицины, FCCM является членом следующих медицинских обществ: Американской академии хосписной и паллиативной медицины, Американской академии педиатрии, Американской кардиологической ассоциации, Американского общества травматологии, Национальной ассоциации врачей скорой медицинской помощи, Общества интенсивной терапии, и Медицинское общество дикой природы
Раскрытие: Ничего не нужно раскрывать.
Тимоти Э. Корден, доктор медицины Доцент педиатрии, содиректор отдела политики Центра исследования травм Медицинского колледжа Висконсина; Заместитель директора, PICU, Детская больница Висконсина
Тимоти Э. Корден, доктор медицины, является членом следующих медицинских обществ: Американской академии педиатрии, Phi Beta Kappa, Общества реаниматологии и Висконсинского медицинского общества
Раскрытие: Ничего не нужно раскрывать.
Girish G Deshpande, MD, MBBS, FAAP Адъюнкт-профессор педиатрии, временный директор и начальник отдела реанимации, кафедра педиатрии, Медицинский колледж Университета Иллинойса в Пеории; Персонал-консультант, Отделение интенсивной терапии, Детская больница штата Иллинойс, Медицинский центр OSF Святого Франциска
Girish G Deshpande, MD, MBBS, FAAP является членом следующих медицинских обществ: Американская академия педиатрии
Раскрытие: Ничего не нужно раскрывать.
Барри Дж. Эванс, доктор медицины Доцент педиатрии Медицинской школы Темплского университета; Директор отделения реанимации и пульмонологии, заместитель председателя педиатрического образования, Детский медицинский центр Университета Темпл
Барри Дж. Эванс, доктор медицины, является членом следующих медицинских обществ: Американской академии педиатрии, Американского колледжа грудных врачей, Американского торакального общества и Общества интенсивной терапии
Раскрытие: Ничего не нужно раскрывать.
Алан Д. Шметцер, доктор медицины Почетный профессор, временный председатель кафедры психиатрии Медицинской школы Университета Индианы; Психиатр-нарколог, Медицинский центр Рудебуш В.А.,
Алан Д. Шметцер, доктор медицины, является членом следующих медицинских обществ: Американской академии психиатрии наркозависимости, Американской академии клинических психиатров, Американской академии психиатрии и права, Американского колледжа врачей, Американской медицинской ассоциации, Американской психоневрологической ассоциации, Американской психоневрологической ассоциации. Психиатрическая ассоциация и ассоциация судорожной терапии
Раскрытие: Ничего не нужно раскрывать.
Дариус П. Шолевар, доктор медицины Научный сотрудник, сердечно-сосудистые заболевания, Медицинский центр Альберта Эйнштейна
Раскрытие: Ничего не нужно раскрывать.
Mark S Slabinski, MD, FACEP, FAAEM Вице-президент, EMP Medical Group
Марк С. Слабински, доктор медицины, FACEP, FAAEM является членом следующих медицинских обществ: Alpha Omega Alpha, Американской академии экстренной медицины, Американского колледжа врачей скорой помощи, Американской медицинской ассоциации и Медицинской ассоциации штата Огайо
Раскрытие: Ничего не нужно раскрывать.
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Medscape Salary Employment
Джозеф Тонконоги, доктор медицины, доктор философии Клинический профессор психиатрии Медицинской школы Массачусетского университета; Консультанты факультета психиатрии Медицинской школы Массачусетского университета
Джозеф Тонконоги, доктор медицинских наук, является членом следующих медицинских обществ: Американской академии неврологии, Американской медицинской ассоциации, Американской психоневрологической ассоциации, Международного нейропсихологического общества, Массачусетского медицинского общества, Королевского медицинского общества, Общества неврологии и Объединенного совета Специалисты по неврологии, Сертификация поведенческой неврологии и нейропсихиатрии
Раскрытие: Ничего не нужно раскрывать.
John T. VanDeVoort, PharmD , региональный директор аптеки, больницы Sacred Heart и St Joseph’s
John T. VanDeVoort, PharmD, является членом следующих медицинских обществ: Американское общество фармацевтов систем здравоохранения
Раскрытие: Ничего не нужно раскрывать.
Мэри Л. Виндл, PharmD Адъюнкт-профессор фармацевтического колледжа Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие: Ничего не нужно раскрывать.
Злокачественный нейролептический синдром — NORD (Национальная организация по редким заболеваниям)
УЧЕБНИКИ
Манн С.К., Карофф С.Н., Кек П.Е. младший, Лазарус А. Злокачественный нейролептический синдром и связанные с ним состояния (2-е изд.). Вашингтон, округ Колумбия: American Psychiatric Publishing, 2003.
Rowland LP, ed. Неврология Мерритта. 10-е изд. Липпинкотт Уильямс и Уилкинс. Филадельфия, Пенсильвания. 2000: 697.
Beers MH, Berkow R, ред. Руководство Merck, 17-е изд. Станция Уайтхаус, Нью-Джерси: Исследовательские лаборатории Мерк; 1999: 1568; 1577-78.
Каплан Х.И., Садок Б.Дж., ред. Комплексный учебник психиатрии / В. 5-е изд. Уильям и Уилкинс. Балтимор, Мэриленд; 1989: 783-85; 1624-25.
СТАТЬИ ЖУРНАЛА
Уолдорф С. Журнальный курс AANA. Обновление для медсестер-анестезиологов. Нейролептический злокачественный синдром. ААНА Дж. 2003; 71: 389-94.
Хадад Э. Вайнбрум А.А., Бен-Абрахам Р. Лекарственная гипертермия и мышечная ригидность: практический подход. Eur J Emerg Med. 2003; 10: 149-54.
Родницкий Р.Л. Медикаментозные двигательные расстройства у детей.Semin Pediatr Neurol. 2003; 10: 80-87.
Когой А., Великоня И. Оланзапин, индуцированный злокачественным нейролептическим синдромом — обзор клинического случая. Hum Psychopharmacol. 2003; 18: 301-09.
Каваниши С. Генетическая предрасположенность к злокачественному нейролептическому синдрому: значение для антипсихотической терапии. Am J Pharmacogenetics. 2003; 3: 89-95.
Икебе С., Харада Т., Хашимото Т. и др. Профилактика и лечение злокачественного нейролептического синдрома при болезни Паркинсона: консенсус группы исследователей злокачественного синдрома.Паркинсонизм, связанный с разладом. 2003; 9 Приложение 1: С47-49.
Mizuno Y, Takubo H, Mizuta E, et al. Злокачественный синдром при болезни Паркинсона: концепция и обзор литературы. Паркинсонизм, связанный с разладом. 2003; 9 Приложение 1: S3-9.
Фарвер ДК. Злокачественный нейролептический синдром, вызванный атипичными нейролептиками. Экспертное мнение Drug Saf. 2002; 2: 21-35.
Kontaxakis VP, Havaki-Kontaxaki BJ, Christodoulou NG, et al. Оланзпин-ассоциированный злокачественный нейролептический синдром. Prog Neuropsychopharmacol Biol Psychiatry.2002; 26: 897-902.
Карофф С.Н., Манн С.К., Кэмпбелл Е.С. и др. Двигательные расстройства, связанные с приемом атипичных антипсихотических препаратов. J Clin Psychiatry. 2002; 63 Дополнение 4: 12-19.
Финк М., Тейлор Массачусетс. Множество разновидностей кататонии. Eur Arch Psychiatry Clin Neurosci. 2001; 251 Приложение 1: I8-13.
Susman VL. Клиническое лечение злокачественного нейролептического синдрома. Psychiatr Q. 2001; 72: 325-36.
Финк М. Кататония: синдром или подтип шизофрении? Признание и лечение.J Neural Transm. 2001; 108: 637-44.
ИЗ ИНТЕРНЕТА
Шолевар Д.П., Шолевар Э.Х. Злокачественный нейролептический синдром. eMedicine. Последнее обновление: 6 ноября 2002 г. 17pp.
www.emedicine.com/med/topic2614.htm
Бензер Т. Злокачественный нейролептический синдром. eMedicine. Последнее обновление: 25 июля 2002 г. 13 стр.
www.emedicine.com/emerg/topic339.htm
Страница информации о злокачественном нейролептическом синдроме NINDS. Проверено 1-23-2002 гг. 2 стр.
http: // www.ninds.nih.gov/health_and_medical/disorders/neuroleptic_syndrome.htm
Caroff SN, Mann SC, Campbell EC. Что такое NMS? Злокачественный нейролептический синдром.
www.nmsis.org/general_information.shtml
Злокачественный нейролептический синдром — травмы; Отравление
Исключение других нарушений и осложнений
Злокачественный нейролептический синдром следует заподозрить на основании клинических данных.Ранние проявления могут быть упущены, поскольку у пациентов с психозами изменения психического статуса могут не замечаться или игнорироваться.
Другие расстройства могут вызывать аналогичные результаты. Например:
Серотониновый синдром имеет тенденцию вызывать ригидность, гипертермию и вегетативную гиперактивность, но обычно он вызван селективными ингибиторами обратного захвата серотонина (СИОЗС) или другими серотонинергическими препаратами, и у пациентов обычно наблюдается гиперрефлексия, а иногда и миоклонус.Кроме того, повышение температуры и ригидность мышц обычно менее выражены, чем при злокачественном нейролептическом синдроме, начало может быть быстрым (например, <24 часов), а тошнота и диарея могут предшествовать серотониновому синдрому.
Злокачественная гипертермия и отмена интратекального баклофена могут вызывать симптомы, сходные с таковыми при злокачественном нейролептическом синдроме, но их обычно легко дифференцировать в анамнезе.
Системные инфекции, включая сепсис, пневмонию и инфекцию центральной нервной системы, могут вызывать изменение психического статуса, гипертермию, тахипноэ и тахикардию, но генерализованных двигательных нарушений не ожидается.Кроме того, при злокачественном нейролептическом синдроме, в отличие от большинства инфекций, гипертермии, как правило, предшествуют изменения психического статуса и двигательные нарушения.
Подтверждающих тестов нет, но пациенты должны пройти тестирование на наличие осложнений, включая сывороточные электролиты, азот мочевины крови, креатинин, глюкозу, кальций, магний и креатинкиназу, миоглобин мочи и, как правило, нейровизуализацию и анализ спинномозговой жидкости. Электроэнцефалография может быть проведена для исключения бессудорожного эпилептического статуса.
[Полный текст] Нейролептический злокачественный синдром: неврологическое проявление, которое легко не заметить.
1 Кафедра фармакологии и токсикологии Фармацевтического факультета Университета Бенгази, Бенгази, Ливия; 2 Отделение биомедицины, 3 Отделение клинической медицины, Отделение неврологии, 4 Отделение клинической медицины, Отделение психиатрии, Университет Бергена, Берген, Норвегия
Резюме: Злокачественный нейролептический синдром является непредсказуемым ятрогенное неврологическое неотложное состояние, возникающее в основном как идиосинкразическая реакция на прием антипсихотических средств.Он характеризуется отличительными клиническими признаками, включая изменение психического статуса, общую ригидность, гиперпирексию и дизавтономию. Это может быть смертельным, если не диагностировать и не лечить должным образом. Смертность и заболеваемость, связанные с этим синдромом, в последнее время заметно снизились благодаря большей осведомленности, более ранней диагностике и вмешательству интенсивной терапии. В большинстве случаев синдром возникает в результате быстрого увеличения дозы нейролептиков, особенно одного из пролонгированных. Патофизиология этого синдрома объясняется блокадой дофаминовых рецепторов внутри нейронов, вызванной действующим лекарственным средством, и чрезмерным высвобождением кальция из саркоплазматической сети скелетных миоцитов.Лабораторные тесты, хотя и не являются диагностическими, могут помочь в оценке тяжести синдрома, а также последующих осложнений. Синдром описан во всех возрастных группах и чаще встречается у мужчин, чем у женщин. Генетика, по-видимому, играет ключевую роль в этиологии синдрома. Прекращение использования возбудителя заболевания, холодных внутривенных жидкостей и удаление возбудителя и его возможных активных метаболитов является краеугольным камнем лечения. Периодическое наблюдение за психотическими пациентами, которые недавно начали принимать антипсихотические препараты, особенно за теми, кто лечится препаратами депо, может помочь в ранней диагностике синдрома и привести к раннему лечению.
Ключевые слова: злокачественный нейролептический синдром, дофаминовые рецепторы, рабдомиолиз, почечная недостаточность, гиперпирексия, саркоплазматический ретикулум
Введение
Прелюдия и история
Нейролептический злокачественный синдром (ЗНС) — это неотложное неврологическое состояние, которое может возникнуть в результате приема сильнодействующих психотропных агентов. Его патофизиология до сих пор не выяснена. Он включает в себя следующие симптомы: ригидность мышц, гиперпирексию, дисбаланс вегетативной нервной системы, психические расстройства (проявляющиеся в основном в виде делирия) и аномальные метаболические изменения.В атипичных случаях, которые, как считается, связаны с использованием агентов с более низкой активностью, ригидность может быть более умеренной или даже отсутствовать. 1 Важно отметить, что гиперпирексия, важный диагностический критерий ЗНС, в таких случаях может отсутствовать. 2,3 Сложность постановки диагноза связана с единичным проявлением вегетативной дисфункции, гиперпирексии, паркинсонической жесткости мышц и повышения уровня креатинкиназы (КК). По отдельности эти симптомы не обязательно следует рассматривать как предвестники ЗНС. 4,5 Похоже, что частота этого ятрогенного недуга снизилась отчасти из-за открытия так называемых антипсихотических средств второго поколения (нетрадиционных или атипичных), а отчасти из-за изменений в рекомендациях по назначению лекарств, которым придерживается психиатр при лечении. психозы и другие неврологические состояния, которые могут потребовать приема этих основных транквилизаторов. Если NMS не диагностируется на ранней стадии и не проводится интенсивное лечение в полностью оборудованном отделении интенсивной терапии, 6,7 , то состояние может быть фатальным или привести к необратимым болезненным последствиям. 8,9 Опасность состоит в том, что НМС можно легко не заметить, особенно после назначения нетрадиционных антипсихотических средств в качестве лечения первой линии для борьбы с психозами, особенно шизофренией. Основные транквилизаторы были открыты в 1956 году и клинически использовались в 1960 году французской группой, изучавшей эффекты мощного обычного антипсихотического средства, галоперидола. Они описали синдром, получивший французское название «синдром малина дез нейролептики», позже переведенный на английский язык и названный NMS. 10,11
Дополнительные факторы риска
Убедительные доказательства показывают, что генетический дефект является основным фактором риска. Однояйцевые близнецы и мать с двумя дочерьми были представлены NMS. 12 Старческое слабоумие типа Леви (еще один потенциальный фактор) характеризуется присутствием белковых агрегатов (α-синуклеин и убиквитин) в нейронах этих людей, что обычно обнаруживается при вскрытии в головном мозге. Только в США 1,3 миллиона человек страдают от этого типа деменции. 13 Непонятно, почему мужчины моложе 40 лет подвергаются большему риску развития ЗНС (соотношение мужчин и женщин 2: 1). 14,15 Это может быть связано с 1) более частым применением нейролептиков у мужчин этой возрастной группы, 2) приверженностью к лечению, 3) различиями в фармакокинетике препарата и фармакодинамике препаратов у пациентов с разным возрастом. полы и 4) другие факторы, которые еще полностью не выяснены. 16–19 Пункт 3 не принимается полностью, и он действительно носит противоречивый характер. 20 Женщины в послеродовом периоде склонны к развитию психических заболеваний, таких как психоз и депрессия, и, следовательно, они склонны принимать психотропы, следовательно, они подвержены риску заражения NMS. 21 Самым очевидным фактором риска, связанным с развитием ЗНС, является сама нейролептическая терапия. Таким образом, время приема лекарства, тип используемого нейролептика (сильнодействующие препараты представляют наибольшую опасность), быстрое титрование желаемых терапевтических уровней в сыворотке и масляные депо-формы нейролептиков длительного действия (такие как галоперидол деканоат, риспердал конста, флуфеназин деканоат и флуфеназин энантат) являются хорошо известными факторами риска развития ЗНС. 22–24 Предыдущие эпизоды ЗНС, недавний эпизод кататонии и крайнее возбуждение являются задокументированными факторами риска. Это связано с тем, что эти состояния чрезмерно представлены в этой группе пациентов, и, таким образом, NMS может быть упущена из виду, 25–28 или, по крайней мере, не диагностирована на достаточно ранней стадии. Заболеваемость ЗНС составляет ~ 0,2–3,23%. 14 Сообщенные цифры, вероятно, занижены, потому что врачи и психиатры осознали серьезные побочные эффекты, которые могут вызывать нейролептики, даже самые недавно разработанные. 23,29
Происхождение и предлагаемые теории
Молекулярная основа NMS объясняется внезапным выраженным снижением активности дофамина. Это может быть связано с отменой дофаминергических агентов или снижением дозы, или с антагонизмом дофаминовых рецепторов с нейролептиками или другими антагонистическими препаратами дофамина. Было высказано предположение, что у больных шизофренией провоспалительные цитокины, такие как интерлейкин 1 (IL-1) -α, IL-6 и фактор некроза опухоли, участвуют в механизмах, которые приводят к развитию непереносимости нейролептиков.Эти провоспалительные цитокины активируют ключевые ферменты кинуренина: индоламин-2,3-диоксигеназу и кинуренин-3-монооксигеназу, которые катализируют выработку 3-гидроксикинуренина (3-HK). При NMS наличие этого вредного биоматериала (3-HK) инициирует активацию процесса очистки, осуществляемого микроглией (макрофагами центральной нервной системы [ЦНС]) для производства нейротоксина хинолиновой кислоты вместо нейрозащитной кинуреновой кислоты (KYNA). . 30,31 Потенциальное уменьшение пула KYNA снизит частоту возбуждения и импульсную активность дофаминовых нейронов среднего мозга с уменьшенным потреблением и поглощением аминокислоты тирозина, что связано с дисфагией и физической гипоактивностью из-за жесткости мышц и измененное сознание. 32 При шизофрении произойдет частичное снижение BH 4 . BH 4 является важным кофактором ферментов гидроксилазы ароматических аминокислот, используемых в расщеплении фенилаланина и биосинтезе некоторых нейромедиаторов, включая дофамин, и является кофактором в производстве NO. Это уменьшение пула BH 4 будет влиять на нигростриатные дофаминовые нейроны, вызывая дефицит биосинтеза дофамина. 33
BH 4 относится к свободному радикалу NO.NO расширяет кровеносные сосуды, подавляет активность тромбоцитов, 34 и снижает симпатическую вазоконстрикционную реакцию как в покоящихся, так и в сокращающихся скелетных миоцитах. 35,36
Отказ в системе NO приводит к накоплению большого количества свободных радикалов, которые нарушают митохондриальную цепь переноса электронов, тем самым снижая выработку клетками аденозинтрифосфата (АТФ). 37 В результате мышечные клетки повреждаются, вызывая гиперпирексию, а клеточные компоненты, например, электролиты (калий, фосфат) и белки (миоглобин, креатин и CK) попадают в кровоток.
Одним из мотивов создания антипсихотических средств второго поколения было лечение NMS. К сожалению, было обнаружено, что эти новые агенты также способны вызывать этот синдром. Например, клозапин, оланзапин, рисперидон, кветиапин и зипразидон критиковались за то, что они являются возбудителями. 23 На самом деле, сильнодействующие неселективные нейролептики-антагонисты дофаминовых рецепторов (D), такие как галоперидол (бутирофенон), прометазин и хлорпромазин (фенотиазины), являются хорошо известными причинными факторами этого вторичного эффекта препарата. 38 Допаминергические препараты, например леводопа, используемые при болезни Паркинсона, особенно при резком прекращении приема 25 , могут вызывать NMS как побочный эффект. Известно, что противорвотное средство метоклопрамид (производное хлорбензамида), проявляющее антидофаминергическое действие, может вызывать ЗНС. 39 Важно отметить, что гематологические и биохимические изменения, наблюдаемые при NMS, такие как лейкоциоз и повышенные уровни CK в сыворотке, являются результатом использования антипсихотических средств. Эти агенты усиливают высвобождение кальция из саркоплазматической сети скелетных миоцитов, в конечном итоге вызывая ригидность мышц и, в конечном итоге, рабдомиолиз. 40 NMS в качестве побочного эффекта также сообщалось после использования других препаратов, которые, как известно, не обладают антидофаминергическим потенциалом. Очевидно, что многие препараты, применяемые при лечении психических заболеваний, не являются антипсихотическими средствами (таблица 1). 11,41–43
Таблица 1 Список некоторых известных лекарств (различных категорий), которые могут вызывать злокачественный нейролептический синдром |
Вехи новейших направлений исследований
Наиболее важными из них являются следующие
Во-первых, что касается блокады дофаминовых рецепторов и последствий снижения активности дофамина, то в прошлом считалось, что психоз является результатом высокого уровня нейромедиаторов в дофаминергических нейронах и его действия на дофаминовые рецепторы, особенно рецепторы дофаминового подтипа 2 (D 2 ). Одной из причин создания атипичных нейролептиков было наличие агентов с более низким сродством к рецепторам D 2 (предполагаемые рецепторы-мишени подавляющего большинства обычных психотропов).К сожалению, эти новые агенты также могли вызывать NMS.
Во-вторых, недавние исследования указывают на генетический дефект как на компонент NMS, 44 , и это фактически подтверждает гиперактивность симпатоадреналовой функции как еще одну этиологическую модель NMS. Это может означать, что дефект ферментов, регулирующих кальций, в автономных симпатических нейронах, вероятно, играет инициирующую роль в патофизиологии этого синдрома. 45 Это фактически связывает синдром с так называемой злокачественной гипертермией, где NMS рассматривается как нейрогенный вариант этого состояния.Кроме того, оба состояния тесно связаны с дефектом синтеза белков, связанных с кальцием.
Клинические особенности нейролептического синдрома
Очевидно, что клиническая картина НМС неоднородна. Действительно, клинические признаки / симптомы довольно разнородны, что затрудняет диагностику, особенно на ранней стадии. 46 НМС обычно начинается с необъяснимого набора нескольких симптомов: тремора и мышечных судорог, нестабильного артериального давления и нарушения психического статуса, например, тревоги, возбуждения, делирия и молниеносной комы (терминальная стадия).
Мышечная ригидность при NMS, скорее всего, вызвана блокадой дофаминовых рецепторов D 2 и может проявляться во многих формах. Хореиформные движения также можно увидеть в некоторых случаях NMS. Здесь следует проявлять осторожность, поскольку этот нежелательный эффект могут вызывать другие препараты, кроме нейролептиков, такие как противосудорожные препараты и леводопа. 47,48 Окулогирный криз может проявляться при НМС, особенно когда интоксикация вызывается галоперидолом, хлорпромазином, флуфеназином или оланзапином. 49 Клиницисты должны учитывать, что окулогирический криз также может наблюдаться при определенных формах эпилептических припадков (версивных припадках).
Согласно аналитическому исследованию популяции случаев NMS, 70% продемонстрировали следующую последовательность событий, заканчивающуюся комой в терминальной фазе: сначала появляются изменения психического статуса, затем ригидность, затем гиперпирексия и, наконец, вегетативная дисфункция (дизавтономия). 50 Дизавтономия может включать потоотделение, тошноту, рвоту, нестабильное кровяное давление и сердечную аритмию.
Важно отметить, что гиперпирексия может быть отсрочена более чем на 24 часа (после появления первых симптомов). Это может привести к путанице в диагностике даже среди опытных врачей. 51 Необходимо принять во внимание существенные вариации, которые имеют место в клинической картине, и необходимо дважды оценить признаки и симптомы, прежде чем можно будет поставить окончательный диагноз NMS. Клиницисты должны знать, что признаки и симптомы, представленные в NMS, относящиеся к атипичным антипсихотическим средствам, отличаются от тех, которые наблюдаются при использовании более старых (типичных) препаратов. 52 После появления вышеупомянутых симптомов прогресс наступает очень быстро, и классическая клиническая картина появляется в течение 2–3 дней. В некоторых случаях ЗНС может наблюдаться сиалорея (птиализм). Это гиперсаливация, которая может вызвать слюнотечение при одновременном наличии дисфагии. Как указано в другом месте, сиалорея при НМС также может вызывать аспирационную пневмонию. Это отражает важность того, что пациенты с NMS лучше всего помещаются в отделение интенсивной терапии (ICU), где при необходимости опытный персонал может легко установить назогастральную и эндотрахеальную трубки.Гиперсаливация, вероятно, будет более заметной, если NMS вызывается клозапином и / или амисульпридом, поскольку эти два агента могут проявлять этот нежелательный эффект. В этом случае неизбежны гематологические и биохимические изменения: лейкоцитоз и повышенные уровни КФК в сыворотке, которые связывают с гиперкинезом и последующим рабдомиолизом. 53 Пациент может страдать гипертоническим кризом (результатом дизавтономии), гиперпирексией и, наконец, метаболическим ацидозом (комой). Почти у 50% пациентов наблюдается необъяснимая медленная картина электроэнцефалографических (ЭЭГ) изменений. 54 Было высказано предположение, что эти результаты ЭЭГ могут быть приписаны изменениям в нейрональных путях в результате блокады дофаминовых рецепторов. 55 Точная патофизиология гиперпирексии также неясна, но считается, что она связана с блокадой гипоталамических рецепторов дофамина. 56
Дифференциальная диагностика
Дилемма дифференциального диагноза при НМС иногда дополнительно осложняется парадоксом сосуществующих патологий, дающих сходную клиническую картину, например, микседемного кризиса, вызванного гипотиреозом, и других патологий, например, кататонии по разным причинам. 57
Другая ситуация, когда ожоги кожи сосуществуют с НМС (хотя и редкое совпадение), 58–60 вызывает диагностические трудности, потому что эти две ситуации имеют много общих симптомов, хотя и различаются по этиологии. Проблема с вышеупомянутым расстройством (НМС, сопровождающееся гипотиреоидным кризом) заключается в том, что оба состояния могут быть спровоцированы применением антипсихотических препаратов (т.е. возникать как побочные эффекты). Фактически, эти две патологии противоположны друг другу: NMS является гиперметаболическим состоянием, тогда как гипотиреоидный кризис является гипометаболическим.Это причина того, что последний (гипотиреоидный криз) может сократить классические клинические проявления НМС. 61
Во всех случаях с подозрением на НМС тщательный анализ приема лекарств пациентом является обязательным, кроме того, должен быть составлен и оценен широкий список дифференциальных диагнозов во всех случаях гиперпирексии и ригидности. 62
Клинические данные в NMS иногда могут быть легко неверно истолкованы неспециалистом как симптомы нелеченого психического заболевания. 63 Вероятность развития ЗНС очень мала у следующих групп пациентов: 1) пациенты, уже госпитализированные в психиатрическое учреждение, стабилизированные в течение терапевтического периода с постоянными поддерживающими дозами психотропов, и 2) пациенты, не принимавшие в анамнезе лекарства. несоблюдение предписаний или прием психоделических веществ, которые могли усугубить их психоз, и, таким образом, им было назначено увеличение доз нейролептиков.
Клинически NMS следует тщательно отличать от следующих клинических категорий: энцефалит, токсическая энцефалопатия, злокачественная гипертермия, тепловой удар, серотониновый синдром (токсичность селективных ингибиторов обратного захвата серотонина [СИОЗС]), злокачественная кататония (нейрогенная двигательная неподвижность), 64 и эпилептический статус. 42,65
Как можно видеть, некоторые из этих вышеупомянутых категорий связаны с NMS, например 1) серотониновый синдром, 2) злокачественная гиперпирексия, 3) злокачественная кататония и 4) гиперпирексия, вызванная клозапином. Здесь клиническая экспертиза — самый важный инструмент, используемый для того, чтобы отличить эти случаи от настоящих случаев NMS.
Серотониновый синдром
Это наиболее распространенный диагноз, связанный с NMS. Это один из серьезных побочных эффектов СИОЗС. Пациентов с подобными проявлениями трудно отличить от НМС. 66 Вехами, которые характеризуют серотониновый синдром, являются дрожь, гиперрефлексия, миоклонус и атаксия. 67,68 Другие незначительные признаки включают желудочно-кишечные симптомы, такие как диарея, тошнота и рвота, которые редко наблюдаются при NMS. Если присутствует, ригидность и гиперпирексия здесь более мягкие, чем предполагается в NMS.
Злокачественная гиперпирексия
Это генетическое заболевание, обычно вызываемое вдыханием сильнодействующих галогенированных анестетиков (например, галотана) или деполяризующих блокаторов нервно-мышечных соединений, таких как сукцинилхолин, и во время индукции общей анестезии.Симптомы — гипертермия, ригидность мышц и дизавтономия, идентичные таковым при NMS, хотя и более резкими.
Злокачественная кататония
Возникает дилемма, когда нужно отличаться от NMS. Он разделяет гиперпирексию и ригидность с NMS, но отличается наличием продромальных поведенческих симптомов (в течение нескольких недель), таких как психоз, возбуждение и кататоническое возбуждение. Двигательными симптомами злокачественной кататонии являются дистония, восковая гибкость и повторяющиеся стереотипные движения.Они образуют категорию, отличную от той, что обычно встречается в NMS. 69,70 Таким образом, эти два нижеперечисленных расстройства могут вызвать диагностические проблемы и тем самым вызвать разногласия среди клиницистов, поскольку их очень трудно отличить друг от друга только на клинической основе. 28,44,71
Гиперпирексия, вызванная клозапином
Клозапин является основным атипичным нейролептиком, рекомендованным для лечения резистентной шизофрении. 72 Он доказал свою эффективность в лечении как отрицательных, так и положительных симптомов у пациентов с рефрактерной (резистентной) шизофренией, что объясняет его частое использование.Препарат имеет ряд побочных эффектов (не обсуждаемых в этом обзоре), в том числе упомянутую здесь лихорадку. 73 Гиперпирексия, вызванная клозапином, является известным частым побочным эффектом после использования этого антипсихотика. 74 обычно встречается в течение первых 4 недель лечения и имеет распространенность от 0,5% до 55%. 75,76 В среднем она длится 2,5 дня, и если лечение не прекращается, лихорадка спадает от 8 до 16 дней. 77 Это состояние можно рассматривать как вариант NMS. 78 Существует также разная группа несвязанных неврологических и медицинских расстройств, которые следует принимать во внимание при дифференциальной диагностике у пациентов с НМС. Клинические симптомы этих расстройств могут совпадать и имитировать симптомы NMS. Это особенно верно для пациентов с экстрапирамидными побочными эффектами (EPS), возникающими в результате одновременного применения антипсихотических препаратов. Эти расстройства перечислены в таблице 2, и их не следует упускать из виду, поскольку они имеют серьезные последствия как для прогноза, так и для лечения. 1,42
Таблица 2 Несвязанные расстройства как элементы, необходимые для дифференциальной диагностики от злокачественного нейролептического синдрома |
Можно ли избежать НМС или неизбежно?
Это непростой вопрос. В последние годы наблюдается рост использования нейролептиков в случаях, отличных от психозов, таких как лечение пациентов с травмами, например, ожогов 58 и других ситуациях, когда боль является основной жалобой (например, неврит и мигрень). . 79 Это правда, что в настоящее время больше осведомлены о НМС, и существуют четкие общие правила, касающиеся терапевтических доз многих нейролептиков. На рынок лекарств постоянно появляются новые лекарства для терапевтического использования. Может быть трудно предсказать, какие побочные эффекты может вызвать новое лекарство, даже если это лекарство прошло этапы фазы 2 или даже фазы 3. Эти новые агенты могут быть нейролептиками или агентами, принадлежащими к другим группам лекарств. В совокупности многие лекарства могут вызывать побочные эффекты, то есть после длительного применения с последовательными дозами (не как идиосинкразический побочный эффект однократной дозы).Как упоминалось в другом месте в этом обзоре, препараты самых разных категорий могут вызывать NMS, поэтому он не вызывается исключительно нейролептиками.
Как подойти к делу с подозрением на NMS
История быстрого повышения дозы используемого психотропного агента или переключение с одного агента на более сильный, особенно парентерального препарата депо, или даже иногда переключение с одного агента на другой с такой же эффективностью, должны вызывать тревога, предполагающая NMS, особенно когда гиперпирексия и ригидность являются продромальными признаками. 22,26,27,80 Как уже упоминалось, не существует диагностических лабораторных тестов для NMS. Лабораторные данные только укрепляют диагноз или, по крайней мере, уменьшают количество других возможностей. Обычно запрашиваются параметры, указанные в таблице 3, по рекомендации отделений интенсивной терапии. Важно отметить, что результаты анализов крови при НМС обычно следующие: лейкоцитоз, тромбоцитоз (очень редко тромбоцитопения 81 ), густая сыворотка (из-за рабдомиолиза) и обезвоживание (из-за гиперпирексии).Ригидность и гиперпирексия при NMS способствуют повреждению мышц (некроз скелетных миоцитов), что объясняет повышенные уровни следующих биохимических параметров: CK, функциональные пробы печени (аспартатаминотрансфераза и аланинаминотрансфераза) и лактатдегидрогеназа. Уровень КК, превышающий 1000 МЕ / л, является полезным индикатором для NMS, 82–85 кроме того, степень повышения отражает тяжесть состояния, давая ключ к прогнозу. 51 Увеличение может достигать 10 000 МЕ / л. 4,44,86–88 В основном, это увеличение не является патогномоничным в диагностике 89 , равно как и не только какой-либо другой положительный лабораторный параметр. Это связано с тем, что уровни CK могут быть в пределах нормальных физиологических значений, особенно когда мышечная ригидность четко не развита, особенно в начальной фазе NMS. Некоторые врачи приписывают умеренное повышение уровня КК результатом внутримышечных инъекций и физических ограничений (особенно у кататонических психотических пациентов), а иногда и идиопатическим, без какого-либо конкретного логического объяснения. 45,86
Таблица 3 Рекомендуемые лабораторные анализы крови, необходимые при подозрении на злокачественный нейролептический синдром |
Некроз скелетных миоцитов быстро прогрессирует до рабдомиолиза, что, в свою очередь, приводит к миоглобинемии, гиперкалиемии, гиперфосфатемии, гиперкальциемии и гиперурикемии.В исследовании с участием 1346 пациентов с НМС рабдомиолиз был отмечен как наиболее распространенное осложнение (30,1%) по сравнению с другими сопутствующими осложнениями. 90 Электролитный дисбаланс может вызвать серьезную сердечную аритмию, которая может привести к остановке сердца, если не принять своевременное лечение. Оба класса нейролептиков, которые являются основными причинными факторами НМС, могут вызывать серьезные побочные эффекты со стороны сердца независимо от электролитного дисбаланса; ортостатическая гипотензия — одно из них. С этим нежелательным вегетативным побочным эффектом также можно столкнуться при приеме атипичных нейролептиков, например клозапина.Среди типичных нейролептиков наиболее часто известно, что низкоэффективные агенты (фенотиазины) вызывают этот нежелательный эффект. 91 Другим серьезным побочным эффектом, который могут вызывать психотропные агенты, является удлинение интервала QT. Это электрокардиографическое открытие имеет ключевое клиническое значение, так как оно может вызвать опасные для жизни сердечные аритмии, худшие из которых — торсады де понижения и внезапная смерть. 92 Этот серьезный побочный эффект со стороны сердца наблюдался у пациентов, получавших амисульприд, пимозид, сертиндол, тиоридазин и зипразидон. 93 Клиницисты должны знать об этих побочных эффектах, когда речь идет о случае NMS. Другая проблема — миоглобинемия, которая приводит к миоглобинурии, которая в конечном итоге может способствовать почечной недостаточности. 51,94 Низкая концентрация железа в сыворотке крови 5,71 мкмоль / л (нормальное значение: 11–32 мкмоль / л) часто встречается при НМС. Хотя он чувствителен в 92–100% случаев, он не является патогномоничным биохимическим маркером NMS. 88,95 Клиницистам необходимо изучить другие возможности гиперпирексии, в зависимости от размеров проявленной клинической картины.Следует исключить другие причины, вызывающие лихорадку, например, инфекции мочевыводящих путей, дыхательной системы и ЦНС (энцефалит и менингит). Следует запросить посев крови, мочи и спинномозговой жидкости (ЦСЖ), а также тесты на чувствительность. Исследование спинномозговой жидкости может исключить менингит как причину лихорадки (гипертермия неизвестного происхождения) и нарушения психического статуса.
Что касается визуализации (компьютерная аксиальная томография [CAT] или магнитно-резонансная томография [MRI]), это исследование не рекомендуется, поскольку оно не дает срочной диагностической помощи при NMS.Визуализация исключит только структурные поражения ЦНС, такие как опухоли, внутричерепные кровоизлияния или травмы головы, которые могут привести к коме. Определенные кровоизлияния в мозг, такие как кровоизлияние в поясницу, могут инициировать возникновение гипертермии. 96,97 Таким образом, методы визуализации головного мозга могут стать полезным инструментом для исключения этой или других вышеупомянутых возможных диагностических категорий. Некоторые неврологи считают, что при подозрении на ЗНС следует срочно проводить МРТ, чтобы исключить аутоиммунный энцефалит. 98,99 Если диагноз поставлен, можно начинать лечение иммунодепрессантами. В этом смысле МРТ предпочтительнее компьютерной томографии, поскольку она более информативна. 100,101 Чтобы исключить аспирационную пневмонию (синдром Мендельсона) и, как следствие, дыхательную недостаточность, обычно требуется рентген грудной клетки. Значения лабораторных параметров, найденные в типичном случае НМС, приведены в Таблице 4.
Таблица 4 Лабораторные данные, которые должны быть получены в типичном случае злокачественного нейролептического синдрома |
Управление и направления лечения
Ведение должно быть активно начато при подозрении на синдром, то есть когда у человека есть критерии, упомянутые выше. Он / она должен быть помещен в хорошо оборудованное отделение интенсивной терапии с поддержкой кровообращения и искусственной вентиляции легких.Активное лечение следует начинать немедленно, как правило, включая, во-первых, удаление возбудителя и воздействия его активных метаболитов (когда это возможно), а во-вторых, охлаждение пациента охлаждающими одеялами и прикладывание пакетов со льдом к паху и подмышечным впадинам.
Оптимальное фармакологическое лечение еще предстоит выяснить, и среди клиницистов (особенно между интернационалистами и врачами в отделениях интенсивной терапии) нет общего согласия относительно терапевтического значения используемых в настоящее время препаратов для лечения ЗНС.На самом деле все эти препараты назначают для симптоматического лечения осложнений, а не самого синдрома.
Поскольку это редкое заболевание, большинство опубликованных работ, касающихся направлений лечения НМС, основаны на отчетах о случаях заболевания, метаанализе или мнениях экспертов в данной области. 46 В целом можно сказать, что существует два основных направления лечения: одно — биологический подход, а другое — параллельная поддерживающая терапия. 62
Биологическая обработка
Дантролен рекомендован в качестве миорелаксанта для лечения мышечной ригидности, а препараты, агонисты допамина, такие как бромокриптин, доказали свою эффективность. 102 Амантадин является альтернативой из-за его допаминергических и антихолинергических фармакологических эффектов. Можно использовать апоморфин, но все же это не оптимальный выбор, поскольку он не подтвержден серьезными доказательствами. 103 Незначительные транквилизаторы, такие как бензодиазепины, являются хорошим выбором для лечения ажитации и кататонии. Преимущества, достигаемые вышеупомянутыми лекарствами, утверждаются как неопределенные, по крайней мере, некоторыми исследовательскими группами. 104 Доказательства, подтверждающие использование вышеупомянутых агентов, на самом деле ограничены, потому что 1) эти агенты часто используются анекдотично, так как им не хватает научных данных относительно эффективности, 2) отсутствия научно обоснованного оптимального фармакологического лечения и 3) высокие показатели заболеваемости и смертности при этом синдроме.Электросудорожная терапия (ЭСТ), рекомендованная некоторыми группами, не имеет доказанных эмпирических преимуществ. Причина его использования при НМС объясняется его эффективностью при лечении злокачественной кататонии и паркинсонизма. 105,106 В этом контексте можно упомянуть еще одну проблему: стремление к использованию ЭСТ происходит из-за частой потребности в психотропных средствах в условиях, где они не могут быть использованы. 107 Таким образом, основой лечения является поддерживающая терапия после прекращения употребления причиняющих вред лекарств.
Дополнительное поддерживающее лечение
Пациенты с НМС в коматозном состоянии должны иметь открытый внутривенный (IV) канал для введения жидкости и, при необходимости, лекарств. Целью внутривенного введения жидкостей является предотвращение обезвоживания в результате гиперпирексии и острой почечной недостаточности из-за высокого уровня миоглобина в крови, который может вызвать повреждение почек. Этого можно избежать с помощью агрессивной (спорной) внутривенной гидратации с охлаждаемой IV жидкостью, чтобы вызвать подщелачивание мочи и диурез.Эти меры могут предотвратить почечную недостаточность и усилить выведение побочных продуктов распада мышц. Следует также рассмотреть профилактическую эндотрахеальную интубацию у пациентов с избыточным слюноотделением (сиалореей), чтобы избежать аспирационной пневмонии, дисфагии, гипоксемии (в случае оценки использования аппарата ИВЛ), метаболического ацидоза (последовательное выполнение анализа газов крови с отображением pH крови. ), выраженная ригидность с гипертермией и комой. Для кормления пациентов в коме может потребоваться назогастральный зонд, особенно если кома сохраняется дольше, чем ожидалось, или когда это необходимо в соответствии с клинической оценкой.С помощью этих поддерживающих методов симптомы исчезнут в течение пары недель или около того или дольше (~ 4 недели), если синдром изначально был вызван антипсихотиками длительного действия (например, инъекциями депо).
Прогноз
Что касается прогноза этого синдрома, то он в основном зависит от ранней диагностики и активного вмешательства без промедления в хорошо оборудованном отделении интенсивной терапии. Хотя в большинстве случаев можно успешно лечить, мы все же должны знать, что ~ 10% случаев могут быть летальными, независимо от ранней диагностики и лечения.Гиперпирексия, рабдомиолиз и повреждение нейронов могут привести к амнезии (ухудшению памяти), которая в некоторых случаях может быть временной или постоянной. 108 Среди пожилых людей острая дыхательная недостаточность, острая почечная недостаточность, инфекции (септический шок) и сопутствующая застойная сердечная недостаточность являются важными предикторами смертности при этом редком синдроме. Острая дыхательная недостаточность — самый надежный независимый прогностический фактор смертности. 90
Что делать, если пациенту после выздоровления от этого синдрома требуется антипсихотическое средство: следует назначать антипсихотическое средство или нет? Вопрос, на который сложно ответить.Большинство психиатрических центров рекомендуют препараты из атипичной группы (второго поколения или нетрадиционные) низкоэффективного типа. 42
Обсуждение и перспективы на будущее
NMS — это опасное для жизни ятрогенное неврологическое состояние, обычно, но не всегда связанное с приемом психотропных препаратов и проявляющееся в виде характерного клинического синдрома. Следует ожидать появления ЗНС у пациентов с болезнью Паркинсона, особенно у тех, кто лечился препаратами леводопы, когда они внезапно уменьшились или отменились как ятрогенная неудача или из-за осложнений, вызванных препаратом. 44,80,86,109 Независимо от клинической настороженности, может быть нелегко отличить NMS от случая, например, дефицита адренокортикотропного гормона (АКТГ). У пациентов с дефицитом АКТГ клиническая картина очень похожа на таковую при НМС. 110,111
В таких случаях следует оценить терапию гидрокортизоном. Частота ЗНС варьирует в широких пределах: от 0,02% до 3% среди пациентов, получающих психотропную лекарственную терапию. 44,51 Широкий диапазон вариаций этого типа может отражать следующее: 1) различия между выбранными популяциями, например, стационарное и амбулаторное, 2) различия в методах наблюдения и 3) определение самого заболевания.Все эти критерии могут многое сказать о широком спектре статистических значений.
Дилемма о том, как диагностировать этот синдром, на самом деле возникает из-за того, что невозможно предсказать его возникновение, другими словами, он может возникнуть после орфанной дозы лекарства (обычно антипсихотического) или после продолжения терапии тем же лекарством в том же самом лекарстве. доза на долгие годы. 112 Таким образом, это идиосинкразическое состояние. Клинически диагноз устанавливается при выполнении четырех признаков синдрома: изменение психического статуса, ригидность, гиперпирексия, вегетативная дисрегуляция вегетативной нервной системы (включая колебания артериального давления).При появлении любых двух из этих вышеупомянутых признаков диагноз следует заподозрить в рамках терапии психотропными препаратами (при лечении психоза) или отмены дофамина (в случаях паркинсонизма). Прекращение терапии интратекальным баклофеном также в нескольких случаях было связано с синдромом, подобным NMS. 113 Разница здесь в том, что повышенный мышечный тонус имеет скорее восстановительный спастический тип, чем жесткий, в противном случае спектр симптомов полностью идентичен таковому при НМС.Клиницисты должны учитывать важность дифференциальной диагностики, включая менингит, энцефалит, септический шок (системные инфекции), тепловой удар и другие ятрогенные дизавтономии. Что касается результатов лабораторных исследований, они должны помочь исключить возможность вышеупомянутых предварительных диагнозов, особенно повышенных значений КК. Повышенный уровень этого фермента — обычное наблюдение при NMS, хотя это не патогномоничная находка при синдроме.Подход к случаю НМС и его общее ведение должны основываться на иерархии тяжести клинических признаков и, таким образом, позволять поставить правильный диагноз. 44,71
В совокупности, когда есть какое-либо возможное предположение о НМС, прием психотропных средств следует прекратить, а пациента следует принять для тщательного наблюдения для оценки клинических признаков и проведения соответствующих лабораторных исследований. Это следует делать в отделении интенсивной терапии, особенно для пациентов со значительной гиперпирексией и ригидностью.Это связано с тем, что эти люди нуждаются в агрессивной поддерживающей терапии (см. Выше). Следует оценить биологическое лечение дантроленом, бромокриптином и / или амантадином у пациентов со значительно повышенными значениями КК или гиперпирексией при первом обращении, а также у тех, кто не реагирует на отмену психотропного препарата (или препарата-нарушителя) при первом обращении. 48 часов приема. Пациенты, которые не реагируют на медикаментозную терапию в течение первых 7 дней, особенно пациенты со стойкой кататонией после исчезновения других симптомов, летальной кататонией должны рассматриваться как альтернативный диагноз или как сопутствующее последствие, тогда следует серьезно рассмотреть возможность ЭСТ. 114 Если пациенту понадобится антипсихотическая терапия после того, как NMS утихнет, риск синдрома все равно будет, хотя его можно свести к минимуму, если следовать следующим рекомендациям:
- Терапию следует отложить как минимум на 14 дней или более, пока не исчезнут все остаточные симптомы (особенно симптомы ЭПС).
- Средство с более низкой активностью следует выбирать там, где вероятность рецидива ЗНС минимальна (или менее вероятна).
- Начальная начальная доза должна быть минимально возможной (т. Е. Самой низкой рекомендованной), когда врач может постепенно увеличивать дозу путем титрования, чтобы установить минимально возможный терапевтический уровень, который клинически контролирует психоз.
В случаях, когда литий необходим в качестве адъювантного лекарства в дополнение к антипсихотическому агенту (т. Е. Когда такая комбинация показана клинически), врач должен найти другую комбинацию в качестве альтернативного лечения, чтобы избежать использования литий. Это просто потому, что литий, даже в виде монотерапии, потенциально может вызвать рецидив. 115 Пациенту следует рекомендовать пить достаточное количество жидкости (воды и безалкогольных напитков), чтобы поддерживать водный баланс тела, контролировать температуру тела и обеспечивать правильную функцию почек.Экологическая терапия играет здесь очень важную роль, поскольку пациенты должны находиться под наблюдением в отношении потребления жидкости, даже если пациент находится на атипичном режиме антипсихотической терапии. 23 Гипергидратацию (водную интоксикацию) также обвиняют в возникновении НМС, 116 , поэтому сбалансированное потребление воды является решающим фактором как для оптимального метаболизма, так и для фармакологии антипсихотических средств, используемых пациентом, и для поддержания нормальная функция почек. Сами пациенты должны быть ориентированы и предупреждены о ранних симптомах возможного рецидива, и их следует вызывать в амбулаторное психиатрическое учреждение для периодических осмотров и клинических наблюдений.Как указано здесь, а также указано в другом месте, настоящая патофизиология психоза неизвестна, и допаминовая гипотеза психоза сама по себе не может объяснить ни биохимическую основу психоза, ни патофизиологию NMS. Действительно, используемые в настоящее время психотропные агенты не оптимальны для лечения психозов просто потому, что они недостаточно избирательны в своих действиях. Таким образом, они могут вызывать огромное количество известных и неизвестных идиосинкразических разрушительных побочных эффектов, включая обсуждаемый в настоящее время синдром, а именно NMS. 117 Борьба с психозом с помощью разработки лучших агентов, обладающих более избирательным действием, таких как монотерапия, почти наверняка будет продолжаться в течение десятилетий. Для достижения этой важной цели потребуются время и экономические ресурсы в дополнение к амбициозным и самоотверженным ученым. Это потребует от ученых (биохимиков, химиков-фармацевтов и психофармакологов) направить ресурсы в сторону психоза, в настоящее время необъяснимой и малоизученной медицинской проблемы.Другой аспект заключается в том, можем ли мы объяснить патофизиологию психоза, зависящего только от взаимодействия рецепторов и лигандов (нейротрансмиттеров), и лечения, основанного на фармакологической теории рецептор-лекарство? Кроме того, как насчет механизма внедрения психотропных веществ в мембранные фосфолипиды нейронов и миоцитов 118 и биомембраны внутренних клеточных органелл этих возбудимых клеток, таких как эндоплазматический ретикулум, высвобождающий внутриклеточный кальций? Большинство агентов, которые могут инициировать возникновение NMS, перечисленных в таблице 1, имеют амфифильные химические структуры, 119,120 , то есть они имеют липофильные и гидрофильные части (рис. 1).Это свойство заставляет эти агенты вставляться между липидными хвостами биомембранных фосфолипидов. Это может правдоподобно объяснить, почему ни один из психотропов, используемых в настоящее время, не является селективным в отношении рецепторов дофамина подтипа D 2 (предлагаемые рецепторы для психотропных препаратов). Мы считаем их неселективными, потому что эти агенты часто вызывают целый спектр побочных эффектов, которые нельзя объяснить только зависимостью от теории рецептор-лекарство. Действительно, большинство научных исследований, касающихся NMS, не охватывает вопроса целостности биомембраны нейронов, связанной со звуком и нормальной функцией нейронов.В этом контексте возникает следующий вопрос: есть ли какое-либо значение, терапевтическое или биологическое преимущество использования микронутриентов, таких как антиоксиданты, например, селенсодержащие соединения, водорастворимые витамины (C и B), жирорастворимые витамины (E и A) и полиненасыщенные жирные кислоты в качестве адъювантов к психотропным веществам, чтобы минимизировать возможное возникновение побочных эффектов, включая NMS? должны быть более избирательными и, следовательно, более эффективными против предлагаемых рецепторов, для которых они предназначены.Существуют доказательства того, что некоторые из используемых в настоящее время нейролептиков могут высвобождать свободные радикалы, и они могут ускорять NMS. 121,122 Таким образом, было бы логично рассмотреть возможность лечения синдрома антиоксидантами, по крайней мере, в качестве адъювантных средств. 123 Одна интересная проблема, связанная с вальпроатом, заключается в том, что он может ускорять NMS, 124 , но также может использоваться для лечения этого синдрома. 125 Это иллюстрирует тот факт, что мы все еще очень мало знаем о патофизиологии этого заболевания, а точная причина NMS все еще неизвестна.Чтобы прояснить эти вопросы, необходимо провести дополнительные исследования. Весьма вероятно, что как только мы поймем патофизиологию NMS, мы сможем ответить на следующий вопрос: как психотропные вещества реализуют свою фармакологическую функцию на клеточном (нейрональном) уровне? Действительно, эти два вопроса (NMS и фармакологическое действие нейролептиков) — две стороны одной медали, и каждая может помочь в объяснении другой. Доступные в настоящее время теории (или гипотезы) имеют ограничения в возможности объяснить все клинические проявления этого синдрома и другие спровоцированные осложнения, особенно нейролептики в целом.
Рис. 1 Химическая структура дофамина и некоторых агентов, упомянутых в этой работе. |
Одной из проблем, вызывающих большую дилемму при НМС, является гиперпирексия, патофизиология которой не имеет убедительного объяснения. Исследования на животных показали, что орексин-А (возбуждающий нейропептид) может вызывать термогенез, не связанный с мышечной активностью. Это действие контролируется центрально через симпатическую нервную систему.Этот нейропептид и другие его изоформы участвуют в контроле температуры тела в сложной реакции с дофаминергическими путями мозга. 126 В одном эксперименте антагонист рецептора орексина-1 (SB-334867) увеличивал количество естественно активных дофаминовых нейронов A9 и A10, в то время как количество уменьшалось под действием остро введенного галоперидола или оланзапина. Тот же антагонист спонтанно уменьшал количество активных дофаминовых клеток A9 и A10, то есть вызвал обратное.Этот эксперимент на животных моделях показывает, что рецептор орексина-1 играет роль в воздействии психотропных веществ на дофаминовые пути и, возможно, в клинических эффектах этих агентов (терапевтических и побочных эффектах). 127 В другом эксперименте на животных также было продемонстрировано, что введение кветиапина замедляет скорость возбуждения симпатических нервов (температура мышц и толстой кишки и частота сердечных сокращений), вызванную орексином-А, введенным в боковой желудочек мозга. 128 В аналогичном эксперименте, на этот раз с оланзапином, было замечено, что этот антипсихотик блокирует частоту возбуждения симпатических нервов, таким образом влияя на температуру мышц и толстой кишки, а также на частоту сердечных сокращений. 129 Эти эксперименты могут дать ключ к пониманию того, как определенные психотропы проявляют свои фармакологические эффекты, это могут быть терапевтические и / или нежелательные эффекты.
Последний важный вопрос, требующий упоминания, — это животная модель этого синдрома, разработанная методами биоанализа. Это, однако, не соответствует человеческому варианту этого синдрома, 71,130 , и поэтому не имеет практического применения.
Наконец, крайне важно понять патофизиологию психических заболеваний на биомолекулярном уровне нейронов, чтобы иметь возможность разрабатывать более селективные агенты.Они должны быть мощными, а также лишены серьезных побочных эффектов, таких как индукция NMS.
Заключение
Поскольку большинство случаев ЗНС связано с использованием антипсихотических средств, особенно препаратов первого поколения (обычных или типичных), следует соблюдать осторожность при назначении таких препаратов психотическим пациентам. Современная тенденция во многих психиатрических центрах развитого мира — использование препаратов второго поколения (атипичных). Однако NMS не была полностью отменена. 131 Другими словами, синдром все еще может встречаться даже при наличии второго поколения вновь разработанных агентов, 132 , хотя клиническая картина может быть более мягкой, чем та, которая встречается при НМС с типичными нейролептиками. 10,11 Амисульприд, относительно недавно разработанный атипичный антипсихотический препарат, также оказался связанным с возникновением ЗНС. 133 Это связано с тем, что мы не знаем природу точных биологических изменений, которые происходят в нейронах психотических пациентов.Разобравшись с этой дилеммой, мы сможем приготовить более эффективные препараты с наименьшими побочными эффектами. Здесь также необходимо упомянуть, что использование лекарств, отличных от антипсихотических средств, может привести к NMS, например, такие препараты, как метоклопрамид (противорвотное средство), амоксапин (тетрациклический антидепрессант) и литий (стабилизатор настроения), были признаны виновными НМС. 134 Другими словами, не только антипсихотики должны быть виноваты в возникновении этого синдрома.Ретроспективный опрос пациентов в исследовании показал, что циталопрам (антидепрессант СИОЗС) может вызывать острую дистонию, которая может быть продромальной стадией ЗНС. 135 То же самое верно и для метоклопрамида (таблица 1), и, как указывалось ранее, это действительно делает прогнозирование NMS практически невозможным. Вероятно, что количество агентов, которые могут вызвать NMS, будет увеличиваться год от года. Поскольку не существует патогномоничных лабораторных тестов для точного диагноза этого идиосинкразического синдрома, необходимо тщательное периодическое клиническое наблюдение за психотическими пациентами, особенно за теми, кто недавно начал принимать нейролептики (особенно тех, кто лечится инъекциями масляных депо сильнодействующих препаратов длительного действия). препараты поколения в поликлиниках психиатрических центров).Это действие может помочь в ранней диагностике NMS и, таким образом, обеспечить раннее начало лечебного вмешательства с надеждой на минимальные негативные последствия. Понятно, что большинство лекарств, которые связаны с индукцией NMS, являются либо нейролептиками, либо антидепрессантами. Эти группы лекарств являются краеугольными камнями в качестве инструментов биологического лечения в современной клинической психиатрии. Очевидно, что эти препараты не обладают избирательным действием при назначении в качестве монотерапии, и для оптимальной терапии может потребоваться полипрагмазия, что увеличивает спектр ожидаемых побочных эффектов, включая NMS. 136,137
Раскрытие информации
Авторы сообщают об отсутствии конфликта интересов в этой работе.
Список литературы
1. | Carbone JR. Злокачественный нейролептический и серотониновый синдромы. Emerg Med Clin North Am . 2000. 18 (2): 317–325. | |
2. | Карофф С.Н., Манн СК. Нейролептический злокачественный синдром. Мед Клин Норт Ам .1993. 77 (1): 185–202. | |
3. | Карофф С.Н., Манн СК. Злокачественный нейролептический синдром и злокачественная гипертермия. Анаэст Интенсивная терапия . 1993. 21 (4): 477–478. | |
4. | Аднет П., Леставель П., Кривошич-Хорбер Р. Нейролептический злокачественный синдром. Бр. Дж. Анаэст . 2000. 85 (1): 129–135. | |
5. | Хасан С., Бакли П. Новые нейролептики и злокачественный нейролептический синдром: обзор и критика. Ам Дж. Психиатрия . 1998. 155 (8): 1113–1116. | |
6. | Kuchibatla SS, Cheema SA, Chakravarthy KS, Sayeh HG. История болезни злокачественного нейролептического синдрома. BMJ Case Rep . 2009; 2009. | |
7. | Patel U, Agrawal M, Krishnan P, Niranjan S.Нейролептический злокачественный синдром, проявляющийся в виде отека легких и тяжелой бронхореи. J Natl Med Assoc . 2002. 94 (4): 279–282. | |
8. | Adityanjee, Sajatovic M, Munshi KR. Психоневрологические последствия злокачественного нейролептического синдрома. Clin Neuropharmacol . 2005. 28 (4): 197–204. | |
9. | Belvederi Murri M, Guaglianone A, Bugliani M, et al.Нейролептики второго поколения и злокачественный нейролептический синдром: систематический обзор и анализ историй болезни. Лекарственные средства Р Д . 2015; 15 (1): 45–62. | |
10. | Delay J, Pichot P, Lemperiere T., Elissalde B, Peigne F. Un neuroleptiques majeur non phénothiazine et non réserpine, l’halopéridol dans le traitement des Psychoses. [Нефенотиазиновый и нерезерпиновый главный нейролептик, галоперидол, в лечении психозов]. Энн Мед Психол (Париж) . 1960. 118 (1): 145–152. Французский. | |
11. | Бакли П.Ф., Хатчинсон М. Нейролептический злокачественный синдром. J Neurol Neurosurg Psychiatry . 1995. 58 (3): 271–273. | |
12. | Отани К., Хориучи М., Кондо Т., Канеко С., Фукусима Ю. Передается ли генетически предрасположенность к злокачественному нейролептическому синдрому? Бр. Дж. Психиатрия .1991; 158: 850–853. | |
13. | Zweig YR, Galvin JE. Деменция с тельцами Леви: влияние на пациентов и лиц, осуществляющих уход. Лечение болезни Альцгеймера . 2014; 6 (2): 21. | |
14. | Пелонеро А.Л., Левенсон Дж.Л., Пандуранги А.К. Злокачественный нейролептический синдром: обзор. Служба психиатров . 1998. 49 (9): 1163–1172. | |
15. | Hernandez JL, Palacios-Araus L, Echevarria S, Herran A, Campo JF, Riancho JA. Нейролептический злокачественный синдром при синдроме приобретенного иммунодефицита. Постградская медицина J . 1997. 73 (866): 779–784. | |
16. | Aleman A, Kahn RS, Selten JP. Половые различия в риске шизофрении: данные метаанализа. Arch Gen Psychiatry . 2003. 60 (6): 565–571. | |
17. | Хаак С., Серингер А., Турманн П.А., Беккер Т., Кирххайнер Дж. Половые различия в побочных эффектах психотропных препаратов: гены или пол? Фармакогеномика . 2009. 10 (9): 1511–1526. | |
18. | Леунг А., Чуэ П. Половые различия при шизофрении, обзор литературы. Acta Psychiatr Scand Suppl . 2000; 401: 3–38. | |
19. | Поллок Б.Г. Гендерные различия в метаболизме психотропных препаратов. Психофармакол Бык . 1997. 33 (2): 235–241. | |
20. | Чавес А.К., Симан М.В. Систематическая ошибка выбора пола в исследованиях антипсихотических препаратов от шизофрении. Дж. Клин Психофармакол . 2006. 26 (5): 489–494. | |
21. | Александр П.Дж., Томас Р.М., Дас А.Повышен ли риск злокачественного нейролептического синдрома в послеродовом периоде? Дж. Клиническая психиатрия . 1998. 59 (5): 254–255. | |
22. | Кек П.Е. младший, Поуп Х.Г. младший, Коэн Б.М., МакЭлрой С.Л., Ниренберг А.А. Факторы риска злокачественного нейролептического синдрома. Исследование случай-контроль. Arch Gen Psychiatry . 1989. 46 (10): 914–918. | |
23. | Khaldi S, Kornreich C, Choubani Z, Gourevitch R.Нетипичные антипсихотические препараты и синдром злокачественных нейролептиков: bréve revue de la littérature. [Злокачественный нейролептический синдром и атипичные нейролептики: краткий обзор]. Энцефала . 2008. 34 (6): 618–624. Французский. | |
24. | Гупта В., Магон Р., Мишра Б.П., Сидху Г.Б., Махаджан Р. Факторы риска злокачественного нейролептического синдрома. Индийская психиатрия . 2003. 45 (1): 30–35. | |
25. | Keyser DL, Родницкий Р.Л. Нейролептический злокачественный синдром при болезни Паркинсона после отмены или изменения дофаминергической терапии. Arch Intern Med . 1991. 151 (4): 794–796. | |
26. | Hermesh H, Aizenberg D, Weizman A, Lapidot M, Mayor C, Munitz H. Риск определенного злокачественного нейролептического синдрома. Проспективное исследование с участием 223 последовательных стационарных пациентов. Бр. Дж. Психиатрия .1992. 161: 254–257. | |
27. | Berardi D, Amore M, Keck PE Jr, Troia M, Dell’Atti M. Клинические и фармакологические факторы риска злокачественного нейролептического синдрома: исследование случай-контроль. Биологическая психиатрия . 1998. 44 (8): 748–754. | |
28. | Кох М., Чандрагири С., Ризви С., Петридес Г., Фрэнсис А. Кататонические признаки при злокачественном нейролептическом синдроме. Компр Психиатрия . 2000. 41 (1): 73–75. | |
29. | Sawant NS, Kate NS, Bhatankar SS, Kulkarni PS. Злокачественный нейролептический синдром при психозах, вызванных циклосерином. Индийский J Pharmacol . 2015; 47 (3): 328–329. | |
30. | Guillemin GJ, Smith DG, Kerr SJ, et al. Характеристика метаболизма кинуренинового пути в астроцитах человека и его влияние на нейропатогенез. Редокс Реп . 2000. 5 (2–3): 108–111. | |
31. | Гийемин Дж., Смайт Дж., Такикава О., Брю Б.Дж. Экспрессия индоламин-2,3-диоксигеназы и продукция хинолиновой кислоты микроглией, астроцитами и нейронами человека. Глия . 2005. 49 (1): 15–23. | |
32. | Фукуда К. Интегрированная теория для унификации статуса среди шизофрении и маниакально-депрессивного заболевания. Медицинские гипотезы . 2015; 85 (4): 506–511. | |
33. | Nagatsu T, Ichinose H. Регулирование птеридин-требующих ферментов кофактором тетрагидробиоптерином. Мол Нейробиол . 1999. 19 (1): 79–96. | |
34. | Ридделл Д.Р., Оуэн Дж. С.. Оксид азота и агрегация тромбоцитов. Витам Хорм . 1999; 57: 25–48. | |
35. | Jendzjowsky NG, Just TP, Jones KE, DeLorey DS. Острый прием тетрагидробиоптерина ослабляет симпатическую вазоконстрикторную реакцию в покоящихся и сокращающихся скелетных мышцах здоровых крыс. Physiol Rep . 2014; 2 (10). | |
36. | Васкес-Вивар Дж, Кальянараман Б., Мартасек П. Роль тетрагидробиоптерина в образовании супероксида из eNOS: энзимология и физиологические последствия. Free Radic Res . 2003. 37 (2): 121–127. | |
37. | Мэри К., Ян Дж. Дефицит тетрагидробиоптерина. В: Натан Г., Ханс Х. Г., редакторы. Окислительный стресс и свободные радикалы в неврологии . Окислительный стресс в прикладных фундаментальных исследованиях и клинической практике . Нью-Йорк, штат Нью-Йорк: Спрингер; 2011: 225–234. | |
38. | Берман Б.Д.Нейролептический злокачественный синдром: обзор для нейрогоспиталистов. Нейрогоспиталист . 2011; 1 (1): 41–47. | |
39. | Виттманн О., Садот Е., Бискер-Кассиф О., Скольник Д., Тавор О., Глатштейн М.М. Нейролептический злокачественный синдром, связанный с использованием метоклопрамида у мальчика: отчет о болезни и обзор литературы. Am J Ther . 2016. | |
40. | Musselman ME, Saely S.Диагностика и лечение лекарственной гипертермии. Am J Health Syst Pharm . 2013; 70 (1): 34–42. | |
41. | Чандран Г.Дж., Миклер Дж. Р., Киган Д.Л. Злокачественный нейролептический синдром: описание случая и обсуждение. CMAJ . 2003. 169 (5): 439–442. | |
42. | Strawn JR, Keck PE Jr, Caroff SN. Нейролептический злокачественный синдром. Ам Дж. Психиатрия .2007. 164 (6): 870–876. | |
43. | Зейтц Д.П., Гилл СС. Нейролептический злокачественный синдром, осложняющий антипсихотическое лечение делирия или возбуждения у терапевтических и хирургических пациентов: истории болезни и обзор литературы. Психосоматика . 2009. 50 (1): 8–15. | |
44. | Velamoor VR. Нейролептический злокачественный синдром. Распознавание, профилактика и управление. Сейф с наркотиками . 1998. 19 (1): 73–82. | |
45. | Gurrera RJ. Является ли злокачественный нейролептический синдром нейрогенной формой злокачественной гипертермии? Clin Neuropharmacol . 2002. 25 (4): 183–193. | |
46. | Нагель М., Фрейсберг С., Юнгханс К., Молл К.К., Вилленборг Б. Синдром злокачественного нейролептического синдрома (НМС) — Eine systematische übersicht.[Злокачественный нейролептический синдром]. Fortschr Neurol Psychiatr . 2015; 83 (7): 373–380. Немецкий. | |
47. | Герлах М., Ридерер П., Шеллер Д. Механизмы, лежащие в основе и медицинское лечение моторных осложнений, связанных с L-допа. Дж. Нейронная передача . 2011. 118 (12): 1659–1660. | |
48. | Wild EJ, Tabrizi SJ. Дифференциальный диагноз хореи. Практик Нейрол . 2007. 7 (6): 360–373. | |
49. | Praharaj SK, Jana AK, Sarkar S, Sinha VK. Поздний окулогирный криз, вызванный оланзапином. Дж. Клин Психофармакол . 2009. 29 (6): 604–606. | |
50. | Velamoor VR, Norman RM, Caroff SN, Mann SC, Sullivan KA, Antelo RE. Прогрессирование симптомов злокачественного нейролептического синдрома. Дж. Нерв Мент Дис . 1994. 182 (3): 168–173. | |
51. | Левенсон Дж. Нейролептический злокачественный синдром. Ам Дж. Психиатрия . 1985. 142 (10): 1137–1145. | |
52. | Neuhut R, Lindenmayer JP, Silva R. Нейролептический злокачественный синдром у детей и подростков на атипичных антипсихотических препаратах: обзор. J Детский подростковый психофармакол .2009. 19 (4): 415–422. | |
53. | Латам Дж., Кэмпбелл Д., Николс В., Мотт Т. Клинические запросы. Сколько упражнений могут повысить уровень креатинкиназы — и какое это имеет значение? Дж. Фам Практ . 2008. 57 (8): 545–547. | |
54. | Арсланкойлу А.Е., Кутук М.О., Окуяз С., Торос Ф. Нейролептический злокачественный синдром, вызванный рисперидоном, ошибочно диагностированным как эпилептический статус. Педиатр . 2011; 3 (3): e19. | |
55. | Henderson VW, Wooten GF. Нейролептический злокачественный синдром: патогенетическая роль блокады дофаминовых рецепторов? Неврология . 1981; 31 (2): 132–137. | |
56. | Фига-Таламанка Л., Гуаланди С., Ди Мео Л., Ди Баттиста Г., Нери Г., Ло Руссо Ф. Гипертермия после прекращения терапии леводопой и бромокриптином: нарушение возможных причин дофаминовых рецепторов . Неврология . 1985. 35 (2): 258–261. | |
57. | Sahoo MK, Agarwal S, Biswas H. Кататония против злокачественного нейролептического синдрома: диагностическая дилемма и лечение. Инд. Психиатрия J . 2014. 23 (2): 163–165. | |
58. | Граньяни А., Чезилло М.В., Оливейра А.Ф., Феррейра Л.М. Нейролептический злокачественный синдром у травмированного пациента. Бернс .2015. 41 (6): 1147–1151. | |
59. | Nachreiner R, Balledux J, Zieger M, Viegas O, Sood R. Нейролептический злокачественный синдром, связанный с метоклопрамидом у ожогового пациента. J Burn Care Res . 2006. 27 (2): 237–241. | |
60. | Стилл Дж., Фридман Б., Лоу Э, Деппе С., Эпперли Н., Орлет Х. Нейролептический злокачественный синдром у ожогового пациента. Бернс .1998. 24 (6): 573–575. | |
61. | Диксит С., Дутта М.К., Намдео М. Редкий случай микседемной комы с нейролептическим злокачественным синдромом (ЗНС). Дж. Клин Диагностика . 2015; 9 (5): VD01 – VD03. | |
62. | Аль Данаф Дж., Мадара Дж., Дитше К. Нейролептический злокачественный синдром: случай, направленный на повышение клинической осведомленности. Кейс Реп Мед . 2015; 2015: 769576. | |
63. | Margetic B, Aukst-Margetic B. Нейролептический злокачественный синдром и его противоречия. Pharmacoepidemiol Drug Saf . 2010. 19 (5): 429–435. | |
64. | Нортофф Г. Кататония и злокачественный нейролептический синдром: психопатология и патофизиология. Дж. Нейронная передача . 2002. 109 (12): 1453–1467. | |
65. | Сачдев ПС. Шкала оценки злокачественного нейролептического синдрома. Psychiatry Res . 2005. 135 (3): 249–256. | |
66. | Haddow AM, Harris D, Wilson M, Logie H. Кломипрамин вызвал злокачественный нейролептический синдром и гипертермию неизвестного происхождения. BMJ . 2004. 329 (7478): 1333–1335. | |
67. | Lejoyeux M, Fineyre F, Ades J.Серотониновый синдром. Ам Дж. Психиатрия . 1992. 149 (10): 1410–1411. | |
68. | Штернбах Х. Серотониновый синдром. Ам Дж. Психиатрия . 1991. 148 (6): 705–713. | |
69. | Castillo E, Rubin RT, Holsboer-Trachsler E. Клиническая дифференциация между летальной кататонией и злокачественным нейролептическим синдромом. Ам Дж. Психиатрия .1989. 146 (3): 324–328. | |
70. | Fleischhacker WW, Unterweger B, Kane JM, Hinterhuber H. Злокачественный нейролептический синдром и его дифференциация от летальной кататонии. Acta Psychiatr Scand . 1990; 81 (1): 3–5. | |
71. | Caroff SN, Mann SC, Keck PE Jr. Специфическое лечение злокачественного нейролептического синдрома. Биологическая психиатрия .1998. 44 (6): 378–381. | |
72. | Пател СС, Аллин М.П. Физические осложнения при раннем лечении клозапином: описание случая и значение для безопасного мониторинга. Ther Adv Психофармакол . 2011; 1 (1): 25–29. | |
73. | Bruijnzeel D, Suryadevara U, Tandon R. Антипсихотическое лечение шизофрении: обновленная информация. Азиатский психиатр J .2014; 11: 3–7. | |
74. | Lowe CM, Grube RR, Scates AC. Характеристика и клиническое ведение лихорадки, вызванной клозапином. Энн Фармакотер . 2007. 41 (10): 1700–1704. | |
75. | Jeong SH, Ahn YM, Koo YJ, Kang UG, Kim YS. Характеристики лихорадки, вызванной клозапином. Schizophr Res . 2002. 56 (1–2): 191–193. | |
76. | Young CR, Bowers MB Jr, Mazure CM. Управление побочными эффектами клозапина. Шизофр Бык . 1998. 24 (3): 381–390. | |
77. | Коэн И., Афзал Н., Хуссейн С., Ману П. Повышение С-реактивного белка может предсказать рецидив лихорадки, вызванной клозапином. Энн Фармакотер . 2009. 43 (1): 143–146. | |
78. | Bruno V, Valiente-Gomez A, Alcoverro O.Клозапин и лихорадка: случай продолжения терапии клозапином. Clin Neuropharmacol . 2015; 38 (4): 151–153. | |
79. | Мармура MJ. Использование антагонистов дофамина при лечении мигрени. Варианты лечения Curr Neurol . 2012. 14 (1): 27–35. | |
80. | Шалев А., Гермеш Х., Муниц Х. Смертность от злокачественного нейролептического синдрома. Дж. Клиническая психиатрия . 1989. 50 (1): 18–25. | |
81. | Ghani SO, Ahmed W, Marco LA. Нейролептический злокачественный синдром и тяжелая тромбоцитопения: отчет о болезни и обзор литературы. Энн Клин Психиатрия . 2000. 12 (1): 51–54. | |
82. | Бутвика А., Кристина С., Ретка В., Воланчик Т. Нейролептический злокачественный синдром у подростка с дефицитом CYP2D6. Eur J Pediatr . 2014. 173 (12): 1639–1642. | |
83. | Гупта С., Раканиелло А.А. Нейролептический злокачественный синдром, связанный с амоксапином и литием у пожилых людей. Энн Клин Психиатрия . 2000. 12 (2): 107–109. | |
84. | Maniam T, Rahman MA. Повышенная креатинкиназа не является злокачественным нейролептическим синдромом. Мед Дж. Малайзия .1994. 49 (3): 252–254. | |
85. | Venkatasubramanian G, Yogananda BH, Gangadhar BN. Рисперидон-индуцированный злокачественный нейролептический синдром: описание случая. Индийская психиатрия . 2000. 42 (1): 101–103. | |
86. | Адитьянджи. Миф о повышенном уровне креатинфосфокиназы в сыворотке крови и злокачественном нейролептическом синдроме. Бр. Дж. Психиатрия .1991; 158: 706–707. | |
87. | Hermesh H, Manor I, Shiloh R, et al. Высокий уровень креатининкиназы в сыворотке: возможный фактор риска злокачественного нейролептического синдрома. Дж. Клин Психофармакол . 2002. 22 (3): 252–256. | |
88. | Rosebush P, Stewart T. Проспективный анализ 24 эпизодов злокачественного нейролептического синдрома. Ам Дж. Психиатрия .1989. 146 (6): 717–725. | |
89. | Нисидзима К., Шиода К. Редкий случай злокачественного нейролептического синдрома без повышения уровня креатинкиназы сыворотки. Нейропсихиатр Dis Treat . 2014; 10: 403–407. | |
90. | Моди С., Дхарайя Д., Шульц Л., Варелас П. Злокачественный нейролептический синдром: осложнения, исходы и смертность. Neurocrit Care .2016; 24 (1): 97–103. | |
91. | Маккин П. Сердечные побочные эффекты психиатрических препаратов. Человек Психофармакол . 2008; 23 (Приложение 1): 3–14. | |
92. | Beach SR, Celano CM, Noseworthy PA, Januzzi JL, Huffman JC. Удлинение интервала QT, пуанты и психотропные препараты. Психосоматика . 2013; 54 (1): 1–13. | |
93. | Leucht S, Cipriani A, Spineli L, et al. Сравнительная эффективность и переносимость 15 антипсихотических препаратов при шизофрении: метаанализ нескольких методов лечения. Ланцет . 2013. 382 (9896): 951–962. | |
94. | Эйзер А.Р., Нефф М.С., Слифкин РФ. Острая миоглобинурическая почечная недостаточность. Следствие злокачественного нейролептического синдрома. Arch Intern Med . 1982. 142 (3): 601–603. | |
95. | Ли Дж. Сывороточное железо при кататонии и злокачественном нейролептическом синдроме. Биологическая психиатрия . 1998. 44 (6): 499–507. | |
96. | Ли ХК, Ким Дж. М., Лим Дж. К., Джо И. С., Ким С. К.. Центральная гипертермия, полученная баклофеном у пациента с кровоизлиянием в поясницу. Энн Рехабил Мед . 2014. 38 (2): 269–272. | |
97. | Sung CY, Lee TH, Chu NS. Центральная гипертермия при остром инсульте. евро Neurol . 2009. 62 (2): 86–92. | |
98. | Такахаши Ю., Мори Х., Мишина М. и др. Аутоантитела и клеточно-опосредованный аутоиммунитет к GluRepsilon2 NMDA-типа у пациентов с энцефалитом Расмуссена и хронической прогрессирующей парциальной эпилепсией. Эпилепсия . 2005; 46 (Приложение 5): 152–158. | |
99. | Ланкастер Э. Диагностика и лечение аутоиммунного энцефалита. Дж. Клин Нейрол . 2016; 12 (1): 1–13. | |
100. | Сплендиани А., Фелли В., Ди Сибио А. и др. Магнитно-резонансная томография и магнитно-резонансная спектроскопия у молодого пациента мужского пола с энцефалитом рецепторов анти-N-метил-D-аспартата и необычным поражением мозжечка: клинический случай с обзором литературы. Нейрорадиол J . 2016; 29 (1): 30–35. | |
101. | Heine J, Pruss H, Bartsch T., Ploner CJ, Paul F, Finke C. Визуализация аутоиммунного энцефалита — актуальность для клинической практики и функции гиппокампа. Неврология . 2015; 309: 68–83. | |
102. | Dhib-Jalbut S, Hesselbrock R, Mouradian MM, Means ED. Лечение злокачественного нейролептического синдрома бромокриптином. Дж. Клиническая психиатрия . 1987. 48 (2): 69–73. | |
103. | Бонучелли У., Пиччини П., Корсини Г.У., Мураторио А. Апоморфин при злокачественном синдроме из-за отмены леводопы. Ital J Neurol Sci . 1992. 13 (2): 169–170. | |
104. | Розенберг М.Р., Грин М. Нейролептический злокачественный синдром. Обзор реакции на терапию. Arch Intern Med .1989; 149 (9): 1927–1931. | |
105. | Hermesh H, Aizenberg D, Weizman A. Успешное электросудорожное лечение злокачественного нейролептического синдрома. Acta Psychiatr Scand . 1987. 75 (3): 237–239. | |
106. | Троллор Ю.Н., Сачдев ПС. Электросудорожное лечение злокачественного нейролептического синдрома: обзор и протоколы случаев. Aust N Z J Психиатрия .1999. 33 (5): 650–659. | |
107. | Дэвис Дж. М., Яничак П. Г., Саккас П., Гилмор С., Ван З. Электросудорожная терапия в лечении злокачественного нейролептического синдрома. Судороги . 1991. 7 (2): 111–120. | |
108. | Mendhekar DN, Duggal HS. Стойкая амнезия как следствие вызванного оланзапином злокачественного нейролептического синдрома. J Neuropsychiatry Clin Neurosci .2006. 18 (4): 552–553. | |
109. | Wu YF, Kan YS, Yang CH. Нейролептический злокачественный синдром, связанный с отменой бромокриптина при болезни Паркинсона — клинический случай. Генеральная психиатрическая больница . 2011; 33 (3): 301.e7 – e8. | |
110. | Секидзима Ю., Хоши К.И., Касаи Х. и др. Три пациента с изолированным дефицитом адренокортикотропина с симптомами, подобными злокачественному нейролептическому синдрому. Медицинский работник . 2001. 40 (6): 510–514. | |
111. | Моригаки Ю., Ига Дж., Камеока Н., Сумитани С., Омори Т. Психиатрические симптомы у пациента с изолированным дефицитом адренокортикотропина: отчет о болезни и обзор литературы. Генеральная психиатрическая больница . 2014; 36 (4): 449.e443 – e445. | |
112. | Поуп Х.Г. младший, Эйзли Х.Г., Кек П.И. Младший, МакЭлрой С.Л.Нейролептический злокачественный синдром: длительное наблюдение 20 случаев. Дж. Клиническая психиатрия . 1991. 52 (5): 208–212. | |
113. | Коффи Р.Дж., Эдгар Т.С., Франциско Г.Е. и др. Резкий отказ от интратекального баклофена: распознавание и лечение потенциально опасного для жизни синдрома. Arch Phys Med Rehabil . 2002. 83 (6): 735–741. | |
114. | Luchini F, Medda P, Mariani MG, Mauri M, Toni C, Perugi G.Электросудорожная терапия у больных кататонией: эффективность и предикторы ответа. Мировая психиатрия . 2015; 5 (2): 182–192. | |
115. | Оруч Р., Элдерби М.А., Хаттаб Х.А., Прим И.Ф., Лунд А. Литий: обзор фармакологии, клинического применения и токсичности. Eur J Pharmacol . 2014; 740: 464–473. | |
116. | Suzuki T, Uchida H, Watanabe K, Kashima H.Потенциально абортированный злокачественный нейролептический синдром после уединения от неконтролируемой водной интоксикации. Психофармакол Бык . 2008. 41 (1): 164–170. | |
117. | Оруч Р., Прим И.Ф., Лунд А. Идеальный нейролептик: гибрид типичного «галоперидола» и атипичного антипсихотика «кользапин». Дж Биоанал Биомед . 2015; 7 (4): 124–135. | |
118. | Оруч Р., Лунд А., Прайм И.Ф., Холмсен Х. Механизм интеркаляции как способ действия психотропных препаратов: результаты изменения доступности фосфолипидных субстратов в мембранах? Дж. Хим Биол . 2010. 3 (2): 67–88. | |
119. | Оруч Р., Прим И.Ф., Холмсен Х. Влияние психотропных препаратов на вызванное тромбином высвобождение арахидоната в тромбоцитах человека. Саудовская медицина J .2008. 29 (10): 1397–1407. | |
120. | Oruch R, Hodneland E, Pryme IF, Holmsen H. Психотропные препараты нарушают тесную связь метаболитов полифосфоинозитидного цикла в тромбоцитах человека: результат рецепторнезависимой интеркаляции лекарств в плазме мембрана? Biochim Biophys Acta . 2008. 1778 (10): 2165–2176. | |
121. | Кулькарни СК, Найду ПС.Патофизиология и лекарственная терапия поздней дискинезии: современные концепции и перспективы на будущее. Наркотики сегодня (Barc) . 2003. 39 (1): 19–49. | |
122. | Kaminska T, Szuster-Ciesielska A, Wysocka A, Marmurowska-Michalowska H, Dubas-Slemp H, Kandefer-Szerszen M. Уровень цитокинов в сыворотке и продукция активных форм кислорода нейтрофилами крови больного шизофренией с гиперчувствительностью к нейролептикам. Медицинский Научный Монит . 2003; 9 (7): CS71 – CS75. | |
123. | Дурсун С.М., Олубока О.Ж., Девараджан С., Катчер С.П. Высокие дозы витамина E плюс витамин B6 для лечения злокачественного нейролептического синдрома, связанного с рисперидоном. Дж. Психофармакол . 1998. 12 (2): 220–221. | |
124. | Verma R, Junewar V, Rathaur BP. Нетипичный случай злокачественного нейролептического синдрома, спровоцированного вальпроатом. BMJ Case Rep . 2014; 2014. | |
125. | Тадке Р.Р., Суряванши П. Использование внутривенного вальпроата у пациента со злокачественным нейролептическим синдромом. J Neuropsychiatry Clin Neurosci . 2006. 18 (1): 131–132. | |
126. | Monda M, Viggiano A, Viggiano E, Messina G, Tafuri D, De Luca V. Симпатические и гипертермические реакции орексина A: роль церебральных катехоламинергических нейронов. Регул Пепт . 2007. 139 (1–3): 39–44. | |
127. | Rasmussen K, Hsu MA, Yang Y. Антагонист рецептора орексина-1 SB-334867 блокирует эффекты нейролептиков на активность дофаминовых нейронов A9 и A10: значение для антипсихотической терапии. Нейропсихофармакология . 2007. 32 (4): 786–792. | |
128. | Monda M, Viggiano A, Viggiano E, Messina G, Tafuri D, De Luca V.Кветиапин снижает симпатические и гипертермические реакции из-за церебральной инъекции орексина А. Нейропептиды . 2006. 40 (5): 357–363. | |
129. | Monda M, Viggiano A, Mondola R, et al. Оланзапин блокирует симпатические и гипертермические реакции из-за церебральной инъекции орексина А. Пептиды . 2008. 29 (1): 120–126. | |
130. | Tanii H, Taniguchi N, Niigawa H, et al.Разработка животной модели злокачественного нейролептического синдрома: подвергшиеся воздействию тепла кролики с введением галоперидола и атропина демонстрируют повышенную мышечную активность, гипертермию и высокий уровень креатинфосфокиназы в сыворотке крови. Брейн Рес . 1996. 743 (1-2): 263-270. | |
131. | Schattner A, Kitroser E, Cohen JD. Фатальный злокачественный нейролептический синдром, связанный с кветиапином. Am J Ther . 2016; 23 (5): e1209 – e1210. | |
132. | Lertxundi U, Ruiz AI, Aspiazu MA, et al. Побочные реакции на нейролептики при болезни Паркинсона: анализ базы данных испанского фармаконадзора. Clin Neuropharmacol . 2015. 38 (3): 69–84. | |
133. | Harter C, Obier C, Druschky KF, Eikelmann B. [Злокачественный нейролептический синдром, связанный с амисульпридом]. Нервенарцт . 2008. 79 (1): 86–89. Немецкий. | |
134. | Яман А., Кендирли Т., Одек С. и др. Нейролептический злокачественный синдром, связанный с метоклопрамидом у ребенка. Тюрк Дж. Педиатр . 2014. 56 (5): 535–537. | |
135. | Moosavi SM, Ahmadi M, Monajemi MB. Острая дистония, вызванная лечением циталопрамом: серия случаев. Глоб Дж. Здравоохранение .2014. 6 (6): 295–299. | |
136. | Sharon N, Cullen C, Martinez K. Сложная картина детского злокачественного нейролептического синдрома, связанного с полипрагмазией, у 12-летнего мужчины. J Детский подростковый психофармакол . 2016; 26 (6): 571–573. | |
137. | Ян Ю, Го Й, Чжан А. Нейролептический злокачественный синдром у пациента, получавшего карбонат лития и галоперидол. Психиатрия Шанхайской арки . 2014. 26 (6): 368–370. |
Злокачественный нейролептический синдром: ответы на 6 сложных вопросов
Эмпирические данные проясняют факторы риска, причины и вмешательства первой линии.
Джеффри Р. Строун, доктор медицины
Клинический инструктор по психиатрии, кафедра психиатрии, Медицинский колледж Университета Цинциннати
Пол Э. Кек младший, доктор медицины
Профессор психиатрии, кафедра психиатрии, Медицинский колледж Университета Цинциннати, президент и главный исполнительный директор Центра Линднера Хоуп, Цинциннати, Огайо
Стэнли Н.Caroff, MD
Профессор психиатрии факультета психиатрии Медицинского факультета Пенсильванского университета, заведующий отделением стационарной психиатрии психиатрической службы, Медицинский центр Филадельфии, штат Вирджиния,
Диагностика и лечение злокачественного нейролептического синдрома (ЗНС) противоречивы, поскольку этот потенциально опасный для жизни синдром встречается редко и его проявления различаются. Эти факторы затрудняют оценку лечения в контролируемых клинических испытаниях, а данные об относительной эффективности конкретных вмешательств скудны.Однако возможно разработать рациональные рекомендации по лечению, используя эмпирические клинические данные.1,2
В этой статье исследуются доказательства, связанные с 6 спорными аспектами диагностики и лечения НМС:
• наиболее надежные факторы риска
• НМС как метод расстройство спектра
• что вызывает NMS
• NMS запускается антипсихотиками первого поколения по сравнению со вторым поколением
• вмешательства первой линии
• возобновление приема антипсихотиков после эпизода NMS.
В небольших контролируемых исследованиях возбуждение, обезвоживание и истощение были наиболее часто обнаруживаемыми системными факторами, которые, как считается, предрасполагают пациентов, принимающих нейролептики, к НМС (, таблица 1, ) .3-5 Кататония и синдромы органического мозга могут быть отдельными факторами риска. 1,6
Предварительные исследования также выявили аномалии дофаминовых рецепторов, вызванные генетическим полиморфизмом или эффектами низкого уровня сывороточного железа.1,7,8 Фармакологические исследования показали, что более высокие дозы, быстрое титрование и внутримышечные инъекции нейролептиков связаны с повышенным риском НМС.3,5 Некоторые исследования предполагают, что от 15% до 20% пациентов с НМС имеют в анамнезе эпизоды НМС.1,2 Кроме того, высокоэффективные антипсихотические препараты (FGA) — особенно галоперидол — предполагают более высокий риск, чем низкие -потентные препараты и нейролептики второго поколения (SGA), хотя эту гипотезу трудно доказать. 9-11
Эти факторы риска, однако, не подходят для оценки риска NMS у данного пациента, поскольку они относительно распространены по сравнению с низкий риск возникновения НМС.Для подавляющего большинства пациентов с психотическими симптомами преимущества правильно назначенной антипсихотической фармакотерапии перевешивают риски.
Таблица 1
Что увеличивает риск NMS?
Системный *
- Агитация
- Обезвоживание
- Истощение
- Низкие концентрации железа в сыворотке (норма: от 60 до 170 мкг / дл)
Диагностика
- История NMS
- Кататония
- Органические синдромы головного мозга
Центральная нервная система
- Дисфункция дофаминовых рецепторов
- Дисфункция базальных ганглиев
- Дисфункция симпатической нервной системы
Фармакологическое лечение *
- Внутримышечные или внутривенные инъекции
- Высокоэффективные антагонисты дофамина
- Быстрое титрование дозы
- Высокие дозы
- FGA по сравнению с SGA (?)
* Для отдельных пациентов эти общие факторы риска необходимо еще раз взвесить преимущества антипсихотической терапии
FGA: нейролептики первого поколения;
SGA: нейролептики второго поколения; НМС: злокачественный нейролептический синдром
Источник: Список литературы 1-5
Паркинсонизм. Некоторые исследователи описали NMS как крайний паркинсонический криз, возникающий в результате подавляющей блокады дофаминовых путей в головном мозге.1,2,12 С этой точки зрения NMS напоминает синдром паркинсонической гипертермии, который может возникнуть у пациентов с болезнью Паркинсона после внезапного прекращения лечения или потери. эффективности дофаминергической терапии, которую можно лечить путем восстановления дофаминергических агентов.13 Доказательства, подтверждающие эту точку зрения, включают:
• Симптомы болезни Паркинсона являются кардинальной чертой NMS.
• Отмена агонистов дофамина ускоряет синдром.
• Все препараты-триггеры являются антагонистами дофаминовых рецепторов.
• Риск NMS коррелирует со сродством лекарства к дофаминовому рецептору.
• Дофаминергические агонисты могут быть эффективным лечением.
• Поражения дофаминергических путей вызывают аналогичный синдром.
• Пациенты с ЗНС демонстрируют низкие концентрации в спинномозговой жидкости гомованиловой кислоты метаболита дофамина.14
Кататония. Fink et al15 и другие16-18 убедительно доказали, что NMS представляет собой форму злокачественной кататонии, вызванной лекарствами. Доказательства, подтверждающие это, включают:
• Эти 2 расстройства имеют общие психоневрологические симптомы.
• Кататонические признаки обычны для НМС.19
• Злокачественная кататония и НМС имеют общие физиологические и лабораторные признаки.20
• Повторное введение нейролептиков может резко ухудшить оба состояния.
• Бензодиазепины и электросудорожная терапия (ЭСТ) являются эффективными методами лечения обоих заболеваний.15-18
Lee21 исследовал взаимосвязь между кататоническими особенностями и ответом на лечение у 14 пациентов с НМС. Большинство пациентов с кататоническими симптомами ответили на бензодиазепины, в то время как ни один из тех, у кого была экстрапирамидно-гипертермическая картина без кататонии. Ли пришел к выводу, что NMS неоднородна и может проявляться в кататонической и некататонической формах, которые различаются по реакции на лечение.
Злокачественная гипертермия. Некоторые врачи сравнивают ЗНС со злокачественной гипертермией, вызванной ингаляционными анестетиками и сукцинилхолином.1,2 Доказательства включают:
• похожие клинические признаки ригидности, гипертермии и гиперметаболизма
• аналогичные физиологические и лабораторные признаки, такие как рабдомиолиз
• гипертермия у обоих пациентов, реагирующих на дантролен.
Хотя эти 2 схожи по внешнему виду, злокачественная гипертермия возникает во время операции и отражает фармакогенетическое нарушение регуляции кальция в скелетных мышцах. Кроме того, ригидность при злокачественной гипертермии не реагирует на миорелаксанты периферического действия.1,22 Данные свидетельствуют о том, что пациенты, у которых ранее был эпизод ЗНС, не подвержены риску злокачественной гипертермии. 22
3. ЧТО ТАКОЕ ПАТОФИЗИОЛОГИЯ НМС? Патофизиология NMS сложна и, вероятно, включает взаимодействие между множественными центральными и системными путями и нейротрансмиттерами. Как описано выше, убедительные данные свидетельствуют о том, что блокада дофамина играет центральную роль.12
Считается, что блокада дофамина в гипоталамусе способствует терморегулирующей недостаточности, а блокада в нигростриатной системе, вероятно, способствует ригидности мышц и гиперметаболизму.Потеря дофаминергического входа в переднюю поясную извилину-медиальную орбитофронтальную цепь и латеральную орбитофронтальную цепь, вероятно, способствует изменениям психического статуса и кататоническим особенностям, наблюдаемым при NMS. 12
Однако некоторые исследователи предложили конкурирующие или дополнительные гипотезы. Например, Gurrera 23 предположил, что пациенты, склонные к развитию NMS, имеют уязвимость к гиперактивной и дисрегулируемой симпатической нервной системе, и эта черта вместе с нарушением дофаминовой системы, вызванным блокаторами дофамина, вызывает NMS.Другие исследователи выявили серотонин, норадреналин, гамма-аминомасляную кислоту и глутаминергические механизмы. 1,12,24,25
4. ВОЗМОЖНЫ ЛИ FGAS ИЛИ SGAS ВЫЗЫВАТЬ NMS?
FGA: нейролептики первого поколения
SGA: нейролептики второго поколения
При анализе 111 случаев вероятных или определенных случаев ЗНС, связанных с одним лекарством, о которых было сообщено на горячую линию NMS с 1997 по 2006 гг., Несколько больше случаев ЗНС было приписано FGA (51%), чем SGA (45%).Галоперидол FGA составлял 44% всех случаев. «Медицинский» относится к случаям, когда нейролептик использовался в непсихиатрических условиях.
Источник: неопубликованные данные в архиве Информационной службы по нейролептическим злокачественным синдромам.
Предполагается, что
NMS встречается реже у пациентов, получавших SGA, чем у пациентов, получающих FGA, хотя эта гипотеза не доказана. Отдельные отчеты NMS были связаны почти с каждым SGA.9-11 Трудно доказать обязательства FGA и SGA, потому что:
• NMS встречается редко.
• В настоящее время методы дозирования могут быть более консервативными, чем в прошлом.
• Большинство врачей знают о ранних признаках ЗНС.
В эпидемиологическом исследовании большой базы данных Stubner et al 26 обнаружили, что пациенты, получавшие SGA, имели более низкий риск ЗНС, чем пациенты, получавшие галоперидол. 26 В этом исследовании общий уровень НМС составил 0,02%.
Данные горячей линии NMS. Мы недавно изучили, какие классы лекарств были причастны к 111 случаям ЗНС, о которых было сообщено на горячую линию службы информации о злокачественных нейролептических синдромах (1-888-NMSTEMP) в период с 1997 по 2006 год (, рисунок ).Мы включили только случаи явной или вероятной ЗНС (диагностированной консультантами горячей линии), в которых применялось одно антипсихотическое средство. Несколько больше случаев было связано с FGA (51%), чем с SGA (45%). Остальные случаи были связаны с применением нейролептиков в медицинских учреждениях (таких как прометазин или прохлорперазин).
Поскольку теперь они назначаются реже, на АЗН приходится непропорционально большое количество случаев НМС, о которых сообщается на горячую линию. Галоперидол составлял большинство случаев FGA и 44% всех случаев.Если бы мы исключили галоперидол и сравнили риск НМС SGA только с FGA средней или низкой активности, относительное преимущество SGA было бы потеряно. С другой стороны, очевидно, что SGA все еще несут риск для NMS.
Анализы показывают, что классические особенности NMS, связанные с SGA, — лихорадка, мышечная ригидность, изменения вегетативного и психического статуса — сохраняются у пациентов, получающих SGA, хотя у некоторых из них может не развиться серьезная ригидность и экстремальные температуры, характерные для пациентов, получающих FGA.9-11 Более мягкие клинические характеристики, связанные с SGA, могут отражать более консервативные схемы назначения или повышенную осведомленность и более раннее распознавание NMS, что могло бы предотвратить молниеносные проявления.
5. КАКОВЫ ДОКАЗАТЕЛЬСТВА ДЛЯ КОНКРЕТНЫХ СРЕДСТВ NMS? NMS встречается редко, ее представление варьируется, а ее развитие непредсказуемо. Эти факторы затрудняют оценку лечения в контролируемых клинических испытаниях, а данные об относительной эффективности конкретных вмешательств скудны.
Даже в этом случае представление о том, что NMS представляет собой крайний вариант лекарственного паркинсонизма или кататонии, предполагает, что конкретные методы лечения NMS могут быть основаны на тяжести симптома или стадии проявления. Мы предлагаем рекомендации по лечению, основанные на теоретических механизмах и анекдотических данных2,27-29
Поддержка. После немедленной отмены лекарственного препарата поддерживающая терапия является краеугольным камнем лечения NMS.1,2,27
Для пациентов с легкими признаками и симптомами может быть достаточно поддерживающей терапии и тщательного клинического наблюдения.Сильная гипертермия требует объемной реанимации и охлаждения, интенсивной медицинской помощи и тщательного наблюдения за осложнениями.
Лечение. Несмотря на отсутствие консенсуса в отношении медикаментозного лечения неосложненного НМС, примерно 40% пациентов с острым НМС получают фармакологическое лечение.2
Лоразепам 1-2 мг парентерально является разумной терапией первой линии для лечения НМС, особенно у отдельных лиц. с кататоническими особенностями 4,15-18,21,30,31 Некоторые исследователи рекомендуют более высокие дозы.15 Бензодиазепины предпочтительны, если у возбужденных пациентов с НМС требуется седативный эффект. 4,15-18
Дофаминергические агенты , такие как бромокриптин и амантадин, усиливают дофаминергическую передачу для устранения симптомов паркинсонизма и, как сообщается, сокращают время до выздоровления и вдвое снижают уровень смертности отдельно или в сочетании с другими видами лечения.13,27,32,33 Быстрое прекращение приема этих препаратов может привести к появлению симптомов рецидива, хотя это может быть верно для любого конкретного лекарственного лечения ЗНС.1,31,32
Дантролен разъединяет связь возбуждения и сокращения за счет увеличения секвестрации кальция в саркоплазматическом ретикулуме скелетных мышц и используется для лечения симптомов гиперметаболизма NMS. В некоторых обзорах было обнаружено улучшение почти у 80% пациентов с НМС, получавших монотерапию дантроленом.27,32-35 По сравнению с поддерживающей терапией время до выздоровления может быть сокращено — а смертность снижена почти наполовину — при использовании дантролена отдельно или вместе с ним. сочетание с другими лекарствами.
Не все клинические случаи показали, что дантролен, бензодиазепины или дофаминергические агонисты эффективны при лечении NMS.31,36 По нашему мнению, только запущенные случаи NMS — с резким повышением температуры, тяжелой ригидностью и признаками системного гиперметаболизма — получают пользу от дантролена. лечение.1,2
ECT успешно используется для снижения смертности от NMS и других расстройств кататонического спектра. Обычно он применяется после поддерживающей терапии и неудачных психофармакологических вмешательств.2,15,16,27,37 ЭСТ при острой НМС обычно состоит из серии от 6 до 10 процедур с двусторонним размещением электродов. Первоначально может потребоваться ежедневная ЭСТ 15
Частота рецидивов ЗНС при повторном лечении антипсихотиком варьировала.38 По нашим оценкам, до 30% пациентов могут подвергаться риску рецидива ЗНС при повторном назначении антипсихотика.1 Однако при соблюдении надлежащих мер предосторожности ( Таблица 2 ) , вы можете безопасно лечить большинство пациентов, которым требуется продолжение антипсихотической терапии.1,2
Согласно ретроспективному анализу ограниченных доступных данных, когда вы возобновляете лечение, антипсихотик с низкой эффективностью из другого химического класса может быть более безопасным вариантом, чем повторное введение триггерного агента. Пациенту, у которого развивается NMS на FGA, может быть полезно испытание SGA, хотя некоторый риск рецидива сохраняется1,10
Повторное введение нейролептиков после эпизода НМС
Повторно проверьте точность диагноза предыдущего эпизода NMS |
Документ Показания к применению антипсихотических препаратов |
Обсудить рисков и преимуществ, включая риск рецидива, с пациентом и семьей |
Рассмотреть альтернативных фармакологических средствах |
Минимизировать факторов риска ( Таблица 1 ) |
Разрешить ≥2 недель (≥4 недель для инъекционных препаратов длительного действия) после разрешения эпизода NMS перед повторным оспариванием |
Выберите низкоактивных FGA или SGA |
Назначить начальную пробную дозу |
Монитор жизненно важные функции и неврологический статус |
Титровать доз постепенно |
Источник: Источники 1,2 |
• Информационная служба по нейролептическим злокачественным синдромам.www.nmsis.org.
• Зарроуф Ф.А., Бханот В. Нейролептический злокачественный синдром: пока не расслабляйтесь. Текущая психиатрия 2007; 6 (8): 89-95.
Амантадин • Симметрел
Бромокриптин • Парлодел
Хлорпромазин • Торазин
Дантролен • Дантриум ®
Флуфеназин • Проликсин
Галоперидол • Халдол
Лоразепам • Хлорметин
Пропилан
Композитин
Тиоридазин • Мелларил
Доктор.Strawn — Американский психиатрический институт исследований и образования (APIRE) / стипендиат Янссена.
Доктор Кек получил исследовательскую поддержку или работал консультантом Abbott Laboratories, Американской диабетической ассоциации, AstraZeneca Pharmaceuticals, Bristol-Myers Squibb, GlaxoSmithKline, Eli Lilly and Company, Janssen Pharmaceutica, Национального института психического здоровья, Национального института лекарств. Abuse, Pfizer, Stanley Medical Research Institute и UCB Pharma.
Доктор Карофф получил исследовательскую поддержку от компаний Bristol-Myers Squibb, Ortho-McNeil Neurologics и Pfizer.
Список литературы- Caroff SN. Нейролептический злокачественный синдром. В: Mann SC, Caroff SN, Keck PE Jr, Lazarus A, eds. Злокачественный нейролептический синдром и родственные состояния 2-е изд. Вашингтон, округ Колумбия: American Psychiatric Publishing Inc; 2003; 1-44.
- Strawn JR, Keck PE Jr, Caroff SN. Нейролептический злокачественный синдром Am J Psychiatry 2007; 164: 870–6.
- Keck PE Jr, Pope HG Jr, Cohen BM, et al. Факторы риска злокачественного нейролептического синдрома Arch Gen Psychiatry 1989; 46: 914–18.
- Роузбуш П.И., Стюарт Т.Д. Проспективный анализ 24 эпизодов злокачественного нейролептического синдрома Am J Psychiatry 1989; 146: 717–25.
- Berardi D, Amore M, Keck PE Jr и др. Клинические и фармакологические факторы риска злокачественного нейролептического синдрома: исследование случай-контроль. Biol Psychiatry 1998; 44: 748–54.
- Белый Д.А., Робинс А.Х. Кататония: предвестник злокачественного нейролептического синдрома Br J Psychiatry 1991; 158: 419–21.
- Rosebush П.И., Мазурек М.Ф.Сывороточное железо и злокачественный нейролептический синдром. Lancet 1991; 338: 149–51.
- Ли JW. Сывороточное железо при кататонии и злокачественном нейролептическом синдроме Biol Psychiatry 1998; 44: 499–507.
- Анант Дж., Парамесваран С., Гунатилаке С. и др. Нейролептический злокачественный синдром и атипичные нейролептики J Clin Psychiatry 2004; 65: 464–70.
- Карофф С.Н., Манн СК, Кэмпбелл ЭК. Атипичные нейролептики и злокачественный нейролептический синдром Psychiatr Ann 2000; 30: 314–21.
- Хасан С., Бакли П. Новые нейролептики и злокачественный нейролептический синдром Am J Psychiatry 1998; 155: 1113–16.
- Mann SC, Caroff SN, Fricchione G, Campbell EC. Центральная гипоактивность дофамина и патогенез злокачественного нейролептического синдрома Psychiatr Ann 2000; 30: 363–74.
- Фактор SA, Сантьяго А. Синдром паркинсонизма-гиперпирексии при болезни Паркинсона. В: Frucht SJ, Fahn S, eds. Movement расстройства чрезвычайных ситуаций: диагностика и лечение. Тотова, Нью-Джерси: Humana Press; 2005; 29-40.
- Nisijima K, Ishiguro T. Уровни в спинномозговой жидкости метаболитов моноаминов и гамма-аминомасляной кислоты при злокачественном нейролептическом синдроме. J Psychiatr Res 1995; 27: 233–44.
- Финк М., Тейлор М.А. Злокачественный нейролептический синдром — это злокачественная кататония, требующая эффективного лечения кататонии. Prog Neuropsychopharmacol Biol Psychiatry 2006; 30: 1182–3.
- Fricchione G, Bush G, Fozdar M и др.Распознавание и лечение кататонического синдрома. J Intensive Care Med 1997; 12: 135–47.
- Philbrick KL, Rummans TA. Злокачественная кататония. J Neuropsychiatry Clin Neurosci 1994; 6: 1–13.
- Mann SC, Caroff SN, Bleier HR, et al. Смертельная кататония. Am J Psychiatry 1986; 143: 1374–81.
- Кох М., Чандрагири С., Ризви С. и др. Кататонические признаки при злокачественном нейролептическом синдроме. Compr Psychiatry 2000; 41: 73–5.
- Ли JW.Лабораторные данные. В: Caroff SN, Mann SC, Francis A, Fricchoine GL, ред. Кататония: от психопатологии к нейробиологии Вашингтон, округ Колумбия: American Psychiatric Press, Inc; 2004; 65-75.
- Ли JW. Кататонические варианты, гипертермические экстрапирамидные реакции и подтипы злокачественного нейролептического синдрома. Ann Clin Psychiatry 2007; 19: 9–16.
- Карофф С.Н., Розенберг Х., Манн С.К. и др. Нейролептический злокачественный синдром в периоперационном периоде. Am J Anesthesiol 2001; 28: 387–93.
- Gurrera RJ. Симпатоадреналовая гиперактивность и этиология злокачественного нейролептического синдрома. Am J Psychiatry 1999; 156: 169–80.
- Кэрролл BT. Универсальная полевая гипотеза кататонии и злокачественного нейролептического синдрома. CNS Spectr 2000; 5: 26–33.
- Веллер М., Корнхубер Дж. Обоснование терапии антагонистами рецепторов NMDA злокачественного нейролептического синдрома. Med Hypotheses 1992; 38: 329–33.
- Стубнер С., Рустенбек Э., Громанн Р. и др.Тяжелые и редкие непроизвольные двигательные расстройства, вызванные приемом психотропных препаратов. Фармакопсихиатрия 2004; 37 (приложение 1): S54 – S64.
- Дэвис Дж. М., Карофф С. Н., Манн СК. Лечение злокачественного нейролептического синдрома. Психиатр Энн 2000; 30: 325–31.
- Adityanjee PA, Singh S, Singh G, Ong S. Спектральная концепция злокачественного нейролептического синдрома. Br J Psychiatry 1988; 153: 107–11.
- Вудбери ММ, Вудбери Массачусетс. Кататония, вызванная нейролептиками, как этап прогрессирования злокачественного нейролептического синдрома. J Am Acad Детская подростковая психиатрия 1992; 31: 1161–4.
- Фрэнсис А., Чондрагиви С., Ризви С. и др. Лоразепам — это средство от злокачественного нейролептического синдрома? CNS Spectr 2000; 5: 54–7.
- Rosebush PI, Стюарт Т., Мазурек MF. Лечение злокачественного нейролептического синдрома. Полезны ли дантролен и бромокриптин в качестве дополнения к поддерживающей терапии? Br J Psychiatry 1991; 159: 709–12.
- Саккас П., Дэвис Дж. М., Яничак П. Г., Ван З. Я. Медикаментозное лечение злокачественного нейролептического синдрома. Psychopharmacol Bull 1991; 27: 381–4.
- Розенберг М.Р., Грин М. Нейролептический злокачественный синдром: обзор ответа на терапию. Arch Intern Med 1989; 149: 1927–31.
- Ямаваки С., Морио М., Казамуцури Г. и др. Клиническая оценка и эффективное использование дантролена натрия при злокачественном нейролептическом синдроме. Kiso to Rinsyou (Clinical Reports ) 1993; 27: 1045–66.
- Цуцуми Ю., Ямамото К., Мацуура С. и др. Лечение злокачественного нейролептического синдрома с помощью дантролена натрия. Psychiatry Clin Neurosci 1998; 52: 433–8.
- Reulbach U, Dutsch C, Biermann T, et al. Организация эффективного лечения злокачественного нейролептического синдрома. Crit Care 2007; 11: R4.
- Троллер Ю.Н., Сачдев П.С. Электросудорожное лечение злокачественного нейролептического синдрома: обзор и протоколы случаев. Aust N Z J Psychiatry 1999; 33: 650–9.
- Поуп HG, Эйзли HG, Кек PE младший, McElroy SL. Нейролептический злокачественный синдром: длительное наблюдение 20 случаев. J Clin Psychiatry 1991; 52: 208–12.
Злокачественный нейролептический синдром или серотониновый синдром?
Дата публикации: декабрь 2012 г.
Злокачественный нейролептический синдром или серотониновый синдром?
Этой статье более пяти лет. Некоторый контент может не быть дольше быть актуальным.
Обновление предписания 33 (4): 31
Декабрь 2012
Нейролептический злокачественный синдром (ЗНС) и серотониновый синдром встречаются редко, Опасные для жизни расстройства, вызванные лекарствами 1 .Оба синдрома имеют общие клинические признаки, такие как гипертермия, гипертонус и изменения психического состояния, затрудняющие дифференциацию 1 . Дифференциация важна, поскольку фармакологическое лечение зависит от возбудитель.
Наличие нервно-мышечного возбуждения, такого как клонус (непроизвольное, ритмичные мышечные сокращения и расслабления) и гиперрефлексия сильно прогностический фактор серотонинового синдрома (таблица 1). Напротив, NMS характеризуется ригидностью мускулов, нарушением регуляции гемодинамики и гипорефлексией.
Таблица 1: Характеристики ЗНС и серотонинового синдрома 2
| Злокачественный нейролептический синдром | Серотониновый синдром | ||
|---|---|---|---|
| Осаждено | Антагонисты дофамина | Серотонинергические агенты | |
| Начало | переменная, 1-3 суток | переменная, <12 часов | |
| Идентичные элементы | Знаки жизнедеятельности | Гипертония Тахикардия Тахипноэ Гипертермия (> 40 ° C) | Гипертония Тахикардия Тахипноэ Гипертермия (> 40 ° C) |
| Слизистая оболочка | Гиперсаливация | Гиперсаливация | |
| Перекрытие Характеристики | Кожа | Потоотделение Бледность | Потоотделение |
| Психический статус | Переменная, ступор, кома, тревога | Переменная, возбуждение, кома | |
| Мышцы | Жесткость «свинцовой трубы» во всех группах мышц | Повышенный тонус, особенно нижних конечностей | |
| Отличительные особенности | Рефлексы | Гипорефлексия | Гиперрефлексия Клонус (если не маскируется повышенным мышечным тонусом) |
| Ученики | Нормальный | Расширенный | |
| Шумы кишечника | Нормальное или пониженное | Гиперактивный | |
Знания об использовании лекарств также могут помочь в постановке диагноза.Антагонисты дофамина
в том числе атипичные нейролептики, вовлечены в NMS. Серотонинергический
агенты, либо по отдельности в высоких дозах, либо в комбинации, связаны с
серотониновый синдром. Однако селективные ингибиторы обратного захвата серотонина могут
вносят свой вклад в NMS, поскольку они также являются непрямыми антагонистами дофамина.
Симптомы ЗНС и серотонинового синдрома были неверно истолкованы как симптомы психического заболевания. Если у пациента появляются признаки и симптомы, указывающие на NMS или серотониновый синдром, или проявляется необъяснимой высокой температурой без дополнительные клинические проявления, лечение антагонистами дофамина следует немедленно прекратить прием серотонинергических или поддерживающих лекарств. назначенная терапия.
Прием серотонина может рассматриваться как введение антагонистов серотонина токсичность, в то время как дофаминергические агенты и дантролен могут рассматриваться для NMS. Если лечение основного заболевания возобновлено, знание о необходимо учитывать лекарственные средства, вызывающие заболевание, и возникающий в результате синдром повторение. Следует обратиться за консультацией к специалисту и альтернативным лечением. может потребоваться.
Медицинским работникам рекомендуется сообщать об этих реакциях Центр мониторинга побочных реакций (CARM) и включать столько же информация, которая поможет определить другие факторы риска этих синдромов.Отчеты могут быть сделаны через веб-сайт CARM или заполнив желтую форму отчетности. карта найдена в MIMS.
Ключевые сообщения
- НМС и серотониновый синдром встречаются редко, но потенциально опасны для жизни, расстройства, вызванные лекарствами.
- Особенности этих синдромов могут перекрываться, что затрудняет диагностику. Тем не менее, NMS характеризуется ригидностью «свинцовой трубы», в то время как серотонин синдром характеризуется гиперрефлексией и клонусом.
- Осаждение лекарств также позволяет дифференцировать. Допамин антагонисты вызывают NMS, в то время как серотонинергические препараты являются показательными серотонинового синдрома.
