Нейролептики: обзор, показания к применению
Антипсихотики второго поколения обладают некоторыми преимуществами как с точки зрения незначительно большей эффективности (хотя последние данные ставят под сомнение преимущество антипсихотических препаратов 2-го поколения как класса), так и в отношении снижения вероятности развития непроизвольного двигательного расстройства и связанных с ним побочных эффектов.
Недавние данные позволяют предположить, что новые антипсихотические препараты с новым действием (например, следовые амины и мускариновые агонисты) могут стать доступными.
В настоящее время нейролептики второго поколения составляют около 95% антипсихотических препаратов, назначаемых в США.Однако риск развития метаболического синдрома (избыточный абдоминальный жир, резистентность к инсулину, дислипидемия и артериальная гипертензия) выше при применении нейролептиков 2-го поколения, чем при применении обычных.
Некоторые нейролептики обоих классов могут вызывать синдром длинного интервала QT и в конечном итоге повышают риск фатальных аритмий; эти препараты включают тиоридазин, галоперидол, оланзапин, рисперидон и зипразидон.
Обычные нейролептики действуют, прежде всего, путем блокирования дофаминовых рецепторов D2 (блокаторы дофамина-2).
Обычные нейролептики можно разделить на высоко-, средне- и низкоэффективные.
Сильнодействующие нейролептики обладают более высоким сродством к дофаминергическим рецепторам и более низким сродством к альфа-адренергическим и мускариновым рецепторам.
Слабоактивные нейролептики, которые редко используются, обладают более низким сродством к дофаминергическим рецепторам и относительно более высоким сродством к альфа-адренергическим, мускариновым и гистаминовым рецепторам.
Различные препараты доступны в таблетках, растворах для перорального применения, а также в формах для внутримышечного введения короткого и длительного действия.
Конкретный препарат выбирается, прежде всего, исходя из следующих моментов:
- Профиль нежелательных явлений
- Требуемый путь введения
- Предыдущая реакция пациента на препарат

Около 30% больных шизофренией не реагируют на обычные нейролептики.
Некоторым может помочь клозапин, антипсихотик 2-го поколения.
Антипсихотики второго поколенияОколо 95% всех антипсихотических препаратов, назначаемых в США, являются атипичными нейролептиками.
Нейролептики 2-го поколения блокируют дофаминовые рецепторы более избирательно, чем традиционные нейролептики, снижая риск экстрапирамидных (двигательных) побочных эффектов.
Повышенное связывание с серотонинергическими рецепторами может способствовать антипсихотическому влиянию на положительные симптомы и профиль побочных эффектов антипсихотиков второго поколения.
Нейролептики 2-го поколения также обладают следующими эффектами:- Они имеют тенденцию уменьшать положительные симптомы
- Они могут уменьшать негативные симптомы более заметно, чем обычные нейролептики (хотя это различие подвергается сомнению).
- Они могут привести к меньшим когнитивным нарушениям
- С меньшей вероятностью вызывают экстрапирамидные побочные эффекты
- У них меньший риск развития поздней дискинезии.

- Незначительное повышение пролактина или отсутствие его вообще (за исключением рисперидона, который повышает пролактин так же сильно, как и обычные нейролептики).
- Может вызвать метаболический синдром с резистентностью к инсулину, увеличением веса и гипертонией.
Атипичные нейролептики, по-видимому, уменьшают негативные симптомы, потому что они с меньшей вероятностью вызывают паркинсонические эффекты, чем традиционные нейролептики.
Клозапин является единственным нейролептиком 2-го поколения, эффективность которого доказана у 50% пациентов, резистентных к традиционным нейролептикам.
Клозапин уменьшает неблагоприятные симптомы, уменьшает суицидальные наклонности, имеет незначительные двигательные побочные эффекты или не имеет их вовсе и имеет минимальный риск вызвать позднюю дискинезию, но вызывает другие побочные эффекты, включая седативный эффект, гипотензию, тахикардию, увеличение массы тела, диабет 2 типа и повышенное слюноотделение.
Он также может вызывать судороги с дозозависимым механизмом.
Наиболее серьезным побочным эффектом является агранулоцитоз, который может возникнуть примерно у 1% пациентов.
Следовательно, необходим частый мониторинг лейкоцитов (выполняется еженедельно в течение первых 6 месяцев и каждые 2 недели после этого, затем один раз в месяц через год), а клозапин, как правило, назначается пациентам, которые плохо реагируют на другие препараты.
Новые нейролептики обладают многими преимуществами клозапина без риска агранулоцитоза и, как правило, предпочтительнее традиционных нейролептиков для лечения острого эпизода и для профилактики рецидивов.
Однако в крупномасштабном длительном контролируемом клиническом исследовании симптоматическое улучшение при применении любого из четырех нейролептиков 2-го поколения (оланзапин, рисперидон, кветиапин, зипрасидон) не было лучшим результатом, чем лечение перфеназином, традиционным нейролептик с антихолинергическим эффектом.
В последующем исследовании пациенты, которые досрочно выбыли из исследования, в случайном порядке получали один из трех других рассматриваемых нейролептиков 2-го поколения или клозапин; это исследование показало явное преимущество клозапина перед другими рассматриваемыми нейролептиками 2-го поколения.
Таким образом, клозапин, по-видимому, является единственным эффективным средством лечения пациентов, у которых лечение обычным антипсихотическим средством или антипсихотическим средством 2-го поколения оказалось неэффективным.
Однако клозапин используется недостаточно, вероятно, из-за низкой переносимости и необходимости постоянного контроля показателей крови.
Луматеперон — новейший антипсихотик 2-го поколения для лечения шизофрении у взрослых.
Он улучшает психосоциальную функцию с меньшим количеством метаболических и двигательных побочных эффектов.
Его не следует использовать у пожилых пациентов с психозом, связанным с деменцией, у которых он приводит к повышенному риску смерти.
Другие нежелательные эффекты включают седативный эффект и ксеростомию.
Новые нейролептики 2-го поколения очень похожи по эффективности, но различаются по побочным эффектам, поэтому выбор препарата основывается на индивидуальной реакции и других фармакологических характеристиках.
Например, оланзапин, обладающий относительно высоким уровнем седативного эффекта, может быть назначен пациентам со значительным возбуждением или бессонницей; менее седативные препараты могут быть предпочтительнее для вялых пациентов.
Испытательный период от четырех до восьми недель обычно необходим для оценки общей эффективности и профиля побочных эффектов.
После стабилизации острых симптомов начинают поддерживающую терапию; поэтому самая низкая используемая доза — это та, которая позволяет избежать симптоматических рецидивов.
Арипипразол, оланзапин и рисперидон доступны в инъекционных формах длительного действия.
Увеличение массы тела, гиперлипидемия и высокий риск диабета 2 типа являются наиболее важными побочными эффектами антипсихотиков 2-го поколения.
Таким образом, перед началом лечения нейролептиками 2-го поколения все пациенты должны быть отобраны в соответствии с факторами риска, учитывая личный или семейный анамнез диабетического заболевания, вес, окружность талии, артериальное давление, уровень глюкозы в плазме натощак (ГПН) и липидный профиль.
Людей со значительным риском развития метаболического синдрома лучше лечить зипразидоном и арипипразолом, чем другими нейролептиками 2-го поколения.
Пациент и его семья должны быть проинформированы о симптомах и признаках диабета (особенно полиурии, полидипсии и потери веса) и диабетического кетоацидоза (тошнота, рвота, обезвоживание, учащенное дыхание, потеря сознания).
Кроме того, всем пациентам, начинающим лечение антипсихотическими препаратами 2-го поколения, следует предложить консультации по диете и физической активности.
Всем пациентам, принимающим антипсихотики 2-го поколения, требуется периодический контроль массы тела, индекса массы тела, гликемии плазмы натощак (ГПН) и консультация специалиста в случае развития гиперлипидемии или сахарного диабета 2-го типа.
Иногда полезно сочетание нейролептика с другим лекарственным средством.
Эти препараты включают
- Антидепрессанты/селективные ингибиторы обратного захвата серотонина-норадреналина
- Другой антипсихотик
- Литий
- Бензодиазепины
Разрабатываются новые экспериментальные препараты, противодействующие дофаминовым рецепторам, включая ABT-925, BL1020, ITI 007, JNJ-37822681 и другие.
Некоторые традиционные нейролептики и антипсихотики второго поколения доступны в формах с пролонгированным высвобождением.
Такие составы полезны для устранения несоблюдения режима лечения.
Они также могут быть полезны для пациентов, которые из-за неорганизованности, равнодушия или отрицания болезни не могут надежно принимать пероральную суточную дозу.
Побочные эффекты антипсихотических препаратовОбычные нейролептики вызывают различные побочные эффекты, такие как седативный эффект, уплощение когнитивных функций, дистония и мышечная ригидность, тремор, повышение уровня пролактина (вызывающее галакторею), увеличение веса, снижение судорожного порога у пациентов с судорогами или с риском судорог.
Акатизия (психомоторное возбуждение) особенно неприятно и может привести к несоблюдению режима лечения; его можно лечить пропранололом.
Нейролептики второго поколения с меньшей вероятностью вызывают экстрапирамидные (моторные) побочные эффекты или позднюю дискинезию, но они могут возникать.
Метаболический синдром (избыточный абдоминальный жир, резистентность к инсулину, дислипидемия и артериальная гипертензия) является значительным побочным эффектом многих нейролептиков 2-го поколения.
Поздняя дискинезия представляет собой расстройство непроизвольных движений, характеризующееся главным образом сокращением губ и языка, спазмами рук или ног или того и другого.
У пациентов, принимающих традиционные антипсихотические препараты, частота поздней дискинезии составляет около 5% в год после применения препарата.
Примерно у 2% пациентов поздняя дискинезия сильно уродует.
Поздняя дискинезия менее характерна для нейролептиков второго поколения.
У некоторых пациентов поздняя дискинезия сохраняется неопределенно долго даже после отмены препарата.
Из-за этого риска пациенты, получающие длительную поддерживающую терапию, должны проходить обследование не реже одного раза в 6 месяцев.
Инструменты оценки, такие как Шкала аномальных непроизвольных движений (AIMS), могут использоваться для более точной записи изменений с течением времени.
Пациентов с шизофренией, которые продолжают нуждаться в нейролептиках, можно лечить клозапином или кветиапином, которые являются атипичными нейролептиками.
Валбеназин, ингибитор везикулярного транспортера моноаминов-2, недавно был одобрен для лечения поздней дискинезии.
Начальная доза составляет 40 мг 1 раз/сут и при отсутствии нарушений функции печени ее повышают до 80 мг 1 раз/сут через 1 нед.
Наиболее значимыми побочными эффектами являются гиперчувствительность, сонливость, удлинение интервала QT и паркинсонизм.
Злокачественный нейролептический синдром, редкое, но потенциально фатальное побочное действие, характеризуется ригидностью, лихорадкой, нестабильностью вегетативной нервной системы и повышением уровня креатинкиназы (КК).
Ссылки на антипсихотические препаратыКоррелл К.У., Рубио Дж.М., Инцеди-Фаркас Г. и др.: Эффективность 42 фармакологических стратегий совместного лечения, добавленных к антипсихотической монотерапии при шизофрении: систематический обзор и оценка качества метааналитических данных. JAMA Psychiatry 74 (7): 675–684, 2017. doi: 10.1001/jamapsychiatry.2017.0624.
JAMA Psychiatry 74 (7): 675–684, 2017. doi: 10.1001/jamapsychiatry.2017.0624.
Ван С.М., Хан С., Ли С.Дж.: Исследовательские антагонисты дофамина для лечения шизофрении. Экспертное заключение Investig Drugs 26(6):687-698, 2017. doi: 10.1080/13543784.2017.1323870.
Читайте также:Emergency Live Еще больше… Live: загрузите новое бесплатное приложение вашей газеты для IOS и Android
Что нужно знать о расстройстве, связанном с употреблением психоактивных веществ
Шизофрения: риски, генетические факторы, диагностика и лечение
Обсессивно-компульсивное расстройство личности: психотерапия, медикаментозное лечение
Сезонная депрессия может случиться весной: почему и как с ней справиться
Не запрещайте кетамин: реальная перспектива этого анестетика в догоспитальной медицине от Lancet
Интраназальный кетамин для лечения пациентов с острой болью при ЭД
Делирий и деменция: в чем разница?
Применение кетамина на догоспитальном этапе – ВИДЕО
Беспокойство: чувство нервозности, беспокойства или беспокойства
Что такое ОКР (обсессивно-компульсивное расстройство)?
Кетамин может быть экстренным сдерживающим фактором для людей, которым грозит самоубийство
Все, что вам нужно знать о биполярном расстройстве
Лекарства для лечения биполярного расстройства
Что вызывает биполярное расстройство? Каковы причины и каковы симптомы?
источник:MSD
Арипипразол — антипсихотик третьего поколения с высокой эффективностью и меньшим количеством побочных эффектов
В 2018 г. в «Европейском журнале клинической фармакологии» была опубликована статья E.L.A. Ribeiro и соавт. под названием «Эффективность и безопасность арипипразола при лечении шизофрении: обзор систематических обзоров» [1]. Во вступительном слове авторы отметили, что шизофрения остается значимой медицинской и социальной проблемой: примерно 0,5 % людей страдают от этой болезни. Кроме того, для них характерно 2,5-кратное повышение риска преждевременной смерти в связи с суицидами и коморбидной соматической патологией.
в «Европейском журнале клинической фармакологии» была опубликована статья E.L.A. Ribeiro и соавт. под названием «Эффективность и безопасность арипипразола при лечении шизофрении: обзор систематических обзоров» [1]. Во вступительном слове авторы отметили, что шизофрения остается значимой медицинской и социальной проблемой: примерно 0,5 % людей страдают от этой болезни. Кроме того, для них характерно 2,5-кратное повышение риска преждевременной смерти в связи с суицидами и коморбидной соматической патологией.
Шизофрения является психотическим расстройством, проявляющимся одним или более из следующих пяти групп нарушений: бред, дезорганизованное мышление (речь), грубо дезорганизованное или патологическое моторное поведение (включая кататонию), галлюцинации и негативные симптомы. Лечение шизофрении требует комплексного подхода, значительную его часть занимает фармакотерапия.
Первое поколение антипсихотических средств, называемых сегодня типичными антипсихотиками, появилось в 50-х гг. прошлого века. Механизм их действия был связан с выраженной блокадой дофаминовых D2-рецепторов и, как следствие, с развитием экстрапирамидных побочных эффектов (ЭППЭ). К антипсихотикам первого поколения относят хлорпромазин (аминазин), галоперидол, трифлуоперазин (трифтазин), флуфеназин и др.
прошлого века. Механизм их действия был связан с выраженной блокадой дофаминовых D2-рецепторов и, как следствие, с развитием экстрапирамидных побочных эффектов (ЭППЭ). К антипсихотикам первого поколения относят хлорпромазин (аминазин), галоперидол, трифлуоперазин (трифтазин), флуфеназин и др.
В 80-х гг. прошлого века появилось второе поколение антипсихотических средств, известных как атипичные антипсихотики. Их действие связано с большей блокадой серотониновых 5HT2A-рецепторов и меньшей блокадой дофаминовых D2-рецепторов. Частота экстрапирамидных побочных эффектов у них снижена, однако повышен риск развития метаболических нарушений, таких как увеличение массы тела, повышение уровня глюкозы и холестерина в крови. К антипсихотикам второго поколения относят клозапин, рисперидон, палиперидон, илоперидон, кветиапин, оланзапин, зипрасидон, азенапин, луразидон и др.
В связи с тем что сегодня для лечебного применения доступно много типичных и атипичных анти-психотиков, перед исследователями стоит задача их всестороннего анализа с целью выявления лучших препаратов, с оптимальным соотношением эффективности и безопасности.
В статье, опубликованной в «Европейском журнале клинической фармакологии», E.L.A. Ribeiro и соавт. оценили эффективность и безопасность одного из сравнительно новых атипичных антипсихотиков — арипипразола — в сравнении с плацебо и другими антипсихотиками при лечении шизофрении. При этом был использован новый вид обработки и представления данных: обзор систематических обзоров.
Материалы и методы
В обзор систематических обзоров, выполненный E.L.A. Ribeiro и соавт., были включены статьи из баз PubMed, LILACS, Cochrane Library, Centre for Reviews and Dissemination (CRD), опубликованные до 31 марта 2017 г. В соответствии с критериями включения каждый систематический обзор должен был содержать метаанализ, быть написанным на английском, португальском или испанском языке, оценивать эффект арипипразола по сравнению с плацебо либо другими антипсихотическими средствами, должен сообщать об эффективности и/или безопасности арипипразола, включать пациентов с шизофренией либо другими типами шизофреноподобных психозов (например, шизофреноморфное или шизоаффективное расстройство).
В общей сложности таких систематических обзоров оказалось 14, с длительностью лечения, преимущественно не превышающей 12 недель (краткосрочная терапия). Все они были написаны на английском языке и опубликованы между 2008 и 2017 гг. Их финансирование осуществлялось в основном не фармацевтическими компаниями.
Арипипразол с другими интервенциями сравнивали в основном прямым способом, и лишь иногда непрямым. Наиболее часто арипипразол сравнивали с оланзапином и рисперидоном. Другими частыми парами в сравнениях были плацебо, галоперидол, зипрасидон, кветиапин, клозапин и амисульприд.
В 7 из 14 систематических обзоров было сообщено об эффективности арипипразола по сравнению с другими интервенциями в соответствии с критериями PANSS (Positive and Negative Syndrome Scale) — шкалой позитивных и негативных синдромов. Данная шкала включает 30 рубрик, которые сгруппированы в три подшкалы (позитивные синдромы, негативные синдромы, общие психопатологические синдромы). Более высокий балл по шкале PANSS соответствует большей тяжести болезни.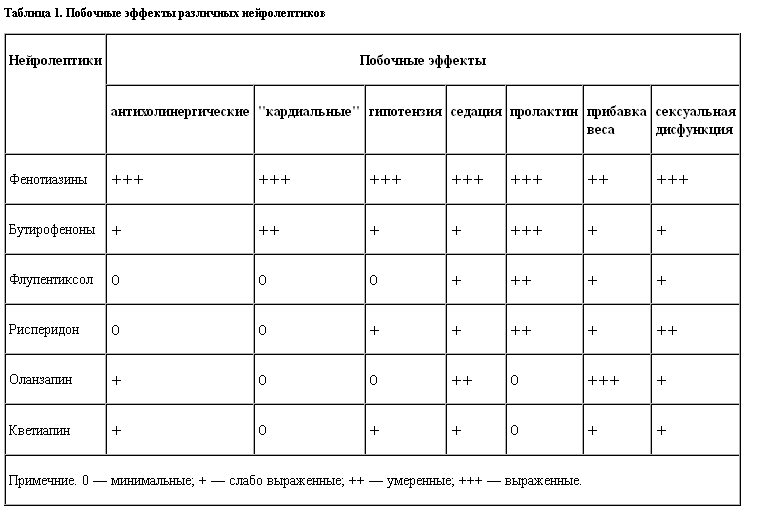
В 12 из 14 исследований были приведены данные о безопасности арипипразола по сравнению с другими интервенциями. Учитывались две группы побочных эффектов. К одной были отнесены экстрапирамидные побочные эффекты (ЭППЭ): тревога, ажитация, акатизия, дистония, паркинсонизм, использование антипаркинсонических средств и суммарная оценка ЭППЭ. В другую были включены метаболические нарушения: увеличение массы тела, повышение уровня глюкозы и холестерина в крови.
О доказательности полученных данных об эффективности и безопасности арипипразола по сравнению с другими интервенциями судили на основе системы GRADE (Grading of Recommendations Assessment, Development, and Evaluation) — унифицированной шкалы оценки качества доказательств и силы рекомендаций. Качество доказательств классифицировали по четырем уровням: высокое, умеренное, низкое, очень низкое.
Для оценки риска смещения (погрешности) результатов систематических обзоров применяли инструмент ROBIS (Risk of bias in systematic reviews), оценивающий риск смещения в систематических обзорах. Риск смещения классифицировали по трем уровням: низкий, высокий, неясный.
Риск смещения классифицировали по трем уровням: низкий, высокий, неясный.
Результаты
В ходе обзора систематических обзоров, выполненного E.L.A. Ribeiro и соавт., было установлено, что эффективность арипипразола по всей шкале PANSS и ее позитивной и негативной подшкалам была такой же, как у типичных антипсихотиков. При сравнении с атипичными антипсихотиками эффективность арипипразола оказалась ниже, чем у оланзапина и амисульприда по всей шкале PANSS, но была одинаковой с атипичными антипсихотиками по позитивной и негативной подшкалам PANSS (рис. 1).
Арипипразол вызывал меньшее количество экстрапирамидных побочных эффектов при их суммарной оценке по сравнению с типичными антипсихотиками и рисперидоном, был связан с меньшим использованием антипаркинсонических средств по сравнению с типичными и большинством атипичных антипсихотиков, приводил к меньшей частоте акатизии по сравнению с типичными антипсихотиками и рисперидоном. Достоверных различий между арипипразолом и типичными антипсихотиками в отношении тревоги и ажитации получено не было.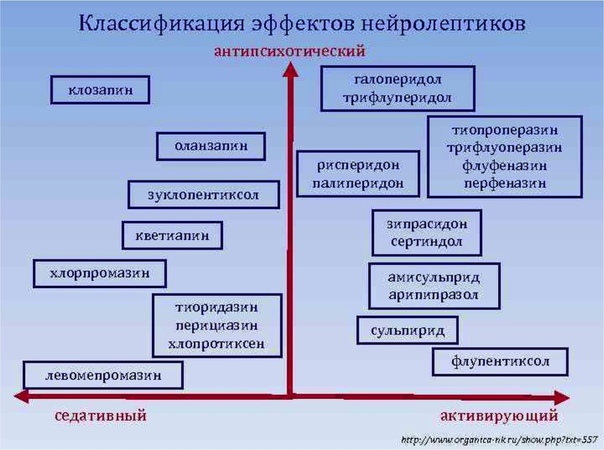 Арипипразол повышал частоту тревоги, дистонии и применения антипаркинсонических средств по сравнению с клозапином, частоту тревоги по сравнению с рисперидоном, но снижал частоту дистонии по сравнению с рисперидоном (рис. 1).
Арипипразол повышал частоту тревоги, дистонии и применения антипаркинсонических средств по сравнению с клозапином, частоту тревоги по сравнению с рисперидоном, но снижал частоту дистонии по сравнению с рисперидоном (рис. 1).
Арипипразол вызывал меньший набор веса по сравнению с большинством атипичных антипсихотиков (за исключением амисульприда, зипрасидона, азенапина, луразидона), менее выраженное повышение уровня глюкозы в крови по сравнению с клозапином, рисперидоном и оланзапином, менее выраженное повышение уровня холестерина в крови по сравнению с оланзапином (рис. 1).
Исходя из преимуществ арипипразола, зафиксированных в отношении метаболических побочных эффектов, можно выделить специфические подгруппы пациентов, которым данный препарат будет особенно полезен. В частности, арипипразол будет важен для пациентов с шизофренией и факторами риска развития диабета, поскольку он меньше повышает уровень глюкозы в крови. Интересно, что шизофрения сама по себе является фактором риска снижения толерантности к глюкозе и развития сахарного диабета 2-го типа. Назначение арипипразола будет ценным для пациентов с шизофренией и сердечно-сосудистыми факторами риска, поскольку он меньше повышает уровень холестерина в крови. Благодаря этому снижается вероятность развития ишемической болезни сердца (ИБС).
Назначение арипипразола будет ценным для пациентов с шизофренией и сердечно-сосудистыми факторами риска, поскольку он меньше повышает уровень холестерина в крови. Благодаря этому снижается вероятность развития ишемической болезни сердца (ИБС).
Уровни доказательности в цитируемом обзоре систематических обзоров, полученные при оценке эффективности и безопасности арипипразола, варь-ировали от «очень низких» до «умеренных».
В заключение авторы оценили риск смещения включенных в анализ систематических обзоров. Для большей части из них (9 из 14) он оказался «неясным» или «высоким». Это было связано с тем, что во многих случаях исследователи не приводили надлежащим образом критерии включения, не описывали полную стратегию поиска исходных исследований, не оценивали качество исходных исследований с использованием подходящих критериев.
Авторы отметили, что будущие рандомизированные контролируемые исследования арипипразола и их систематические обзоры должны быть выполнены более качественно, что позволит повысить доказательность получаемых данных и уменьшить риск их смещения.
E.L.A. Ribeiro и соавт. подытожили результаты обзора систематических обзоров следующим образом. Арипипразол проявлял сходную эффективность с типичными и атипичными антипсихотиками (за исключением оланзапина и амисульприда) при лечении шизофрении. При этом арипипразол вызывал меньшее количество экстрапирамидных побочных эффектов при их суммарной оценке, был связан с меньшим использованием антипаркинсонических средств, приводил к меньшей частоте акатизии по сравнению с типичными антипсихотиками и рисперидоном. Арипипразол вызывал меньшее увеличение массы тела, менее выраженное повышение уровня глюкозы и холестерина в крови по сравнению с клозапином, рисперидоном и оланзапином.
Раскрытие секрета высокой эффективности и большей безопасности арипипразола
Наиболее полный анализ отличительных особенностей арипипразола по сравнению с другими антипсихотиками был выполнен G. Di Sciascio и соавт. в обзорной статье «Арипипразол: от фармакологического профиля к клиническому применению», опубликованной в журнале «Нейропсихиатрическая болезнь и ее лечение» [2].
Прежде всего авторы сообщают о том, что арипипразол предложено отнести к третьему поколению антипсихотических средств, которые являются частичными агонистами дофаминовых D2-рецепторов. И вот как это должно быть сопоставлено с наблюдаемыми в клинике эффектами.
Развитие шизофрении сопровождается усиленной дофаминовой нейротрансмиссией в мезолимбических областях, приводящей к избыточной активации D2-рецепторов. Назначение антипсихотиков первого поколения позволяет заблокировать эти рецепторы и тем самым уменьшить симптомы шизофрении.
Однако наряду с этим антипсихотики первого поколения блокируют D2-рецепторы базальных ганглиев, что приводит к развитию моторных нарушений (паркинсонизм и пр.).
Блокада D2-рецепторов связана также с повышением уровня пролактина в крови, развитием дисфории. У больных шизофренией снижена дофаминергическая активность в префронтальной коре, что вносит важный вклад в развитие когнитивных нарушений. Дополнительная блокада D2-рецепторов еще больше усугубляет эти процессы.
Как было отмечено выше, арипипразол является частичным агонистом D2-рецепторов. Это означает, что, связываясь с ними, он проявляет два вида действия. С одной стороны, занимая D2-рецепторы, он не позволяет воздействовать на них эндогенному дофамину, устраняя избыточную активацию D2-рецепторов в мезолимбических областях. Это помогает бороться с симптомами шизофрении. С другой стороны, арипипразол обладает слабым стимулирующим действием на D2-рецепторы, поддерживая их функционирование в базальных ганглиях, что не позволяет развиваться моторным нарушениям.
Точно так же слабая стимуляция D2-рецепторов препятствует повышению уровня пролактина в крови, развитию дисфории, уменьшает выраженность когнитивных нарушений.
Все сказанное здесь объясняет, почему в обзоре систематических обзоров E.L.A. Ribeiro и соавт. эффективность арипипразола была сравнима с таковой у антипсихотиков первого поколения, но с меньшим количеством экстрапирамидных побочных эффектов.
Невозможно пройти мимо еще одной клинической ситуации в практике врача — рефрактерной (устойчивой к лечению) шизофрении. В условиях, когда антипсихотики первого поколения блокируют D2-рецепторы, нейроны компенсаторно образуют новые D2-рецепторы. В итоге у ряда пациентов количество рецепторов возрастает настолько, что антипсихотик не может их эффективно блокировать, развивается рефрактерная шизофрения.
В условиях, когда антипсихотики первого поколения блокируют D2-рецепторы, нейроны компенсаторно образуют новые D2-рецепторы. В итоге у ряда пациентов количество рецепторов возрастает настолько, что антипсихотик не может их эффективно блокировать, развивается рефрактерная шизофрения.
Арипипразол блокирует D2-рецепторы лишь отчасти, фактически же осуществляя слабую их стимуляцию. Поскольку рецепторы продолжают работать, нейроны «не видят необходимости» увеличивать синтез новых D2-рецепторов. Как следствие, рефрактерная шизофрения не возникает. Если же она была, то создаются предпосылки для перевода ее в поддающуюся лечению форму.
Переходя к антипсихотикам второго поколения, необходимо отметить, что они сильнее блокируют серотониноые 5HT2A-рецепторы и меньше блокируют дофаминовые D2-рецепторы. Оба свойства обусловливают то, что действие против шизофрении у этих препаратов осуществляется без побочных эффектов антипсихотиков первого поколения. Однако антипсихотики второго поколения склонны значимо блокировать гистаминовые Н1-рецепторы и серотониновые 5HT2С-рецепторы, что приводит к увеличению массы тела. Блокада гистаминовых Н1-рецепторов приводит также к развитию седативного эффекта.
Блокада гистаминовых Н1-рецепторов приводит также к развитию седативного эффекта.
Арипипразол в меньшей степени блокирует Н1-рецепторы и не влияет на 5HT2С-рецепторы, приводя к меньшему набору веса и меньшей седации. Это объясняет, почему в обзоре систематических обзоров E.L.A. Ribeiro и соавт. эффективность арипипразола была сравнима с таковой у антипсихотиков второго поколения, но с меньшим количеством метаболических побочных эффектов.
Выводы
Завершив обзор систематических обзоров, E.L.A. Ribeiro и соавт. сделали вывод о том, что эффективность арипипразола при лечении шизо-френии аналогична таковой у большинства других антипсихотических средств (за исключением оланзапина и амисульприда). При этом для арипипразола характерен лучший профиль безопасности по сравнению с типичными (вызывает меньше некоторых экстрапирамидных побочных эффектов) и атипичными (вызывает менее выраженные метаболические сдвиги) антипсихотиками.
Авторы считают, что пациенты с хорошим клиническим ответом на арипипразол и предрасположенностью к ряду экстрапирамидных побочных эффектов, увеличению массы тела, гипергликемии и гиперлипидемии получат наибольшую пользу от данной терапии.
К этому необходимо добавить, что влияние арипипразола на экстрапирамидные побочные эффекты связано с его способностью частично стимулировать дофаминовые D2-рецепторы (является частичным агонистом D2-рецепторов). В то же время влияние на метаболические побочные эффекты отчасти обу-словлено более слабой блокадой гистаминовых Н1-рецепторов и отсутствием влияния на серотониновые 5HT2С-рецепторы.
Подготовил к.м.н. А.В. Савустьяненко
UA-ARIP-PUB-122018-002
Нейролептики — StatPearls — NCBI Bookshelf
Непрерывное обучение
Нейролептики, также известные как антипсихотические препараты, используются для лечения и контроля симптомов многих психических расстройств. Они делятся на два класса: нейролептики первого поколения, или «типичные», и нейролептики второго поколения, или «атипичные» нейролептики. Антипсихотики как первого, так и второго поколения используются при различных нервно-психических состояниях. К ним относятся синдром дефицита внимания и гиперактивности (СДВГ), поведенческие нарушения при деменции, гериатрическое возбуждение, депрессия, расстройства пищевого поведения, расстройства личности, бессонница, генерализованное тревожное расстройство, обсессивно-компульсивное расстройство, посттравматическое стрессовое расстройство (ПТСР) и употребление психоактивных веществ. и расстройства зависимости. Для многих из этих условий доказательства их использования сомнительны. В этом упражнении рассматриваются показания и противопоказания нейролептиков и подчеркивается роль межпрофессиональной команды в более безопасном назначении этих препаратов.
и расстройства зависимости. Для многих из этих условий доказательства их использования сомнительны. В этом упражнении рассматриваются показания и противопоказания нейролептиков и подчеркивается роль межпрофессиональной команды в более безопасном назначении этих препаратов.
Цели:
Определите механизм действия нейролептиков.
Опишите побочные эффекты нейролептиков.
Кратко опишите применение нейролептиков по показаниям и не по назначению.
Объясните стратегии межпрофессиональной бригады по улучшению координации помощи и коммуникации для продвижения более безопасного назначения нейролептиков и улучшения результатов.
Показания
Нейролептики, также известные как антипсихотические препараты, используются для лечения симптомов многих психических расстройств. Они делятся на два класса: нейролептики первого поколения, или «типичные», и нейролептики второго поколения, или «атипичные». Нейролептики блокируют дофаминовые рецепторы в нервной системе. психозов (например, шизофрении).[1] Помимо психотических заболеваний, они также были одобрены FDA для лечения и лечения острой мании, ажитации, биполярного расстройства, синдрома Туретта и гиперактивности.Из-за плохой переносимости и часто необратимого неблагоприятные эффекты нейролептиков первого поколения, нейролептиков второго класса (нейролептиков второго поколения) были установлены в 19 в.80-е годы. Эти нейролептики второго поколения были одобрены FDA для лечения психозов, а также резистентной к лечению шизофрении, биполярного расстройства, шизоаффективного расстройства, ажитации и раздражительности/ажитации. К 2001 г. 96% нейролептиков, назначаемых новым пользователям, были второго поколения.
Нейролептики блокируют дофаминовые рецепторы в нервной системе. психозов (например, шизофрении).[1] Помимо психотических заболеваний, они также были одобрены FDA для лечения и лечения острой мании, ажитации, биполярного расстройства, синдрома Туретта и гиперактивности.Из-за плохой переносимости и часто необратимого неблагоприятные эффекты нейролептиков первого поколения, нейролептиков второго класса (нейролептиков второго поколения) были установлены в 19 в.80-е годы. Эти нейролептики второго поколения были одобрены FDA для лечения психозов, а также резистентной к лечению шизофрении, биполярного расстройства, шизоаффективного расстройства, ажитации и раздражительности/ажитации. К 2001 г. 96% нейролептиков, назначаемых новым пользователям, были второго поколения.
Помимо использования, одобренного FDA, антипсихотики первого и второго поколения также используются при некоторых нейропсихиатрических состояниях, которые в настоящее время считаются не по назначению. К ним относятся синдром дефицита внимания и гиперактивности (СДВГ), поведенческие нарушения при деменции, гериатрическое возбуждение, депрессия, расстройства пищевого поведения, расстройства личности, бессонница, генерализованное тревожное расстройство, обсессивно-компульсивное расстройство, посттравматическое стрессовое расстройство (ПТСР) и употребление психоактивных веществ. и расстройства зависимости. Для многих из этих условий доказательства их использования неубедительны. В связи с увеличением использования не по прямому назначению и высокими затратами важно оценить доказательства их экстренного использования при этих медицинских и психиатрических состояниях.[2][3][4][5]
и расстройства зависимости. Для многих из этих условий доказательства их использования неубедительны. В связи с увеличением использования не по прямому назначению и высокими затратами важно оценить доказательства их экстренного использования при этих медицинских и психиатрических состояниях.[2][3][4][5]
Механизм действия
В антипсихотических препаратах первого поколения механизмом действия является постсинаптическая блокада дофаминовых рецепторов D2 в мезолимбической системе центральной нервной системы (ЦНС). Имеющиеся данные свидетельствуют о сильном антагонизме D2-рецепторов как в стриарной, так и в кортикальной областях, о более высокой связи между связыванием D2-рецепторов и их активностью, а также о постоянном требовании 65% занятости D2-рецепторов для антипсихотической эффективности в исследованиях функциональной визуализации. Неспецифическая локализация связывания дофамина в центральной нервной системе (ЦНС) согласуется с риском двигательных расстройств (болезнь Паркинсона) и пролактинемии. [6][7][8]
[6][7][8]
Нейролептики второго поколения отличаются от препаратов первого поколения временной оккупацией рецепторов D2 с последующей быстрой диссоциацией, обеспечивающей нормальную нейротрансмиссию дофамина. Они также обладают быстрой диссоциацией D2, антагонистическими свойствами в отношении рецептора 5HT2A и агонизмом в отношении 5HT1A. Антипсихотики второго поколения имеют меньше побочных эффектов и обычно считаются безопасными для взрослых и пожилых людей. Эти различия объясняют нормальный уровень пролактина, уменьшение когнитивного дефицита и исключение экстрапирамидных симптомов [9].]
Введение
Большинство антипсихотических препаратов первого поколения доступны в пероральных формах. Некоторые из них также доступны в инъекционных формах для внутримышечного введения, которые полезны при лечении психотического возбуждения. Клиницисты иногда используют внутривенные препараты галоперидола и дроперидола для лечения психоза, возбуждения или бреда в условиях неотложной медицинской помощи. Пролонгированные деканоатные препараты галоперидола и флуфеназина вводятся внутримышечно один-два раза в месяц, что полезно для несоблюдающих режим пациентов при ежедневном пероральном приеме.
Пролонгированные деканоатные препараты галоперидола и флуфеназина вводятся внутримышечно один-два раза в месяц, что полезно для несоблюдающих режим пациентов при ежедневном пероральном приеме.
Нейролептики второго поколения доступны в пероральной форме. Кроме того, арипипразол доступен в виде внутримышечных инъекций (с немедленным высвобождением) для использования в острых случаях, а оланзапин, рисперидон, палиперидон и арипипразол доступны в форме инъекционных препаратов длительного действия для использования у пациентов, не склонных к соблюдению режима лечения. Инъекционная форма предназначена для использования пожилыми и несоблюдающими режим пациентами, поэтому стабильная доза антипсихотика доступна без каких-либо эффектов отмены [10].
Антипсихотические препараты первого поколения или типичные нейролептики бывают либо сильнодействующими, либо слабодействующими, в зависимости от количества препарата, необходимого для сведения к минимуму симптомов у пациента. Конкретное дозирование отдельных агентов не будет рассматриваться в этой обзорной статье класса.
Побочные эффекты
Помимо своей активности в отношении антагонистов D2, нейролептики первого поколения оказывают значительное влияние на 5-HT2A, альфа-1, гистаминовые и мускариновые рецепторы, что соответствует их профилям побочных эффектов. Эти фармакологические различия являются основой для классификации нейролептиков первого поколения как препаратов с высокой или низкой активностью.
Высокоэффективные нейролептики первого поколения, такие как флуфеназин, трифлуоперазин, галоперидол, локсапин, пимозид, перфеназин и тиотиксен, назначают в дозах от одного до десятков миллиграммов. Они проявляют низкую активность в отношении гистаминовых и мускариновых рецепторов. Они связаны с увеличением веса, седативным эффектом или антихолинергической активностью. Они имеют высокий риск экстрапирамидных побочных эффектов (дистония, брадикинезия, ригидность, тремор, злокачественный нейролептический синдром и поздняя дискинезия из-за гиперчувствительности дофаминовых рецепторов и гиперпролактинемии). 0005
0005
Слабодействующие нейролептики первого поколения, такие как хлорпромазин и тиоридазин, дозируются сотнями миллиграммов и обладают высокой гистаминовой и мускариновой активностью с соответствующей повышенной распространенностью головокружения, седативного эффекта и антихолинергических эффектов (сухость во рту, задержка мочи, запор), но несут меньший риск экстрапирамидных побочных эффектов.
Из-за меньшего количества экстрапирамидных и антихолинергических эффектов нейролептики второго поколения являются препаратами первой линии для лечения психотических расстройств (например, шизофрении). Антипсихотики второго поколения коррелируют с увеличением массы тела, сахарным диабетом 2 типа, метаболическим синдромом, утомляемостью/сонливостью, седативным эффектом и удлинением интервала QTc. Среди нейролептиков второго поколения клозапин наиболее эффективен в уменьшении психотических симптомов и суицидальных наклонностей. Использование клозапина в основном для резистентной к лечению шизофрении. Однако из-за значительного неблагоприятного побочного эффекта агранулоцитоза клозапин зарезервирован для тяжелых случаев психотических расстройств после того, как у пациента был недостаточный ответ на два адекватных испытания других антипсихотических препаратов.
Однако из-за значительного неблагоприятного побочного эффекта агранулоцитоза клозапин зарезервирован для тяжелых случаев психотических расстройств после того, как у пациента был недостаточный ответ на два адекватных испытания других антипсихотических препаратов.
Противопоказания
Из-за широкого спектра побочных эффектов нейролептические препараты могут вызывать или усугублять некоторые состояния. Они противопоказаны пациентам с поражением печени, ишемической болезнью сердца, цереброваскулярными заболеваниями, паркинсонизмом, депрессией костного мозга (например, клозапин), тяжелой гипотензией или гипертонией, комой или тяжелыми депрессивными состояниями. Их следует использовать с осторожностью у людей с судорожными расстройствами, сахарным диабетом, глаукомой, гипертрофией предстательной железы, язвенной болезнью и хроническими респираторными заболеваниями.[15]
Мониторинг
Нейролептики первого поколения (типичные) подходят для терапевтического лекарственного мониторинга в первую очередь для контроля соблюдения и во избежание экстрапирамидных реакций путем поддержания хронического воздействия на минимально адекватных уровнях в крови. Для клозапина безопасность препарата в отношении агранулоцитоза является еще одной причиной для использования терапевтического лекарственного мониторинга.
Для клозапина безопасность препарата в отношении агранулоцитоза является еще одной причиной для использования терапевтического лекарственного мониторинга.
При использовании нейролептиков второго поколения (рисперидон, оланзапин, кветиапин, зипразидон и арипипразол) целесообразность контроля уровня препарата является спорной. Позитронно-эмиссионная томография (ПЭТ) позволяет измерить занятость дофаминовых рецепторов D2 и показывает, что занятость рецепторов лучше взаимодействует с концентрациями в плазме, чем с дозами нейролептиков. Существует последовательное требование 65% занятости рецептора D2 для антипсихотической эффективности в исследованиях функциональной визуализации. Что касается уровней в плазме, связанных с терапевтическими эффектами, установлены идеальные концентрации для клозапина (от 350 нг/мл до 600 нг/мл), рисперидона (от 20 нг/мл до 60 нг/мл) и оланзапина (от 20 нг/мл до 80 нг). /мл), но не для других нейролептиков второго поколения. В заключение, появляется все больше данных о том, что лекарственный мониторинг может повысить эффективность и безопасность пациентов, получающих новые антипсихотические препараты, особенно когда пациенты не реагируют или у них развиваются побочные эффекты при применении терапевтических доз.
Токсичность
Изолированная передозировка нейролептиков редко приводит к летальному исходу. Токсичность возникает в результате блокады некоторых или всех следующих рецепторов: дофаминовых (экстрапирамидные симптомы), альфа-1 (ортостатическая гипотензия, рефлекторная тахикардия), мускариновых (антихолинергические симптомы) и гистаминовых (седативное действие) [16].
К экстрапирамидным симптомам относятся острая дистония (высовывание языка, гримаса лица, тризм и окулогирный криз) и акатизия (чувство внутреннего беспокойства). Антихолинергические эффекты включают тахикардию, сухость слизистых оболочек, сухость кожи, ослабление кишечных шумов и делирий. С этими симптомами можно справиться с помощью дифенгидрамина от 25 мг до 50 мг в/в/в/м или бензтропина от 1 мг до 2 мг в/в/в/м. Изменения ЭКГ, такие как синусовая тахикардия и удлинение интервала QT, могут быть результатом нейролептической токсичности. При удлинении интервала QTc более чем на 500 мс показано лечение магнием от 2 до 4 г внутривенно в течение 10 минут.
Наиболее опасным для жизни неотложным состоянием, связанным с применением нейролептиков, является злокачественный нейролептический синдром.[17][18] Этот синдром может возникнуть от однократной дозы, увеличения дозы или той же дозы. Это в основном связано с антипсихотическими препаратами первого поколения. Тем не менее, это также может происходить в меньшей степени при приеме нейролептиков второго поколения, противорвотных средств (метоклопрамид, прометазин) и при отмене противопаркинсонических препаратов. Симптомы обычно развиваются в течение 1-3 дней, уровень смертности составляет от 5% до 20%, и большинство смертей происходит из-за осложнений, связанных с мышечной ригидностью. Клинические характеристики злокачественного нейролептического синдрома включают тетраду измененного психического состояния, мышечную ригидность, гипертермию и вегетативную нестабильность. Лечение включает остановку возбудителя, поддерживающую терапию с реанимацией жидкости и меры по охлаждению и направленную медикаментозную терапию дантроленом (релаксантом скелетных мышц) в дозе от 0,25 мг/кг до 2 мг/кг внутривенно каждые 6-12 часов с максимальной дозой 10 мг/кг. кг/день или бромокриптин (агонист допамина) по 2,5 мг перорально каждые 6-8 часов, максимальная доза 40 мг/день.
кг/день или бромокриптин (агонист допамина) по 2,5 мг перорально каждые 6-8 часов, максимальная доза 40 мг/день.
Улучшение результатов медицинского персонала
Нейролептические препараты полезны для лечения поведенческих расстройств. Новое поколение безопаснее, но они по-прежнему могут вызывать побочные эффекты, включая увеличение веса, гиперлипидемию и метаболический синдром. Все члены многопрофильной медицинской бригады должны поощрять пациента к здоровому питанию, регулярным физическим упражнениям и воздержанию от курения. Необходимо частое измерение массы тела, ЭКГ и липидов. Из-за болезни и побочных эффектов приверженность лечению невысока.[19]] И пациент должен быть информирован о важности соблюдения и побочных эффектах, с которыми можно столкнуться. Лечащие врачи должны тщательно изучить случай каждого пациента, чтобы решить, принесет ли им пользу терапия нейролептическими препаратами. Медсестры должны консультировать по дозировке и возможным нежелательным явлениям, которые также могут быть подкреплены фармацевтом. Фармацевты также должны изучить медицинскую карту пациента, чтобы определить возможность каких-либо взаимодействий между лекарствами, и сообщить о любых возможных проблемах врачу, назначающему лекарство. Этот межпрофессиональный подход приведет к увеличению терапевтического эффекта с меньшим потенциалом побочных эффектов [уровень 5]
Фармацевты также должны изучить медицинскую карту пациента, чтобы определить возможность каких-либо взаимодействий между лекарствами, и сообщить о любых возможных проблемах врачу, назначающему лекарство. Этот межпрофессиональный подход приведет к увеличению терапевтического эффекта с меньшим потенциалом побочных эффектов [уровень 5]
При назначении препаратов высокого риска пациенту следует всегда внимательно следить за психиатром и постоянно привлекать терапевтов для выявления любых признаков серьезных побочных эффектов (агранулоцитоз, метаболический синдром, экстрапирамидный синдром, удлинение интервала QT).
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Каталожные номера
- 1.
Куссотто С., Кларк Г., Динан Т.Г., Крайан Дж.Ф. Психотропы и микробиом: Тайная комната…. Психофармакология (Берл). 2019 май; 236(5):1411-1432.
 [Бесплатная статья PMC: PMC6598948] [PubMed: 30806744]
[Бесплатная статья PMC: PMC6598948] [PubMed: 30806744]- 2.
Das B, Rawat VS, Ramasubbu SK, Kumar B. Частота, характеристики и характер факторов риска, связанных с использованием препаратов, удлиняющих интервал QT, и связанных с ними Лекарственные взаимодействия в когорте психиатрических пациентов. Терапия. 2019Декабрь; 74 (6): 599-609. [PubMed: 31053339]
- 3.
Pandey S, Dash D. Прогресс в фармакологическом и хирургическом лечении синдрома Туретта и других хронических тиковых расстройств. Невролог. 2019 май; 24(3):93-108. [PubMed: 31045720]
- 4.
Джексон А., Сеневиратне У. Изменения ЭЭГ у пациентов, получающих антипсихотическую терапию: систематический обзор. Эпилепсия Поведение. 2019 июнь;95:1-9. [PubMed: 30999157]
- 5.
Велайос Баеза А., Добсон-Стоун С., Рампольди Л., Бадер Б., Уокер Р.Х., Данек А., Монако А.П. Хорея-акантоцитоз. В: Адам М.П., Мирза Г.М., Пагон Р.А., Уоллес С.
 Е., Бин Л.Дж.Х., Грипп К.В., Амемия А., редакторы. GeneReviews ® [Интернет]. Вашингтонский университет, Сиэтл; Сиэтл (Вашингтон): 14 июня 2002 г. [PubMed: 20301561]
Е., Бин Л.Дж.Х., Грипп К.В., Амемия А., редакторы. GeneReviews ® [Интернет]. Вашингтонский университет, Сиэтл; Сиэтл (Вашингтон): 14 июня 2002 г. [PubMed: 20301561]- 6.
Kaser S, Winhofer-Stöckl Y, Kazemi-Shirazi L, Hofer SE, Brath H, Sourij H, Vila G, Abrahamian H , Riedl M, Weitgasser R, Resl M, Clodi M, Luger A. [Другие специфические типы диабета и экзокринной недостаточности поджелудочной железы (обновление 2019 г.)]. Вена Клин Wochenschr. 2019 Май; 131 (Приложение 1): 16-26. [PubMed: 30980164]
- 7.
Шульц Дж. Л., Камхольц Дж. А., Нопулос П. С., Киллоран А. Сравнение рисперидона и оланзапина с тетрабеназином для лечения хореи при болезни Хантингтона: анализ из базы данных Enroll-HD. Mov Disord Clin Pract. 20196 февраля (2): 132-138. [Бесплатная статья PMC: PMC6384174] [PubMed: 30838312]
- 8.
Javaheri KR, McLennan JD. Приверженность мониторингу побочных эффектов антипсихотических препаратов среди направленной выборки детей с умственной отсталостью.
 J Child Adolesc Psychopharmacol. 2019 апр; 29(3):235-240. [PubMed: 30810348]
J Child Adolesc Psychopharmacol. 2019 апр; 29(3):235-240. [PubMed: 30810348]- 9.
Бушра М., Нагалли С. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 4 июля 2022 г. Токсичность нейролептических агентов. [В паблике: 32119495]
- 10.
Cusimano J, VandenBerg A. Инъекционные нейролептики длительного действия и их использование в лечении по решению суда: перекрестный обзор мнений психиатрических фармацевтов. Клиника психического здоровья. 2020 янв;10(1):18-24. [Бесплатная статья PMC: PMC6956974] [PubMed: 31942274]
- 11.
Котлинска-Лемешек А., Клепстад П., Хауген Д.Ф. Клинически значимые лекарственные взаимодействия с участием лекарств, используемых для контроля симптомов у пациентов с прогрессирующим злокачественным заболеванием: систематический обзор. J Управление симптомами боли. 2019Май;57(5):989-998.e1. [PubMed: 30776538]
- 12.
von Malortie S, Cronqvist E, Ringbäck G, Flyckt L, Bodlund K, Msghina M, Rosenberg D, Davidson T.
 [Новые национальные рекомендации по лечению шизофрении в Швеции] . Лакартинген. 28 января 2019 г.; 116 [PubMed: 30694520]
[Новые национальные рекомендации по лечению шизофрении в Швеции] . Лакартинген. 28 января 2019 г.; 116 [PubMed: 30694520]- 13.
Taylor DM, Velaga S, Werneke U. Снижение стигматизации инъекционных нейролептиков длительного действия — текущие концепции и будущие разработки. Норд Дж. Психиатрия. 2018 сен;72(sup1):S36-S39. [PubMed: 30688170]
- 14.
Shad MU, Felzien E, Roy K, Sethi S. Как выявить отсутствие ответа на клозапин и справиться с ним? Азиатский J Психиатр. 2019 окт;45:50-52. [PubMed: 31494348]
- 15.
Сидор М.М., МакКуин Г.М. Новые сведения об использовании антидепрессантов при биполярной депрессии. Curr Psychiatry Rep. 2012 Dec;14(6):696-704. [PubMed: 23065437]
- 16.
Корен Г., Нахмани А. Лекарства, которые могут убить малыша одной таблеткой или чайной ложкой: обновленный список 2018 года. Клин по расследованию наркотиков. 201939 февраля (2): 217-220. [PubMed: 30443871]
- 17.

Хьюз Р.Л. Фатальная комбинация митрагинина и кветиапина — клинический случай с обсуждением потенциального взаимодействия лекарственных растений с лекарствами. Судебно-медицинская экспертиза Патол. 2019 март; 15(1):110-113. [PubMed: 30498933]
- 18.
Ware MR, Feller DB, Hall KL. Злокачественный нейролептический синдром: диагностика и лечение. Prim Care Companion Расстройство ЦНС. 2018 04 января; 20 (1) [PubMed: 29325237]
- 19.
Лимандри Б.Дж. Инъекционные антипсихотические препараты длительного действия: почему они не используются так часто, как пероральные препараты? J Psychosoc Nurs Ment Health Serv. 2019 01 марта; 57 (3): 7-10. [PubMed: 30835795]
Новый антипсихотик, вызывающий меньшее увеличение веса, получил одобрение FDA
Lybalvi (оланзапин и самидорфан) может изменить правила игры для пациентов, которые не решаются принимать лекарства из-за увеличения веса, связанного с большинством нейролептиков.
Кристина Фогт
Everyday Health Archive Проверено фактами
Большинство антипсихотических препаратов связаны с увеличением веса, при этом изменения веса варьируются от незначительных до значительных.
iStock (2)Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) объявило об одобрении атипичного антипсихотического препарата Либалви (оланзапин и самидорфан) для приема один раз в сутки для лечения взрослых с шизофренией и взрослых с биполярным расстройством I типа.
По данным производителя Alkermes, комбинация оланзапина и самидорфана вызывает значительно меньшее увеличение веса, чем традиционная зипрекса (оланзапин), один из наиболее широко назначаемых антипсихотических препаратов для лечения шизофрении и биполярного расстройства I типа.
«Прибавка в весе оланзапина ограничила его использование у пациентов из-за нежелания медицинских работников назначать его и в результате прекращения приема препарата пациентами. — говорит Рене С. Кан, доктор медицинских наук, профессор и заведующий кафедрой психиатрии и системы психического здоровья в Медицинской школе Икана на горе Синай в Нью-Йорке. Доктор Кан был одним из исследователей, изучавших действие либальви в ходе клинических испытаний.
— говорит Рене С. Кан, доктор медицинских наук, профессор и заведующий кафедрой психиатрии и системы психического здоровья в Медицинской школе Икана на горе Синай в Нью-Йорке. Доктор Кан был одним из исследователей, изучавших действие либальви в ходе клинических испытаний.
«Lybalvi сочетает в себе эффективность оланзапина с ограниченным увеличением веса и, таким образом, представляет собой важную альтернативу монотерапии оланзапином», — добавляет Кан.
СВЯЗАННЫЕ: Шизофрения: популярные мифы, реальные факты
Что такое Lybalvi? Безопасность, эффективность и побочные эффекты Новое одобрение основано на результатах исследований ENLIGHTEN-1 и ENLIGHTEN-2. В журнале «ПРОСВЕЩАЙ-1», вышедшем в мартовско-апрельском номере 9-го0255 Journal of Clinical Psychiatry , у взрослых с обострением (или обострением) шизофрении, которые завершили четырехнедельный курс лечения Lybalvi, наблюдались значительные улучшения по сравнению с теми, кто получал плацебо.
В ENLIGHTEN-2, исследовании фазы 3, опубликованном в августе 2020 года в Американском журнале психиатрии , исследователи оценили влияние либальви на увеличение веса по сравнению с одним только оланзапином. В течение 24 недель исследователи обнаружили, что Либальви имел аналогичную эффективность, вызывая значительно меньшее увеличение веса и меньшее увеличение размера талии по сравнению с одним оланзапином.
Lybalvi, принимаемый внутрь, хорошо переносится в обоих исследованиях. Согласно веб-сайту Lybalvi, наиболее распространенными побочными эффектами у взрослых с шизофренией были увеличение веса, сонливость, сухость во рту и головная боль.
У взрослых с биполярным расстройством I типичные побочные эффекты при использовании Либалви включали запор, слабость, сухость во рту, головокружение и повышенный аппетит. У взрослых с биполярным расстройством I типа, которые принимали Либальви вместе с литием или вальпроатом, побочные эффекты включали сухость во рту, боль в спине, проблемы с памятью и речью, увеличение веса и головокружение. Lybalvi не следует использовать людям, принимающим опиоиды или переживающим острую опиоидную абстиненцию. 9Ожидается, что 0005
Lybalvi не следует использовать людям, принимающим опиоиды или переживающим острую опиоидную абстиненцию. 9Ожидается, что 0005
Lybalvi будет доступен для пациентов в конце 2021 года, говорится в пресс-релизе Алкермеса.
СВЯЗАННЫЕ: Как сохранить крепкие отношения после диагноза шизофрения
Увеличение веса: распространенный побочный эффект антипсихотических препаратов оланзапин играет ключевую роль в лечении таких состояний, как шизофрения, но Кан упомянул, что они часто сопровождаются значительными побочными эффектами, такими как увеличение веса. Обзор 307 исследований, в которых оценивалось изменение веса при лечении нейролептиками, опубликованный в PLOS ONE , показали, что большинство антипсихотических препаратов связаны с некоторой степенью увеличения веса при длительном применении. Исследователи написали, что количество прибавки в весе, вызванное каждым препаратом, варьировалось от легкой до тяжелой. Прибавка в весе, связанная с приемом антипсихотических препаратов, может играть роль в различных проблемах, начиная от ухудшения качества жизни и заканчивая повышенным риском сердечно-сосудистых заболеваний и смерти. Согласно статье, опубликованной в августе 2017 года в журнале 9, существует также большая вероятность того, что пациенты, которым прописаны эти лекарства, могут не придерживаться их.0255 Непсихиатрические заболевания и лечение .
Согласно статье, опубликованной в августе 2017 года в журнале 9, существует также большая вероятность того, что пациенты, которым прописаны эти лекарства, могут не придерживаться их.0255 Непсихиатрические заболевания и лечение .
Авторы статьи за август 2017 г. написали, что риск увеличения веса «кажется самым высоким при приеме оланзапина и клозапина [еще один антипсихотический препарат, который можно использовать для лечения людей с шизофренией]» и, как правило, происходит вскоре после начала антипсихотической терапии. и продолжать со временем. Стратегии борьбы с увеличением веса, такие как диетическое консультирование, программы упражнений, а также когнитивные и поведенческие вмешательства, по-видимому, имеют «умеренные эффекты», заявили авторы, добавив, что, хотя изменение лекарства является вариантом, это может привести к рецидиву болезни. .
СВЯЗАННЫЕ: Признаки и симптомы шизофрении
Подписываясь, вы соглашаетесь с Условиями использования и Политикой конфиденциальности.
Что такое антациды? Использование, предупреждения, побочные эффекты и прочее
При периодической изжоге, расстройстве желудка или кислотном рефлюксе антациды могут помочь справиться с симптомами боли и дискомфорта, нейтрализуя желудочную кислоту.
Автор Frieda Wiley, PharmD, RPhЧто такое цефалоспорины? Использование, предупреждения, побочные эффекты и многое другое
Цефалоспорины — это класс антибиотиков, используемых для лечения широкого спектра бактериальных инфекций, включая ушные инфекции, пневмонию, менингит и гонорею… Что такое сульфаниламиды? Использование, предупреждения, побочные эффекты и прочее
Сульфаниламиды — это группа препаратов, используемых для лечения бактериальных инфекций, инфекций мочевыводящих путей (ИМП) и других заболеваний.
Джули Линн МарксЧто такое мочегонное средство? Использование, предупреждения, побочные эффекты и многое другое
Мочегонное средство, тип препарата, также известный как «водяные пилюли», помогает выводить из организма лишнюю воду и снижает кровяное давление.
Что такое ингибиторы ЦОГ-2?
Ингибиторы ЦОГ-2 — это тип нестероидных противовоспалительных препаратов (НПВП), которые лечат воспалительную боль.
Эрин Арчер Келсер, RNЧто такое ингибиторы ароматазы?
Ингибиторы ароматазы представляют собой класс препаратов, снижающих выработку эстрогена в организме.
Эрин Арчер Келсер, RNЧто такое седативные средства?
Седативные средства — это категория препаратов, замедляющих активность мозга. Седативные средства, также известные как транквилизаторы или депрессанты, обладают успокаивающим эффектом, а также могут вызывать…
Эрин Арчер Келсер, RNЧто такое блокаторы кальциевых каналов?
Блокаторы кальциевых каналов обычно назначают при высоком кровяном давлении.
