Детская шизофрения, лечение, запись на прием в Нижнем Новгороде
В последние годы отмечается рост тяжелой психической патологии детского возраста, в том числе и такого неблагоприятного с прогностической точки зрения заболевания, как детская шизофрения.
Согласно статистическим данным, в 2010 году шизофрения была диагностирована у 1 % детей, страдающих психическими заболеваниями. В настоящее время этот показатель составляет уже 3 %. Причём если раньше данный диагноз мог быть поставлен на усмотрение врача, то на сегодняшний день существуют чёткие диагностические критерии шизофрении, которые не позволяют выставить окончательный диагноз до формирования развёрнутой клинической картины заболевания. Как правило, на это уходят годы.
Причины заболевания
На сегодняшний день причины развития шизофрении точно не установлены.
Считается, что в основе заболевания лежит нарушение обмена нейромедиаторов, в частности – дофамина, под влиянием которого происходит ускорение передачи нервных импульсов в головном мозге.
Наиболее современной является аутоиммунная теория развития заболевания.
В ряде случаев имеет место наследственная предрасположенность. Причём наиболее часто заболевание передаётся через поколение ребёнку противоположного пола (например, от бабушки внуку).
Кроме того, выделяют факторы, которые могут запустить шизофренический процесс или усугубить его течение. К ним относятся неблагоприятные влияния на плод во время беременности и родов у матери (курение, алкоголизация, употребление наркотических средств, интоксикация различными растворителями, прием высокотоксичных лекарственных средств, воздействие радиации, хронические инфекции, стресс и т.д.). Доказано, что шизофрения с большей вероятностью развивается у детей с ишемическими поражениями головного мозга. Наибольшую опасность с точки зрения риска развития шизофренического процесса представляет гипоксия корковых отделов правого полушария головного мозга, височной извилины, префронтальной зоны коры, миндалевидного тела и таламуса.
Признаки детской шизофрении
Детская шизофрения является тяжелым расстройством психики. Это хроническое неуклонно прогрессирующее заболевание с нарастающей психотической симптоматикой. Прогноз при детской шизофрении значительно хуже, чем при взрослой.
Классическими проявлениями детской шизофрении (признаками шизофрении) являются: нарушение мышления, критические нарушения поведения, снижение эмоциональности с последующим присоединением галлюцинаторной, бредовой, реже – кататонической симптоматики.
Симптомы детской шизофрении.
Для детской шизофрении характерен выраженный полиморфизм клинических проявлений. Наличие и степень выраженности тех или иных симптомов зависят от формы заболевания.
Простая шизофрения. Данная форма заболевания может проявиться в любом возрасте, включая период новорождённости и ранний детский возраст. Для этой формы характерна выраженная негативная симптоматика (апатия, абулия, аутизм, ангедония) при отсутствии продуктивной симптоматики (бред, галлюцинации).
Гебефреническая шизофрения – наиболее тяжелая, прогностически неблагоприятная форма заболевания. Проявляется возбуждением, агрессией, перепадами настроения и резким негативизмом. Дети, страдающие данной формой шизофрении, не поддаются обучению и воспитанию. Первые клинически значимые признаки заболевания чаще появляются в возрасте 10-14 лет.
Кататоническая шизофрения. Наиболее злокачественная форма детской шизофрении, характеризующаяся нарушениями мышечного тонуса по типу кататонического возбуждения или ступора.
Параноидная шизофренияхарактеризуется выраженной бредовой и галлюцинаторной симптоматикой. Чаще данная форма шизофрении возникает в подростковом возрасте.
Детская шизофрения. Симптомы полиморфны. Развивается в раннем детском возрасте. Часто диагностируется у детей с атипичными формами детского аутизма.
Для постановки диагноза шизофрении у детей в большинстве случаев требуется обследование в условиях психиатрического стационара. Всем детям с подозрением на шизофрению требуется проведение психологического обследования, направленного на выявление изменений в эмоционально-волевой сфере ребенка.
Лечение детской шизофрении
Лечение детской шизофрении у психиатра требуется в обязательном порядке. Без лечения шизофренический процесс быстро нарастает и приводит к полной бытовой и социальной дезадаптации ребенка.
К сожалению, полностью вылечить шизофрению невозможно. Лечение направлено на купирование патологической симптоматики и максимальное увеличение продолжительности ремиссий.
Основной задачей врача-психиатра является подбор адекватной поддерживающей терапии, которая будет препятствовать возникновению обострений при детской шизофрении.
Лечение каждого обострения с психотической симптоматикой требует госпитализации в стационар, так как только в стационарных условиях, под контролем врачей, можно купировать острую симптоматику и подобрать эффективную поддерживающую терапию.
При простой форме заболевания в ряде случаев можно добиться стойкой, даже пожизненной ремиссии, но только благодаря регулярному приёму поддерживающей терапии. При её отмене в 100 % случаев возникает рецидив.
Лечение детской и подростковой шизофрении в Нижнем Новгороде
Лечение детской шизофрении в Нижнем Новгороде проводится в Центре детской неврологии и психиатрии ТОНУС ЛАЙФ.
Вы можете записаться на консультацию к детскому психиатру по телефону 8 (831) 411-11-31
ФГБНУ НЦПЗ. ‹‹Ранняя детская шизофрения (статика и динамика)››
У всех 42 больных злокачественной непрерывной шизофренией вслед за развернутыми развивались конечные состояния. Во всех наблюдениях процесс протекал катастрофически. Весь период от начальных признаков болезни (его манифестация, развернутое состояние) вплоть до формирования конечного состояния продолжался от 6 мес до 2—3 лет. У всех больных по прошествии указанного времени, независимо от преморбидных особенностей, развивался олигофреноподобный дефект.
У 16 детей с регрессивными проявлениями в манифестном и развернутом периодах конечное состояние устанавливалось спустя 6—36 мес от начала заболевания (первый тип). Манифестация болезни и развернутый ее период у этих больных в среднем приходились на 2-й и 3-й годы жизни ребенка. После формирования конечного состояния (между 2—5 годами) наступала относительная стабилизация болезни. Клинику их состояний определяли расстройства контактов с родными и окружающими, бедность аффективных реакций, утрата речи и навыков, регрессивного типа движения, тяжелый псевдоолигофренический дефект. На протяжении следующих лет наблюдалось однообразное состояние с поведением регрессивного типа. Только внешний облик ребенка, особенно лицо,» длительно сохраняли «отрешенно интеллектуальное» выражение, которое исчезало к 6—8 годам. Дети нуждались в уходе и надзоре. В привычной домашней обстановке они почти не обращали внимания на окружающих, не откликались на свое имя, их не удавалось вовлечь в игру или другие занятия.
Обычно они знали распорядок дня, при подаче пищи стремились к столу. Ели неряшливо. Аппетит у одних был извращен, у других — повышен. В периоды стабилизации болезни сон был достаточен. Одни пассивно подчинялись, другие нередко противились смене привычного им ритма жизни.
Таким монотонным состояние у них оставалось на протяжении ряда лет.
После второго возрастного криза, который протекал по срокам позднее, чем в норме, т. е. между 8 и 9 годами, в некоторых случаях намечалось незначительное улучшение. У одних больных появлялась эхолалическая, подражательная речь, у других — способность напевать мотивы песен или воспроизводить слова песен, стихов, а коммуникативность речи так и не восстанавливалась. У некоторых больных на этом этапе возникало кататоноподобное возбуждение: моторное возбуждение с импульсивностью, вычурностью движений, амбивалентностью и негативизмом или состояния страха, безотчетной тревоги, стертых колебаний, активности: то вялость, пассивность, акинезия, то оживление агрессивных влечений, примитивной игры и регрессивных стереотипии. В такие периоды ухудшения больные дети и поступали в отделения для лиц с хроническими поражениями центральной нервной системы.
е. между 8 и 9 годами, в некоторых случаях намечалось незначительное улучшение. У одних больных появлялась эхолалическая, подражательная речь, у других — способность напевать мотивы песен или воспроизводить слова песен, стихов, а коммуникативность речи так и не восстанавливалась. У некоторых больных на этом этапе возникало кататоноподобное возбуждение: моторное возбуждение с импульсивностью, вычурностью движений, амбивалентностью и негативизмом или состояния страха, безотчетной тревоги, стертых колебаний, активности: то вялость, пассивность, акинезия, то оживление агрессивных влечений, примитивной игры и регрессивных стереотипии. В такие периоды ухудшения больные дети и поступали в отделения для лиц с хроническими поражениями центральной нервной системы.
Рассмотренный тип конечных состояний обнаружен у 16 детей: из них у 14 отсутствовала речь, у 2 сохранялись отдельные слова, которые не использовались для общения.
Второй тип конечного состояния формировался у 11 больных. К расстройствам регрессивного типа в развернутом периоде у них присоединялись кататоно-подобные расстройства в форме возбуждения и акинезии. На протяжении нескольких лет между первым и вторым кризовыми периодами состояние в основном характеризовалось регрессивными формами поведения, кататоноподобным возбуждением и олигофреноподобным дефектом. Из-за выраженного возбуждения, которое временами достигало состояния хаотического возбуждения с агрессией, такие дети нуждались в надзоре и уходе в больничных условиях.
К расстройствам регрессивного типа в развернутом периоде у них присоединялись кататоно-подобные расстройства в форме возбуждения и акинезии. На протяжении нескольких лет между первым и вторым кризовыми периодами состояние в основном характеризовалось регрессивными формами поведения, кататоноподобным возбуждением и олигофреноподобным дефектом. Из-за выраженного возбуждения, которое временами достигало состояния хаотического возбуждения с агрессией, такие дети нуждались в надзоре и уходе в больничных условиях.
Лишь на отдаленных этапах развития болезни, спустя 3—5 лет от начала заболевания, моторное возбуждение у некоторых больных сменялось менее выраженными фазными колебаниями активности. Тогда у детей оживлялась игра пальцами рук и частями тела, которая отдаленно напоминала игру младенцев первых месяцев жизни. Усиливались лазание, ползание, прыжки.
Сходный с рассмотренным тип конечного состояния формировался и у больных в манифестном состоянии, у которых было особое тревожное настроение, а в развернутом состоянии — хаотическое немое кататоно-подобное возбуждение, парциальное кататоноподобное возбуждение с речевым возбуждением.
Третий тип конечных состояний возникал у 15 детей, больных шизофренией, манифестирующей страхом, антипатией к родным, тревогой. В развернутом периоде обнаруживались тревожное напряжение, галлюцинации и кататоноподобные расстройства. В конечном состоянии оставались резидуальное кататоноподобное возбуждение, страх, эпизодически возникали галлюцинации. У этих больных регресс моторики был нерезко выражен. У 12 детей обнаруживался лишь частичный мутизм, у 3 — не было речи. Дети многие годы оставались бездеятельными, негативистичными и напряженными. На отдельных этапах конечного состояния у них периодически возникали расстройства настроения фазного характера: стертая гипомания сменялась субдепрессией, которая протекала с аспонтанностью. Дети большую часть дня лежали в постели или в тихом углу комнаты, не меняя положения, закрыв лицо руками или укрывшись одеялом с головой. Временами они выражали недовольство, хныкали, кричали, визжали, возникало моторное беспокойство.
Таким образом, клинико-динамическое и катамнестическое изучение 300 больных шизофренией детей, заболевших до 5-летнего возраста, послужило основанием у 42 (14 %) определить непрерывную злокачественную шизофрению. Ее характеризуют острое или подострое начало, выраженная прогредиентность, становление конечных состояний. При этой форме течения шизофрении были изучены манифестный, развернутый и конечный этапы болезни; обнаружена взаимосвязь между структурой психопатологических расстройств, онтогенетическим уровнем больных, этапом и формой течения шизофренического процесса.
Ее характеризуют острое или подострое начало, выраженная прогредиентность, становление конечных состояний. При этой форме течения шизофрении были изучены манифестный, развернутый и конечный этапы болезни; обнаружена взаимосвязь между структурой психопатологических расстройств, онтогенетическим уровнем больных, этапом и формой течения шизофренического процесса.
Выделены три типа манифестных состояний (продолжительностью от 2 до 12 мес).
Регрессивный тип расстройств (у 16 детей, средний возраст начала заболевания 2 года 2 мес) определяли обеднение эмоциональных реакций, вялость побуждений, угасание присущей детям жизнерадостности, падение активности, отказ от игр, утрата приобретенных представлений, понятий, регресс речи, моторики, появление регрессивных стереотипии.
Под регрессом нами, как и другими авторами, понималась временная или окончательная утрата навыков с заменой их более примитивными. При этом картина не была идентична более раннему периоду развития, а формировалось состояние, мозаично изуродованное болезнью, не сравнимое с физиологически нормальными уровнями зрелости организма, в котором только отдельные формы деятельности имели отдаленное сходство с более ранними типами реагирования. При наличии проявлений регресса в клинической картине манифестного периода болезни бывает трудно доказать принадлежность таких случаев к шизофрении. Поэтому нами были разработаны дифференциально-диагностические критерии, помогающие отграничивать эти расстройства от близких им симптомов при других инфекционных, дегенеративных, наследственных заболеваниях центральной нервной системы.
При наличии проявлений регресса в клинической картине манифестного периода болезни бывает трудно доказать принадлежность таких случаев к шизофрении. Поэтому нами были разработаны дифференциально-диагностические критерии, помогающие отграничивать эти расстройства от близких им симптомов при других инфекционных, дегенеративных, наследственных заболеваниях центральной нервной системы.
На начальном этапе развития болезни, когда падала активность, а собственно явления регресса еще не были отчетливо выражены, болезнь напоминала адинамическую депрессию. С ней прежде всего и приходилось разграничивать разбираемые состояния Нередко только путем длительного наблюдения устанавливалось несоответствие между однообразным фоном настроения и все возрастающей утратой навыков. Когда же пропадала речь, видоизменялась моторика, становилось ясно, что указанные проявления регрессивного типа невозможно связать только с депрессией.
Однако и в начале шизофрении с проявлениями регресса отсутствовал ряд признаков, обычно свойственных шизофрении с аффективными расстройствами Настроение при адинамической депрессии у детей никогда не бывало таким однообразно монотонным: в течение суток оно видоизменялось за счет качества депрессии, вдруг возникали слезливость, мимолетные соматические жалобы. У детей с хорошим интеллектуальным развитием уже в 3 года возможны были идеи неполноценности. Состояния акинезии прерывались моторным беспокойством. Отсутствовали выраженные регрессивные проявления при утяжелении болезни. Все эти особенности состояния и помогали отграничивать депрессивные расстройства от начальных симптомов равнодушия и адинамики при регрессе.
У детей с хорошим интеллектуальным развитием уже в 3 года возможны были идеи неполноценности. Состояния акинезии прерывались моторным беспокойством. Отсутствовали выраженные регрессивные проявления при утяжелении болезни. Все эти особенности состояния и помогали отграничивать депрессивные расстройства от начальных симптомов равнодушия и адинамики при регрессе.
Еще труднее отличить анаклитическую депрессию от рассматриваемого типа начальных расстройств при регрессе. Анаклитическая депрессия, по Spitz (1946), возникала вследствие разлуки ребенка с матерью, в период между 6 и 12 мес жизни больного. В дифференцируемых наблюдениях регресс поведения формируется прежде всего вне связи с психогенией, обычно после года, хотя иногда наступает и раньше. В ряде случаев в дальнейшем к явлениям регресса присоединялись кататоноподобное возбуждение и аспонтанность. Эти не свойственные анаклитической депрессии расстройства помогали дифференциации явлений регресса и собственно депрессии.
Начальные расстройства при регрессивном типе манифестации шизофренического процесса отчасти напоминали и апатический симптомокомплекс при простой форме шизофрении. При шизофрении с проявлениями регресса утрата речи и регресс моторных навыков наступали в более быстрые сроки, что уже вскоре, спустя 2—3 мес снимало предположение о простой шизофрении, наступающей исподволь в значительно более длительные сроки (2—3 года).
При шизофрении с проявлениями регресса утрата речи и регресс моторных навыков наступали в более быстрые сроки, что уже вскоре, спустя 2—3 мес снимало предположение о простой шизофрении, наступающей исподволь в значительно более длительные сроки (2—3 года).
Анализируемое состояние с проявлениями регресса всегда приходилось отграничивать от распада и деменции при энцефалитах (инфекционных поствакцинальных), энзимопатических олигофрениях и других заболеваниях центральной нервной системы, что особенно трудно сделать на ранних этапах болезни. Как бы ни был тяжел распад при органическом поражении центральной нервной системы, реакция на окружающее у больных детей оставалась адекватной, хотя и в ограниченных пределах. У детей, больных шизофренией, проявления регресса сочетались с тусклой, часто извращенной либо полностью угашенной реакцией на окружающее Общение у них пропадало скорее не из-за регресса речи, моторики, а из-за отсутствия эмоционального отзвука на окружающее Особенно характерны при шизофрении с регрессом изменения речи, флюктуация речевых расстройств, неустойчивость темпа и тембра речи, а также появление в начале болезни примитивных форм речи при сохранности еще высокоорганизованных форм речи Характерны также изменения моторики в виде особых движений рук атетозоподобного характера, прыжков с отталкиванием кончиками пальцев от опоры.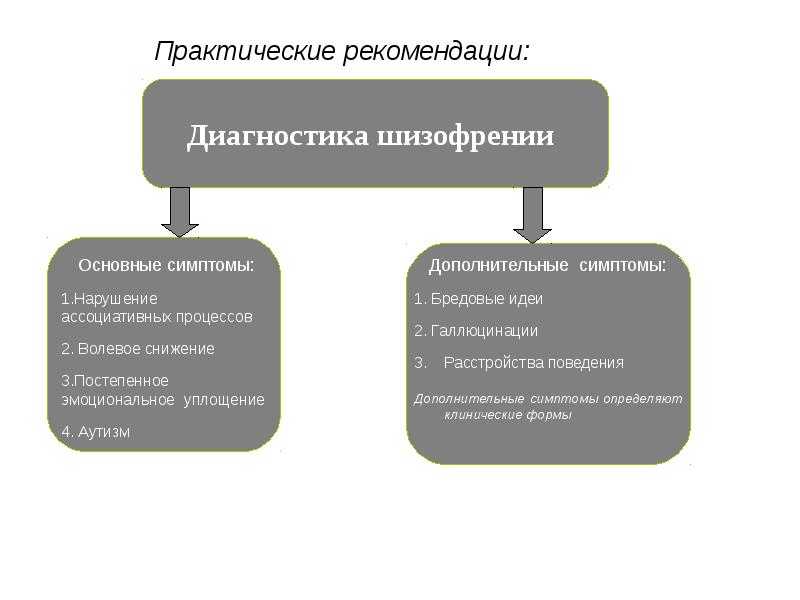 Имела значение и неравномерность регресса поведения с его диссоциацией в форме внешне резко измененного поведения при частично сохранившейся способности к более высоким формам поведения. У обследованных детей, больных шизофренией с регрессом, отсутствовали неврологические признаки повреждения центральной и периферической нервной системы, а также симптомы повреждения костной, кожной, мышечной и других тканей, а также не было депигментации, экссудативных расстройств, изменений глазного дна, ликвора, крови, характерных для других дегенеративных и энзимопатических процессов. Дополнительные факты для исключения органического поражения головного мозга давали ЭЭГ и рентгенограмма черепа Некоторое значение имел возраст ребенка в начале развития процессов этого типа. Шизофрения с проявлениями регресса возникала преимущественно до 3 лет, тогда как dementia infantillis Гейлера — чаще между 3 и 5 годами, фенилкетонурия — в первые месяцы, не позднее первого года жизни. Для дифференциального диагноза имели значение и клинико-генеалогические данные о семьях этих больных, в которых у родственников обнаруживались редкие психозы и в основном психопатические нарушения шизоидного круга.
Имела значение и неравномерность регресса поведения с его диссоциацией в форме внешне резко измененного поведения при частично сохранившейся способности к более высоким формам поведения. У обследованных детей, больных шизофренией с регрессом, отсутствовали неврологические признаки повреждения центральной и периферической нервной системы, а также симптомы повреждения костной, кожной, мышечной и других тканей, а также не было депигментации, экссудативных расстройств, изменений глазного дна, ликвора, крови, характерных для других дегенеративных и энзимопатических процессов. Дополнительные факты для исключения органического поражения головного мозга давали ЭЭГ и рентгенограмма черепа Некоторое значение имел возраст ребенка в начале развития процессов этого типа. Шизофрения с проявлениями регресса возникала преимущественно до 3 лет, тогда как dementia infantillis Гейлера — чаще между 3 и 5 годами, фенилкетонурия — в первые месяцы, не позднее первого года жизни. Для дифференциального диагноза имели значение и клинико-генеалогические данные о семьях этих больных, в которых у родственников обнаруживались редкие психозы и в основном психопатические нарушения шизоидного круга.
Остановимся на трудностях, встретившихся при разграничении проявлений регресса и кататонических расстройств в клинической картине детской шизофрении. У изученных детей регрессивные проявления могли быть как самостоятельными, так и сочетаться с любыми другими расстройствами (кататонические, аффективные, неврозоподобные). Когда проявления регресса сочетались с кататоническими расстройствами, в клинической картине появлялись черты, присущие последним. Они выражались в импульсивности, амбивалентности, негативизме, неустойчивости мышечного тонуса, в сменах возбуждения состояниями с акинезией. Если этих симптомов в статусе не было, а обнаруживались только регресс речи, моторики, навыков, состояние вряд ли можно определять как кататоническое. Отнесение только регрессивных проявлений к кататоническим нередко приводило к неправильной квалификации состояния с регрессивными проявлениями как острого кататонического и вело к неэффективному лечению массивными дозами нейролептиков, тогда как было необходимо применять лечение стимуляторами (гаммалон, аминалон), седативными средствами.
С каким типом психопатологических расстройств при шизофрении у взрослых соотносятся обнаруженные у детей, больных шизофренией, проявления регресса? «Лежит ли в их основе падение энергетического потенциала? Подобный тип нарушений отмечен при злокачественной юношеской шизофрении Р. А. Наджаровым (1965) и др. Или, как предполагают В. Kothe (1957) и А. Н. Чехова (1963) и др., эти состояния связаны с деструкцией. Сказать однозначно о проявлениях регресса трудно. Вероятнее всего, в их объяснении допустимы оба варианта. Тогда в первом случае проявления регресса обратимы, во втором — необратимы. Это и наблюдалось у наших пациентов в зависимости от формы течения шизофрении. К тому же следует подчеркнуть, что» феномены тяжелого регресса более всего характерны для «шизофрении, развивающейся у детей до 3-летнего возраста.
Второй тип манифестных расстройств при непрерывной злокачественной шизофрении отнесен к так называемому тревожному шизофреническому настроению (у 19 больных в среднем в возрасте 2 лет 9 мес). Его определяли неустойчивое настроение, тревога, взрывы ажитации, к которым у детей старше 3-летнего возраста присоединялись эпизоды гипногагических зрительных галлюцинаций и сенестопатических ощущений.
Его определяли неустойчивое настроение, тревога, взрывы ажитации, к которым у детей старше 3-летнего возраста присоединялись эпизоды гипногагических зрительных галлюцинаций и сенестопатических ощущений.
Третий тип характеризовали лабильный аффект, тревога, чувство антипатии к родным или отрицательное отношение к пище (у 7 больных в возрасте 5 лет 3 мес).
Разный возраст детей в период первого проявления перечисленных трех видов манифестных расстройств подтверждает, что они зависят не только от формы течения шизофрении, но и от возраста ребенка, в котором возникает болезнь. Таким образом, в формировании синдромов, манифестирующих при шизофрении у детей, большое место принадлежит возрастному патогенезу.
Вслед за манифестными состояниями у большинства больных в развернутом периоде болезни возникали гиперкинетические расстройства, проявления регресса, двигательное возбуждение кататоноподобного типа с регрессом и без него, с мутизмом или речевым возбуждением типа речевого напора; у детей старше 3-летнего возраста — кататоно-гебефренное, кататоноподобное в сочетании с отрывочными галлюцинациями, кататоническое возбуждение.
Для кататоноподобного возбуждения характерен неполный симптомокомплекс расстройств, присущих кататоническим синдромам при шизофрении у взрослых. Это выражалось в том, что отсутствовали явления оцепенения, восковая гибкость, не было отчетливых персевераций, наблюдались регрессивные симптомы, что затрудняло квалификацию перечисленных форм моторного возбуждения как кататонических.
Изученные типы моторного возбуждения отличались непроизвольностью появления, отсутствием связи движения с целенаправленностью, автоматизацией их, стереотипным повторением, невозможностью их перерыва по воле больного даже при воздействии извне, способностью к периодическому их затуханию в течение суток и возникновению без внешних причин. При наличии кататоноподобного возбуждения обнаруживается гипотония или сменяющийся мышечный тонус: от легкой гипертонии — к гипотонии с пассивной подчиняемостью; явления негативизма в форме активного устранения от любого воздействия с быстрым истощением сопротивления; манерность движений и поз с индивидуальной окрашенностью их у каждого больного, амбитендентность, незаконченность движений, обрывы их на полпути.
Кататоноподобное возбуждение сочеталось с частичным и полным мутизмом и регрессом речи. Отмечены также непостоянство в произношении одних и тех же звуков, неологизмы, контаминации, эхолалия, симптом Павлова (речь в ответ на шепот, разговор с самим собой в одиночестве и тишине, в ночное время), отставленные ответы, ответы после повторных вопросов, фонографизм Трамера, негативистические противоположные ответы. Все упомянутые расстройства речи, как и особенности моторики, моторного возбуждения, акинезии и т. д. давали основание предполагать их кататоноподобную природу. В пользу этого также говорило и усложнение кататоноподобного возбуждения с возрастом в виде присоединения состояний оцепенения, явлений восковой гибкости, симптомов воздушной подушки (возникновение в более раннем возрасте положения по типу «ежа»), а в более зрелом — эмбриональной позы, т. е. появления всего симптомокомплекса моторных и других расстройств, которые уже можно называть кататоническим.
Возрастной особенностью собственно кататонического возбуждения, наблюдавшегося у детей 5 лет и старше, была меньшая его выраженность, что находило отражение в большей податливости ребенка к воздействиям со стороны, краткости состояний оцепенения (часы, редко отдельные дни), отличии внешнего вида больных детей от вида взрослых больных с кататонией. Маленькие больные скорее напоминали детей, погруженных в «особую» деятельность. Их осанка, походка, движения, хотя внешне и без чёрт скованности, были манерными, обнаруживалась неравномерность темпа движений, их прерывистость, меняющийся мышечный тонус, угловатость наряду с пластичностью, а временами с грациозностью движений.
Маленькие больные скорее напоминали детей, погруженных в «особую» деятельность. Их осанка, походка, движения, хотя внешне и без чёрт скованности, были манерными, обнаруживалась неравномерность темпа движений, их прерывистость, меняющийся мышечный тонус, угловатость наряду с пластичностью, а временами с грациозностью движений.
Активный уход от прикосновений выражался в том, что ребенок сбрасывал с себя руки врача или матери, как вещь, и отбегал в сторону. Активный протест быстро истощался. Несмотря на множество движений без всякой надобности в состоянии возбуждения, от детей невозможно было добиться выполнения самого простого движения. На внешние раздражители не возникало аффективного резонанса, эмоциональных реакций. Персеверация обычно обнаруживалась после 3— 5 лет, хотя и до того большинство движений однообразно повторялось, но всегда в несколько видоизмененной форме, с разным по времени ритмом, отсутствовала клишеобразность. Эхопраксии возникали в основном после 5 лет. Явления мутизма сочетались с регрессом речи.
Кататоно-гебефренному возбуждению была свойственна прерывистость, выраженный игровой компонент, рифмования в речи, неологизмы, расторможение влечений, явное повышение настроения с оттенком беспричинной веселости, иногда частичное торможение речи, или регресс ее, что было ранее отмечено у подростков L. Langfeldt (1958) и Г. Н. Пивоваровой (1965).
Кататоноподобные состояния с галлюцинациями характеризовались кратковременностью, сочетанием с устрашающими сновидениями, страхом. Основными были состояния растерянности с истинными, преимущественно зрительными галлюцинациями, которые временами сменялись состояниями аутистического фантазирования с одухотворением предметов. Все эти расстройства быстро сменяли кататоно-гебефренное и кататоноподобное возбуждение, а затем вялость с акинезией.
Хаотическое двигательное возбуждение наступало при резком утяжелении состояния в возрасте между 2—6 годами. Его характеризовали выраженное напряжение, негативизм, моторное возбуждение с агрессией, самоагрессией, импульсивными поступками. При этом возбуждении наблюдались активное сопротивление всякому воздействию без гипертонии и восковой гибкости, а также выраженный регресс, что и отличило его от сходных состояний у взрослых больных.
При этом возбуждении наблюдались активное сопротивление всякому воздействию без гипертонии и восковой гибкости, а также выраженный регресс, что и отличило его от сходных состояний у взрослых больных.
Перечисленные типы моторного возбуждения могли видоизменяться при утяжелении болезни и в зависимости от возрастного развития больных. Так, при наиболее тяжелом состоянии в развернутом периоде болезни кататоноподобное возбуждение сменялось немым хаотическим возбуждением или возбуждением с растерянностью.
Спустя 1/2—3 года от начала процесса у всех больных устанавливались конечные состояния. По данным В. М. Морозова и Ю К. Тарасова (1951), В. М. Морозова (1953), Д. Е. Мелехова (1960, 1963), В. Н. Фавориной (1961, 1963, 1964), Н. М. Жарикова (1960) и других авторов, под этим понимаются состояния относительной стабилизации болезни на ином уровне с возможностью в дальнейшем обострений и поздних ремиссий. Признание наличия в конечных состояниях относительной стабилизации и, хотя и замедленного, течения шизофренического процесса отражает учет необходимой суммы факторов, обязательных для группировки указанных состояний в детском возрасте. Как мы видим, конечные состояния неоднозначны исходным состояниям.
Как мы видим, конечные состояния неоднозначны исходным состояниям.
При ранней непрерывной злокачественной шизофрении обнаружены следующие типы конечных состояний: 1) с вялостью побуждений, безразличием к контактам и резидуальными моторными стереотипиями регрессивного генеза, речевыми расстройствами в форме полного или частичного регресса речи; 2) со стертыми кататоноподобными; 3) кататоноподобно-гебефренными; 4) кататоноподобно-галлюцинаторными расстройствами резидуального характера в сочетании с диссоциированным недоразвитием олигофреноподобного типа, эмоциональным оскудением, отрешенностью от окружающего, нарушением контактов, бедностью побуждений, физическим инфантилизмом и эндокринными стигмами.
Признаки и симптомы, причины и многое другое
Шизофрения — это хроническое тяжелое заболевание, которое влияет на мозг таким образом, что человек чувствует, думает и действует. Детская шизофрения невероятно редка, но может произойти.
Большинство людей начинают испытывать симптомы шизофрении в возрасте от 16 до 30 лет, но в редких случаях шизофрения может развиться и у детей.
Детская шизофрения встречается гораздо реже, чем взрослая шизофрения. Около 0,04% людей страдают шизофренией в детстве, в то время как около 0,25–0,64% взрослых в США страдают этим расстройством. Тем не менее, по мере того, как исследователи узнают больше о шизофрении у детей и находят более эффективные способы ее выявления, шизофрения, начинающаяся в детстве, может стать более распространенной.
Продолжайте читать, чтобы узнать больше о ранних признаках шизофрении у детей, а также об общих симптомах заболевания, диагностике и перспективах этого состояния.
Ранние признаки шизофрении бывает очень трудно обнаружить у детей и подростков, поскольку симптомы часто совпадают с подростковыми изменениями в поведении и другими более распространенными детскими состояниями.
Симптомы шизофрении также могут отличаться у детей и подростков от взрослых, и они могут постепенно развиваться или ухудшаться с течением времени.
Ранние признаки шизофрении у детей и подростков включают:
- смену друзей или проблемы с их сохранением
- рост необычных идей и мыслей
- галлюцинации (зрение, обоняние, слух или ощущение нереальных вещей)
- странная речь или поведение
- запутанные вещи из телевизора и сны из реальности
- изменения личности
- спутанное мышление
- сильный страх и тревога
- проблемы со сверстниками
- снижение внимания к себе и гигиене
- повышенная изоляция или изоляция от общества
- паранойя (думание, что люди обсуждают их или хотят их получить)
- проблемы с вниманием
- снижение успеваемости и оценок
- раздражительность или крайняя капризность
- проблемы со сном
Шизофрения может вызывать широкий спектр симптомов, которые могут резко изменить чье-то поведение, мысли и чувства. Разные люди также могут испытывать разные симптомы шизофрении.
Разные люди также могут испытывать разные симптомы шизофрении.
Некоторые распространенные симптомы шизофрении включают:
- бред (вера во что-то, что не соответствует действительности и часто не соответствует действительности)
- галлюцинации
- слух, который не является реальным чувство того, что кто-то говорит
- странные повторяющиеся действия, странные манеры или неуклюжесть
- снижение или потеря способности говорить, выражать эмоции, находить удовольствие в вещах и строить планы
- отсутствие выражения
- сниженная способность начинать и завершать запланированные действия
- социальная изоляция
- проблемы с памятью или вниманием
- паранойя
Никто не знает, почему возникает шизофрения. Однако исследователи считают, что шизофрения развивается из-за сочетания генетики, факторов окружающей среды, изменений мозга и биохимических факторов.
Когда у молодых людей развиваются ранние признаки шизофрении, они переживают стадию расстройства, известную как «продромальный» период. Когда кто-то испытывает симптомы шизофрении, такие как бред или галлюцинации, он находится в стадии «острой» или «рецидива». После исчезновения симптомов они переходят в стадию «ремиссии».
Когда кто-то испытывает симптомы шизофрении, такие как бред или галлюцинации, он находится в стадии «острой» или «рецидива». После исчезновения симптомов они переходят в стадию «ремиссии».
Хотя исследователи до сих пор не до конца понимают, почему у людей развивается шизофрения, существуют определенные факторы риска, которые, по-видимому, увеличивают шансы заболеть ею.
Факторы риска шизофрении включают:
- шизофрению в семейном анамнезе
- химический состав мозга, структуру и развитие бедность
- употребление психоактивных веществ, в частности прием психоактивных веществ
В большинстве случаев детский психиатр диагностирует шизофрению у ребенка, если он испытывает симптомы или ранние признаки расстройства в течение как минимум 6 месяцев.
Для правильной диагностики два или более симптома шизофрении, которые испытывает человек, такие как галлюцинации, дезорганизованная речь или поведение или бред, должны быть тяжелыми и длиться не менее 1 месяца. Прежде чем диагностировать у ребенка шизофрению, врач, скорее всего, также проведет полное физическое и неврологическое обследование, чтобы исключить возможность других заболеваний.
Прежде чем диагностировать у ребенка шизофрению, врач, скорее всего, также проведет полное физическое и неврологическое обследование, чтобы исключить возможность других заболеваний.
Если чьи-то бредовые идеи очень причудливы или если их галлюцинации включают голос, который постоянно комментирует его мысли или поведение, или несколько голосов, которые, кажется, разговаривают друг с другом, врач может диагностировать шизофрению даже при отсутствии каких-либо других симптомов. .
В настоящее время исследователи пытаются найти маркеры шизофрении, такие как определенные химические вещества в крови или аномалии при сканировании мозга, которые врачи могут использовать для раннего выявления расстройства и раннего лечения.
Лекарства от шизофрении не существует, но сочетание лекарств и поведенческой терапии может помочь справиться с этим расстройством.
Антипсихотические препараты являются препаратами выбора для лечения шизофрении, поскольку они уменьшают симптомы, воздействуя на взаимодействие нервов в головном мозге. Человек, принимающий антипсихотические препараты для лечения шизофрении, никогда не должен прекращать прием лекарств без предварительной консультации с врачом.
Человек, принимающий антипсихотические препараты для лечения шизофрении, никогда не должен прекращать прием лекарств без предварительной консультации с врачом.
Чтобы найти лечебный центр, специализирующийся на оказании помощи молодым людям, страдающим шизофренией, нажмите здесь.
Узнайте больше о лечении здесь.
Исследователи и психиатры все еще пытаются понять многие детали детской шизофрении, также известной как шизофрения с очень ранним началом. Некоторые исследования показывают, что у людей, которые в детстве испытывают симптомы психоза, такие как бред и галлюцинации, может развиться более тяжелая форма шизофрении.
Люди, у которых в детстве или подростковом возрасте (в возрасте до 18 лет) развилась шизофрения, также могут иметь более длительные периоды нелеченного психоза и более низкий уровень образования.
Если ребенок получает надлежащее лечение после первого психотического эпизода, частота и тяжесть последующих эпизодов часто резко снижаются. По некоторым оценкам, если кто-то получает надлежащее лечение в течение 2–3 лет после первого эпизода психоза, риск повторных эпизодов снижается более чем на 50% и предотвращает большую часть инвалидности, связанной с шизофренией. По этим причинам раннее выявление невероятно важно.
По некоторым оценкам, если кто-то получает надлежащее лечение в течение 2–3 лет после первого эпизода психоза, риск повторных эпизодов снижается более чем на 50% и предотвращает большую часть инвалидности, связанной с шизофренией. По этим причинам раннее выявление невероятно важно.
Хотя это очень редко, у детей может развиться психоз и шизофрения.
Детскую шизофрению, как правило, очень трудно распознать на раннем этапе, поскольку многие характерные симптомы характерны для детей, не страдающих шизофренией.
В частности, к ним относятся социальная замкнутость, раздражительность или капризность, снижение успеваемости в учебе, смена группы друзей, проблемы со сном и снижение самогигиены.
Если поведение, речь или когнитивные способности ребенка начинают меняться, обратитесь к врачу. Родители, которые замечают изменения в поведении или способностях своих детей, также должны открыто говорить с ребенком о том, что они переживают, поскольку некоторые дети могут решить скрыть свои внутренние симптомы из страха быть отвергнутыми или стигматизированными.
Шизофрения у детей: краткое руководство
Что такое шизофрения?
Шизофрения — это психическое заболевание, из-за которого подростки и молодые люди теряют связь с реальностью. Они видят, слышат или верят в то, что не является реальным или истинным. Это называется психоз. Люди с шизофренией думают и действуют так, как не понимают другие люди. Многие люди, страдающие шизофренией думают, что кто-то или что-то читает их мысли или пытается причинить им боль. Эти ложные убеждения называются параноидальным бредом. Некоторые также видят вещи, которых нет, что называется галлюцинациями.
Шизофрения очень редко встречается у детей раннего возраста, но у них могут проявляться некоторые ранние признаки. Чаще диагностируется у подростков и молодых людей.
Каковы симптомы шизофрении?
У детей с шизофренией странные мысли и поведение. Некоторые признаки включают:
- Идеи, которые не имеют смысла
- Вера в то, что не соответствует действительности
- Видение, слух или ощущение того, чего нет
- Выглядит отвлеченным
- Говорит так, что другие люди не могут понять
- Думая, что другие хотят причинить им боль
- Слышать голоса, которые говорят им, что делать Телешоу посылают им специальные сообщения
- Проблемы с выполнением повседневных задач, таких как прием пищи, купание и посещение школы
- Уход от друзей и семьи
- Недостаточное проявление чувств
- Слишком много или слишком мало двигаюсь
Как диагностируется шизофрения?
Прежде чем диагностировать шизофрению, специалист по психическому здоровью исключит другие возможные причины странных мыслей и поведения. Это включает злоупотребление наркотиками или алкоголем, проблемы со здоровьем и другие проблемы с психическим здоровьем. У детей диагностируют шизофрению только в том случае, если у них были симптомы в течение как минимум шести месяцев. Симптомы также должны мешать их обычной жизни.
Это включает злоупотребление наркотиками или алкоголем, проблемы со здоровьем и другие проблемы с психическим здоровьем. У детей диагностируют шизофрению только в том случае, если у них были симптомы в течение как минимум шести месяцев. Симптомы также должны мешать их обычной жизни.
Бывает трудно отличить шизофрению от других психических расстройств. Иногда детям с шизофренией ошибочно ставят диагноз «расстройство поведения», потому что их бредовые идеи заставляют их вести себя агрессивно. Важно получить тщательную оценку, которая внимательно рассматривает физическое и психическое здоровье ребенка, а также его семейный анамнез.
Каковы факторы риска шизофрении?
У детей больше шансов заболеть шизофренией, если кто-то в их семье болеет ею или если у них были проблемы во время беременности или при рождении. Однако у большинства детей с этими факторами риска нет шизофрении.
Как лечат шизофрению?
Шизофрения обычно лечится терапией и медикаментами.
