Нарушения памяти — диагностика и терапия в СЗАО (м.Щукинская, м.Стрешнево, м.Сокол)
Нарушения памяти – это ухудшение процессов высших мыслительных функций. Когнитивные расстройства могут носить кратковременный или устойчивый характер, вызывать глубокие или незначительные поражения головного мозга.
Память бывает слуховой, зрительной, обонятельной. При этом у каждого человека тот или иной вид развит больше других, что позволяет максимально эффективно воспринимать, обрабатывать и запоминать получаемую информацию. Нарушения памяти чаще всего обнаруживают у пожилых людей: они вызваны началом деменции.
Причины появления
Возникновению мнемических расстройств способствуют:
- стрессовые состояния;
- психоэмоциальные расстройства;
- чрезмерная умственная и физическая нагрузка;
- интоксикация организма;
- черепно-мозговые травмы;
- осложнения после хирургических вмешательств на головном мозге;
- острые и хронические нарушения мозгового кровообращения;
- доброкачественные и злокачественные опухоли головного мозга;
- психические и психосоматические патологии в анамнезе;
- болезнь Альцгеймера;
- гормональная дисфункция;
- дефицит витамина В12 и фолиевой кислоты;
- генетические нарушения;
- употребление токсических, психоактивных и наркотических препаратов;
- курение, алкоголизм.

Симптомы
При гипомнезии пациент жалуется на повышенную утомляемость, частные головные боли, нервозность, перепады артериального давления. Собственно потеря памяти проявляется в нарушении цепочки происходящего от настоящего к прошлому.
В случае гипермнезии пациент может детально воспроизвести события, которые произошли много лет назад, но не фиксирует информацию, полученную в текущий момент. Подобные состояния характерны для маниакального синдрома, хронической наркомании.
Амнезия может быть кратковременной или долговременной и выражается как полной потерей памяти, так и частичными обрывочными воспоминаниями. При фиксационной амнезии наблюдается плохая память на текущие события. В случае антероградной амнезии воспоминания отсутствуют до или после ситуации, травмы или другого явления, приведшего к заболеванию.
Синдром дежавю, жамевю проявляется в виде когнитивных проблем в рамках распознавания привычных событий или знакомых людей.
Нарушения памяти сопровождаются:
- постоянным изменением настроения;
- снижением внимания;
- забывчивостью;
- потерей рабочей активности;
- раздражительностью;
- нарушением речи;
- дезориентацией в пространстве;
- галлюцинациями;
- нарастающей зависимостью от окружающих.

Проявления старческого слабоумия обычно замечает не сам пациент, а его родственники или близкие люди.
Диагностика и терапия
Для выявления нарушения памяти проводится комплексное обследование с использованием нескольких психологических и когнитивных тестов. Кроме того, выполняют:
- эхоэнцефалографию;
- магнитно-резонансную томографию головного мозга;
- КТ, ПЭТ;
- расширенный анализ крови и мочи;
- УЗИ внутренних органов;
- дуплексное сканирование брахиоцефальных артерий;
- исследование глазного дна;
- гормональные тесты.
При необходимости назначаются дополнительные консультации других профильных специалистов.
При составлении схемы лечения учитываются не только результаты проведенной диагностики, но и общее состояние здоровья пациента, возраст, хронические заболевания и другие важные факторы. Терапия проводится комплексно и включает:
- препараты для снятия интоксикации;
- средства для улучшения и профилактики мнемических функций;
- препараты для восстановления мозгового кровообращения;
- витаминные комплексы;
- физиотерапию.

Людям с нарушениями памяти рекомендуется соблюдать режим труда и отдыха, питаться сбалансированно (может быть прописана диета), поддерживать тело в тонусе посредством посильных физических нагрузок, выполнять умственные упражнения и задачи на моторику, поддерживать социальную и трудовую активность.
При диагностировании тяжелых форм деменции за пациентом должно вестись круглосуточное наблюдение, постоянный медицинский контроль.
Запись для консультации со специалистом «Эммаклиник» по вопросам выявления, лечения и профилактики нарушений памяти осуществляется по телефону или через форму заявки на сайте.
Отделение: Неврология
Прием ведут
Гипервентиляционный синдром — симптомы, причины и лечение в Москве
Гипервентиляционный синдром (ГВС) – это заболевание, которое имеет психоневрологическое происхождение, возникает на фоне нарушений в работе вегетативной нервной системы. Проявляется патологическим дыхательным ритмом, приводящим к избыточной вентиляции легких. Как результат, у человека возникают болезненные симптомы со стороны сердечно-сосудистой и дыхательной систем, судороги, панические атаки.
Как результат, у человека возникают болезненные симптомы со стороны сердечно-сосудистой и дыхательной систем, судороги, панические атаки.
Заболевание требует длительного комплексного лечения, которое в первую очередь направлено на восстановление работы вегетативной нервной системы. К терапии привлекаются терапевты, пульмонологи, кардиологи, психотерапевты и специалисты других профилей.
Общие сведения о состоянии
Синдром гипервентиляции не является самостоятельной болезнью. Впервые он был описан в 1871 году. Существуют другие его названия: дыхательная дистония, респираторный невроз.
Согласно статистике, гипервентиляционный синдром встречается у 8% людей на планете. Его чаще диагностируют у женщин. Пик заболеваемости приходится на возраст 30-40 лет, хотя данное состояние встречается и у пожилых людей.
Несмотря на то, что ГВС – это хроническая патология, при правильном лечении и соблюдении рекомендаций врача удается существенно сократить количество приступов гипервентиляционного криза.
Причины развития гипервентиляции легких
ГВС – это результат вегетативных, дыхательных и психических расстройств. Главным фактором развития синдрома гипервентиляции легких является неправильное дыхание. На формирование неправильного дыхательного ритма влияют:
- длительное психоэмоциональное перенапряжение;
- сильный стресс;
- депрессия;
- страх, связанный с существованием тяжелой болезни, приступ панической атаки;
- тревожные расстройства, фобии, невроз, неврастения;
- гипертония;
- сахарный диабет;
- ревматоидный артрит;
- нарушения ЦНС: гидроцефалия, энцефалопатия;
- астма, хронический обструктивный бронхит или ХОБЛ, тромбоэмболия легочных артерий;
- длительный прием гормональных препаратов, средств, которые возбуждают ЦНС;
- тяжелые инфекционные заболевания, в том числе перенесенная коронавирусная инфекция, особенно после прохождения оксигенотерапии или подключения к аппарату ИВЛ;
- ингаляции, проведенные с несоблюдением правил использования небулайзеров и других ингаляционных устройств.

Основная причина гипервентиляционного синдрома у взрослых – нестабильное психоэмоциональное состояние, страхи и стрессы. В 35% случаев психогенные триггеры возникают на фоне органических патологий.
В группе риска находятся пациенты с психоневрологическими расстройствами, которым присущи беспричинные всплески эмоций, люди, занимающиеся бегом, плаванием, игрой на духовых инструментах, пережившие тяжелые жизненные ситуации.
Патогенез болезни
Функционирование дыхательной системы неразрывно связано с психоэмоциональным состоянием человека. Стрессовые ситуации заставляют больного дышать чаще, из-за чего возникает избыток кислорода и дефицит углекислого газа. Меняется кислотно-щелочной состав крови, что отражается на функционировании всего организма.
Все изменения приводят к рефлекторному учащению дыхания. Страх и ощущение нехватки воздуха усиливаются, изменяется сознание, нарушаются вегетативные функции. В результате даже после прекращения действия триггерного фактора поддерживается гипервентиляционный синдром.
Симптомы гипервентиляционного криза
Гипервентиляционный синдром протекает кризами, то есть приступами. Клиническая картина ярко выраженная. Приступ возникает внезапно. Состояние больного напоминает паническую атаку. Человеку кажется, что он задохнется, что ему не смогут оказать медицинскую помощь.
Симптомы гипервентиляционного синдрома:
- слишком частое дыхание;
- ощущение нехватки воздуха;
- ком в горле, который мешает сделать полноценный вдох;
- одышка;
- желание сделать глубокий вдох, откашляться, зевать;
- головокружение;
- затуманенность сознания;
- учащение сердцебиения, стук сердца отдает в голову;
- повышение артериального давления;
- боль в области сердца;
- страх удушья, смерти;
- озноб, приливы жара.
Паника и слишком частое дыхание могут даже приводить к потере сознания.
Приступ синдрома гипервентиляции длится от нескольких минут до 1-2 ч. Он начинается со страха и заканчивается им, перерастает в панику.
Он начинается со страха и заканчивается им, перерастает в панику.
В промежутках между кризами человек не имеет проблем со здоровьем (если причиной ГВС не является органическая патология), ведет привычный образ жизни.
Синдром гипервентиляции проявляется целым симптомокомплексом. Помимо сердечно-сосудистых и дыхательных расстройств, возникают:
- нарушения мочеиспускания: частые позывы, увеличение количества мочи, изменение ее цвета;
- желудочно-кишечные расстройства: урчание в животе, вздутие, рвота, диарея, запор;
- мышечно-тонические нарушения: повышение мышечного тонуса, дрожь в теле, покалывание или онемение конечностей, судороги, боль в теле;
- изменение сознания: утрата реальности, ощущение дежавю, предобморочное состояние, туман в глазах.
Первая помощь при синдроме гипервентиляции легких
В первую очередь нужно успокоиться. С этой целью можно принять успокоительное. Затем нормализовать состояние помогает снижение частоты дыхания. Необходимо делать вдох за 7 сек, выдох за 11 сек. Можно дышать в полиэтиленовый пакет.
Необходимо делать вдох за 7 сек, выдох за 11 сек. Можно дышать в полиэтиленовый пакет.
Поскольку гипервентиляционный синдром по клиническим проявлениям напоминает инфаркт миокарда, следует вызвать скорую помощь, особенно это касается пациентов в преклонном возрасте.
Диагностика
Когда пациенты обращаются в клинику «Чудо Доктор» с жалобами, что задыхаются, не могут вдохнуть полной грудью, имеют покалывания в области сердца, специалисты прежде всего предполагают наличие заболеваний легких или сердечно-сосудистой системы.
Обязательные диагностические процедуры для больного:
- ЭКГ;
- УЗИ сердца;
- КТ легких;
- клинический и биохимический анализ крови.
При синдроме гипервентиляции серьезных физиологических нарушений, которые бы могли вызвать респираторные расстройства, не выявляют. К обследованию привлекаются невропатологи и психотерапевты. Специалисты исследуют психоэмоциональное состояние человека, проводят неврологический осмотр, назначают электромиографию, гипервентиляционные пробы.
При гипервентиляционном синдроме глубокие вдохи приводят к вегетативным изменениям. Однако диагноз не может быть поставлен на основании одного диагностического критерия. Важная роль отведена результатам психогенного анализа.
Индивидуальный подход к пациенту в сочетании с современными методами обследования позволяют поставить правильный диагноз и подобрать эффективную терапию.
Лечение гипервентиляционного синдрома
В клинике «Чудо Доктор» лечением гипервентиляционного синдрома занимаются профессиональные невропатологи и психотерапевты, которые специализируются на расстройствах вегетативной нервной системы, владеют новейшими техниками и используют проверенные лекарственные препараты. Мы гарантируем полное выздоровление, поскольку комплексные лечебные программы направлены на устранение не только симптомов, но и самой причины болезни.
Первым этапом лечения гипервентиляционного синдрома являются сеансы психотерапии. С пациентом работают психотерапевты, которые корректируют отношение больного к своему здоровью, психоэмоциональное состояние, на подсознательном уровне избавляют от страхов и фобий. Очень эффективна поведенческая терапия.
Очень эффективна поведенческая терапия.
Психотерапию дополняют дыхательной гимнастикой, БОС-терапией и медикаментами.
Также важно изменить образ жизни, нормализовать режим отдыха и труда, заняться любимым делом, избегать стрессовых ситуаций.
Профилактика
Для снижения вероятности развития патологии пациенту следует придерживаться следующих рекомендаций:
- позитивно мыслить, сформировать позитивный взгляд на жизнь;
- избегать стрессов, поменять отношение к стрессовым ситуациям;
- обращаться за психологической помощью;
- отказаться от вредных привычек;
- вовремя лечить психоневрологические расстройства, сердечно-сосудистые и легочные заболевания, не дожидаясь развития осложнений;
- отказаться от применения лекарств или употребления продуктов, напитков, которые действуют возбуждающе на нервную систему.
Прогноз
Гипервентиляционный синдром не представляет угрозу жизни, однако существенно влияет на ее качество. Без лечения ухудшается психоэмоциональное состояние человека и работоспособность, появляются страхи и фобии, нарастает социальная отгороженность.
Без лечения ухудшается психоэмоциональное состояние человека и работоспособность, появляются страхи и фобии, нарастает социальная отгороженность.
Предотвратить эти последствия можно, если вовремя обратиться за квалифицированной помощью в клинику «Чудо Доктор». Опытные специалисты помогут выйти из тяжелого состояния и предотвратить рецидивы болезни в будущем.
Вопросы и ответы
Сколько длится лечение гипервентиляционного синдрома?
Продолжительность терапии 4-6 месяцев. Для профилактики рецидива пациент должен находиться под врачебным наблюдением.
С какими осложнениями можно столкнуться?
Гипервентиляционный синдром доставляет психологический и физический дискомфорт. Человек испытывает сильный страх, что может задохнуться, но умереть во время приступа невозможно.
для пациента с расстройством головного мозга, дежавю было первым признаком того, что что-то не так | Mount Sinai
Родриго Менезес — блестящий инженер-программист и предприниматель, который переехал в Соединенные Штаты из Бразилии, когда ему было 3 года.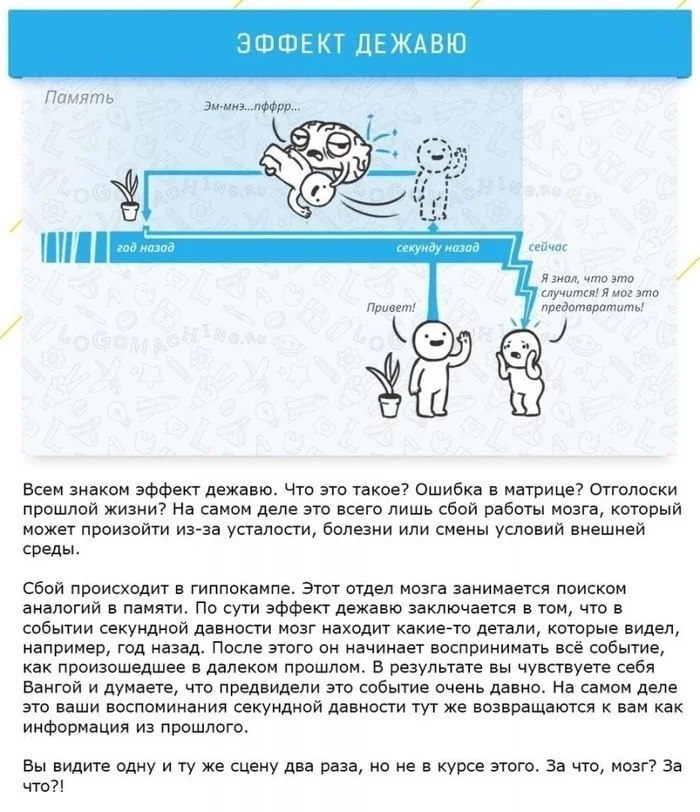 В 2017 году Родриго, которому сейчас 28 лет, диагностировали каверному в левой височной доле. Кавернома представляет собой аномальное скопление сосудов с маленькими пузырьками, наполненными кровью, которые напоминают группу ягод. Родриго направили к Алехандро Беренштейну, доктору медицины, известному нейроинтервенционисту из Маунт-Синай.
В 2017 году Родриго, которому сейчас 28 лет, диагностировали каверному в левой височной доле. Кавернома представляет собой аномальное скопление сосудов с маленькими пузырьками, наполненными кровью, которые напоминают группу ягод. Родриго направили к Алехандро Беренштейну, доктору медицины, известному нейроинтервенционисту из Маунт-Синай.
Доктор Беренштейн, профессор нейрохирургии и педиатрии Медицинской школы Икана на горе Синай и директор педиатрической цереброваскулярной программы в системе здравоохранения горы Синай, посоветовал выжидательный подход, контролируя состояние с помощью ежегодного МРТ. Он также посоветовал Родриго прекратить нырять с аквалангом, но сказал, что может продолжать заниматься другими своими обычными делами. Он познакомил Родриго с J Mocco, MD, MS, всемирно признанным цереброваскулярным нейрохирургом и директором Цереброваскулярного центра системы здравоохранения Mount Sinai.
В июле 2020 года у Родриго начались частые приступы дежавю. «Два или три раза в день быстрый разговор или просто размышление в душе напоминали мне о чем-то, чего я не мог понять», — сказал он. «Обычные предложения были бы подобны песне, застрявшей в моей голове, которая напомнила бы мне о разговоре, фильме или сериале, который я не мог определить. Я пытался проигрывать слова вперед и назад, как если бы я пытался вспомнить песню, добравшись до припева, чтобы посмотреть, смогу ли я его узнать. Всякий раз, когда я это делал, слова приводили к тарабарщине в моей голове. Например, 14 августа я записал «грубую неверную меру teckldecklmint».
«Обычные предложения были бы подобны песне, застрявшей в моей голове, которая напомнила бы мне о разговоре, фильме или сериале, который я не мог определить. Я пытался проигрывать слова вперед и назад, как если бы я пытался вспомнить песню, добравшись до припева, чтобы посмотреть, смогу ли я его узнать. Всякий раз, когда я это делал, слова приводили к тарабарщине в моей голове. Например, 14 августа я записал «грубую неверную меру teckldecklmint».
Родриго обсудил это со своей девушкой, но решил, что беспокоиться не о чем. В конце концов, он часто допоздна задерживался на своем новом предприятии и не высыпался. Но однажды утром он проснулся в окружении парамедиков. Они задавали ему вопросы, например, какое сейчас время года и какой сейчас год, но он не был уверен. Его девушка увидела его в конвульсиях и позвонила в 911. Парамедики сказали ему, что у него большой эпилептический припадок, и доставили его в местную больницу. Через два дня его отпустили и отправили домой с рецептом на леветирацетам, также известный как Кеппра, лекарство от судорог.
Как только он вернулся домой, Родриго записался на прием к доктору Мокко, который объяснил, что приступ, вероятно, был вызван каверномой, судя по ее расположению в височной доле. Доктор Мокко сообщил Родриго, что у него есть два варианта: лекарства или операция. Чтобы получить больше информации о лекарственном пути, доктор Мокко предложил Родриго встретиться с Мэделин Филдс, доктором медицинских наук, доцентом неврологии, Икан Маунт Синай и содиректором программы эпилепсии на горе Синай.
«Когда она встретила нас, доктор Филдс была невероятно добра, — вспоминал Родриго. «У меня была назначена встреча на 17:30, и она оставалась с нами до 19:00, отвечая на вопросы. Она прямо спросила меня о дежавю, и я рассказал ей свою историю. Я узнал, что дежавю является частым результатом парциальных припадков, поэтому у меня могло быть несколько приступов в день!»
Доктор Филдс увеличил дозу Кеппры и попросил Родриго записать все случаи дежа вю, произошедшие в течение дня. Образец появился. У Родриго было дежавю два или три раза в день, и чаще, когда он недосыпал. Чтобы получить больше информации, она назначила ЭЭГ на дом, которая измеряет активность мозга. Результаты убедительно указывали на каверному как на причину симптомов дежа вю, а также припадков.
Образец появился. У Родриго было дежавю два или три раза в день, и чаще, когда он недосыпал. Чтобы получить больше информации, она назначила ЭЭГ на дом, которая измеряет активность мозга. Результаты убедительно указывали на каверному как на причину симптомов дежа вю, а также припадков.
Тем временем д-р Мокко запланировал специальное МРТ, чтобы оценить риск операции по удалению каверномы. Задавая Родриго вопросы на английском и португальском во время процедуры, они определили, что кавернома находится не в области мозга, отвечающей за понимание речи.
Родриго боролся с решением, делать ли ему операцию. С одной стороны, у него был только один сильный припадок. С другой стороны, Кеппра не стал уменьшать частоту переживаний дежавю, которые он теперь рассматривал как возможные мини-припадки. Кроме того, с прогнозируемым зимним всплеском COVID-19 окно для проведения плановой операции может быть сокращено.
После переговоров со своей семьей, доктором Филдсом и доктором Мокко, Родриго решил сделать операцию. Операция была назначена на 21 октября 2020 года. В то время как его семья и девушка смогли пройти с ним до дверей больницы, Родриго пришлось идти одному из-за COVID-19.ограничения.
Операция была назначена на 21 октября 2020 года. В то время как его семья и девушка смогли пройти с ним до дверей больницы, Родриго пришлось идти одному из-за COVID-19.ограничения.
«К счастью, сотрудники Mount Sinai компенсировали это своей заботливостью, — вспоминал Родриго. «Все медсестры, техники, врачи относились ко мне очень хорошо. Когда я вошел в операционную, я услышал Pixies, и ординатор сказал мне, что доктор Мокко любит слушать альтернативный рок 90-х во время операции».
«Я очнулся в отделении интенсивной терапии через пять часов и чувствовал себя прекрасно. Я очень благодарен всем на горе Синай, которые так хорошо ко мне относились». Сегодня Родриго идет на поправку и смог отказаться от Кеппры без приступов. Перспектива хорошая. «С момента операции, — сказал он, — у меня не было ни единого момента дежавю!»
Эпилепсия — Симптомы — NHS
Основным симптомом эпилепсии являются повторяющиеся припадки. Это внезапные всплески электрической активности в мозгу, которые временно влияют на его работу.
Судороги могут поражать людей по-разному, в зависимости от того, какая часть мозга поражена.
При некоторых приступах тело дергается и трясется («припадок»), тогда как другие вызывают такие проблемы, как потеря сознания или необычные ощущения. Обычно они проходят через несколько секунд или минут.
Приступы могут возникать, когда вы бодрствуете или спите. Иногда они могут быть вызваны чем-то, например, чувством сильной усталости.
Прочтите о том, что делать, если у кого-то случился припадок
Типы припадков
Простые парциальные (фокальные) припадки или «ауры»
Простой парциальный припадок может вызывать:
- общее странное чувство , которое трудно описать в животе, когда катаешься на ярмарке
- ощущение, что события произошли раньше (дежа вю)
- необычные запахи или вкусы
- покалывание в руках и ногах
- сильное чувство страха или радости
- скованность или подергивание в части вашего тела, например рука или рука
Пока это происходит, вы остаетесь в сознании и осознаете.
Эти припадки иногда называют «предупреждениями» или «аурами», поскольку они могут быть признаком того, что вот-вот произойдет другой тип припадка.
Сложные парциальные (фокальные) припадки
Во время сложного парциального припадка вы теряете сознание и совершаете беспорядочные движения тела, например:
- причмокивает губами
- потирает руки
- издает случайные звуки
- двигает руками
- ковыряет одежда или возиться с предметами
- жевать или глотать
Вы не сможете никому отвечать во время припадка и ничего не помните.
Тонико-клонические судороги
Тонико-клонический припадок, ранее известный как «большой эпилептический припадок», — это то, что большинство людей считают типичным эпилептическим припадком.
Протекают в 2 стадии — начальная «тоническая» стадия, за которой вскоре следует вторая «клоническая» стадия:
- тоническая стадия – вы теряете сознание, ваше тело цепенеет, и вы можете упасть на пол
- клоническая стадия — ваши конечности дергаются, вы можете потерять контроль над своим мочевым пузырем или кишечником, вы можете прикусить язык или внутреннюю часть щеки, и у вас может быть затрудненное дыхание
Обычно припадок прекращается через несколько минут, но некоторые из них длятся дольше. После этого у вас может возникнуть головная боль или вам будет трудно вспомнить, что произошло, и вы почувствуете усталость или растерянность.
После этого у вас может возникнуть головная боль или вам будет трудно вспомнить, что произошло, и вы почувствуете усталость или растерянность.
Абсансы
Абсансный припадок, который раньше называли «petit mal», это когда вы на короткое время теряете сознание вокруг. В основном они поражают детей, но могут возникнуть в любом возрасте.
Во время абсанса человек может:
- безучастно смотреть в пространство
- выглядят так, будто «мечтают»
- трепещут глазами
- делают легкие подергивания тела или конечностей
Приступы обычно длятся до 15 секунд, и вы не сможете их запомнить. Они могут происходить несколько раз в день.
Миоклонические припадки
Миоклонические припадки — это внезапные подергивания или подергивания части тела или всего тела, как будто вас ударило током. Они часто случаются вскоре после пробуждения.
Миоклонические припадки обычно длятся доли секунды, но иногда их может быть несколько за короткий промежуток времени. Обычно во время них вы бодрствуете.
Обычно во время них вы бодрствуете.
Клонические припадки
Клонические припадки заставляют тело трястись и дергаться, как при тонико-клонических припадках, но вначале вы не цепенеете.
Обычно они длятся несколько минут, и вы можете потерять сознание.
Тонические судороги
Тонические судороги вызывают внезапное окоченение всех мышц, как на первой стадии тонико-клонических судорог.
Это может означать, что вы потеряете равновесие и упадете.
Атонические припадки
Атонические припадки вызывают внезапное расслабление всех ваших мышц, так что вы можете упасть на землю.
Как правило, они очень короткие, и вы, как правило, сразу же можете снова встать.
Эпилептический статус
Эпилептический статус — это название любого длительного припадка или серии припадков, между которыми человек не приходит в сознание.
Это неотложная медицинская помощь, которую нужно лечить как можно скорее.
Если вы ухаживаете за больным эпилепсией, вас могут обучить лечению. Если вы не проходили обучение, позвоните по номеру 999 немедленно вызвать скорую помощь, если у кого-то случился припадок, который не прекратился через 5 минут.
Если вы не проходили обучение, позвоните по номеру 999 немедленно вызвать скорую помощь, если у кого-то случился припадок, который не прекратился через 5 минут.
Триггеры припадков
У многих людей с эпилепсией припадки возникают случайно.
Но иногда у них могут быть триггеры, такие как:
- стресс
- недостаток сна
- пробуждение
- употребление алкоголя
- некоторые лекарства и запрещенные наркотики
- у женщин, месячные периоды
- мигающие огни ( это необычный триггер)
Ведение дневника о том, когда у вас случаются припадки, и о том, что происходило до них, может помочь вам определить и избежать некоторых возможных триггеров.
Прочтите дополнительные советы о том, как жить с эпилепсией.
Хотите узнать больше?
- Эпилепсия Действие: общие триггеры припадков
- Эпилепсия Действие: объяснение эпилептических припадков
Последняя проверка страницы: 18 сентября 2020 г.


