Семейная височная эпилепсия 5-го типа с вестибулярными приступами (клинический случай)
Семейную височную эпилепсию (СВЭ) как одну из форм моногенной эпилепсии впервые описали в 1996 г. S. Berkovic и соавт. [1]. В настоящее время, согласно базе данных OMIM (Online Mendelian Inheritance in Man)1, выделяют 8 типов СВЭ, как правило, с доминантным наследованием, которые различаются клинико-электроэнцефалографическими особенностями, наличием либо отсутствием структурных изменений височной доли и мутациями в определенном гене.
СВЭ 5-го типа (ОМIМ 614417) обусловлена мутацией гена СРА6 (carboxypeptidase A6), расположенного на 8-й хромосоме в локусе 8q13.2 (ОМIМ 609562). Ген CPA6 экспрессируется в головном мозге и других тканях человека и животных, особенно активно — во время развития организма. Кодируемый им фермент карбоксипептидаза A6 (CPA6) является членом подсемейства A/B металлокарбопептидаз M14 [2]. Активная форма пептидазы CPA6 плотно связывается с внеклеточным матриксом, где удаляет C-концевые гидрофобные аминокислоты из пептидов и белков [3].
Учитывая, что в отечественной литературе случаи СВЭ 5-го типа пока не описаны, приводим собственное клиническое наблюдение.
Пациентка Анна Т., 16 лет, находилась под наблюдением в течение 2 лет. Основной жалобой больной были приступы системного головокружения, как правило, левой направленности, сопровождавшиеся вестибулярной атаксией, тошнотой и рвотой, а иногда и нарушением сознания.
Из анамнеза жизни: наследственность по эпилепсии в семье не отягощена. Больная родилась от первой беременности, протекавшей на фоне легкой анемии и кольпита у матери, срочных родов с оценкой по шкале Апгар 8/9 баллов. На первом году жизни наблюдалась неврологом по поводу синдрома вегето-висцеральных дисфункций. Нервно-психическое развитие протекало в соответствии с возрастом.
Нервно-психическое развитие протекало в соответствии с возрастом.
Из анамнеза заболевания: первый сильный приступ, послуживший поводом для госпитализации, произошел 06.10.16, в возрасте 14 лет. Утром, когда девочка находилась дома одна, возникло сильное головокружение влево, которое сочеталось со рвотой и общей слабостью, невозможностью ходить и даже стоять. Пациентка смогла позвонить родственникам по телефону и сказать, что ей плохо, пыталась ползти к двери, чтобы открыть ее, но потеряла сознание. Бабушка, пришедшая примерно через 20 мин после начала приступа, обнаружила девочку без сознания, с признаками непроизвольного мочеиспускания и дефекации. После возвращения сознания обращали на себя внимание необычно широко открытые глаза «навыкате» и выраженная «вялость». По скорой помощи девочка была госпитализирована в инфекционную больницу с подозрением на гастроэнтерит.
 По данным энцефалографии (ЭЭГ) бодрствования от 31.10.16 выявлены элементы эпилептиформной активности в темпоропариетальной зоне слева. При рентгенографии шейного отдела позвоночника патологии не обнаружено. При транскраниальной допплерографии определен атипичный уровень входа обеих позвоночных артерий в костный канал (С4) без гемодинамических нарушений.
По данным энцефалографии (ЭЭГ) бодрствования от 31.10.16 выявлены элементы эпилептиформной активности в темпоропариетальной зоне слева. При рентгенографии шейного отдела позвоночника патологии не обнаружено. При транскраниальной допплерографии определен атипичный уровень входа обеих позвоночных артерий в костный канал (С4) без гемодинамических нарушений.Пароксизмы головокружения стали повторяться с частотой до нескольких раз в неделю, как правило, по утрам. Они длились от нескольких минут до часа. Через 5—10 мин после их начала появлялись тошнота, а изредка и рвота, приносившая некоторое облегчение. Сократить длительность приступа пациентка могла только с помощью засыпания. Если в период приступа больная была дома, то сразу ложилась спать. Если находилась в школе, то звонила родственникам, чтобы те сопроводили ее до дома, поскольку могла идти только с поддержкой или «по стеночке». Сонливость после приступа могла сохраняться в течение суток, однако на следующее утро пациентка чувствовала себя «практически здоровой».
Поступила для обследования в неврологическое отделение Детской клинической больницы им. П.И. Пичугина 13.01.17. При первом нейровизуаляционном обследовании общемозговой и очаговой неврологической симптоматики у больной выявлено не было. Не было также отмечено патологии в общем и биохимическом анализах крови.
В дальнейшем в ходе ЭЭГ-мониторирования в бодрствовании была зарегистрирована негрубая эпилептиформная активность в виде острых волн и комплексов «острая—медленная волна» в лобно-теменно-височных отведениях с двух сторон и тенденцией к распространению по полушариям, а во сне — единичные комплексы «спайк—медленная волна» с акцентом в левых лобных отведениях в структуре паттерна гипнагогической гиперсинхронизации (рис.
При МРТ головного мозга очаговых изменений обнаружено не было, однако отмечалось ретроцеребеллярное расширение арахноидального пространства. Проводился дифференциальный диагноз эпилепсии с транзиторными ишемическими атаками в вертебрально-базилярной системе и вестибулярной мигренью.
Больная была выписана с диагнозом: идиопатическая фокальная эпилепсия, вестибулярные приступы. Ей было назначено лечение вальпроевой кислотой 30 мг/кг/сут (в гранулах). После выписки приступы стали возникать реже, протекать легче, тем не менее сохранялись. В связи с их повторением в школе и трудностями с усвоением школьного материала в марте 2017 г. пациентка была переведена на индивидуальное обучение, хотя продолжала поддерживать внеучебные отношения с одноклассниками.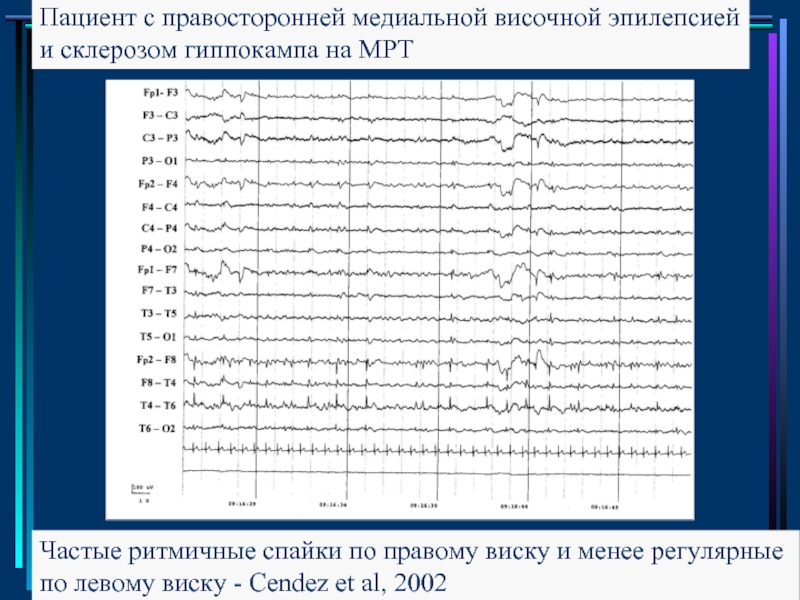
После двух эпизодов выраженного системного головокружения с падением и рвотой, возникших с интервалом в неделю, вновь 11.10.17 поступила в неврологическое отделение вышеуказанной больницы. По данным ЭЭГ, записанной во второй стадии сна, были зарегистрированы элементы пароксизмальной активности в виде комплексов «острая—медленная волна» в лобно-височной области. Диагноз и лечение в процессе пребывания больной в стационаре изменены не были.
В течение 2 нед после выписки приступов не было, однако 28.11.17 вновь произошел приступ длительностью более получаса, протекавший не только с нарушением сознания, но и (впервые) с судорогами. Приступ развился на улице. Появились головокружение влево и одышка с затруднением выдоха, а через несколько минут — двукратная рвота. В начале пароксизма девочка нажала кнопку вызова на телефоне и, хотя уже не могла говорить, бабушка слышала разговоры людей, находившихся вокруг больной, и смогла найти внучку. Со слов пациентки, она упала из-за сильного головокружения и не могла встать, 2 раза «отключалась» на 3—5 мин.
При поступлении в больницу никакой очаговой симптоматики, в том числе нистагма, не наблюдалось. По данным ЭЭГ бодрствования были выявлены признаки «снижения порога судорожной готовности» головного мозга в виде билатерально-синхронных вспышек гиперсинхронных тета- и дельта-волн. При К.Т. головного мозга макроструктурных патологических изменений не было обнаружено. После обследования больная была выписана с диагнозом: идиопатическая эпилепсия, комплексные парциальные приступы, состояние после генерализованного приступа. Было высказано предположение о наличии у больной первичной эпизодической атаксии 2-го типа.
Через неделю после выписки у пациентки возобновились приступы головокружения, повторявшиеся с частотой от 1 до 3 раз в мес. В связи с подозрением на наследственный генез пароксизмов было решено провести молекулярно-генетическое исследование. При секвенировании ДНК по панели «Наследственные эпилепсии» в лаборатории молекулярной патологии «Геномед» 09.04.18 была обнаружена описанная ранее при СВЭ 5-го типа гетерозиготная мутация в 6 экзоне гена СРА6 (chr8:68419071T>C, rs376266840), приводящая к замене аминокислоты в 196 позиции белка (p.Hisl96Arg, NM_020361.4). Кроме того, 12.07.18 методом прямого автоматического секвенирования по Сэнгеру в 6 экзоне гена
В связи с подозрением на наследственный генез пароксизмов было решено провести молекулярно-генетическое исследование. При секвенировании ДНК по панели «Наследственные эпилепсии» в лаборатории молекулярной патологии «Геномед» 09.04.18 была обнаружена описанная ранее при СВЭ 5-го типа гетерозиготная мутация в 6 экзоне гена СРА6 (chr8:68419071T>C, rs376266840), приводящая к замене аминокислоты в 196 позиции белка (p.Hisl96Arg, NM_020361.4). Кроме того, 12.07.18 методом прямого автоматического секвенирования по Сэнгеру в 6 экзоне гена
Последний, третий раз больная была госпитализирована в неврологическое отделение Детской клинической больницы им. П.И. Пичугина 04.05.18. В ходе ЭЭГ-мониторирования в бодрствовании была зарегистрирована эпилептиформная активность в виде комплексов «острая—медленная волна» в центрально-теменно-височных отведениях, более четко — слева, а во сне — острые волны и комплексы «острая—медленная волна» в лобно-височных областях, преимущественно в структуре физиологических паттернов сна (рис. 2). Рис. 2. ЭЭГ в период сна пациентки Анны Т., 15 лет (через год). Разряд диффузной эпилептиформной активности с акцентом в левых лобно-височных отведениях.
2). Рис. 2. ЭЭГ в период сна пациентки Анны Т., 15 лет (через год). Разряд диффузной эпилептиформной активности с акцентом в левых лобно-височных отведениях.
Учитывая наличие редких приступов головокружения, затруднений в учебе и эпилептиформной активности при ЭЭГ, а также жалоб на боли в животе после приема вальпроатов, было решено перейти на альтернативную монотерапию: пациентке был назначен леветирацетам 40 мг/кг/сут. Больная была выписана с диагнозом: семейная височная эпилепсия, тип 5.
После замены антиконвульсанта пациентка отметила исчезновение болей в животе и улучшение внимания и памяти. Сдав по индивидуальному графику экзамены за 9-й класс, девочка поступила в автотранспортный колледж и стала заниматься «вместе со всеми». Летом 2018 г. приступов у нее не было, однако позднее, осенью они стали повторяться. Пациентка перенесла 6 приступов, развивавшихся, как правило, по утрам, что давало ей возможность сразу ложиться спать на 2—3 ч, и рвоты не возникало. Только один пароксизм (31.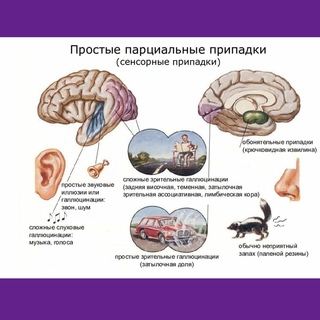 10.18), проявлявшийся головокружением не влево, как обычно, а вправо, сопровождался повышением артериального давления до 140/90 мм рт.ст. и однократной рвотой.
10.18), проявлявшийся головокружением не влево, как обычно, а вправо, сопровождался повышением артериального давления до 140/90 мм рт.ст. и однократной рвотой.
Таким образом, ведущим проявлением заболевания в описанном наблюдении были фокальные приступы системного головокружения длительностью от нескольких минут до часа, сопровождавшиеся вестибулярной атаксией и иногда рвотой, возникавшие в период бодрствования с частотой до нескольких раз в неделю. Кроме того, в течение нескольких месяцев присоединились признаки когнитивных (ухудшение памяти и успеваемости в школе) и эмоциональных (раздражительность и агрессивность) нарушений. При ЭЭГ бодрствования и сна выявлялась невыраженная эпилептиформная активность в теменно-височной и лобно-височной зонах. При нейровизуализации значимых изменений не определялось. За время наблюдения в течение 2 лет у пациентки возникли два «тяжелых» приступа, сопровождавшиеся нарушением сознания и потребовавшие дифференциальной диагностики с транзиторными ишемическими атаками в вертебрально-базилярной системе. Точный диагноз заболевания «семейная височная эпилепсия 5-го типа» был установлен только при молекулярно-генетическом исследовании, которое позволило обнаружить мутации гена СРА6.
Точный диагноз заболевания «семейная височная эпилепсия 5-го типа» был установлен только при молекулярно-генетическом исследовании, которое позволило обнаружить мутации гена СРА6.
Авторы заявляют об отсутствии конфликта интересов.
The authors declare no conflicts of interest.
Сведения об авторах
Малов А.Г. — https://orcid.org/0000-0002-2946-9158; e-mail: [email protected]
Кулеш А.А. — https://orcid.org/0000-0001-6061-8118; e-mail: [email protected]
Вшивков М.И. — https://orcid.org/0000-0002-6900-4320; e-mail: [email protected]
Автор, ответственный за переписку: Малов Александр Германович — e-mail: [email protected]
1Online Mendelian Inheritance in Man. An Online Catalog of Human Genes and Genetic Disorders. Updated December 21, 2018. Accessed December 26, 2018. http://www.omim.org/
Височная эпилепсия — лечение в Израиле
Височная эпилепсия — это одна из наиболее распространенных форм эпилепсии, при которой эпилептогенный очаг локализируется в одной или обеих височных долях головного мозга. При височной эпилепсии имеются органические поражения латеральной или медиальной части височной доли головного мозга, гиппокампа и амигдалы (миндалевидного тела).
При височной эпилепсии имеются органические поражения латеральной или медиальной части височной доли головного мозга, гиппокампа и амигдалы (миндалевидного тела).
Существуют два основных вида височной эпилепсии: медиальная височная эпилепсия (составляет 25% всех форм эпилепсии) и другой, менее распространенный тип эпилепсии — латеральная эпилепсия.
Причины височной эпилепсии
Причиной височной эпилепсии может послужить родовая травма, рак мозга, воспалительные и сосудистые заболевания головного мозга, ушибы головы.
Предполагается, что существует связь между фебрильными судорогами у детей и развитием височной эпилепсии. Фебрильные судороги часто наблюдаются совместно с первичной человеческой герпес-вирусной инфекцией 6 и 7 (HHV-6 и HHV-7).
Симптомы височной эпилепсии
Симптомы височной эпилепсии зависят от месторасположения эпилептогенного очага в височной доле головного мозга. Пациенты с данным видом эпилепсии страдают тремя основными типами эпилептических припадков:
Простые парциальные припадки
При простых парциальных припадках человек может испытывать ощущение нереальности происходящего, дежавю, перестать узнавать людей или предметы. Могу возникнуть слуховые галлюцинации, странные вкусовые и телесные ощущения, необычные запахи. Пациент может испытывать чувство спокойствия и эйфории или же, наоборот, депрессию, страха, панику. При данном виде припадков человек часто может не подозревать, что он болен эпилепсией и приписывает своим ощущениям другие причины. Со временем простые парциальные припадки могут перерасти в другие виды приступов эпилепсии, описанные ниже. Продолжительность простого парциального припадка обычно составляет менее минуты.
Могу возникнуть слуховые галлюцинации, странные вкусовые и телесные ощущения, необычные запахи. Пациент может испытывать чувство спокойствия и эйфории или же, наоборот, депрессию, страха, панику. При данном виде припадков человек часто может не подозревать, что он болен эпилепсией и приписывает своим ощущениям другие причины. Со временем простые парциальные припадки могут перерасти в другие виды приступов эпилепсии, описанные ниже. Продолжительность простого парциального припадка обычно составляет менее минуты.
Сложные парциальные припадки
Сложные парциальные припадки — это приступы, при которых эпилептическая активность распространяется на более обширные участки височной доли головного мозга, что приводит к более серьезным изменениям в состоянии сознания и реакциях человека. Могут отмечаться автоматические движения рук и рта, странная речь и необычное поведение. Продолжительность припадка обычно менее 2 минут.
Вторично генерализованные тонико-клонические припадки
Вторично генерализованные тонико-клонические припадки — это приступы, при которых импульс начинается в височной части и распространяются на весь головной мозг. Такие припадки начинаются с простого или сложного парциального приступа. Во время генерализованного припадка руки, ноги и туловище застывают в согнутом и напряженном положении (тоническая стадия), а затем происходит разгибание мускулатуры; начинаются подергивания и судороги всего тела (клоническая стадия). Генерализованный тонико-клонический припадок обычно длится менее 3 минут.
Такие припадки начинаются с простого или сложного парциального приступа. Во время генерализованного припадка руки, ноги и туловище застывают в согнутом и напряженном положении (тоническая стадия), а затем происходит разгибание мускулатуры; начинаются подергивания и судороги всего тела (клоническая стадия). Генерализованный тонико-клонический припадок обычно длится менее 3 минут.
После каждого припадка организму требуется определенный период для того, чтобы восстановились все нейрологические функции. Продолжительность такого периода зависит от тяжести приступа. Так как главная функция височной доли мозга заключается в краткосрочной памяти, то после припадка люди не помнят того, что у них был приступ.
Методы диагностики височной эпилепсии в Израиле
- ЭЭГ;
- МРТ;
- Ictal-interictal SPECT.
Лечение височной эпилепсии в Израиле
Наиболее распространенными препаратами для лечения височной эпилепсии являются Фенитоин, Карбамзепин и вальпораты. Новые препараты, такие как Ламотриджин, Топирамат, Габапентин, Леветирацетам, Прегабалин, Тиагабин, Лакосамид, Зонисамид не показали большую эффективность при лечении эпилепсии.
Новые препараты, такие как Ламотриджин, Топирамат, Габапентин, Леветирацетам, Прегабалин, Тиагабин, Лакосамид, Зонисамид не показали большую эффективность при лечении эпилепсии.
Медицинские препараты Вигабатрин (Сабрил) и Фелбамат являются самыми современными лекарствами, применяемыми при эпилепсии, но их использование ограничено из-за серьезных побочных явлений. К сожалению, во многих случаях при лечении височной эпилепсии лекарственная терапия не позволяет достаточно эффективно контролировать приступы эпилепсии. Для таких пациентов рассматривается возможность проведения нейрохирургической операции по удалению эпилептических очагов в головном мозге. Операция позволяет предотвратить появление эпилептических припадков, если лекарственная терапия оказалась неэффективной.
При хирургической операции эпилептического очага производится частичное удаление гиппокампа, иногда также амигулы. При невозможности хирургического лечения пациенту может быть рекомендовано вживление подкожного стимулятора вагуса или назначается кетогенная диета.
Все врачи
Врачи сообщества
Ицхак Фрид
Нейрохирург, специалист по лечению эпилепсии.
1 отзывМони Бенифла
Детский нейрохирург.
1 отзывАвива Фаталь
Детский невролог.
1 отзывЭли Хейман
Детский невролог, специалист по эпилепсии.
1 отзывМоше Хадани
Нейрохирург
0 отзывовЦви Раппопорт
Нейрохирургия
0 отзывовИеуда Шапира
Детский невролог, педиатр.
0 отзывовВсе клиники
Клиники сообщества
Хадасса
Государственная больница
54 отзываАссута
Частная клиника
51 отзывРамбам
Государственная больница
42 отзываШиба
Государственная больница и детская клиника Сафра
29 отзывовИхилов
Государственная больница
27 отзывовШнайдер
Детская больница
7 отзывовГерцлия Медикал Центр
Частная клиника
4 отзываМеир
Государственная больница
3 отзываШаарей Цедек
Государственная больница
2 отзываАссаф-а-Рофэ
Государственная больница
1 отзывИтальянский госпиталь
Государственная больница
1 отзывСорока
Государственная клиника
1 отзывЦены на диагностику и лечение
МРТ головного мозга (по технологии FlAIR с контрастом)
Сравнить цены
от 1 250 $ до 1 500 $
Консультация невролога, специалиста по эпилепсии
Сравнить цены
от 650 $ до 750 $
Электроэнцефалография в бодрствовании / под седацией
Сравнить цены
от 450 $ до 1 350 $
Сравните стоимость лечения в нескольких клиниках
Все новостиНовости
09 апреля 2018
Лазерная терапия эпилепсии: теперь и в Израиле
В больнице «Ихилов» опробован новый способ лечения тяжелой эпилепсии.
 Теперь вместо открытой черепно-мозговой операции пациенты проходят малоинвазивную лазерную процедуру.
Теперь вместо открытой черепно-мозговой операции пациенты проходят малоинвазивную лазерную процедуру.- 2809 Неврология
03 сентября 2016
Ученым удалось вылечить эпилепсию в процессе исследования механизмов памяти
Ученые обнаружили, что повышение выработки белка, который задействован в механизме формирования долгосрочной памяти, предотвращает приступы эпилепсии.
- 2235 Неврология
03 мая 2016
FDA одобрил первый в истории 3D-принтер медицинских таблеток от эпилепсии
Управление контроля пищевых продуктов и медикаментов (FDA) одобрило трехмерную (3D) печать препарата Spritam (Леветирацетама), предназначенного для лечения эпилепсии.

- 2159 Неврология
Височная эпилепсия: симптомы, причины и многое другое
Эпилепсия — это хроническое неврологическое заболевание, вызывающее эпизоды аномальной электрической активности головного мозга, приводящие к судорогам. Приступы височной эпилепсии (ВЭЛ) начинаются в височной доле и часто сопровождаются необычными ощущениями, движениями или поведением.
Во время приступа TLE человек может оставаться в сознании или потерять сознание.
Потенциальные причины височной эпилепсии включают фебрильные судороги и некоторые виды повреждения головного мозга, но часто причины остаются неизвестными.
Обычно припадки ВКВ можно контролировать с помощью таких методов лечения, как медикаментозное лечение, хирургическое вмешательство и изменение диеты.
Продолжайте читать, чтобы узнать больше о TLE, включая его причины, симптомы и варианты лечения.
Из видов эпилепсии наиболее часто встречается фокальная эпилепсия. Фокальная эпилепсия включает приступы, которые начинаются в одной области мозга.
TLE — наиболее распространенный тип фокальной эпилепсии. По данным Фонда эпилепсии, TLE встречается примерно у 6 из 10 человек с фокальной эпилепсией. Приступы TLE начинаются или происходят в одной или обеих височных долях, которые участвуют в функциях, связанных с эмоциями, воспоминаниями и сенсорной информацией.
Существует два типа височной эпилепсии, и они относятся к области височной доли, в которой происходят приступы.
Наиболее распространенный тип, мезиальная височная эпилепсия (MTLE), возникает в средней или внутренней области височной доли. Приступы MTLE часто затрагивают гиппокамп или близлежащие области.
Другой тип, неокортикальная ВКЭ, возникает в боковой или внешней области височной доли.
Существует несколько потенциальных причин височной эпилепсии, хотя часто причина неизвестна. В большинстве случаев TLE начинается в возрасте 10–20 лет, но может возникнуть в любом возрасте.
В большинстве случаев TLE начинается в возрасте 10–20 лет, но может возникнуть в любом возрасте.
Некоторые возможные причины ВЭЛ включают:
- фебрильные судороги
- травма головного мозга в молодом возрасте
- травма головы
- инфекции головного мозга, включая энцефалит или менингит
- структурные изменения в височной доле, включая гиппопотам кампус
- генетика
Симптомы припадков TLE связаны с сознанием человека во время припадка. Эти классификации включают фокальные припадки с осознанием и фокальные приступы с нарушением сознания.
Приступы с осознанием фокального начала
Во время приступа осознания фокального начала человек остается в сознании. Эти типы припадков часто включают странные чувства или ощущения, известные как ауры. Однако ауры возникают не у всех людей с ВКЭ, а у тех, у кого они есть, не все их помнят.
Эпилептические ауры являются самыми ранними симптомами припадка и могут указывать на приближающийся припадок. Общие ауры включают странные чувства, такие как страх, радость или тревога.
Общие ауры включают странные чувства, такие как страх, радость или тревога.
Они также могут включать необычные запахи, вкусы или звуки. Ауры могут включать пищеварительный дискомфорт, тошноту или ощущение бабочек в желудке. Люди также могут испытывать ауры, вызывающие чувство дежавю или ощущение, которое начинается в желудке и поднимается к груди или горлу.
Приступы с фокальным нарушением сознания
Если человек теряет сознание во время припадка, это называется приступом с фокальным нарушением сознания. Они могут неоднократно глотать, жевать или причмокивать губами. Они также могут смотреть или шарить руками.
Во время припадка у человека также могут возникнуть трудности с речью или пониманием языка. Они также могут быть не в состоянии реагировать на людей или не знать об их окружении, даже если они, кажется, знают.
После приступа височной доли человек может испытывать спутанность сознания и трудности с речью, чувствовать сильную слабость или сонливость. Они также могут быть не в состоянии вспомнить припадок.
Они также могут быть не в состоянии вспомнить припадок.
Невролог может использовать несколько тестов для постановки клинического диагноза ВКЭ.
Например, они могут выполнить МРТ, чтобы увидеть, есть ли структурные изменения в височной доле, которые могут присутствовать при ВКЭ. Однако обычно при этом типе эпилепсии нет видимых структурных проблем.
Они также могут использовать тест ЭЭГ. Они показывают мозговые волны и электрическую активность, когда человек бодрствует или спит. Если у человека есть MTLE, его может быть трудно диагностировать, если ЭЭГ не регистрирует приступ.
Человек также может дать подробное описание своих припадков. Свидетель также может поделиться тем, что он наблюдал во время ареста.
Лечение TLE включает меры по предотвращению или ограничению приступов. Чтобы определить лучший план лечения, человек может посетить эпилептолога, который является неврологом, специализирующимся на эпилепсии. Они, вероятно, предложат варианты, включая лекарства, хирургию и устройства.
Многие люди используют противосудорожные препараты для контроля приступов. Хирургическое лечение эпилепсии подходит людям, состояние которых не улучшается с помощью лекарств. Операция по удалению поражения, вызывающего судороги, может остановить или уменьшить судороги, особенно если человек проходит процедуру как можно скорее.
Если лекарства и хирургическое вмешательство неэффективны, некоторые люди, страдающие эпилепсией, могут использовать устройство для стимуляции блуждающего нерва или чувствительную нейростимуляцию.
Соблюдение определенных диет, таких как модифицированная диета Аткинса, кетогенная диета или диета с низким гликемическим индексом, также может помочь некоторым людям с эпилепсией. Однако люди должны сначала обсудить эти варианты с врачом и использовать их не как замену традиционным методам лечения, а скорее как сопровождение.
Узнайте больше об эпилепсии и кето-диете здесь.
Узнайте больше о средствах от эпилепсии здесь.
Существует несколько факторов риска, связанных с височной эпилепсией.
Фебрильные судороги у детей являются наиболее распространенным фактором риска, особенно если судороги были тяжелыми. Если у человека в анамнезе были фебрильные судороги, он также подвергается большему риску. Тем не менее, у большинства людей с фебрильными судорогами TLE не развивается.
Некоторые распространенные факторы риска ВЭ включают:
- инфекции, включая энцефалит или менингит, в молодом возрасте
- черепно-мозговая травма
- родовая травма
- структурные изменения височной доли, включая пороки развития или опухоли головного мозга
- черепно-мозговая травма с потерей сознания . Причина приступа TLE часто неизвестна.
Во время приступа TLE человек может сохранять бдительность и испытывать ауры. С другой стороны, они могут потерять сознание и способность понимать язык.
Можно использовать лекарства, хирургию и устройства для контроля TLE. Многие люди успешно уменьшают или устраняют судороги.
Прочитайте эту статью на испанском языке.

Височная эпилепсия | Tidsskrift for Den norske legeforening
Oliver Henning, Kjell Heuser, Vilde Stangeby Larsen, Eli Berit Kyte, Hrisimir Kostov, Pål Bache Martinsen, Arild Egge, Kristin Å. Альфстад, Карл О. Наккен
Посмотреть все статьи
Оливер ХеннингНациональный центр эпилепсии
Университетская больница Осло
Вклад автора: концепция/дизайн исследования, поиск литературы, составление и пересмотр рукописи и утверждение представленной версии.
Оливер Хеннинг, доктор медицинских наук, специалист в области неврологии и психиатрии. Он является старшим консультантом, который использует ЭЭГ для диагностики и оценки состояния пациентов перед операцией по поводу эпилепсии.
Автор заполнил форму ICMJE и заявляет о следующих конфликтах интересов: Он получил плату за лекции от Eisai, UCB, Roche и Livanova.
Посмотреть все статьи
Кьелл ХойзерОтделение неврологии
Университетская больница Осло
Вклад автора: поиск литературы, составление и доработка рукописи и утверждение представленной версии.

Кьелл Хойзер, доктор медицинских наук, старший консультант и специалист в области неврологии. Он лечит пациентов с эпилепсией и возглавляет исследовательскую группу по эпилепсии в Университетской больнице Осло.
Автор заполнил форму ICMJE и заявляет об отсутствии конфликта интересов.
Посмотреть все статьи
Вильде Стангеби Ларсен
Национальный центр эпилепсии
Университетская больница Осло
Вклад автора: поиск литературы, составление и доработка рукописи и утверждение представленной версии.
Вильде Стангеби Ларсен, старший консультант и специалист в области неврологии. Она отвечает за оценку состояния пациентов перед операцией по поводу эпилепсии и послеоперационное наблюдение.
Автор заполнил форму ICMJE и заявляет об отсутствии конфликта интересов.
Посмотреть все статьи
Эли Берит Ките
Национальный центр эпилепсии
Университетская больница Осло
Вклад автора: поиск литературы, составление и доработка рукописи и утверждение представленной версии.

Эли Берит Кайт, специалист в области клинической психологии. Она отвечает за нейропсихологическую оценку пациентов перед операцией по поводу эпилепсии и послеоперационное наблюдение.
Автор заполнил форму ICMJE и заявляет об отсутствии конфликта интересов.
Смотреть все статьи
Хризимир Костов
Национальный центр эпилепсии
Университетская больница Осло
Вклад автора: поиск литературы, составление и доработка рукописи и утверждение представленной версии.
Хрисимир Костов, старший консультант и специалист в области неврологии, использующий ЭЭГ для диагностики и оценки состояния пациентов перед операцией по поводу эпилепсии.
Автор заполнил форму ICMJE и заявляет об отсутствии конфликта интересов.
Посмотреть все статьи
Pål Bache Marthinsen
Отделение радиологии и ядерной медицины
Университетская больница Осло
Вклад автора: поиск литературы, составление и доработка рукописи и утверждение представленной версии.

Пол Баке Мартинсен, старший консультант и специалист в области радиологии. Он нейрорадиолог, который использует МРТ для оценки пациентов с эпилепсией.
Автор заполнил форму ICMJE и заявляет об отсутствии конфликта интересов.
Посмотреть все статьи
Арильд Эгге
Отделение нейрохирургии
Университетская больница Осло, Рикшоспиталет
Вклад автора: поиск литературы, составление и доработка рукописи и утверждение представленной версии.
Арильд Эгге, доктор медицинских наук, старший консультант и специалист в области нейрохирургии, в частности хирургии эпилепсии.
Автор заполнил форму ICMJE и заявляет об отсутствии конфликта интересов.
Посмотреть все статьи
Кристин Е. Альфстад
Национальный центр эпилепсии
Университетская больница Осло
Вклад автора: поиск литературы, составление и пересмотр рукописи и утверждение представленной версии.
Кристин Е. Альфстад, доктор философии, старший консультант и специалист в области неврологии.
 Она отвечает за оценку состояния пациентов перед операцией по поводу эпилепсии и послеоперационное наблюдение.
Она отвечает за оценку состояния пациентов перед операцией по поводу эпилепсии и послеоперационное наблюдение.Автор заполнил форму ICMJE и заявляет об отсутствии конфликта интересов.
Посмотреть все статьи
Карл О. НаккенНациональный центр эпилепсии
Университетская больница Осло
Вклад автора: концепция/дизайн исследования, поиск литературы, составление и пересмотр рукописи и утверждение представленной версии.
Карл О. Наккен, доктор медицинских наук, невролог на пенсии, много лет работавший в Национальном центре эпилепсии.
Автор заполнил форму ICMJE и заявляет о следующих конфликтах интересов: Он получил плату за лекции от Eisai, UCB и Roche.
СтатьяВисочные доли являются частью мозга, наиболее вероятно вызывающей эпилептические припадки. Приступы, возникающие в височных долях, сильно различаются по характеру; некоторые могут быть настолько необычными, что их даже не признают эпилептическими. Для пациентов, у которых был диагностирован склероз гиппокампа и у которых судороги не контролируются лекарствами, хирургическое вмешательство может быть хорошим вариантом лечения эпилепсии.
 В этом кратком клиническом обзоре мы суммируем основные особенности эпилепсии и подчеркиваем важность точной и ранней диагностики для достижения хороших клинических результатов.
В этом кратком клиническом обзоре мы суммируем основные особенности эпилепсии и подчеркиваем важность точной и ранней диагностики для достижения хороших клинических результатов.Все пациенты с подозрением на эпилептический припадок должны пройти тщательное обследование. Цель этой оценки состоит в том, чтобы ответить на следующие вопросы: Был ли приступ эпилептическим? Если да, то какой это был приступ? Является ли припадок частью известного эпилептического синдрома? Что спровоцировало приступ? Требуется ли пациенту лечение сопутствующих заболеваний?
Примерно у трети пациентов с эпилепсией височная доля является местом возникновения приступа. Но хотя височная эпилепсия на сегодняшний день является наиболее распространенной из фокальных эпилепсий, мы все еще видим случаи ошибочного диагноза и пропущенного диагноза. Цель этой статьи — проиллюстрировать различные проявления приступов височных долей и напомнить, что хирургическое лечение эпилепсии может быть хорошим вариантом лечения для тех, у кого не удается добиться адекватного контроля приступов с помощью лекарств.

Статья основана на дискреционном обзоре литературы и собственном клиническом опыте авторов.
Причины и патофизиология.Причины и патофизиология. Другие причины эпилепсии могут включать глиомы низкой степени злокачественности, артериовенозные мальформации, мальформации коры головного мозга, аутоиммунный или вирусный энцефалит, генетические аномалии и склероз гиппокампа (1).
Еще в 1825 г. вскрытие показало, что гиппокамп сморщен и кальцинирован у людей с эпилепсией, а в 1880 г. Sommer опубликовал первое микроскопическое описание изменений в гиппокампе 25-летнего мужчины с частыми фокальными припадками. Во время припадков Бог сказал мужчине, что он может летать, и однажды он прыгнул с крыши. Он пережил падение, но через несколько лет умер от инфекции (2).
Гистологически потеря нейронов, особенно пирамидных клеток, наблюдается в определенных субрегионах гиппокампа (рис. 1). Это сопровождается пролиферацией астроцитов, что формирует основу для рубцевания/склероза.
 Имеются также изменения в других нейронах и глиальных клетках, а у некоторых пациентов склероз дополнительно поражает близлежащие структуры, такие как миндалина, энторинальная кора и парагиппокампальная извилина (3).
Имеются также изменения в других нейронах и глиальных клетках, а у некоторых пациентов склероз дополнительно поражает близлежащие структуры, такие как миндалина, энторинальная кора и парагиппокампальная извилина (3).Считается, что эти морфологические изменения вызывают эпилептические клеточные сети посредством дисфункциональной синаптической реорганизации или изменения внутренних свойств нейронов и глиальных клеток (4).
Причины склероза гиппокампа уже много лет являются предметом интенсивных дискуссий. Было показано, что у детей длительные фебрильные судороги увеличивают риск последующего склероза гиппокампа и эпилепсии (1). Генетическая уязвимость, вероятно, играет здесь роль. Обнаружена связь, например, между мутациями в гена SCN1A , длительные фебрильные судороги и склероз гиппокампа (5). В настоящее время общепризнано, что склероз гиппокампа может как вызывать, так и быть вызван эпилептическими припадками.
Классификация и клиническая картинаКлассификация и клиническая картина
Существует два основных типа височной эпилепсии: мезиальная, лимбическая форма, которая является наиболее распространенной, и латеральная, неокортикальная форма.
 Височная эпилепсия со склерозом гиппокампа является подтипом лимбической формы и в настоящее время считается отдельным электроклиническим синдромом (6). Клинически трудно различить две формы височной эпилепсии, но у пациентов с неокортикальной формой обычно перед припадками возникают слуховые галлюцинации.
Височная эпилепсия со склерозом гиппокампа является подтипом лимбической формы и в настоящее время считается отдельным электроклиническим синдромом (6). Клинически трудно различить две формы височной эпилепсии, но у пациентов с неокортикальной формой обычно перед припадками возникают слуховые галлюцинации.Продолжительные фебрильные судороги в раннем детстве повышают риск лимбической формы височной эпилепсии, вызванной склерозом гиппокампа (1). После ряда лет без припадков у больного начинают возникать припадки, характерные для височной доли в позднем детстве или раннем подростковом возрасте. Приступы вначале можно контролировать с помощью лекарств, но во многих случаях в конечном итоге они становятся устойчивыми к медикаментозному лечению. Иногда встречается семейная история височной эпилепсии.
Фокальные припадки продолжительностью 1–2 минуты типичны для больных височной эпилепсией независимо от этиологии и локализации патологической сети. Во время начальной фазы ауры пациент остается в сознании, при этом у большинства людей возникает ощущение подъема в области желудка (эпигастральная аура).
 Затем сознание снижается. Пациент прекращает всякую деятельность и может демонстрировать пустой взгляд, расширение зрачков и автоматизмы, такие как жевание, причмокивание губами или глотание. Часто наблюдаются ипсилатеральные автоматизмы рук (нащупывание, ковыряние) и дистоническое положение руки, противоположной очагу припадка.
Затем сознание снижается. Пациент прекращает всякую деятельность и может демонстрировать пустой взгляд, расширение зрачков и автоматизмы, такие как жевание, причмокивание губами или глотание. Часто наблюдаются ипсилатеральные автоматизмы рук (нащупывание, ковыряние) и дистоническое положение руки, противоположной очагу припадка.Пациенты могут вспомнить начальную фазу, но почти или совсем не помнят период снижения сознания. Постиктальная фаза обычно характеризуется спутанностью сознания. Иктальная и постиктальная дисфазия распространены, когда очаг приступа находится в височной доле, где преобладает речь. Иногда фокальные судороги могут переходить в тонико-клонические судороги.
Начальные симптомы припадка зависят от того, какая височная доля поражена, локализации и функции судорожной сети и характера распространения припадка. Начальные симптомы могут быть вегетативными, когнитивными, эмоциональными или сенсорными (таблица 1) (7–10).
Таблица 1
Возможные типы припадков, которые могут наблюдаться у пациентов с височной эпилепсией.

Тип приступа
Возможные симптомы 0280
Судороги с вегетативными симптомами
Нарастающий дискомфорт в желудке (эпигастральная аура), изменения зрачка, тошнота, рвота (приступы рвоты), приливы, мурашки по коже, сердцебиение, нарушение функции кишечника, холод, жар
Приступ с двигательными элементами
Задержка поведения, автоматизмы, странное поведение
Приступ с сенсорными симптомами 9 0003
Неприятный запах (краевидные припадки), специфический привкус во рту, слуховые или расстройства зрения (иллюзии в стиле Алисы в стране чудес или галлюцинации) (7–9)
Припадок с эмоциональными симптомами
Тревога, уныние, отчаяние, смех (геластические припадки), плач (дакритические припадки), сильное счастье, экстаз (приступы Достоевского) (10)
Припадок с когнитивными симптомами
Дежавю, Жаме ву, форсированное мышление, нарушение памяти, дисфазия, диспраксия, игнорирование
По нашему опыту, чаще всего неправильно интерпретируются припадки с психоневрологическими симптомами.
 Некоторые люди, например, могут испытывать похожее на сон состояние, в котором они видят свое изображение во внеличностном пространстве, так называемый аутоскопический припадок (11). У других повторяющиеся впечатления дежа вю или переживания религиозного характера, почти в форме откровений (7). Галлюцинации и бред также могут проявляться как иктальные симптомы (8).
Некоторые люди, например, могут испытывать похожее на сон состояние, в котором они видят свое изображение во внеличностном пространстве, так называемый аутоскопический припадок (11). У других повторяющиеся впечатления дежа вю или переживания религиозного характера, почти в форме откровений (7). Галлюцинации и бред также могут проявляться как иктальные симптомы (8).Мы видели пациентов, которые отказывались говорить о своих припадках, опасаясь, что их сочтут «сумасшедшими». Переживания, которые они испытывают во время припадков, могут быть настолько странными, что их трудно описать. Другие сообщают, что считают себя другими и странными. У некоторых проблемы с концентрацией внимания и памятью.
В истории болезни от 2010 года пациентка описывает эпизоды, в которых она чувствовала себя кем-то другим. В других случаях она испытывала большие трудности с подбором слов, чувствовала себя ненормально жарко или холодно или чувствовала, что ее мысли застряли в петле. Были у нее и эпизоды, из которых она ничего не могла вспомнить.
 Симптомы долгое время считались частью психического заболевания, пока в конце концов ей не поставили правильный диагноз (12).
Симптомы долгое время считались частью психического заболевания, пока в конце концов ей не поставили правильный диагноз (12).Многие пациенты, особенно со склерозом гиппокампа, помимо судорог имеют когнитивные нарушения. Если склероз локализован в полушарии с преобладанием языка, часто наблюдаются трудности с языковой памятью. Многие люди с трудом запоминают информацию, связанную со временем и местом. Если склероз локализован в недоминантном полушарии, у пациентов могут возникнуть трудности со зрительной памятью, например, с запоминанием лиц или мест, где они были (13). Некоторые люди плохо понимают иронию. Распространенность психических заболеваний, особенно тревоги и депрессии, в этой группе пациентов выше, чем в общей популяции (14).
ДиагнозДиагноз
Тщательный сбор анамнеза обычно вызывает подозрения в диагнозе. Неврологическое обследование, как правило, ничем не примечательно, а стандартная электроэнцефалография (ЭЭГ) либо в норме, либо выявляет только неспецифические отклонения примерно у половины пациентов.
 Повторные записи, возможно, когда пациент лишен сна, увеличивают вероятность патологических изменений. В типичном случае отмечается очаговая эпилептиформная активность в передневисочных областях, часто в сочетании с медленноволновой активностью. Иктальные записи показывают ритмическую пульсирующую активность с частотой 4–7 Гц в пораженной височной доле.
Повторные записи, возможно, когда пациент лишен сна, увеличивают вероятность патологических изменений. В типичном случае отмечается очаговая эпилептиформная активность в передневисочных областях, часто в сочетании с медленноволновой активностью. Иктальные записи показывают ритмическую пульсирующую активность с частотой 4–7 Гц в пораженной височной доле.Магнитно-резонансная томография (МРТ) головного мозга, предпочтительно с использованием сканера 3 Тесла и эпилептического протокола, выявляет эпилептогенное поражение примерно у 70 % этой популяции пациентов (15). Поражение может быть, например, глиомой, кортикальной дисплазией или склерозом гиппокампа с атрофией гиппокампа и повышенной интенсивностью сигнала на Т2-взвешенных сериях (рис. 2). Позитронно-эмиссионная томография (ПЭТ) может показать гипометаболизм в передне-медиальных областях пораженной височной доли.
Дифференциальный диагнозДифференциальный диагноз
Височную эпилепсию легко диагностировать, если анамнез, характеристики приступов, данные ЭЭГ и МРТ являются типичными.
Лечение Но это не всегда так. Эпизоды, в которых человек кажется отстраненным и демонстрирует отдельные автоматизмы, могут быть ошибочно приняты за абсансные припадки. Интенсивное иктальное беспокойство может быть ошибочно принято за паническую атаку. Приступы со странным поведением и/или психиатрическими симптомами нередко считаются частью психического заболевания, возможно, даже психогенными неэпилептическими припадками. В случае сомнений пациенты должны быть направлены на диагностическое обследование в университетскую больницу, например, в Национальный центр эпилепсии в Осло.
Но это не всегда так. Эпизоды, в которых человек кажется отстраненным и демонстрирует отдельные автоматизмы, могут быть ошибочно приняты за абсансные припадки. Интенсивное иктальное беспокойство может быть ошибочно принято за паническую атаку. Приступы со странным поведением и/или психиатрическими симптомами нередко считаются частью психического заболевания, возможно, даже психогенными неэпилептическими припадками. В случае сомнений пациенты должны быть направлены на диагностическое обследование в университетскую больницу, например, в Национальный центр эпилепсии в Осло.Лечение
Медицинские варианты лечения височной эпилепсии включают такие препараты, как ламотриджин, леветирацетам, карбамазепин и окскарбазепин. Эта форма эпилепсии ранее считалась высокорезистентной к лекарствам, но исследование 2016 года показало, что 29 % пациентов смогли избавиться от припадков в течение длительного времени с помощью лекарств (16). Если два разных противоэпилептических препарата оказывают неадекватное действие, следует рассмотреть немедикаментозный метод лечения, в первую очередь хирургическое вмешательство при эпилепсии.

Два рандомизированных исследования и многочисленные обсервационные исследования показали, что при трудноизлечимой височной эпилепсии хирургическое вмешательство значительно эффективнее продолжительного медикаментозного лечения. Крупнейшее рандомизированное контролируемое исследование показало, что у 58 % пациентов не было приступов через год после операции по сравнению с 8 % среди тех, кто продолжал принимать лекарства (17).
Результаты операции особенно хороши, если у пациента имеется склероз гиппокампа. Примерно у 70 % этих пациентов после операции удается избавиться от припадков в течение длительного времени (18). Однако важно, чтобы эти пациенты были направлены на хирургическое обследование на ранней стадии заболевания, так как большая продолжительность заболевания снижает вероятность хорошего исхода (19).).
В Норвегии хирургия эпилепсии была централизована в Rikshospitalet и Национальном центре эпилепсии, оба в Осло. Здесь потенциальные кандидаты на операцию проходят всестороннее предоперационное обследование с целью максимально точной локализации эпилептогенной сети.
Резюме Вмешательства подбираются индивидуально для каждого пациента на основе этих результатов (20).
Вмешательства подбираются индивидуально для каждого пациента на основе этих результатов (20).Резюме
Височная эпилепсия может проявляться очень по-разному, и припадки с психоневрологическими симптомами часто остаются нераспознанными или неправильно диагностируются. Приступы височных долей относятся к наиболее устойчивым к лекарственным препаратам формам эпилепсии, и хирургическое вмешательство может быть хорошим вариантом лечения, особенно у пациентов с известным склерозом гиппокампа.
Эта статья прошла рецензирование.
Каталожные номера1.
Walker MC. Гиппокампальный склероз: причины и профилактика. Семин Нейрол 2015; 35: 193–200. [PubMed][CrossRef]
2.
Sommer W. Erkrankung des Ammonshorns als Aetiologisches Moment der Epilepsie. Arch Psychiatr Nervenkr 1880; 10: 631–75. [Перекрестная ссылка]
3.
Blümcke I, Thom M, Aronica E et al.
 Международная согласованная классификация склероза гиппокампа при эпилепсии височной доли: отчет рабочей группы Комиссии ILAE по диагностическим методам. Эпилепсия 2013; 54: 1315–1329 гг.. [PubMed][CrossRef]
Международная согласованная классификация склероза гиппокампа при эпилепсии височной доли: отчет рабочей группы Комиссии ILAE по диагностическим методам. Эпилепсия 2013; 54: 1315–1329 гг.. [PubMed][CrossRef]4.
Curia G, Lucchi C, Vinet J et al. Патофизиогенез мезиальной височной эпилепсии: противоэпилептогенна ли профилактика повреждений? Curr Med Chem 2014; 21: 663–88. [PubMed][CrossRef]
5.
Kasperaviciute D, Catarino CB, Matarin M et al. Эпилепсия, склероз гиппокампа и фебрильные судороги связаны общими генетическими вариациями вокруг SCN1A. Мозг 2013; 136: 3140–50. [PubMed][CrossRef]
6.
№ YJ, Zavanone C, Bielle F et al. Медиальная височная эпилепсия, связанная со склерозом гиппокампа, является отличительным синдромом. Дж. Нейрол, 2017 г.; 264: 875–81. [PubMed][CrossRef]
7.
Наккен К.О., Бродткорб Э. Эпилепсия и религия. Tidsskr Nor Legeforen 2011; 131: 1294–1297. [PubMed][CrossRef]
8.

Хеннинг О, Наккен К.О. Epilepsirelate psykoser. Тидскр Нор Легефорен 2013; 133: 1205–1209. [PubMed][CrossRef]
9.
О’Тул П., Модестино Э.Дж. Синдром Алисы в стране чудес: реальная версия романа Льюиса Кэрролла. Мозг Дев 2017; 39: 470–4. [PubMed][CrossRef]
10.
Сеневиратне Ю. Федор Достоевский и его болезнь падения: критический анализ семиологии припадков. Эпилепсия Behav 2010; 18: 424–30. [PubMed][CrossRef]
11.
Fonti D, Lagarde S, Scholly J et al. Анатомические электроклинические корреляции во время зарегистрированного SEEG приступа с аутоскопической галлюцинацией. Эпилептическое расстройство 2020; 22: 817–22. [PubMed][CrossRef]
12.
Хавер Б. Когда врач становится пациентом с загадочной болезнью: история болезни. Кейс Реп Мед 2010; 2010: 565980. [PubMed][CrossRef]
13.
Оттман Р., Липтон Р.Б., Эттингер А.Б. и др. Сопутствующие заболевания эпилепсии: результаты исследования сопутствующих заболеваний и здоровья эпилепсии (EPIC).
 Эпилепсия 2011; 52: 308–15. [PubMed][CrossRef]
Эпилепсия 2011; 52: 308–15. [PubMed][CrossRef]14.
Rai D, Kerr MP, McManus S et al. Эпилепсия и сопутствующие психиатрические заболевания: национальное репрезентативное популяционное исследование. Эпилепсия 2012; 53: 1095–103. [PubMed][CrossRef]
15.
Muhlhofer W, Tan Y-L, Mueller SG et al. МРТ-отрицательная височная эпилепсия. Что мы знаем? Эпилепсия 2017; 58: 727–42. [PubMed][CrossRef]
16.
Kurita T, Sakurai K, Takeda Y et al. Очень отдаленные результаты нехирургического лечения пациентов с височной эпилепсией со склерозом гиппокампа: ретроспективное исследование. ПЛоС Один 2016; 11: e0159464. [PubMed][CrossRef]
17.
Wiebe S, Blume WT, Girvin JP et al. Рандомизированное контролируемое исследование хирургии височной эпилепсии. N Engl J Med 2001; 345: 311–8. [PubMed][CrossRef]
18.
Матон Б., Бедос Ульвин Л., Адам С. и др. Хирургическое лечение мезиальной височной эпилепсии, ассоциированной со склерозом гиппокампа.

