Соматические, неврологические последствия наркотической зависимости, наркомании
Соматические, неврологические последствия наркотической зависимости, наркоманииМедицинский центр НаркоДок Шанс изменить жизнь к лучшему
+7 (495) 191-15-75
- Выезд нарколога круглосуточно!
- Москва и Московская область!
- Врачи во всех округах!
Срочный вызов!
Кодирование
Вывод из запоя
Вызов нарколога
- Главная
- О наркомании
- Соматические, неврологические последствия наркомании
- Круглосуточный стационар
- Дневной стационар
- Вызвать нарколога
Лечение наркомании — от 8000 ₽ в стационаре.
Круглосуточный выезд врача нарколога на дом по Москве и Московской области в течение 15 минут! +7 (495) 191-15-75
Употребление наркотиков дает тяжелые последствия для физического и психического здоровья. Эти последствия появляются уже после первой дозы наркотического вещества. В их числе — не только интоксикация, отравление, но и влияние на работу основных органов и систем.
Последствия наркомании делят на две группы. Соматические проявления — это изменение физического здоровья. Неврологические последствия — это нарушения в работе центральной нервной системы, головного мозга, в психическом состоянии. По тяжести такие изменения и нарушения можно разделить на три категории:
Соматические проявления — это изменение физического здоровья. Неврологические последствия — это нарушения в работе центральной нервной системы, головного мозга, в психическом состоянии. По тяжести такие изменения и нарушения можно разделить на три категории:
- легкие. Изменения обратимы, и нормальное состояние здоровья восстанавливается без специального лечения при условии, что человек прекращает употреблять наркотики. Уже на этом этапе эффект приема наркотических веществ оказывается накопительным: состояние здоровья вновь быстро ухудшается, если человек снова начинает употреблять их. Легкие, частично обратимые изменения могут появляться уже после первой дозы наркотика;
- средние. Последствия частично обратимы при условии, что человек пройдет полноценное лечение. Вызванные наркотиками заболевания становятся хроническими. Чтобы они не обострялись, может требоваться профилактика, соблюдение специального режима или реабилитация;
 Даже в этом случае сохранить жизнь возможно, но человеку будет требоваться постоянное поддерживающее лечение.
Даже в этом случае сохранить жизнь возможно, но человеку будет требоваться постоянное поддерживающее лечение.
Заказать лечение наркомании
Профессиональная наркологическая помощь, анонимно и надежно. Берем сложные случаи.
Соматические последствия наркомании
Употребление наркотических веществ влияет на работу всех внутренних органов и систем.
Печень.

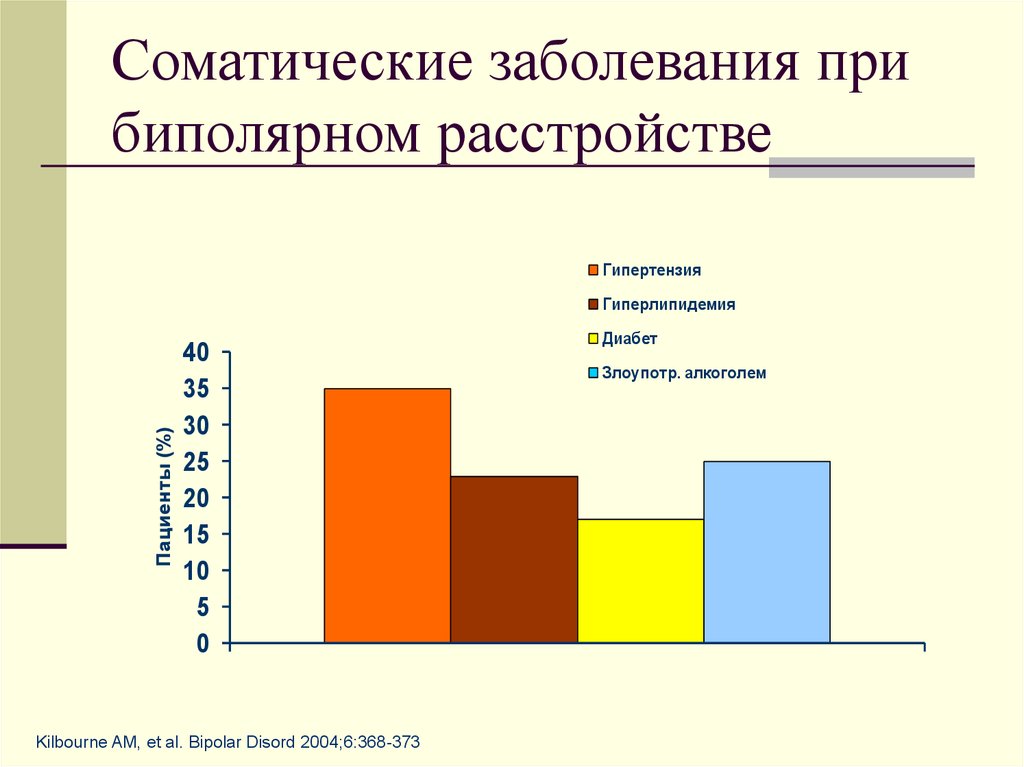
Сердечно-сосудистая система. Тахикардия, гипертензия, состояния, связанные с нарушением сердечного ритма, возникают у всех людей, регулярно употребляющих наркотики. Также может развиваться кардиомиопатия (изменения сердечной мышцы, обратимы только на ранних стадиях), ишемическая болезнь сердца (нарушение кровоснабжения, может вызывать дальнейший некроз тканей, приводящий к инфаркту сердца), сердечная недостаточность.
Органы пищеварения. Развивается острый гастрит, который быстро переходит в хронический, на его фоне появляется язва желудка. Возможно появление хронического панкреатита.
Также соматическими последствиями наркомании могут быть:
- гемоконтактные инфекции: не только ВИЧ, но и другие заболевания, передающиеся половым путем. В среде наркоманов распространен вирусный гепатит, септицемия. Часто происходит инфицирование крови с развитием бактериемии, появлением абсцессов, язв;
- снижение иммунитета.
 Частично происходит из-за заражения ВИЧ, частично — из-за общего ухудшения состояния здоровья;
Частично происходит из-за заражения ВИЧ, частично — из-за общего ухудшения состояния здоровья; - ухудшение состояния вен: возможен фиброз венозной стенки, флебит (воспалительное заболевание), тромбоз (закупорка вен, опасная смертью). Часто развивается васкулит: воспаление стенок кровеносных сосудов;
- потеря кальция, которая провоцирует остеопороз (кости становятся ломкими, рыхлыми), кариес, разрушение, выпадение зубов.
При употреблении любых наркотиков быстро развивается синдром физической зависимости: увеличение толерантности к наркотическому веществу, появление абстиненции при его отсутствии.
Неврологические последствия употребления наркотиков
При употреблении наркотических веществ развивается токсическая энцефалопатия. Это — тяжелое органическое поражение головного мозга. Оно влияет на интеллект, память, мышление, речь, способность к концентрации внимания, принятию решений. Это состояние имеет и физические симптомы: оно проявляется головной болью, головокружениями.
Также может развиваться полиневропатия. Это — поражение центральной нервной системы, при котором развиваются нарушения координации движений и всей работы двигательной системы, могут возникать парезы и параличи. Наркологи медицинского центра «НаркоДок» отмечают, что всего через несколько недель или месяцев регулярного употребления наркотиков возможно появление и других тяжелых неврологических нарушений: эпилептических припадков, инсультов, церебральной атрофии (разрушение нейронов головного мозга). Это вызывает не только боли, но и изменения в психическом состоянии: фобии, неадекватное поведение, панические атаки, шизофреноподобные расстройства.
Наркологи медицинского центра «Наркодок» наряду с психотерапией предлагают кодирование в стационаре и реабилитацию — так лечение наркомании даст максимальный эффект.
Заказать лечение наркомании
Профессиональная наркологическая помощь, анонимно и надежно.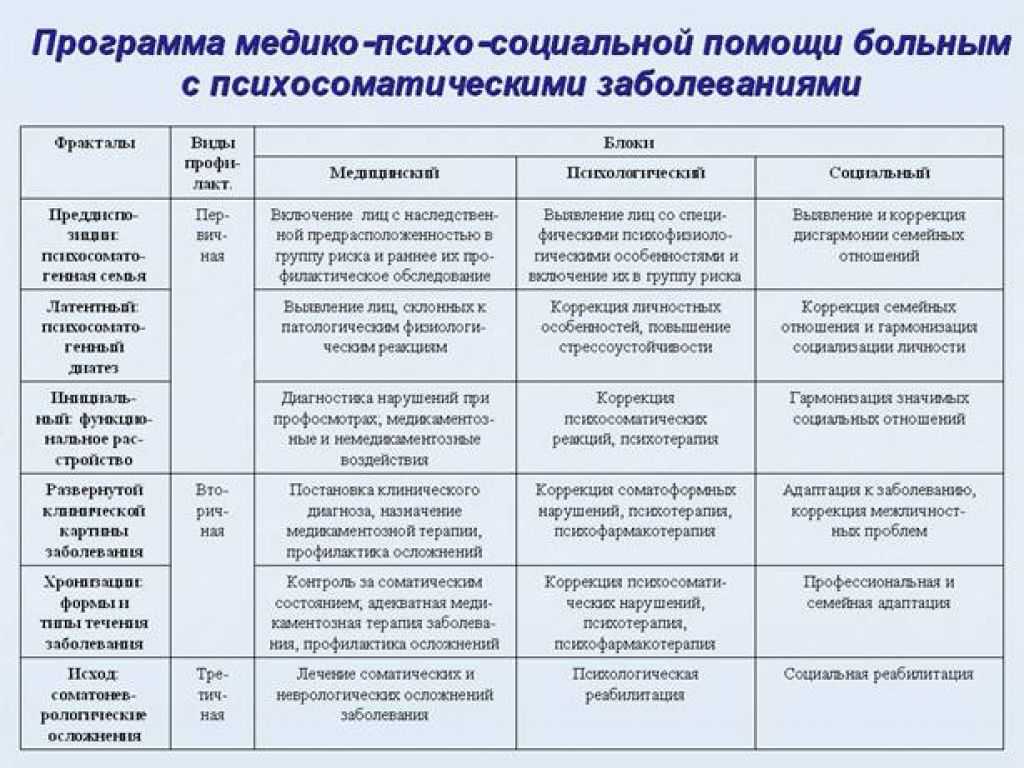 Берем сложные случаи.
Берем сложные случаи.
Я принимаю пользовательское соглашение и подтверждаю, что ознакомлен и согласен с политикой конфиденциальности сайта.
- Выезд во все районы Москвы — до 60 минут.
- Без выходных и круглосуточно.
- Гарантия полной анонимности.
- Только квалифицированные врачи.
- Выезд по Москве и Московской области.
- Возможно лечение в стационаре.
Или оставьте свои координаты и мы перезвоним Вам.
- Выезд во все районы Москвы —
- Без выходных и круглосуточно.
- Гарантия полной анонимности.
- Только квалифицированные врачи.
- Выезд по Москве и Московской области.

- Возможно лечение в стационаре.
Что такое остеопатия
Остеопатия: для врачей | для пациентов
Остеопатия — это область клинической медицины, включающая оказание медицинской помощи пациентам с соматическими дисфункциями* на этапах профилактики, диагностики, лечения и реабилитации, основанная на анатомо-функциональном единстве тела и использующая мануальные методы, восстанавливающие способности организма к самокоррекции.
*Соматическая дисфункция — это обратимое изменение структурно-функционального состояния тканей тела человека, характеризующееся нарушением подвижности, микроциркуляции, выработки и передачи эндогенных ритмов и нервной регуляции.
Биомеханическая составляющая соматической дисфункции — это функциональное нарушение, проявляющее себя нарушением податливости и равновесия тканей тела человека; ритмогенная составляющая соматической дисфункции — это функциональное нарушение, проявляющее себя нарушением выработки и передачи эндогенных ритмов; невральная составляющая соматической дисфункции — это функциональное нарушение, проявляющее себя нарушением нервной регуляции.
Соматические дисфункции в организме могут проявляться на глобальном, региональном или локальном уровнях. И таким образом, мы можем описать (охарактеризовать) пациента на этих трех уровнях со стороны биомеханических, ритмогенных и невральных нарушений. В результате нарушения адаптации (при дезадаптации) соматическая дисфункция может вызвать клинические проявления, которые не совпадают с ней по локализации.
В случае необходимости остеопат использует данные инструментальных исследований. Цель остеопатии — устранить причину болезни и активизировать защитные силы организма.
Остеопатия призвана помочь организму «разобраться в себе» и найти внутренние ресурсы для нормализации своей деятельности. Остеопатия не использует ни скальпель, ни таблетки, ее методы абсолютно безвредны и безболезненны, а эффективность остеопатического лечения во многих случаях в несколько раз выше, чем в традиционной медицине. Нередко уже после первых лечебных сеансов, болезнь, с которой безуспешно боролись годы, и даже десятилетия, начинает отступать.
Остеопатия — это философия, наука и искусство одновременно
Философия, поскольку остеопатия интересуется человеком в целом. Она не сосредотачивается на отдельно взятом симптоме, поражении или болезни, как показателе функционального нарушения.
Прежде всего, её волнует индивидуум в его страдании, в неравновесии. Остеопатия знает, что причина очень часто лежит вдали от симптома. Остеопатия занимается человеком как единым целым, глобальным человеком в единстве тела и духа.
Наука, поскольку остеопатическое рассуждение основывается на анатомии, биомеханике и физиологии.
Остеопат — это «механик» человеческого тела. Ему поручено следить за нормальным функционированием здорового тела, чтобы вовремя заметить и предупредить расстройство, дисфункцию, болезнь.
Искусство, поскольку это продукт деятельности умной руки.
Длительная и тщательная тренировка руки в контакте с телом, его анатомией и физиологией — это путь к обладанию искусством терапевтического прикосновения.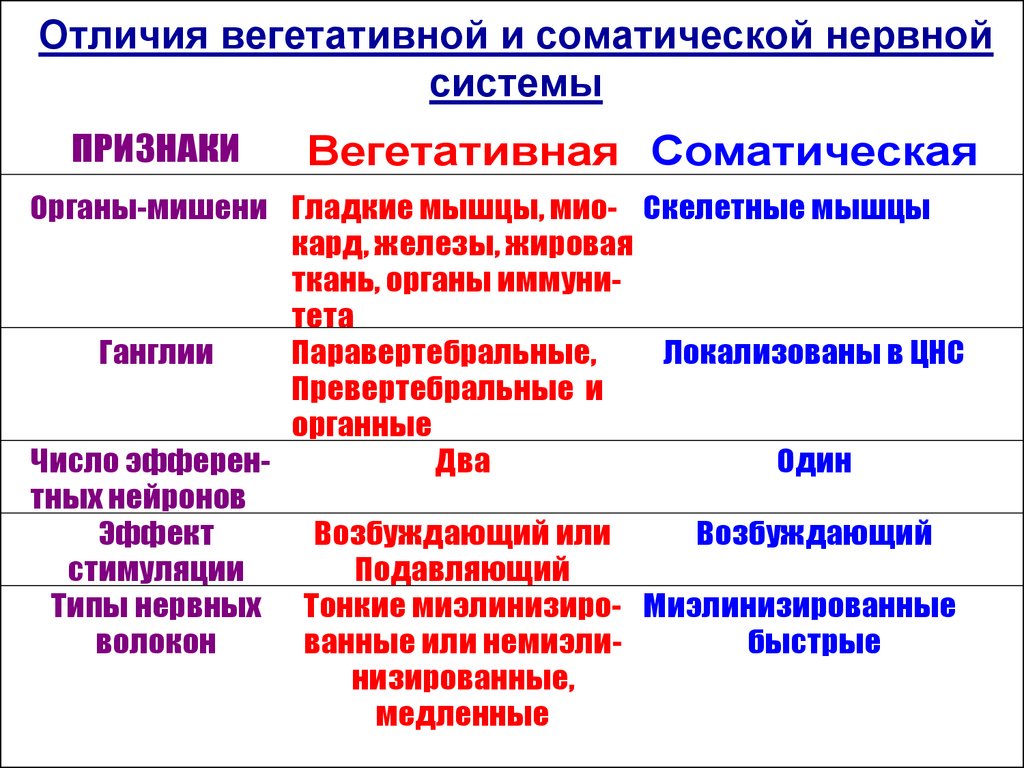
Руки остеопата способны чувствовать, видеть, думать и обнаруживать дисфункцию в тканях или фасциях, суставе или органе, потерявшем подвижность. Для остеопатов мануальное ощущение ритмов, возникающих в «недрах» тела — главный пункт, индикатор (признак) понимания здоровья и патологии.
Расстройства соматических синдромов — StatPearls
Непрерывное образование
Согласно пятому изданию Диагностического и статистического руководства по психическим расстройствам (DSM-V), расстройство соматических симптомов (ССД) включает один или несколько физических симптомов, сопровождающихся чрезмерным количеством времени, энергии, эмоций и/или поведения, связанного с симптомом, который приводит к значительному дистрессу и/или дисфункции. Физические симптомы могут объясняться, а могут и не объясняться заболеванием. В предыдущих изданиях «Диагностического и статистического руководства по психическим расстройствам» диагноз расстройства соматических симптомов мог быть поставлен только в том случае, если соматические симптомы не могли быть объяснены клинически.
Цели:
Опишите расстройство соматических симптомов.
Обзор эпидемиологии расстройств соматических симптомов.
Объясните, как эффективно лечить пациента с соматическими симптомами расстройства.
Опишите способы улучшения координации помощи между членами межпрофессиональной бригады с целью улучшения результатов лечения пациентов с соматическими расстройствами.

Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Расстройство соматических симптомов (SSD) — это недавно определенный диагноз в Диагностическом и статистическом руководстве по психическим расстройствам , пятое издание (DSM-5). Это проявление одного или нескольких физических симптомов, сопровождающееся чрезмерными мыслями, эмоциями и/или поведением, связанным с симптомом, что вызывает значительный дистресс и/или дисфункцию.[1] Эти симптомы могут или не могут быть объяснены заболеванием. Два основных изменения в критериях DSM-IV включали устранение требования о том, что соматические симптомы должны быть необъяснимы органически, и добавление требования о наличии определенных психоповеденческих особенностей для обоснования диагноза. Новые критерии также исключили расстройство соматизации, недифференцированное соматоформное расстройство, ипохондрию и болевой синдром из предыдущих определений. Эти изменения были предназначены для повышения актуальности SSD и его использования в условиях первичной медико-санитарной помощи.
Эти изменения были предназначены для повышения актуальности SSD и его использования в условиях первичной медико-санитарной помощи.
Этиология
Расстройство соматических симптомов (SSD) возникает из-за повышенного осознания различных телесных ощущений, которые сочетаются со склонностью интерпретировать эти ощущения как признаки медицинского заболевания. Хотя этиология ССД неясна, в исследованиях изучались факторы риска, включая отсутствие заботы в детстве, сексуальное насилие, хаотичный образ жизни и злоупотребление алкоголем и психоактивными веществами в анамнезе.[1] Кроме того, тяжелая соматизация связана с расстройствами личности по оси II, в частности с избегающим, параноидальным, самодеструктивным и обсессивно-компульсивным расстройством.[2] Психосоциальные факторы стресса, в том числе безработица и нарушение профессиональной деятельности, также имеют значение.[3]
Эпидемиология
Распространенность соматических расстройств (SSD) оценивается в 5-7% от общей популяции с более высокой представленностью женщин (соотношение женщин и мужчин 10:1) и может возникать в детстве, подростковый или взрослый возраст. [1][3] Распространенность увеличивается примерно до 17% пациентов первичной медико-санитарной помощи [4]. Распространенность, вероятно, выше в определенных группах пациентов с функциональными расстройствами, включая фибромиалгию, синдром раздраженного кишечника и синдром хронической усталости [5].
[1][3] Распространенность увеличивается примерно до 17% пациентов первичной медико-санитарной помощи [4]. Распространенность, вероятно, выше в определенных группах пациентов с функциональными расстройствами, включая фибромиалгию, синдром раздраженного кишечника и синдром хронической усталости [5].
Патофизиология
Патофизиология расстройства соматических симптомов (SSD) неизвестна. Вегетативное возбуждение от эндогенных норадренергических соединений может вызывать тахикардию, гипермоторику желудка, повышенное возбуждение, мышечное напряжение и боль, связанную с мышечной гиперактивностью у пациентов с ССД. Также может быть генетический компонент. Исследование монозиготных и дизиготных близнецов показало, что вклад генетических факторов в соматические симптомы составлял от 7% до 21%, в то время как остальная часть была связана с факторами окружающей среды.[6] В другом исследовании несколько однонуклеотидных полиморфизмов были связаны с соматическими симптомами.[7]
Анамнез и физикальное исследование
Три требования соответствуют диагностическим критериям соматических синдромов (SSD) в соответствии с DSM-5 Американской психиатрической ассоциации 2013 г. :
:
Соматические симптомы, вызывающие значительный дистресс или нарушение повседневной жизни
Одна или несколько мыслей, чувств и/или действий, связанных с соматическим симптомом(ами), которые являются постоянными, чрезмерными, связаны с высоким уровнем беспокойства и приводят к чрезмерному посвящению времени и энергии
Симптомы, длящиеся более 6 месяцев
О наличии ССД можно предположить по неясному и часто непоследовательному анамнезу настоящего заболевания, симптомам, которые редко облегчаются медицинским вмешательством, приписыванию пациентом нормальных ощущений как соматического заболевания , избегание физической активности, высокая чувствительность к побочным эффектам лекарств и обращение к нескольким поставщикам медицинских услуг при одних и тех же жалобах.
В дополнение к тщательному сбору анамнеза для оценки соматических причин соматических жалоб требуется полный обзор систем (не только в месте локализации симптома) и комплексное физикальное обследование. Учитывая частое сопутствующее психическое заболевание, следует провести обследование психического статуса, отмечая внешний вид, настроение, аффект, внимание, память, концентрацию, ориентацию, наличие галлюцинаций или бреда, а также суицидальные или убийственные мысли.[8] В конечном счете, медицинский осмотр может обеспечить основу для мониторинга с течением времени, убедить пациентов в том, что их жалобы признаны, и помочь подтвердить обеспокоенность поставщика первичной медико-санитарной помощи тем, что у пациента нет физического заболевания. Если заболевание присутствует, обследование может предоставить информацию о степени тяжести.
Учитывая частое сопутствующее психическое заболевание, следует провести обследование психического статуса, отмечая внешний вид, настроение, аффект, внимание, память, концентрацию, ориентацию, наличие галлюцинаций или бреда, а также суицидальные или убийственные мысли.[8] В конечном счете, медицинский осмотр может обеспечить основу для мониторинга с течением времени, убедить пациентов в том, что их жалобы признаны, и помочь подтвердить обеспокоенность поставщика первичной медико-санитарной помощи тем, что у пациента нет физического заболевания. Если заболевание присутствует, обследование может предоставить информацию о степени тяжести.
Оценка
Рекомендуется ограниченное лабораторное исследование, так как обычно пациенты с соматическим синдромом (SSD) проходят предварительное тщательное обследование. Чрезмерное тестирование создает риск ложноположительных результатов, что впоследствии может привести к дополнительным интервенционным процедурам, связанным с ними рискам и увеличению затрат. Хотя некоторые врачи назначают тесты, чтобы успокоить пациента, исследования показывают, что такие диагностические тесты не облегчают симптомы ССД. Мета-анализ, проведенный Рольфе и его коллегами по сравнению диагностического тестирования с контрольным состоянием без тестирования, показал, что разрешение соматических симптомов и снижение беспокойства по поводу болезни и тревоги были сопоставимы между обеими группами. В группе, прошедшей диагностическое тестирование, наблюдалось лишь незначительное снижение числа последующих посещений [9].]
Хотя некоторые врачи назначают тесты, чтобы успокоить пациента, исследования показывают, что такие диагностические тесты не облегчают симптомы ССД. Мета-анализ, проведенный Рольфе и его коллегами по сравнению диагностического тестирования с контрольным состоянием без тестирования, показал, что разрешение соматических симптомов и снижение беспокойства по поводу болезни и тревоги были сопоставимы между обеими группами. В группе, прошедшей диагностическое тестирование, наблюдалось лишь незначительное снижение числа последующих посещений [9].]
Если необходимо исключить соматизацию по медицинским показаниям, могут быть назначены специальные исследования, включая, помимо прочего, тесты функции щитовидной железы, скрининг мочи на наркотики, ограниченные исследования крови (например, уровень алкоголя) и ограниченные рентгенологические исследования.
Лечение/управление
Основная цель состоит в том, чтобы помочь пациенту справиться с физическими симптомами, включая беспокойство по поводу здоровья и неадекватное поведение, а не в устранении симптомов. Следует проявлять осторожность, сообщая пациентам, что их физические симптомы усугубляются тревогой или чрезмерными эмоциональными проблемами, поскольку пациенты могут сопротивляться этому предложению. Поставщик первичной медико-санитарной помощи должен планировать регулярные визиты, чтобы подтвердить, что симптомы не предполагают опасного для жизни или инвалидизирующего заболевания.[10] Диагностические процедуры и инвазивное хирургическое лечение не рекомендуются. Следует избегать седативных препаратов, включая бензодиазепины и наркотические анальгетики. Рекомендуется раннее психиатрическое лечение. Исследования показали, что когнитивно-поведенческая терапия связана со значительным улучшением функционирования и соматических симптомов, о которых сообщают пациенты, снижением затрат на здравоохранение [11] и уменьшением симптомов депрессии [12]. Фармакологические подходы должны быть ограничены, но антидепрессанты могут быть назначены для лечения сопутствующих психических заболеваний (тревога, депрессивные симптомы, обсессивно-компульсивное расстройство).
Следует проявлять осторожность, сообщая пациентам, что их физические симптомы усугубляются тревогой или чрезмерными эмоциональными проблемами, поскольку пациенты могут сопротивляться этому предложению. Поставщик первичной медико-санитарной помощи должен планировать регулярные визиты, чтобы подтвердить, что симптомы не предполагают опасного для жизни или инвалидизирующего заболевания.[10] Диагностические процедуры и инвазивное хирургическое лечение не рекомендуются. Следует избегать седативных препаратов, включая бензодиазепины и наркотические анальгетики. Рекомендуется раннее психиатрическое лечение. Исследования показали, что когнитивно-поведенческая терапия связана со значительным улучшением функционирования и соматических симптомов, о которых сообщают пациенты, снижением затрат на здравоохранение [11] и уменьшением симптомов депрессии [12]. Фармакологические подходы должны быть ограничены, но антидепрессанты могут быть назначены для лечения сопутствующих психических заболеваний (тревога, депрессивные симптомы, обсессивно-компульсивное расстройство). Селективные ингибиторы обратного захвата серотонина (СИОЗС) и ингибиторы обратного захвата серотонина-норэпинефрина (СИОЗСН) показали эффективность с улучшением ССД по сравнению с плацебо.[13] Тем не менее, прием лекарств следует начинать с самой низкой дозы и медленно повышать ее для достижения терапевтического эффекта, поскольку у пациентов с ССД может быть низкий порог восприятия побочных эффектов, что представляет собой еще один источник беспокойства.
Селективные ингибиторы обратного захвата серотонина (СИОЗС) и ингибиторы обратного захвата серотонина-норэпинефрина (СИОЗСН) показали эффективность с улучшением ССД по сравнению с плацебо.[13] Тем не менее, прием лекарств следует начинать с самой низкой дозы и медленно повышать ее для достижения терапевтического эффекта, поскольку у пациентов с ССД может быть низкий порог восприятия побочных эффектов, что представляет собой еще один источник беспокойства.
Дифференциальный диагноз
Диффузные, неспецифические симптомы при соматическом синдроме (ССД) могут спутать и имитировать проявления других заболеваний, что затрудняет диагностику и лечение. Чрезмерные и непропорциональные эмоциональные и поведенческие реакции могут присутствовать при расстройстве адаптации, телесном дисморфическом расстройстве, обсессивно-компульсивном расстройстве и тревожном расстройстве болезни. Другие функциональные расстройства неясной этиологии, включая фибромиалгию и синдром раздраженного кишечника, обычно не проявляются чрезмерными мыслями, эмоциями или дезадаптивным поведением.
Прогноз
Продольные исследования показывают значительную хроничность, при этом до 90% случаев соматического синдрома (ССД) продолжаются более 5 лет.[14][15] Систематические обзоры и метаанализы показали, что терапевтические вмешательства дают эффект только от небольшого до умеренного.[16][17] Часто наблюдаются хроническое ограничение общей функции, значительная психологическая инвалидность и снижение качества жизни.[15][18]
Осложнения
Часто наблюдается злоупотребление алкоголем и наркотиками,[19] и иногда используется для облегчения симптомов, увеличивая риск зависимости от контролируемых веществ. Если врач решит провести инвазивные диагностические процедуры или хирургические вмешательства, могут возникнуть ятрогенные осложнения.
Консультации
Обследование психиатра полезно для диагностики сопутствующих расстройств настроения.
Сдерживание и обучение пациентов
Медицинский работник должен признавать симптомы и страдания пациента и предлагать частые последующие осмотры. Пациенты должны в первую очередь обсудить любые соматические симптомы со своим лечащим врачом, который оценит необходимость узкоспециализированного обследования. Своевременное лечение сопутствующих психических заболеваний и устранение жизненных стрессоров может улучшить соматические симптомы. Образование членов семьи часто необходимо. Члены семьи должны проводить время с пациентами, особенно при отсутствии симптомов, чтобы не укреплять идею о том, что симптомы привлекают особое внимание окружающих.[20]
Пациенты должны в первую очередь обсудить любые соматические симптомы со своим лечащим врачом, который оценит необходимость узкоспециализированного обследования. Своевременное лечение сопутствующих психических заболеваний и устранение жизненных стрессоров может улучшить соматические симптомы. Образование членов семьи часто необходимо. Члены семьи должны проводить время с пациентами, особенно при отсутствии симптомов, чтобы не укреплять идею о том, что симптомы привлекают особое внимание окружающих.[20]
Pearls and Other Issues
Как было предложено Frances et al., диагностические критерии соматических синдромов (SSD) являются либеральными и легко выполнимыми. Если у пациента есть соматическое заболевание, которое вызывает чрезмерное беспокойство, ему может быть поставлен диагноз SSD на основании критериев DSM-V. Кроме того, эти критерии являются субъективными, ненадежными и могут предрасполагать поставщика услуг к проведению неполной диагностической работы, потенциально пропуская основные медицинские или психические заболевания.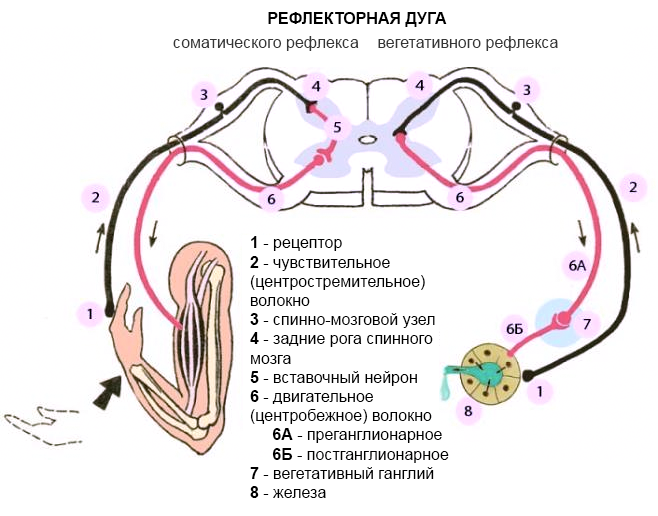 Предыдущее беспокойство по поводу критериев DSM-IV заключалось в том, что они были слишком ограничительными и строгими; например, чтобы соответствовать критериям соматоформного расстройства согласно DSM-IV, нужно было бы сообщить о четырех отчетливых болевых симптомах, двух желудочно-кишечных симптомах, одном сексуальном или репродуктивном симптоме, кроме боли, и одной псевдоневрологической жалобе.[22] Однако в попытке определить критерии, которые больше используются в клинических условиях, рабочая группа DSM-V могла установить определения с высокой чувствительностью, но низкой специфичностью, охватывающие 7% здоровых людей.[21] Фрэнсис и др. предложенные изменения для уменьшения ложноположительной гипердиагностики. Во-первых, для пациентов с соматическим заболеванием реакция должна быть определена как «дезадаптивная», «крайняя», «навязчивая», «ослабляющая» и «значительно чрезмерная» по сравнению с ожидаемой реакцией. Эти специфические слова могут уменьшить количество ошибочных диагнозов у пациентов, которые проявляют адаптивную бдительность в отношении своих проблем со здоровьем.
Предыдущее беспокойство по поводу критериев DSM-IV заключалось в том, что они были слишком ограничительными и строгими; например, чтобы соответствовать критериям соматоформного расстройства согласно DSM-IV, нужно было бы сообщить о четырех отчетливых болевых симптомах, двух желудочно-кишечных симптомах, одном сексуальном или репродуктивном симптоме, кроме боли, и одной псевдоневрологической жалобе.[22] Однако в попытке определить критерии, которые больше используются в клинических условиях, рабочая группа DSM-V могла установить определения с высокой чувствительностью, но низкой специфичностью, охватывающие 7% здоровых людей.[21] Фрэнсис и др. предложенные изменения для уменьшения ложноположительной гипердиагностики. Во-первых, для пациентов с соматическим заболеванием реакция должна быть определена как «дезадаптивная», «крайняя», «навязчивая», «ослабляющая» и «значительно чрезмерная» по сравнению с ожидаемой реакцией. Эти специфические слова могут уменьшить количество ошибочных диагнозов у пациентов, которые проявляют адаптивную бдительность в отношении своих проблем со здоровьем. У тех, у кого не было диагностированного соматического заболевания, должны были бы быть адекватные и повторные медицинские осмотры через соответствующие промежутки времени, чтобы выявить заболевания, которые могут проявиться со временем. Последним предлагаемым критерием является исключение психических расстройств, особенно паники, генерализованной тревоги и депрессии, поскольку эти расстройства могут проявляться соматическими симптомами.
У тех, у кого не было диагностированного соматического заболевания, должны были бы быть адекватные и повторные медицинские осмотры через соответствующие промежутки времени, чтобы выявить заболевания, которые могут проявиться со временем. Последним предлагаемым критерием является исключение психических расстройств, особенно паники, генерализованной тревоги и депрессии, поскольку эти расстройства могут проявляться соматическими симптомами.
Некоторые медицинские работники считают пациентов с ССД сложными для лечения и часто описывают их в уничижительных выражениях; ошибочная предвзятость заключается в том, что физические расстройства считаются подлинными, в то время как людей с ССД необоснованно обвиняют в том, что они сфабриковали свои симптомы. По мере того, как все большее количество пациентов, оказывающих первичную медицинскую помощь, с необъяснимыми с медицинской точки зрения симптомами получают диагноз ССД, возникает необходимость в обучении врачей вопросам ССД, его значению и тому, как лучше всего вести таких пациентов. [23][24]
[23][24]
Улучшение результатов медицинского персонала
Постановка диагноза соматического синдрома не всегда проста. Медицинские работники, в том числе практикующие медсестры и врачи первичной медико-санитарной помощи, должны попытаться исключить органические заболевания, прежде чем ставить диагноз соматического синдрома. Некоторые поставщики медицинских услуг считают, что пациентов с ССД трудно лечить, и часто описывают их в уничижительных выражениях; ошибочная предвзятость заключается в том, что физические расстройства считаются подлинными, в то время как людей с ССД необоснованно обвиняют в том, что они сфабриковали свои симптомы. По мере того, как все большее количество пациентов, оказывающих первичную медицинскую помощь, с необъяснимыми с медицинской точки зрения симптомами получают диагноз ССД, возникает необходимость в обучении врачей вопросам ССД, его значению и тому, как лучше всего вести таких пациентов.[23][24] При столкновении с больным с соматическим синдромом настоятельно рекомендуется обращение к психиатру. Перспективы для больных с соматическими синдромами настороженные. После начала диагностики и лечения медсестры и клиницисты должны координировать уход и обучение пациента и его семьи для достижения наилучших результатов. Синдром часто является хроническим и может быть связан с плохим качеством жизни. [Уровень 5]
Перспективы для больных с соматическими синдромами настороженные. После начала диагностики и лечения медсестры и клиницисты должны координировать уход и обучение пациента и его семьи для достижения наилучших результатов. Синдром часто является хроническим и может быть связан с плохим качеством жизни. [Уровень 5]
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Ссылки
- 1.
Курлансик С.Л., Маффей М.С. Соматические симптомы расстройства. Ам семейный врач. 2016 01 января; 93 (1): 49-54. [PubMed: 26760840]
- 2.
Рост К.М., Акинс Р.Н., Браун Ф.В., Смит Г.Р. Коморбидность расстройств личности DSM-III-R при соматизированном расстройстве. Генерал Хосп Психиатрия. 1992 сент.; 14(5):322-6. [PubMed: 1521787]
- 3.
Харрис А.М., Орав Э.Дж., Бейтс Д.В., Барский А.Дж. Соматизация увеличивает инвалидность независимо от сопутствующей патологии.
 J Gen Intern Med. 2009 февраля; 24 (2): 155-61. [Статья бесплатно PMC: PMC2629001] [PubMed: 1
J Gen Intern Med. 2009 февраля; 24 (2): 155-61. [Статья бесплатно PMC: PMC2629001] [PubMed: 138]
- 4.
Creed F, Barsky A. Систематический обзор эпидемиологии соматизационного расстройства и ипохондрии. Дж. Психосом Рез. 2004 г., апрель; 56 (4): 391–408. [PubMed: 15094023]
- 5.
Häuser W, Bialas P, Welsch K, Wolfe F. Конструктивная валидность и клиническая полезность текущих критериев исследования DSM-5 диагностики расстройств соматических симптомов у пациентов с синдромом фибромиалгии. Дж. Психосом Рез. 2015 июнь;78(6):546-52. [PubMed: 25864805]
- 6.
Като К., Салливан П.Ф., Педерсен Н.Л. Анализ латентных классов функциональных соматических симптомов в популяционной выборке близнецов. Дж. Психосом Рез. 2010 май; 68(5):447-53. [Бесплатная статья PMC: PMC2858068] [PubMed: 20403503]
- 7.
Holliday KL, Macfarlane GJ, Nicholl BI, Creed F, Thomson W, McBeth J. Генетическая изменчивость нейроэндокринных генов связана с соматическими симптомами у населения в целом: результаты исследования EPIFUND.
 Дж. Психосом Рез. 2010 май; 68(5):469-74. [Бесплатная статья PMC: PMC2877873] [PubMed: 20403506]
Дж. Психосом Рез. 2010 май; 68(5):469-74. [Бесплатная статья PMC: PMC2877873] [PubMed: 20403506]- 8.
Tylee A, Gandhi P. Важность соматических симптомов при депрессии в первичной медицинской помощи. Prim Care Companion J Clin Psychiatry. 2005;7(4):167-76. [Бесплатная статья PMC: PMC1192435] [PubMed: 16163400]
- 9.
Rolfe A, Burton C. Уверенность после диагностического тестирования с низкой предтестовой вероятностью серьезного заболевания: систематический обзор и метаанализ. JAMA Стажер Мед. 2013 25 марта; 173 (6): 407-16. [PubMed: 23440131]
- 10.
den Boeft M, Claassen-van Dessel N, van der Wouden JC. Как мы должны вести взрослых с постоянными необъяснимыми физическими симптомами? БМЖ. 2017 08 февраля; 356: j268. [PubMed: 28179237]
- 11.
Аллен Л.А., Вулфолк Р.Л., Эскобар Дж.И., Гара М.А., Хамер Р.М. Когнитивно-поведенческая терапия расстройства соматизации: рандомизированное контролируемое исследование.
 Arch Intern Med. 2006 24 июля; 166 (14): 1512-8. [PubMed: 16864762]
Arch Intern Med. 2006 24 июля; 166 (14): 1512-8. [PubMed: 16864762]- 12.
Beltman MW, Voshaar RC, Speckens AE. Когнитивно-поведенческая терапия депрессии у людей с соматическими заболеваниями: метаанализ рандомизированных контролируемых исследований. Бр Дж. Психиатрия. 2010 июль; 197 (1): 11-9. [В паблике: 20592427]
- 13.
Кляйнштойбер М., Виттофт М., Стефановски А., ван Марвейк Х., Хиллер В., Ламберт М.Дж. Фармакологические вмешательства при соматоформных расстройствах у взрослых. Cochrane Database Syst Rev. 2014 Nov 07;(11):CD010628. [PubMed: 25379990]
- 14.
Риф В., Рохас Г. Стабильность соматоформных симптомов — последствия для классификации. Психозом Мед. 2007 г., декабрь; 69 (9): 864-9. [PubMed: 18040096]
- 15.
Jackson JL, Kroenke K. Распространенность, влияние и прогноз полисоматоформного расстройства в первичной медико-санитарной помощи: 5-летнее последующее исследование.
 Психозом Мед. 2008 май; 70(4):430-4. [В паблике: 18434494]
Психозом Мед. 2008 май; 70(4):430-4. [В паблике: 18434494]- 16.
Кляйнштойбер М., Виттофт М., Хиллер В. Эффективность краткосрочной психотерапии при множественных необъяснимых с медицинской точки зрения физических симптомах: метаанализ. Clin Psychol Rev. 2011 Feb; 31(1):146-60. [PubMed: 20920834]
- 17.
. вмешательства при соматоформных расстройствах и необъяснимых с медицинской точки зрения соматических симптомах (MUPS) у взрослых. Cochrane Database Syst Rev. 2014 Nov 01;(11):CD011142. [В паблике: 25362239]
- 18.
де Ваал М.В., Арнольд И.А., Экхоф Дж.А., ван Хемерт А.М. Соматоформные расстройства в общей практике: распространенность, функциональные нарушения и коморбидность с тревожно-депрессивными расстройствами. Бр Дж. Психиатрия. 2004 июнь; 184: 470-6. [PubMed: 15172939]
- 19.
Хасин Д., Кац Х. Соматоформные расстройства и расстройства, связанные с употреблением психоактивных веществ.
 Психозом Мед. 2007 г., декабрь; 69 (9): 870-5. [PubMed: 18040097]
Психозом Мед. 2007 г., декабрь; 69 (9): 870-5. [PubMed: 18040097]- 20.
Чатурведи С.К., Десаи Г., Шалиграм Д. Соматоформные расстройства, соматизация и ненормальное поведение при болезни. Int Rev психиатрия. 2006 Февраль; 18 (1): 75-80. [В паблике: 16451884]
- 21.
Фрэнсис А. Расстройство соматических симптомов согласно DSM-5. J Нерв Мент Дис. 2013 июнь; 201(6):530-1. [PubMed: 23719325]
- 22.
Smith JK, Józefowicz RF. Диагностика и лечение соматоформных расстройств. Нейрол Клин Практ. 2012 июнь;2(2):94-102. [Бесплатная статья PMC: PMC5798205] [PubMed: 29443321]
- 23.
Чатурведи SK. Многоликие соматические симптоматические расстройства. Int Rev психиатрия. 2013 фев; 25 (1): 1-4. [В паблике: 23383662]
- 24.
Раск М.Т., Андерсен Р.С., Бро Ф., Финк П., Розендал М. На пути к клинически полезной диагностике легких и умеренных состояний с необъяснимыми с медицинской точки зрения симптомами в общей практике: исследование смешанных методов.
 BMC Fam Pract. 2014 12 июня; 15:118. [Бесплатная статья PMC: PMC4075929] [PubMed: 24924564]
BMC Fam Pract. 2014 12 июня; 15:118. [Бесплатная статья PMC: PMC4075929] [PubMed: 24924564]
Соматические симптомы и связанные с ними расстройства
Как мы диагностируем твердотельные накопители?
Когда рассматривается SSD, педиатр и психиатр должны оценить ребенка или подростка с точки зрения физического, психологического, социального и развития как по отдельности, так и в отношении друг друга. Наличие SSD не исключает возможности физического заболевания, и наоборот. И то, и другое может и часто сосуществует в одном и том же ребенке, поэтому ключевым моментом является оценка с разных точек зрения.
При оценке ССД врачи будут учитывать, являются ли симптомы у ребенка более частыми и интенсивными, чем преходящие соматические симптомы, которые мы все испытываем, возникают ли у ребенка чрезмерные и настойчивые мысли и тревога по поводу существующих соматических симптомов, и мешают ли симптомы с повседневной жизнью, включая школу, домашнюю жизнь и/или отношения со сверстниками
Медицинское обследование
Медицинское обследование основывается на симптомах и руководствуется любыми предыдущими тестами, которые ребенок или подросток мог пройти. Многие молодые люди с SSD уже прошли различные медицинские тесты, поэтому любое медицинское обследование уравновешивается необходимостью избегать ненужных и потенциально вредных тестов и процедур.
Многие молодые люди с SSD уже прошли различные медицинские тесты, поэтому любое медицинское обследование уравновешивается необходимостью избегать ненужных и потенциально вредных тестов и процедур.
Как правило, у детей и подростков с ССД физикальное обследование обнаруживает, что симптомы меняются в различных условиях, могут не соответствовать каким-либо медицинским заключениям или могут быть более серьезными, чем можно было бы ожидать на основании медицинских заключений.
Психологическая оценка
При подозрении на ССД психиатрическая консультация может помочь команде по уходу за ребенком понять, что может способствовать дистрессу ребенка и какие методы лечения, вероятно, будут наиболее эффективными. Путем тщательных бесед с ребенком и семьей команда будет стремиться получить картину:
- характера физических симптомов
- История любых прошлых эпизодов симптомов
- как ребенок функционирует эмоционально, социально и в учебе
- как ребенок и семья в настоящее время справляются с симптомами
- семейная жизнь вообще
Врач-психиатр также обследует ребенка на наличие аффективных и тревожных расстройств. Эти расстройства часто сопровождают ССД и могут сами по себе вызывать физические симптомы, которые, как правило, исчезают при лечении аффективного/тревожного расстройства.
Эти расстройства часто сопровождают ССД и могут сами по себе вызывать физические симптомы, которые, как правило, исчезают при лечении аффективного/тревожного расстройства.
Как Бостонская детская больница подходит к SSD
Наличие «невидимого» состояния или сообщение о том, что ваши симптомы «просто у вас в голове», только усиливает стресс, связанный с наличием SSD. Наши специалисты понимают это и соберут разностороннюю команду, чтобы одновременно воздействовать на разум и тело. Для многих семей это облегчение — получить подтверждение того, что симптомы реальны, и узнать, что другие проходят через то же самое.
SSD часто носят временный характер, и многие дети и подростки полностью выздоравливают. Наиболее эффективное лечение предполагает участие команды разных специалистов — врачей, психологов, психиатров, физиотерапевтов и медсестер, — которые работают вместе, чтобы одновременно воздействовать на разум и тело.
Типы лечения ССД
Наиболее полезными, как показали исследования, являются следующие подходы:
Когнитивно-поведенческая терапия
Когнитивно-поведенческая терапия (КПТ) помогает пациентам отвлечься от негативных мыслей и убеждений, которые затрудняют ССД справиться с симптомами и даже усугубить их.
Представьте себе нервную систему в виде выключателя света. Когда настройка низкая, нервная система спокойна, а симптомы немногочисленны и слабо выражены; при высоких значениях нервная система более активна, и симптомы обостряются. На настройку могут влиять многие факторы, в том числе:
- насколько ребенок думает о своих симптомах
- как люди, окружающие ребенка, реагируют на его симптомы
- прошлый опыт ребенка с симптомами
- беспокойство ребенка о том, что не так
- способность ребенка отвлечься от симптомов
С помощью методов когнитивно-поведенческой терапии, таких как обучение релаксации и биологическая обратная связь, дети и подростки получают психологическую поддержку и изучают стратегии, позволяющие лучше контролировать свои стрессовые эмоции и телесные ощущения, удерживая регулятор яркости в «низком» положении.
Семьи также часто участвуют в когнитивно-поведенческой терапии, чтобы помочь ребенку укрепить новые стратегии выживания и поддержать его выздоровление.
Упражнения и физическая реабилитация
У многих молодых людей с ССД наблюдается ухудшение физической формы. Некоторые раньше были очень активны, и может быть трудно признать, что их способности изменились. Наряду с психологической поддержкой когнитивно-поведенческой терапии физическая реабилитация заставляет молодежь двигаться, что является неотъемлемой частью их «инструментария» стратегий оздоровления. Работа с физиотерапевтом или эрготерапевтом будет постепенно увеличивать их энергию, выносливость и способности, шаг за шагом.
Лекарства
Поскольку врачи продолжают следить за здоровьем ребенка, они могут предложить лекарства, помогающие при ССД. Лекарства можно использовать для уменьшения физических симптомов и дискомфорта, а также для лечения беспокойства, проблем со сном или расстройств настроения, таких как депрессия, которые могут ухудшить физические симптомы.
КПТ и физическая реабилитация — две основы лечения — требуют напряженной работы.
