под маской вегетососудистой дистонии часто скрываются тревожные расстройства
Назад к списку
21.03.2023
До сих пор один из распространенных диагнозов в нашей стране – вегетососудистая дистония.
Что такое вегетососудистая дистония? Существует ли на самом деле такой диагноз и что может скрываться за типичными для него симптомами? – рассказывает Екатерина Терентьева, руководитель отдела медицинской экспертизы ИНВИТРО.
Существует ли такое заболевание как вегетососудистая дистония с точки зрения доказательной медицины? Почему этот диагноз до сих пор существует только в России? И почему он так распространен?
Термином «вегетососудистая дистония» (ВСД) врачи обычно описывают многообразные симптомы, которые указывают на дисфункцию вегетативной нервной системы, и которые могут быть проявлением самых разных заболеваний и расстройств. Кроме термина «вегетососудистая дистония» используются и другие, которые описывают те же самые состояния – «нейроциркуляторная астения» или «нейроциркуляторная дистония» (НЦД).
Вегетативная нервная система – это часть нервной системы, которая регулирует работу внутренних органов, желез внутренней и внешней секреции, кровеносных и лимфатических сосудов. Она поддерживает уровень артериального давления, работу сердца, пищеварение, отвечает за температуру тела и т.д. Вегетативная нервная система состоит из симпатического и парасимпатического отделов, чьи функции по большей части противоположны и дополняют друг друга. Симпатический отдел включается во время интенсивной работы, требующей затрат энергии (например, учащение сердцебиения во время занятий спортом). Активация парасимпатического отдела происходит, когда человек отдыхает или спит – понижается давление, пульс становится реже.
Термин «ВСД» отсутствует в Международной классификации болезней 10-го пересмотра (МКБ-10), но в России и странах СНГ ВСД остается одним из самых популярных диагнозов, в то время как в большинстве случаев за ним стоят патологии, на выявление которых должно быть направлено внимание специалистов.
При дисфункции вегетативной нервной системы наблюдаются самые разные симптомы со стороны нервной системы, сердечно-сосудистой, дыхательной, мочеполовой системы, желудочно-кишечного тракта, терморегуляции, потоотделения. Часто пациенты отмечают такие признаки как слегка повышенная температура тела, астения, ощущения онемения, зуда, жжения, боли в разных частях тела, тревожность, раздражительность, беспокойство, напряжение мышц, головные боли, повышенная потливость, чувство неполного вдоха и пр.
Частое употребление термина «вегетососудистая дистония» врачами-терапевтами, кардиологами, неврологами связано с тем, что такие диагнозы удобны и позволяют экономить время на диагностический поиск конкретных причин появления симптомов. Постановке этих диагнозов нередко сопутствуют неподходящие и неэффективные меры лечения, что может ухудшать прогноз болезни и качество жизни пациентов.
В чем могут быть истинные причины симптомов, которые приписывают ВСД? Какие исследования нужны, чтобы поставить диагноз? Каким может быть лечение в зависимости от диагноза?
Обычно нарушения вегетативной нервной системы, которые относят к понятию вегетососудистая дистония, всегда вторичны, то есть возникают на фоне соматических (телесных) или психических заболеваний.
Вегетативные расстройства могут быть составной частью эндокринных нарушений, например, заболеваний щитовидной железы, которые связаны с нарушением синтеза гормонов. Снижение выработки гормонов щитовидной железы приводит к гипотиреозу, при котором отмечаются апатия, сонливость, быстрая утомляемость, трудности в концентрации внимания, депрессия, зябкость, запоры. При избыточной выработке гормонов щитовидной железы – гипертиреозе – пациенты жалуются на учащенное сердцебиение, тремор рук, потливость, чувство жара и плохую переносимость жары, плаксивость, раздражительность, бессонницу, метеоризм.
Лечение заболеваний щитовидной железы, связанных с недостатком или с избытком гормонов, в ряде случаев требует назначения гормональных препаратов.
Симптомы дисфункции вегетативной нервной системы могут встречаться при железодефицитной анемия (ЖДА) – патологии, развитие которой связано с дефицитом железа в организме. В результате нарушается образование гемоглобина и эритропоэз, развивается анемия, возникают расстройства, связанные с обменом веществ и питанием тканей (трофические расстройства). Симптомы ЖДА – слабость, повышенная утомляемость, сниженная работоспособность, бледность кожных покровов, головная боль, учащенное сердцебиение, низкое артериальное давление, неприятные ощущения в животе. Для коррекции анемии применяют препараты железа.
В основе жалоб пациентов, которые врач расценивает как расстройства вегетативной нервной системы, могут лежать и другие соматические заболевания, например, артериальная гипертензия, ишемическая болезнь сердца, сахарные диабет, нарушения работы различных отделов нервной системы и пр.
В ряде случаев причиной плохого самочувствия оказывается невроз – как это распознать? Почему при неврозах проявляются такие симптомы?
В случаях, когда вегетативные нарушения вторичны по отношению к психическим расстройствам, они могут указывать на соматоформные, тревожные (в том числе панические), депрессивные расстройств и пр.
При соматоформных расстройствах пациенты отмечают у себя симптомы, которые напоминают соматическое заболевание. Это заставляет их чрезмерно тревожиться за свое здоровье и обращаться к врачам разных специальностей (в основном к врачам-терапевтам, неврологам). При тщательном обследовании у таких пациентов либо не обнаруживается никаких нарушений, либо отмечаются незначительные отклонения от условной нормы. Жалобы при соматоформных расстройствах разнообразны, начиная от «общих», таких как сердцебиение, потливость, покраснение, тремор конечностей, повышение температуры тела, и заканчивая «прицельными», непосредственно затрагивающими конкретный орган или систему: головные боли, боли в области сердца, боли в животе. Однако за всеми этими жалобами могут стоять нарушения психической сферы, которые выявляются при тщательном расспросе: сниженное настроение, упадок сил, раздражительность, чувство внутренней напряженности.
Под маской ВСД часто обнаруживаются тревожные расстройства.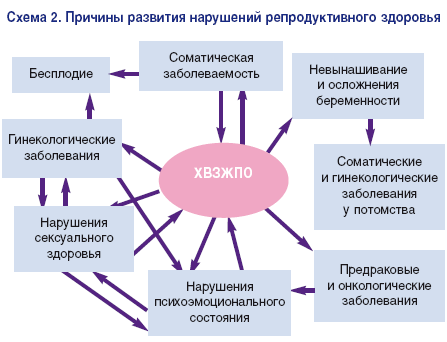
Паническое расстройство характеризуется повторным возникновением панических атак – необъяснимых, мучительных приступов плохого самочувствия, которые сопровождаются различными вегетативными симптомами, страхом и тревогой. Обычно первая атака производит на пациента тягостное впечатление, приводит к постоянной тревоге и ожиданию повторов. Чем катастрофичнее человек оценивает первый эпизод (к примеру, считает, что у него развивается инфаркт), тем тяжелее протекает паническое расстройство. У некоторых пациентов тревога при панической атаке может быть едва ощутимой – в этом случае на первый план выходит не эмоциональный компонент, а вегетативные симптомы (дыхательные нарушения, сильное сердцебиение, боли в области сердца, головная боль, озноб, онемение конечностей, тошнота, предобморочное состояние и пр.).
Генерализованное тревожное расстройство – это хроническое (ежедневное (или почти ежедневное)) состояние тревоги, при котором отсутствуют «светлые» промежутки, характерные для панического расстройства.
Депрессивное расстройство – одно из самых распространенных расстройств психики. Депрессия характеризуется болезненно подавленным настроением, снижением работоспособности, повышенной утомляемостью, нехваткой жизненной энергии. К дополнительным симптомам относятся тревожность, нарушение концентрации внимания, бессонница, потеря аппетита, снижение самооценки, чувство опустошенности, идеи или действия, направленные на самоповреждение. Согласно данным исследований, распространенность депрессии составляет от 3 до 6% населения. Депрессия может проходить в так называемой скрытой форме, когда на первый план выходит не сниженное настроение, а ощущение физического нездоровья. Пациенты жалуются на отсутствие сил, разбитость, недомогание, отмечают появление неприятных ощущений или боли в теле, учащенное сердцебиение, тошноту, повышенную потливость.
К дополнительным симптомам относятся тревожность, нарушение концентрации внимания, бессонница, потеря аппетита, снижение самооценки, чувство опустошенности, идеи или действия, направленные на самоповреждение. Согласно данным исследований, распространенность депрессии составляет от 3 до 6% населения. Депрессия может проходить в так называемой скрытой форме, когда на первый план выходит не сниженное настроение, а ощущение физического нездоровья. Пациенты жалуются на отсутствие сил, разбитость, недомогание, отмечают появление неприятных ощущений или боли в теле, учащенное сердцебиение, тошноту, повышенную потливость.
Пациентам с психическими расстройствами часто ставят диагнозы «вегетососудистая дистония». Неправильно назначенное лечение в таких случаях не приводит к облегчению состояния пациента, и даже наоборот – может стать причиной побочных эффектов и повысить тревожность. Рано или поздно такие пациенты попадают на прием к врачу-психиатру, который диагностирует заболевание. При правильном подборе терапии и психотерапевтической поддержке наступает улучшение состояния здоровья.
Перечень противопоказаний к донорству крови и ее компонентов
Главная → Больница → Станция переливания крови → Перечень противопоказаний к донорству крови и ее компонентов
Перечень противопоказаний к донорству крови и ее компонентов
Если у Вас есть вопросы по донорству крови
звоните (343) 351-11-14
I. АБСОЛЮТНЫЕ ПРОТИВОПОКАЗАНИЯ
(отвод от донорства независимо от давности заболевания и результатов лечения)
1. Гемотрансмиссивные заболевания:
1.1. Инфекционные:
— СПИД, носительство ВИЧ-инфекции и лица, относящиеся к группе риска (гомосексуалисты, наркоманы, проститутки)
— Сифилис, врожденный или приобретенный
— Вирусные гепатиты, положительный результат исследования на маркеры вирусных гепатитов (HBsAg, анти-HCV антител)
— Туберкулез, все формы
— Бруцеллез
— Сыпной тиф
— Туляремия
— Лепра.
1.2. Паразитарные:
— Эхинококкоз
— Токсоплазмоз
— Трипаносомоз
— Филяриатоз
— Ришта
— Лейшманиоз.
2. Соматические заболевания:
2.1. Злокачественные новообразования.
2.2. Болезни крови.
2.3. Органические заболевания ЦНС.
2.4. Полное отсутствие слуха и речи.
2.5. Психические заболевания.
2.6. Наркомания, алкоголизм.
2.7. Сердечно — сосудистые заболевания:
— гипертоническая болезнь II — III ст.
— ишемическая болезнь сердца
— атеросклероз, атеросклеротический кардиосклероз
— облитерирующий эндоартериит, неспецифический аортоартериит, рецидивирующий тромбофлебит
— эндокардит, миокардит
— порок сердца.
2.8. Болезни органов дыхания:
— бронхиальная астма
— бронхоэктатическая болезнь, эмфизема легких, обструктивный бронхит, диффузный пневмосклероз в стадии декомпенсации.
2.9. Болезни органов пищеварения:
— ахилический гастрит
— язвенная болезнь желудка и двенадцатиперстной кишки.
2.10. Заболевания печени и желчных путей:
— хронические заболевания печени, в том числе токсической природы и неясной этиологии
— калькулезный холецистит с повторяющимися приступами и явлениями холангита
— цирроз печени.
2.11. Заболевания почек и мочевыводящих путей в стадии декомпенсации:
— диффузные и очаговые поражения почек
— мочекаменная болезнь.
2.12. Диффузные заболевания соединительной ткани.
2.13. Лучевая болезнь.
2.14. Болезни эндокринной системы в случае выраженного нарушения функций и обмена веществ.
2.15. Болезни ЛОР-органов:
— озена
— прочие острые и хронические тяжелые гнойно — воспалительные заболевания.
2.16. Глазные болезни:
— остаточные явления увеита (ирит, иридоциклит, хориоретинит)
— высокая миопия (6 Д и более)
— трахома
— полная слепота.
2.17. Кожные болезни:
— распространенные заболевания кожи воспалительного и инфекционного характера
— генерализованный псориаз, эритродермия, экземы, пиодермия, сикоз, красная волчанка, пузырчатые дерматозы
— грибковые поражения кожи (микроспория, трихофития, фавус, эпидермофития) и внутренних органов (глубокие микозы)
— гнойничковые заболевания кожи (пиодермия, фурункулез, сикоз).
2.18. Остеомиелит острый и хронический.
2.19. Оперативные вмешательства по поводу резекции органа (желудок, почка, желчный пузырь, селезенка, яичники, матка и пр.) и трансплантации органов и тканей.
II. ВРЕМЕННЫЕ ПРОТИВОПОКАЗАНИЯ
|
Наименования |
Срок отвода от донорства |
|
1. |
|
|
1.2. Оперативные вмешательства, в т.ч. аборты (необходимо представление медицинской справки) (выписки из истории болезни) о характере и дате операции) |
6 месяцев со дня оперативного вмешательства |
|
1.3. Нанесение татуировки или лечение иглоукалыванием |
1 год с момента окончания процедур |
|
1.4. Пребывание в загранкомандировках длительностью более 2 месяцев |
6 месяцев |
|
1.5. Пребывание в эндемичных по малярии странах тропического и субтропического климата (Азия, Африка, Южная и Центральная Америка) более 3 месяцев |
3 года |
|
1. |
|
|
2. Перенесенные заболевания: |
3 года 1 год 1 месяц после выздоровления |
|
2.2. Прочие инфекционные заболевания, не указанные в разделе «Абсолютные противопоказания» и п. 2.1 настоящего раздела |
6 месяцев после выздоровления |
|
2.3. Экстракция зуба |
10 дней |
|
2. |
1 месяц после купирования острого периода |
|
2.5. Вегето — сосудистая дистония |
1 месяц |
|
2.6. Аллергические заболевания в стадии обострения |
2 месяца после купирования острого периода |
|
3. Период беременности и лактации |
1 год после родов, 3 месяца после окончания лактации |
|
4. Период менструации |
5 дней со дня окончания менструации |
|
5. Прививки: |
1 месяц 1 год |
|
6. — анальгетики, салицилаты |
2 недели после окончания приема |
|
7. Прием алкоголя |
48 часов |
|
8. Изменения биохимических показателей крови: — диспротеинемия |
3 месяца |
При наличии у донора заболеваний, не вошедших в данный Перечень, вопрос о допуске к донорству решается комиссионно врачом-трансфузиологом и соответствующим(ими) специалистом(ами).
Соматические расстройства у детей: краткое руководство
Что такое расстройство соматических симптомов?
Расстройство соматических симптомов — это расстройство психического здоровья, которое может поражать детей. Дети с соматическими симптомами расстройства сильно беспокоятся о своих физических ощущениях, которые являются вполне нормальными — например, о головных болях, болях в животе или усталости. Эти небольшие проблемы заставляют их думать, что у них серьезная болезнь. Например, они могут подумать, что боль в животе означает, что у них рак. Дети с соматическими симптомами расстройства беспокоятся так сильно, что это вызывает у них сильный стресс и тревогу, которые мешают нормальной деятельности, такой как школа.
Дети с соматическими симптомами расстройства сильно беспокоятся о своих физических ощущениях, которые являются вполне нормальными — например, о головных болях, болях в животе или усталости. Эти небольшие проблемы заставляют их думать, что у них серьезная болезнь. Например, они могут подумать, что боль в животе означает, что у них рак. Дети с соматическими симптомами расстройства беспокоятся так сильно, что это вызывает у них сильный стресс и тревогу, которые мешают нормальной деятельности, такой как школа.
Большее число девочек, чем мальчиков, имеют соматические расстройства. Расстройство соматических симптомов — это не то же самое, что тревожное расстройство болезни. При тревожном расстройстве болезни ребенок беспокоится о том, что серьезно болен, но у него вообще нет никаких симптомов.
У детей, у которых есть заболевание, также может быть диагностировано соматическое симптоматическое расстройство, если они испытывают необычно сильное беспокойство по поводу болезни.
Каковы симптомы соматических расстройств?
Признаки того, что у ребенка могут быть соматические расстройства, включают:
- Если думать, что нормальные телесные ощущения означают, что он очень болен.
 Например, ребенок может быть уверен, что головная боль означает, что у него опухоль головного мозга.
Например, ребенок может быть уверен, что головная боль означает, что у него опухоль головного мозга. - Тратить много времени на беспокойство по поводу конкретной боли или более общего чувства, например усталости.
- Сильные боли в животе или головные боли или чувство сильной усталости.
- Боятся физических нагрузок, таких как спорт, потому что думают, что причинят себе вред.
- Тратить много времени на чтение о болезнях.
Некоторые дети с соматическими расстройствами отказываются идти к врачу. Это может быть потому, что они боятся плохого диагноза или думают, что уже слишком больны, чтобы помочь. Другие могут много ходить к врачу или медсестре и даже требовать, чтобы врач диагностировал болезнь, которая, по их мнению, у них есть.
Дети с соматическими симптомами расстройства так сильно беспокоятся о болезни, что это мешает нормальной жизни, включая школу и дружеские отношения. Они не симулируют свой страх.
Как диагностируется соматическое симптоматическое расстройство?
Сначала врач осмотрит ребенка, чтобы убедиться, что он действительно не болен физически. Затем, чтобы поставить диагноз расстройства соматических симптомов, ребенок должен:
Затем, чтобы поставить диагноз расстройства соматических симптомов, ребенок должен:
- Проявить сильное беспокойство, что у него серьезное физическое заболевание
- Думать, что ежедневные боли и боли, такие как головные боли и боли в животе, означают, что у него серьезное заболевание
- Быть настолько беспокоится и беспокоится об этих чувствах, что это мешает учебе и общественной деятельности
Как лечить соматические расстройства?
Расстройство соматических симптомов обычно лечится с помощью когнитивно-поведенческой терапии (КПТ). В когнитивно-поведенческой терапии дети узнают, что их беспокойства — это просто мысли, а не реальные вещи, которых следует бояться. Они также узнают, как распознавать пугающие мысли, когда они возникают, и как сделать их менее пугающими.
После того, как ребенок достиг прогресса в когнитивно-поведенческой терапии, терапевт может предложить ребенку и его родителям пройти еще одно лечение, которое называется терапией воздействия и предотвращения реакции. В этом лечении терапевт попросит ребенка сделать небольшие шаги к изменению своей реакции на свои физические ощущения. Например, ребенок и терапевт могут поставить цель, чтобы ребенок не ходил к медсестре целый день. Родители также могут научиться реагировать на беспокойство ребенка более полезным способом.
В этом лечении терапевт попросит ребенка сделать небольшие шаги к изменению своей реакции на свои физические ощущения. Например, ребенок и терапевт могут поставить цель, чтобы ребенок не ходил к медсестре целый день. Родители также могут научиться реагировать на беспокойство ребенка более полезным способом.
Иногда лекарства используются вместе с терапией, если ребенок очень беспокоен. Наиболее распространенными препаратами для лечения соматических расстройств являются антидепрессанты, такие как СИОЗС.
Последний раз это руководство пересматривалось или обновлялось 23 февраля 2023 г.
Общественные представления о симптомах соматических расстройств
Введение
Общественные знания и представления о психических расстройствах можно определить как «грамотность в области психического здоровья» (1). Концепция основана на более общем термине «грамотность в вопросах здоровья» (2), изначально определяемом как способность находить, понимать и использовать медицинскую информацию. Несмотря на то, что грамотность в вопросах здоровья стала важным понятием в исследованиях и политике здравоохранения, единого мнения относительно определения и концептуальной модели нет (3). Йорм и др. (4) ввел понятие грамотности в области психического здоровья и определил его как «знания и представления о психических расстройствах, которые помогают их распознавать, лечить или предотвращать» (стр. 182). Соответственно, грамотность в области психического здоровья состоит из нескольких компонентов, включая способность распознавать конкретные расстройства, знания и представления о факторах риска, причинах и доступной профессиональной помощи, а также установки, способствующие обращению за надлежащей помощью (5). Отсутствие грамотности населения в области психического здоровья означает, что многие представители общественности не знают, что они могут сделать для профилактики, люди часто откладывают или избегают обращения за лечением, относятся к рекомендуемым методам лечения с подозрением или не знают, как помочь людям, страдающим психическим заболеванием.
Несмотря на то, что грамотность в вопросах здоровья стала важным понятием в исследованиях и политике здравоохранения, единого мнения относительно определения и концептуальной модели нет (3). Йорм и др. (4) ввел понятие грамотности в области психического здоровья и определил его как «знания и представления о психических расстройствах, которые помогают их распознавать, лечить или предотвращать» (стр. 182). Соответственно, грамотность в области психического здоровья состоит из нескольких компонентов, включая способность распознавать конкретные расстройства, знания и представления о факторах риска, причинах и доступной профессиональной помощи, а также установки, способствующие обращению за надлежащей помощью (5). Отсутствие грамотности населения в области психического здоровья означает, что многие представители общественности не знают, что они могут сделать для профилактики, люди часто откладывают или избегают обращения за лечением, относятся к рекомендуемым методам лечения с подозрением или не знают, как помочь людям, страдающим психическим заболеванием. проблемы (6).
проблемы (6).
Хотя уровень грамотности в области психического здоровья в целом, по-видимому, повышается (7), следует помнить, что большинство соответствующих исследований и вмешательств сосредоточены на таких расстройствах, как депрессия, шизофрения или тревога (1, 8–10). Кроме того, эти исследования показывают, что не существует последовательной связи между грамотностью в области психического здоровья и социально-демографическими характеристиками, такими как пол и возраст (11, 12). Что касается образования, некоторые исследования выявили неравенство в грамотности в области психического здоровья [например, (13)]. Кроме того, предыдущие контакты с больными людьми и собственный опыт психических заболеваний были связаны с некоторыми аспектами грамотности в области психического здоровья (1, 14–17).
В отличие от упомянутых выше расстройств, в обществе мало что известно о расстройствах соматических симптомов (SSD), которые ранее назывались соматоформными или функциональными расстройствами (18). Надлежащее и своевременное предоставление адекватного лечения пациентам, страдающим ССД, представляется особенно проблематичным (19). Только 25% пораженных пациентов проходят психотерапию в качестве лечения с наилучшей доказанной эффективностью (20), а средняя продолжительность между началом соматоформного расстройства и первым психотерапевтическим или психиатрическим лечением оценивалась в исследованиях первичной помощи и вторичной/третичной помощи между 6 и 25 годами. лет (21, 22). Хотя врачебные барьеры в диагностике и лечении пациентов с соматоформными расстройствами все же существуют (19, 23) и существует риск соматизирующего эффекта диспансеризации (24), госпитализация больных с функциональными и соматоформными расстройствами сильно зависит от санитарной грамотности и доступности медицинской помощи (25). Учитывая эти данные, можно предположить, что население в целом может быть недостаточно информировано о диагностике и лечении ССД, т. е. грамотность по ССД может быть низкой. Однако, насколько нам известно, общественные убеждения и знания о SSD еще не исследовались.
Надлежащее и своевременное предоставление адекватного лечения пациентам, страдающим ССД, представляется особенно проблематичным (19). Только 25% пораженных пациентов проходят психотерапию в качестве лечения с наилучшей доказанной эффективностью (20), а средняя продолжительность между началом соматоформного расстройства и первым психотерапевтическим или психиатрическим лечением оценивалась в исследованиях первичной помощи и вторичной/третичной помощи между 6 и 25 годами. лет (21, 22). Хотя врачебные барьеры в диагностике и лечении пациентов с соматоформными расстройствами все же существуют (19, 23) и существует риск соматизирующего эффекта диспансеризации (24), госпитализация больных с функциональными и соматоформными расстройствами сильно зависит от санитарной грамотности и доступности медицинской помощи (25). Учитывая эти данные, можно предположить, что население в целом может быть недостаточно информировано о диагностике и лечении ССД, т. е. грамотность по ССД может быть низкой. Однако, насколько нам известно, общественные убеждения и знания о SSD еще не исследовались. В частности, неизвестно, считает ли широкая общественность ССД психическим расстройством, которое хорошо поддается психотерапевтическому лечению (26), и расстройством, при котором задействованы перцептивные механизмы, такие как соматосенсорная амплификация (27). Поэтому мы сосредоточимся на следующих вопросах исследования: (1) Что немецкая общественность знает и думает о SSD? (2) Связаны ли знания и убеждения с социально-демографическими факторами и переживаниями, связанными с расстройством?
В частности, неизвестно, считает ли широкая общественность ССД психическим расстройством, которое хорошо поддается психотерапевтическому лечению (26), и расстройством, при котором задействованы перцептивные механизмы, такие как соматосенсорная амплификация (27). Поэтому мы сосредоточимся на следующих вопросах исследования: (1) Что немецкая общественность знает и думает о SSD? (2) Связаны ли знания и убеждения с социально-демографическими факторами и переживаниями, связанными с расстройством?
Методы
Дизайн исследования и выборка
Анализ основан на общенациональном компьютеризированном телефонном опросе, проведенном в ноябре и декабре 2017 года. Выборка состояла из взрослых в возрасте 18 лет и старше, проживающих в частных домохозяйствах в Германии. Около 70% выборки было составлено случайным образом из зарегистрированных частных телефонных номеров. Дополнительные сгенерированные компьютером номера позволили включить домохозяйства из каталога (номера стационарных телефонов). Остальные 30% выборки состояли из случайно сгенерированных номеров мобильных телефонов (Random Digit Dialing). Для случайного отбора участников домохозяйств применялась сетка выбора Киша (28). Среди мобильных пользователей целевым лицом был владелец или основной пользователь мобильного устройства. После информирования о том, что участие в исследовании является добровольным и что выход из исследования возможен в любое время, в нем приняли участие 1004 человека, в результате чего доля ответивших составила 48,3%. Процедура сбора данных была одобрена Комиссией по этике Медицинской ассоциации в Гамбурге (№ PV3707). Сравнение с официальной статистикой показывает, что возраст, пол и образование одинаково распределены в выборке и в общем взрослом населении Германии (табл. 1).
Остальные 30% выборки состояли из случайно сгенерированных номеров мобильных телефонов (Random Digit Dialing). Для случайного отбора участников домохозяйств применялась сетка выбора Киша (28). Среди мобильных пользователей целевым лицом был владелец или основной пользователь мобильного устройства. После информирования о том, что участие в исследовании является добровольным и что выход из исследования возможен в любое время, в нем приняли участие 1004 человека, в результате чего доля ответивших составила 48,3%. Процедура сбора данных была одобрена Комиссией по этике Медицинской ассоциации в Гамбурге (№ PV3707). Сравнение с официальной статистикой показывает, что возраст, пол и образование одинаково распределены в выборке и в общем взрослом населении Германии (табл. 1).
Таблица 1 . Распределение по полу, возрасту и образованию в выборке ( N = 1004) по сравнению с официальной немецкой статистикой населения в целом.
Виньетки
Перед опросом респондентам была представлена виньетка с признаками и симптомами, указывающими на ССД. Клиницисты нашей команды разработали две разные виньетки (см. Приложение). Обе виньетки показывают случаи SSD в соответствии с DSM-5 (18). Первое предложение виньеток дает информацию о критерии А (обременительный соматический симптом) и критерии С (сохранение бремени симптома) ССД. Последующие предложения состоят из информации, касающейся критерия B, касающегося чрезмерных мыслей о серьезности симптомов, сильной тревоги по поводу своего здоровья и симптомов, а также чрезмерного поведения, связанного с симптомами. В виньетке А показан случай ССД с болью в качестве основного симптома без сопутствующего соматического заболевания, тогда как в виньетке В показан случай с утомляемостью в качестве основного симптома и более ранним тяжелым соматическим заболеванием. Следовательно, две виньетки различаются по основному типу симптомов и наличию более раннего соматического заболевания. Некоторые исследования показывают, что социально-демографические характеристики могут оказывать влияние на общественное мнение о психических расстройствах (11).
Клиницисты нашей команды разработали две разные виньетки (см. Приложение). Обе виньетки показывают случаи SSD в соответствии с DSM-5 (18). Первое предложение виньеток дает информацию о критерии А (обременительный соматический симптом) и критерии С (сохранение бремени симптома) ССД. Последующие предложения состоят из информации, касающейся критерия B, касающегося чрезмерных мыслей о серьезности симптомов, сильной тревоги по поводу своего здоровья и симптомов, а также чрезмерного поведения, связанного с симптомами. В виньетке А показан случай ССД с болью в качестве основного симптома без сопутствующего соматического заболевания, тогда как в виньетке В показан случай с утомляемостью в качестве основного симптома и более ранним тяжелым соматическим заболеванием. Следовательно, две виньетки различаются по основному типу симптомов и наличию более раннего соматического заболевания. Некоторые исследования показывают, что социально-демографические характеристики могут оказывать влияние на общественное мнение о психических расстройствах (11). Таким образом, виньетки дополнительно варьировались в зависимости от пола (женщины и мужчины) и возраста (32 года против 62 лет), в результате чего было получено восемь различных виньеток, каждая из которых была представлена примерно 125 респондентам (т. е. около 12,5% выборки). Обе виньетки также совместимы с телесным дистрессом по МКБ-11 (29).), поскольку они состоят из случаев с одним или несколькими неприятными телесными симптомами и поскольку они иллюстрируют чрезмерное внимание, которое больные люди уделяют симптомам. Однако мы ссылаемся на SSD, поскольку МКБ-11 не была опубликована на момент сбора данных.
Таким образом, виньетки дополнительно варьировались в зависимости от пола (женщины и мужчины) и возраста (32 года против 62 лет), в результате чего было получено восемь различных виньеток, каждая из которых была представлена примерно 125 респондентам (т. е. около 12,5% выборки). Обе виньетки также совместимы с телесным дистрессом по МКБ-11 (29).), поскольку они состоят из случаев с одним или несколькими неприятными телесными симптомами и поскольку они иллюстрируют чрезмерное внимание, которое больные люди уделяют симптомам. Однако мы ссылаемся на SSD, поскольку МКБ-11 не была опубликована на момент сбора данных.
Инструменты
После того, как виньетка была представлена, респондентам было задано пять вопросов относительно их знаний и представлений о причинах, симптомах и лечении с использованием в основном стандартизированной анкеты. Сначала респондентов спрашивали о возможных диагнозах («Что с этим человеком»?). Ответы на этот открытый вопрос были отмечены. Учитывались респонденты, указавшие на проблемы с психическим здоровьем (например, психосоматическое расстройство, эмоциональное выгорание, депрессия, тревожность). Причинная атрибуция респондентами представленных симптомов оценивалась по следующему пункту: «Возможная причина этих симптомов — неверная интерпретация сигналов тела». Пункт был закодирован от 1 (совершенно неверно) до 4 (полностью верно). Кроме того, респондентов спрашивали, поддаются ли лечению симптомы (от 1 = совсем не до 4 = очень хорошо). За этим последовал вопрос, насколько эффективна психотерапия для лечения симптомов. Шкала снова варьировалась от 1 (совсем не эффективно) до 4 (очень эффективно). Чтобы обобщить свои знания, респондентов просили согласиться или не согласиться со следующим утверждением по четырехбалльной шкале: «Я много знаю о подобных симптомах».
Причинная атрибуция респондентами представленных симптомов оценивалась по следующему пункту: «Возможная причина этих симптомов — неверная интерпретация сигналов тела». Пункт был закодирован от 1 (совершенно неверно) до 4 (полностью верно). Кроме того, респондентов спрашивали, поддаются ли лечению симптомы (от 1 = совсем не до 4 = очень хорошо). За этим последовал вопрос, насколько эффективна психотерапия для лечения симптомов. Шкала снова варьировалась от 1 (совсем не эффективно) до 4 (очень эффективно). Чтобы обобщить свои знания, респондентов просили согласиться или не согласиться со следующим утверждением по четырехбалльной шкале: «Я много знаю о подобных симптомах».
С точки зрения социально-демографических факторов вводятся возраст, пол и образование (высшее образование). Чтобы оценить опыт респондентов с симптомами, описанными в виньетке, их спросили, страдали ли они сами когда-либо от подобных симптомов (да или нет). Кроме того, их спросили, имели ли они или имели личный контакт с больным человеком (да или нет).
Анализы
Анализы проводились с использованием SPSS 22. Для анализа знаний и представлений о представленных симптомах четырехбалльная шкала была дихотомизирована путем объединения двух первых и двух последних вариантов ответов (таблица 2). Проценты документируются и сравниваются между двумя виньетками с использованием точного критерия Фишера (исследовательский вопрос 1). Чтобы проанализировать ассоциации со знаниями и убеждениями относительно представленных симптомов, социально-демографические переменные и опыт с SSD вводятся в несколько моделей логистической регрессии (вопрос исследования 2). Пять дихотомических индикаторов знаний и убеждений определяются как зависимые переменные. Коэффициенты шансов, 9Отображаются 5% доверительные интервалы и R 2 Нагелькерке. P — значения сообщаются для всех анализов; значения p < 0,05 считаются статистически значимыми.
Таблица 2 . Знания и представления о соматических расстройствах.
Результаты
В таблице 2 показано распределение знаний и представлений о SSD для всей выборки и для подвыборок двух виньеток. Около 1/3 респондентов признали проблему с психическим здоровьем, когда столкнулись с виньетками. Этот показатель был ниже при ССД с болью в качестве основного симптома без коморбидного соматического заболевания (24,8 %), по сравнению со случаем с утомляемостью в качестве основного симптома и ранее перенесенным тяжелым соматическим заболеванием (44,0 %). Около 2/3 согласились с тем, что возможной причиной симптомов является неверная интерпретация сигналов тела, то есть соматосенсорная амплификация. Значительно меньше респондентов считали, что случай с болью и без коморбидного соматического заболевания излечим, по сравнению со случаем усталости с более ранним тяжелым соматическим заболеванием. Около 80% населения Германии считали психотерапию довольно или очень эффективной мерой, в то время как <1/3 полагали, что они много знают о представленных симптомах.
Ассоциации убеждений с социально-демографическими факторами и переживаниями для виньетки А (боль без соматического заболевания) представлены в табл. 3. Возраст отрицательно связан с признанием проблемы психического здоровья, т. е. чем старше респонденты, тем реже они распознал проблему психического здоровья, когда столкнулся с виньеткой А. Нет никаких существенных ассоциаций социально-демографических факторов и факторов, связанных с опытом, с убеждением, что неправильная интерпретация сигналов тела является потенциальной причиной этого SSD. Женщины чаще думают, что этот SSD поддается лечению, чем мужчины. В плане психотерапии респонденты старшего возраста и лица с низким уровнем образования менее вероятно, тогда как респонденты, имевшие контакт с человеком с ССД, чаще считают эту меру эффективной. По сравнению с другими верованиями, R 9 Нагелькерке0095 2 значительно выше в случае субъективной оценки собственных знаний, что свидетельствует о большей значимости для объяснения социально-демографических и особенно опытных факторов.
Таблица 3 . Ассоциации со знаниями и убеждениями о соматических расстройствах (Виньетка А, боль без соматического заболевания): Отношения шансов [95% доверительные интервалы]; значения.
Женский пол, низкий уровень образования и контакт с больным положительно связаны с распознаванием проблемы психического здоровья в случае переутомления предшествующим соматическим заболеванием (винье Б, таблица 4). Что касается причинной атрибуции, женщины чаще считают, что неправильная интерпретация сигналов тела является потенциальной причиной этого SSD. Респонденты старшего возраста и респонденты с низким уровнем образования (по сравнению со средним образованием) реже считают, что этот ССД излечим. Убеждение в том, что психотерапия эффективна в представленном случае переутомления при предшествующем соматическом заболевании, отрицательно связано с возрастом, в то время как женщины, менее образованные респонденты и те, кто имел или имеет контакт с больными, чаще придерживаются этого убеждения. Наконец, два фактора, связанных с опытом, тесно связаны с субъективной оценкой собственных знаний.
Наконец, два фактора, связанных с опытом, тесно связаны с субъективной оценкой собственных знаний.
Таблица 4 . Ассоциации со знаниями и убеждениями о соматических расстройствах (Виньетка B, утомляемость при предшествующем соматическом заболевании): Отношение шансов [95% доверительные интервалы]; значения.
Обсуждение
Используя две разные виньетки SSD в опросе населения Германии, наши результаты показывают, что около 1/3 респондентов признали проблему психического здоровья, около 2/3 согласились с тем, что возможной причиной симптомов является неправильное толкование телесные сигналы, и подавляющее большинство считало, что расстройство поддается лечению (75%) и что психотерапия эффективна (80%). С другой стороны, только 31% думали, что много знают о подобных симптомах. Кроме того, наши результаты показывают, что респонденты-женщины, как правило, более позитивно оценивают излечимость и эффективность психотерапии, в то время как ассоциации знаний и убеждений с образованием и возрастом были непоследовательными. Респонденты, имевшие контакт с человеком с ССД, чаще считали, что психотерапия эффективна и что они много знают о ССД, по сравнению с теми, кто никогда не контактировал. Дополнительный анализ показал, что существуют небольшие и незначительные различия в общественных представлениях о SSD между мужчинами и женщинами, а также молодыми (32 года) и старыми (62 года) виньетками (результаты подробно не показаны). Есть два исключения: больше респондентов согласились с тем, что неправильная интерпретация сигналов тела является потенциальной причиной симптомов, когда человек в виньетке B был женщиной (по сравнению с мужчиной в виньетке), и больше респондентов признали проблему психического здоровья, когда человек в виньетке A был молодой (32 года). В целом, однако, кажется, что не существует устойчивых различий в представлениях о ССД в зависимости от пола или возраста человека, страдающего этим заболеванием.
Респонденты, имевшие контакт с человеком с ССД, чаще считали, что психотерапия эффективна и что они много знают о ССД, по сравнению с теми, кто никогда не контактировал. Дополнительный анализ показал, что существуют небольшие и незначительные различия в общественных представлениях о SSD между мужчинами и женщинами, а также молодыми (32 года) и старыми (62 года) виньетками (результаты подробно не показаны). Есть два исключения: больше респондентов согласились с тем, что неправильная интерпретация сигналов тела является потенциальной причиной симптомов, когда человек в виньетке B был женщиной (по сравнению с мужчиной в виньетке), и больше респондентов признали проблему психического здоровья, когда человек в виньетке A был молодой (32 года). В целом, однако, кажется, что не существует устойчивых различий в представлениях о ССД в зависимости от пола или возраста человека, страдающего этим заболеванием.
С точки зрения двух виньеток, результаты показывают различия в общественном мнении о SSD в зависимости от основного типа симптома (боль или утомляемость) и наличия более раннего соматического заболевания (да или нет). Значительно больше респондентов считали расстройство излечимым и много знали о таких симптомах, когда сталкивались со случаем утомляемости как основного симптома и перенесенного ранее тяжелого соматического заболевания. Различия были наиболее выражены в интерпретации симптомов. Судя по использованным виньеткам, немецкому обществу труднее распознать проблему психического здоровья, когда основным симптомом является боль, а не усталость.
Значительно больше респондентов считали расстройство излечимым и много знали о таких симптомах, когда сталкивались со случаем утомляемости как основного симптома и перенесенного ранее тяжелого соматического заболевания. Различия были наиболее выражены в интерпретации симптомов. Судя по использованным виньеткам, немецкому обществу труднее распознать проблему психического здоровья, когда основным симптомом является боль, а не усталость.
В предыдущем исследовании (1), в котором была представлена виньетка с признаками депрессии, около 72% населения Германии распознали депрессию, 80% считали это расстройство излечимым, а 93% считали психотерапию эффективной. Таким образом, распознавание расстройства и убеждения о лечении различаются при ССД и депрессии. Эти различия указывают на то, что наблюдения за общим улучшением грамотности в области психического здоровья (7) могут не относиться к SSD. Как упоминалось во введении, большинство исследований и вмешательств по повышению грамотности в области психического здоровья сосредоточены на депрессии, шизофрении и тревоге (8–10), и это первое исследование, в котором анализируются общедоступные знания и представления о ССД.
Обзор Angermeyer and Dietrich (11) не выявил последовательной связи между грамотностью в области психического здоровья и социально-демографическими характеристиками, такими как пол и возраст. В нашем исследовании результаты, касающиеся пола, были более последовательными в двух виньетках SSD, показывая, что респонденты-женщины, как правило, имеют более позитивное мнение о излечимости и эффективности психотерапии. С точки зрения образования, как и в нашем анализе, некоторые исследования показали, что высокообразованные люди чаще признают рассматриваемую проблему психического здоровья (1, 13). Однако эти неравенства не были последовательными для всех показателей грамотности в области психического здоровья в нашем анализе, а также в упомянутых предыдущих исследованиях.
Кроме того, в некоторых исследованиях было установлено, что предыдущие контакты с больными людьми и собственный опыт психических заболеваний связаны с аспектами грамотности в области психического здоровья (1, 14–17). Что касается результатов, представленных здесь, примечательно, что единственная существенная разница между респондентами, которые страдали от SSD, и теми, у кого никогда не было SSD, заключалась в том, что первые заявили, что знают больше о представленных симптомах. Следовательно, страдание, по-видимому, не имеет значения для убеждений о лечении, признании проблемы психического здоровья или определении правильной причины симптомов. На этом фоне наши результаты не подтверждают предположение о том, что люди с историей рассматриваемого заболевания или опытом лечения имеют убеждения, более близкие к убеждениям профессионалов (16).
Что касается результатов, представленных здесь, примечательно, что единственная существенная разница между респондентами, которые страдали от SSD, и теми, у кого никогда не было SSD, заключалась в том, что первые заявили, что знают больше о представленных симптомах. Следовательно, страдание, по-видимому, не имеет значения для убеждений о лечении, признании проблемы психического здоровья или определении правильной причины симптомов. На этом фоне наши результаты не подтверждают предположение о том, что люди с историей рассматриваемого заболевания или опытом лечения имеют убеждения, более близкие к убеждениям профессионалов (16).
При оценке наших результатов необходимо учитывать некоторые методологические ограничения. Хотя в опросе использовались различные элементы, измеряющие знания и убеждения о причинах, симптомах и лечении, мы не смогли охватить все аспекты грамотности SSD. Более того, все индикаторы основывались на единичных показателях. Хотя эти элементы в основном использовались в предыдущих исследованиях (1, 13), их нельзя считать достаточно проверенными. Особенно с точки зрения представлений о причинах и эффективности лечения трудно однозначно оценить, какой ответ является «правильным». Кроме того, несмотря на то, что использование виньеток в качестве стимула широко распространено и считается сильной стороной в исследованиях общественного психического здоровья, они должны быть короткими, чтобы их можно было включить в опросы. Поскольку SSD представляет собой сложное расстройство с тремя диагностическими критериями (30), неясно, адекватно ли это расстройство представлено в коротких виньетках, подобных нашей. Кроме того, SSD является полиморфным, и наш анализ ограничен двумя виньетками. Кроме того, анализ ассоциаций в некоторой степени является грубым, потому что мы решили дихотомизировать переменные для моделей логистической регрессии ради ясности и понятности. Наконец, результаты основаны на немецкой выборке и не могут быть распространены на другие страны.
Особенно с точки зрения представлений о причинах и эффективности лечения трудно однозначно оценить, какой ответ является «правильным». Кроме того, несмотря на то, что использование виньеток в качестве стимула широко распространено и считается сильной стороной в исследованиях общественного психического здоровья, они должны быть короткими, чтобы их можно было включить в опросы. Поскольку SSD представляет собой сложное расстройство с тремя диагностическими критериями (30), неясно, адекватно ли это расстройство представлено в коротких виньетках, подобных нашей. Кроме того, SSD является полиморфным, и наш анализ ограничен двумя виньетками. Кроме того, анализ ассоциаций в некоторой степени является грубым, потому что мы решили дихотомизировать переменные для моделей логистической регрессии ради ясности и понятности. Наконец, результаты основаны на немецкой выборке и не могут быть распространены на другие страны.
Выводы
В то время как большая часть населения Германии, кажется, хорошо осведомлена о причинах ССД, а также о возможности лечения и эффективности психотерапии, у большинства есть проблемы с интерпретацией симптомов, и они не думают, что много знают о подобных симптомах. Этот вывод можно интерпретировать как недостаточную грамотность в отношении ССД, по крайней мере, в некоторых важных аспектах, и это может способствовать тому, что только меньшинство пациентов с ССД получают раннее и надлежащее лечение. Расширение знаний о SSD с помощью образовательных мероприятий может способствовать адекватному обращению за помощью.
Этот вывод можно интерпретировать как недостаточную грамотность в отношении ССД, по крайней мере, в некоторых важных аспектах, и это может способствовать тому, что только меньшинство пациентов с ССД получают раннее и надлежащее лечение. Расширение знаний о SSD с помощью образовательных мероприятий может способствовать адекватному обращению за помощью.
Вклад авторов
ОвдК разработал вопрос исследования и написал первый черновик рукописи. AM провела статистический анализ. BL, ML и AM критически переработали рукопись и добавили важные аспекты. Все авторы принимали участие в разработке дизайна исследования и анкеты. Они также одобрили окончательный вариант рукописи.
Заявление о конфликте интересов
Авторы заявляют, что исследование проводилось при отсутствии каких-либо коммерческих или финансовых отношений, которые могли бы быть истолкованы как потенциальный конфликт интересов.
Дополнительный материал
Дополнительный материал к этой статье можно найти в Интернете по адресу: https://www. frontiersin.org/articles/10.3389/fpsyt.2018.00616/full#supplementary-material
frontiersin.org/articles/10.3389/fpsyt.2018.00616/full#supplementary-material
Ссылки
1. Mnich E , Маковски А.С., Ламберт М., Ангермейер М.С., Кнесебек Овд. Убеждения о депрессии — имеют ли значение страдания и опыт лечения? Результаты опроса населения Германии. J Affect Disord (2014) 164:28–32. doi: 10.1016/j.jad.2014.04.001
Резюме PubMed | Полный текст перекрестной ссылки | Google Scholar
2. Натбим Д. Грамотность в вопросах здоровья как цель общественного здравоохранения: задача современного санитарного просвещения и коммуникационных стратегий в 21 веке. Health Promot Int (2000) 15:259–67. doi: 10.1093/heapro/15.3.259
CrossRef Полный текст | Google Scholar
3. Серсенсен К., Ван ден Брук С., Фуллам Дж., Дойл Г., Пеликан Дж., Слонска З. и др. Медицинская грамотность и общественное здоровье: систематический обзор и интеграция определений и моделей. BMC Public Health (2012) 12:80. doi: 10.1186/1471-2458-12-80
Полный текст CrossRef | Google Scholar
4. Йорм А.Ф., Кортен А.Е., Якомб П.А., Кристенсен Х., Роджерс Б., Поллитт О. «Грамотность в области психического здоровья»: исследование способности населения распознавать психические расстройства и их представления об эффективности лечения. Med J Aust . (1997) 166:182–6.
Йорм А.Ф., Кортен А.Е., Якомб П.А., Кристенсен Х., Роджерс Б., Поллитт О. «Грамотность в области психического здоровья»: исследование способности населения распознавать психические расстройства и их представления об эффективности лечения. Med J Aust . (1997) 166:182–6.
Реферат PubMed | Google Scholar
5. Йорм А.Ф. Грамотность психического здоровья. Общественные знания и представления о психических расстройствах. Brit J Psychiatry (2000) 177:396–401. doi: 10.1192/bjp.177.5.396
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
6. Джорм А.Ф. Грамотность в области психического здоровья: расширение возможностей сообщества для принятия мер для улучшения психического здоровья. Ам Психол . (2012) 67: 231–43. doi: 10.1037/a0025957
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
7. Schomerus G, Schwahn C, Holzinger A, Corrigan PW, Grabe HJ, Carta MG, et al. Эволюция общественного отношения к психическим заболеваниям: систематический обзор и метаанализ. Acta Psychiatr Scand . (2012) 125:440–52. doi: 10.1111/j.1600-0447.2012.01826.x
Acta Psychiatr Scand . (2012) 125:440–52. doi: 10.1111/j.1600-0447.2012.01826.x
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
8. Altweck L, Marshall TC, Ferenczi N, Lefringhausen K. Грамотность в области психического здоровья: межкультурный подход к знаниям и представлениям о депрессии, шизофрении и генерализованном тревожном расстройстве. Фронт Психол . (2015) 6:1272. doi: 10.3389/fpsyg.2015.01272
PubMed Abstract | Полный текст перекрестной ссылки | Академия Google
9. Hickie IB, Davenport TA, Luscombe GM, Rong Y, Hickie ML, Bell MI. Оценка осведомленности о депрессии и обращения за помощью: опыт работы с Международным исследованием грамотности при депрессии. BMC Psychiatry (2007) 7:48. doi: 10.1186/1471-244X-7-48
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
10. Ривли Н.Дж., Морган А.Дж., Йорм А.Ф. Разработка шкал для оценки грамотности в области психического здоровья, связанных с распознаванием и вмешательством при депрессии, тревожных расстройствах и шизофрении/психозе. Aust NZ J Psychiatry (2014) 48:61–9. doi: 10.1177/0004867413491157
Aust NZ J Psychiatry (2014) 48:61–9. doi: 10.1177/0004867413491157
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
11. Ангермейер М.С., Дитрих С. Общественные представления и отношение к людям с психическими заболеваниями: обзор популяционных исследований. Acta Psychiat Scand . (2006) 113:163–79. doi: 10.1111/j.1600-0447.2005.00699.x
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
12. Хольцингер А., Флорис Ф., Шомерус Г., Карта М.Г., Ангермейер М.С. Гендерные различия в общественных убеждениях и отношении к психическим расстройствам в западных странах: систематический обзор популяционных исследований. Эпидемиол Психиатр Науки . (2012) 21:73–85. doi: 10.1017/S2045796011000552
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
13. Knesebeck Ovd, Mnich E, Daubmann A, Wegscheider K, Angermeyer MC, Lambert M, et al. Социально-экономический статус и представления о депрессии, шизофрении и расстройствах пищевого поведения. Soc Psychiatry Psychiatr Epidemiol . (2013) 48:775–82. doi: 10.1007/s00127-012-0599-1
Soc Psychiatry Psychiatr Epidemiol . (2013) 48:775–82. doi: 10.1007/s00127-012-0599-1
Полный текст CrossRef | Google Scholar
14. Лаубер С., Нордт С., Фалькато Л., Рёсслер В. Распознают ли люди психические заболевания? Факторы, влияющие на грамотность в области психического здоровья. Eur Arch Psychiatry Clin Neurosci . (2003) 253:248–51. doi: 10.1007/s00406-003-0439-0
CrossRef Full Text | Google Scholar
15. Хольцингер А., Матшингер Х., Ангермейер М.С. Что делать с депрессией? Обращение за помощью и лечебные рекомендации населения. Epidemiol Psychiatr Sci. (2011) 20:163–9. doi: 10.1017/S2045796011000266
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
16. Йорм А.Ф., Кристенсен Х., Медуэй Дж., Кортен А.Е., Якомб П.А., Роджерс Б. Общественные убеждения о полезности вмешательств при депрессии: ассоциации с историей депрессии и обращением за профессиональной помощью. Soc Psychiatry Psychiatr Epidemiol . (2000) 35:211–9. doi: 10.1007/s001270050230
(2000) 35:211–9. doi: 10.1007/s001270050230
CrossRef Полный текст | Google Scholar
17. Йорм А.Ф., Кристенсен Х., Гриффитс К.М. Вера во вредность антидепрессантов: результаты национального опроса австралийской общественности. J Аффективное расстройство . (2005) 88:47–55. doi: 10.1016/j.jad.2005.06.002
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
18. Американская психиатрическая ассоциация. Диагностическое и Статистическое Руководство по Психическим Расстройствам. DSM-5, Edn 5. Arlington: American Psychiatric Publishing (2013). doi: 10.1176/appi.books.9780890425596
CrossRef Full Text
19. Murray AM, Toussaint A, Althaus A, Löwe B. Проблема диагностики неспецифических, функциональных и соматоформных расстройств: систематический обзор препятствий к диагностика в первичном звене. J Психосом Рес . (2016) 80:1–10. doi: 10.1016/j.jpsychores.2015.11.002
PubMed Abstract | Полный текст перекрестной ссылки | Академия Google
20. Лёве Б., Пионтек К., Даубманн А., Хартер М., Вегшайдер К., Кениг Х.Х. и соавт. Эффективность ступенчатой, совместной и скоординированной сети здравоохранения при соматоформных расстройствах (Sofu-Net): контролируемое кластерное когортное исследование. Психосом Мед . (2017) 79:1016–24. doi: 10.1097/PSY.0000000000000491
Лёве Б., Пионтек К., Даубманн А., Хартер М., Вегшайдер К., Кениг Х.Х. и соавт. Эффективность ступенчатой, совместной и скоординированной сети здравоохранения при соматоформных расстройствах (Sofu-Net): контролируемое кластерное когортное исследование. Психосом Мед . (2017) 79:1016–24. doi: 10.1097/PSY.0000000000000491
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
21. Хеннингсен П., Якобсен Т., Шилтенвольф М., Вайс М.Г. Новый взгляд на соматизацию: диагностика и предполагаемые причины распространенных психических расстройств. Дж Нерв Мент Дис . (2005) 193:85–92. doi: 10.1097/01.nmd.0000152796.07788.b6
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
22. Herzog A, Shedden-Mora MC, Jordan P, Löwe B. Продолжительность нелеченого заболевания у пациентов с соматоформными расстройствами. J Психосом Рес . (2018) 107:1–6. doi: 10.1016/j.jpsychores.2018.01.011
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
23. Heinbokel C, Lehmann M, Pohontsch NJ, Zimmermann T, Althaus A, Scherer M, et al. Диагностические барьеры для расстройств соматических симптомов в первичной медико-санитарной помощи: протокол исследования смешанных методов в Германии. BMJ Open (2017) 7:e014157. doi: 10.1136/bmjopen-2016-014157
Heinbokel C, Lehmann M, Pohontsch NJ, Zimmermann T, Althaus A, Scherer M, et al. Диагностические барьеры для расстройств соматических симптомов в первичной медико-санитарной помощи: протокол исследования смешанных методов в Германии. BMJ Open (2017) 7:e014157. doi: 10.1136/bmjopen-2016-014157
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
24. Ринг А., Доурик С.Ф., Хамфрис Г.М., Дэвис Дж., Сэлмон П. Соматизирующий эффект клинической консультации: что пациенты и врачи говорят и чего не говорят, когда пациенты проявляют необъяснимые с медицинской точки зрения физические симптомы. Социально-медицинские науки . (2005) 61:1505–15. doi: 10.1016/j.socscimed.2005.03.014
CrossRef Полный текст | Академия Google
25. Лёве Б., Герлофф К. Функциональные соматические симптомы в разных культурах: вопросы восприятия и здравоохранения. Психосом Мед . (2018) 80:412–15. doi: 10.1097/PSY.0000000000000594
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
26. Кляйнштойбер М., Витхофт М., Хиллер В. Эффективность краткосрочной психотерапии при множественных необъяснимых с медицинской точки зрения физических симптомах: метаанализ. Clin Psychol Rev . (2011) 31:146–60. doi: 10.1016/j.cpr.2010.09.001
Кляйнштойбер М., Витхофт М., Хиллер В. Эффективность краткосрочной психотерапии при множественных необъяснимых с медицинской точки зрения физических симптомах: метаанализ. Clin Psychol Rev . (2011) 31:146–60. doi: 10.1016/j.cpr.2010.09.001
Резюме PubMed | Полный текст перекрестной ссылки | Google Scholar
27. Henningsen P, Gündel H, Kop WJ, Löwe B, Martin A, Rief W, et al. Постоянные физические симптомы как нарушение регуляции восприятия: нейропсихоповеденческая модель и ее клинические последствия. Психосом Мед . (2018) 80:422–31. doi: 10.1097/PSY.0000000000000588
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
28. Киш Л. Процедура объективного отбора респондентов в домохозяйстве. J Am Stat Assoc . (1949) 44:380–7. doi: 10.1080/01621459.1949.10483314
CrossRef Full Text | Google Scholar
29. Gureje O, Reed GM. Телесное дистресс-расстройство по МКБ-11: проблемы и перспективы. Всемирная психиатрия (2016) 15:291–2.
 Факторы заражения гемотрансмиссивными заболеваниями:
Факторы заражения гемотрансмиссивными заболеваниями:  6. Контакт с больными гепатитами:
6. Контакт с больными гепатитами:  4. Острые или хронические воспалительные процессы в стадии обострения независимо от локализации
4. Острые или хронические воспалительные процессы в стадии обострения независимо от локализации Прием лекарственных препаратов:
Прием лекарственных препаратов: 