Инвалидность детей с хроническими соматическими заболеваниями в Украине
Детская инвалидность является актуальной проблемой современного общества. В настоящее время в динамике состояния здоровья детского населения страны наметилось множество неблагоприятных тенденций: повышение частоты врожденных и наследственных заболеваний, прогрессирующий рост хронических форм соматической патологии и, как результат, повышение общего числа детей с ограниченными возможностями [1].
На протяжении длительного времени проблема детской инвалидности в стране вообще не освещалась, отсутствовали системы государственного учета детей-инвалидов и единые методики определения причин и факторов инвалидности, что привело к несопоставимости показателей. До 1991 года инвалидность в Украине рассматривали как стойкую утрату трудоспособности, поэтому статистические показатели рассматривали на 10 тыс. работающих. Эти данные не публиковались в открытой печати. И только с 1992 года показатели инвалидности по отдельным заболеваниям учитываются и разрабатываются отдельно для детского и взрослого населения.
Как самостоятельная многоплановая проблема детская инвалидность в стране начала формироваться в последние годы, когда в практику здравоохранения была введена Международная номенклатура нарушений, ограничений жизнедеятельности и социальной недостаточности, рекомендованная ВОЗ в 1989 году, и статистические показатели по отдельным нозологическим заболеваниям стали анализироваться отдельно для взрослого и детского населения [2].
С 08.11.2001 г. вступил в действие Приказ министерств здравоохранения, финансов, труда и социальной политики Украины № 454/471/516 «Об утверждении Перечня медицинских показаний, которые дают право на получение государственной социальной помощи детям-инвалидам в возрасте до 16 лет». В соответствии с Конвенцией ООН «О правах ребенка» в Украине в Законе «Об охране детства» (2402-IV, январь 2005 г.) возрастной ценз детей увеличен до 18 лет. В основу приказа положена концепция ВОЗ, согласно которой условием для установления инвалидности признается не сама болезнь, а ее последствия (нарушения, ограничение жизнедеятельности). Принят Верховной Радой и утвержден президентом Украины Закон Украины «О внесении изменений в Закон Украины «О государственной социальной помощи инвалидам с детства и детям-инвалидам» № 2457-IV от 3 марта 2005 года, значительно увеличен размер государственной социальной помощи этой категории инвалидов.
Принят Верховной Радой и утвержден президентом Украины Закон Украины «О внесении изменений в Закон Украины «О государственной социальной помощи инвалидам с детства и детям-инвалидам» № 2457-IV от 3 марта 2005 года, значительно увеличен размер государственной социальной помощи этой категории инвалидов.
Практически вопросы, связанные с инвалидностью, обусловленной хроническими соматическими заболеваниями, не изучены, имеются лишь единичные работы [3–5]. Хотя известно, что у лиц молодого возраста инвалидность в основном связана с хроническими соматическими заболеваниями, истоки которых — в детском и подростковом возрасте.
Заболевания сердечно-сосудистой системы являются ведущей причиной смертности и инвалидности населения Украины, одних из наивысших в Европе. В структуре смертности и инвалидности у лиц трудоспособного возраста они составляют 63 % [6].
Отмечается также рост числа заболеваний органов кровообращения и у детей: с 44,0 на 10 тыс. в 1994 году до 92,2 на 10 тыс. детского населения в 2007 году. В прошедшем году в Украине впервые было выявлено 78 697 случаев болезней сердечно-сосудистой системы (1,79 % от всех заболеваний), из них 2/3 — у городских детей. Необходимо отметить, что на подростковый возраст приходится наибольшее число впервые зарегистрированных заболеваний органов кровообращения (141,5 на 10 тыс.) [7]. Поэтому именно этот контингент является основной базой для формирования кардиоваскулярной патологии взрослого населения страны.
детского населения в 2007 году. В прошедшем году в Украине впервые было выявлено 78 697 случаев болезней сердечно-сосудистой системы (1,79 % от всех заболеваний), из них 2/3 — у городских детей. Необходимо отметить, что на подростковый возраст приходится наибольшее число впервые зарегистрированных заболеваний органов кровообращения (141,5 на 10 тыс.) [7]. Поэтому именно этот контингент является основной базой для формирования кардиоваскулярной патологии взрослого населения страны.
В формировании детской инвалидности врожденным аномалиям системы кровообращения принадлежит важное место. Ежегодно в Украине рождается более 5 тыс. детей с врожденными пороками сердца и сосудов, большинство из них нуждаются в кардиохирургической помощи. В настоящее время насчитывается 47 585 детей с врожденными пороками сердца (5,75 на 1 тыс. детей) [8]. Ранняя диагностика и адекватная специализированная помощь данной категории больных позволят значительно снизить уровень ограничения их жизнедеятельности.
Ревматические заболевания (ювенильный ревматоидный артрит, остеоартроз), болезни костно-мышечной системы и соединительной ткани (системная красная волчанка), болезни органов пищеварения и дыхания также имеют значительный удельный вес в структуре инвалидности как у детей, так и у лиц молодого трудоспособного возраста.
На 01.01.2008 года в Украине на учете состоит 167 619 детей-инвалидов в возрасте до 18 лет, впервые признано инвалидами 19 080 детей. В последние годы в стране отмечается рост детской инвалидности (рис. 1). Если в 1999 году показатель инвалидности составлял 149,8 случая на
10 тыс. детского населения, то в 2007 году — 196,4. В структуре детской инвалидности преобладают врожденные аномалии (26,7 %), болезни нервной системы (15,5 %) и нарушения психики и поведения (14,0 %).
Хронические соматические заболевания занимают значительное место в структуре детской инвалидности, а их частота у лиц молодого трудоспособного возраста составляет уже более половины; увеличение показателей общей инвалидности у этих лиц возрастает за счет соматической патологии. Различные нарушения и ограничение жизнедеятельности у 7930 (9,0 на 10 тыс.) детей связаны с заболеваниями костно-мышечной системы и соединительной ткани, у 6128 (7,0 на 10 тыс.) — с патологией органов дыхания, 3039 (3,5 на 10 тыс.) — с заболеваниями мочеполовой системы, 1775 (2,0 на 10 тыс.) — с заболеваниями органов пищеварения и у 1508 (1,7 на 10 тыс. детей) — с заболеваниями органов кровообращения [7].
Различные нарушения и ограничение жизнедеятельности у 7930 (9,0 на 10 тыс.) детей связаны с заболеваниями костно-мышечной системы и соединительной ткани, у 6128 (7,0 на 10 тыс.) — с патологией органов дыхания, 3039 (3,5 на 10 тыс.) — с заболеваниями мочеполовой системы, 1775 (2,0 на 10 тыс.) — с заболеваниями органов пищеварения и у 1508 (1,7 на 10 тыс. детей) — с заболеваниями органов кровообращения [7].
Исследованиями, проведенными сотрудниками нашего института в рамках Национальной программы «Дети Украины», установлено, что у 10,9 % детей инвалидность связана с хроническими соматическими заболеваниями. В структуре инвалидности детей первое место занимают болезни органов кровообращения (34,4 %), второе — дыхания (30,7 %) и третье — пищеварения (21,7 %). У 13,2 % детей инвалидность связана с заболеваниями мочеполовой системы и у 6,0 % — с эндокринопатиями. Установлено, что кроме нарушений в одной системе, приведших к ограничению жизнедеятельности ребенка, диагностируются различные изменения и со стороны других органов и систем, но чаще встречаются различные расстройства со стороны нервной системы [5].
В возрастном аспекте: до трех лет юридически оформленную инвалидность имеют только 10 694 ребенка, в возрасте 3–6 лет — 23 925 человек, 7–13 лет — 71 788 и 14–16 лет — 61 212 детей. Эти данные свидетельствуют о несвоевременном юридическом оформлении инвалидности в раннем детстве.
В системе Министерства здравоохранения находится основной (90,7 %) контингент детей-инвалидов, просвещения — 5,9 %, труда и социальной политики — 2,7 % и в других министерствах и ведомствах — 0,7 %.
В Украине 65,3 % детей-инвалидов проживают в городской местности, а 34,7 % — в сельской.
Важная роль в профилактике прогрессирования заболевания и реабилитации детей-инвалидов принадлежит семье больного ребенка. Семьи, имеющие детей-инвалидов, испытывают сочетанное воздействие отрицательных факторов медико-демографического, психологического и социально-гигиенического характера. По нашим данным, 62,6 % семей, имеющих детей-инвалидов, неблагополучны по многим социально-психологическим и материально-бытовым показателям. Так, установлено, что в 25,4 % случаев мать одна воспитывает ребенка-инвалида; 40,7 % матерей не работали в связи с необходимостью ухода за ним. Невозможность трудоустройства по специальности отмечена у 44,0 % отцов и 38,2 % матерей, имеющих среднеспециальное или высшее образование. Выявлена низкая медицинская активность родителей в проведении реабилитационных мероприятий детям-инвалидам с хроническими соматическими заболеваниями. Лишь только 29,3 % родителей осознают всю ответственность за восстановление жизнедеятельности ребенка и четко выполняют рекомендации специалистов [10].
Так, установлено, что в 25,4 % случаев мать одна воспитывает ребенка-инвалида; 40,7 % матерей не работали в связи с необходимостью ухода за ним. Невозможность трудоустройства по специальности отмечена у 44,0 % отцов и 38,2 % матерей, имеющих среднеспециальное или высшее образование. Выявлена низкая медицинская активность родителей в проведении реабилитационных мероприятий детям-инвалидам с хроническими соматическими заболеваниями. Лишь только 29,3 % родителей осознают всю ответственность за восстановление жизнедеятельности ребенка и четко выполняют рекомендации специалистов [10].
Сотрудниками института разработаны дифференцированные реабилитационные программы для детей-инвалидов, мероприятия по профилактике инвалидности у детей с хронической соматической патологией, а также перечень профессий для детей-инвалидов с заболеваниями органов кровообращения.
Необходимо отметить, что профилактика детской инвалидности должна начинаться с охраны здоровья семьи и женщин репродуктивного возраста, так как в большинстве случаев в ее формировании играет роль наследственная, врожденная и перинатальная патология. Также необходимо своевременное восстановительное лечение детей с острой и хронической соматической патологией.
Также необходимо своевременное восстановительное лечение детей с острой и хронической соматической патологией.
В настоящее время существует явная потребность в создании национального реестра детей-инвалидов и системы мониторинга детей с хронической соматической патологией, а также в организации единого центра для координации всех звеньев (медицинские работники, педагоги, юристы и социальные служащие) в работе с детьми-инвалидами. Кроме того, необходимо на всех уровнях (регион — государство) создать центры по реабилитации детей-инвалидов с хронической соматической патологией и семей, в которых они воспитываются. В настоящее время только в городах Запорожье и Одессе функционируют реабилитационные учреждения для детей-инвалидов с хронической соматической патологией.
На современном этапе повышается роль и значимость реабилитации как комплекса медицинских, педагогических, профессиональных и правовых мер, направленных на восстановление (или компенсацию) нарушений функции детского организма. В настоящее время отсутствует единый концептуальный подход к медико-социальной реабилитации ребенка-инвалида с хронической соматической патологией. Для оптимизации медико-социальной помощи необходимо располагать сведениями об основных компонентах последствий болезни, проявления которых обусловливают проблемы и потребности детей и их семей. Реабилитация в педиатрии имеет свои особенности в связи со своеобразием развивающегося организма ребенка. Она должна обеспечивать не только восстановление, но и дальнейшее развитие всех органов и систем, предупреждая или существенно сглаживая задержку и дисгармоничность роста и развития.
В настоящее время отсутствует единый концептуальный подход к медико-социальной реабилитации ребенка-инвалида с хронической соматической патологией. Для оптимизации медико-социальной помощи необходимо располагать сведениями об основных компонентах последствий болезни, проявления которых обусловливают проблемы и потребности детей и их семей. Реабилитация в педиатрии имеет свои особенности в связи со своеобразием развивающегося организма ребенка. Она должна обеспечивать не только восстановление, но и дальнейшее развитие всех органов и систем, предупреждая или существенно сглаживая задержку и дисгармоничность роста и развития.
В последние годы в стране наметилась положительная динамика в изучении медицинских аспектов проблем детской инвалидности. Но практически не разработана система социальной защиты детей-инвалидов и семей, в которых они воспитываются, несовершенна система профессиональной реабилитации — отсутствует профессиональная подготовка детей-инвалидов, их трудоустройство. Практически отсутствуют рабочие места для инвалидов с необходимым специальным оборудованием на предприятии. Не решены и бытовые проблемы этого контингента детей (не приспособлены жилые помещения, отсутствуют приспособления для передвижения, игр, занятий, а иногда и необходимые средства ортопедического назначения). В настоящее время остро стоят проблемы подготовки кадров, внедрения разнообразных форм организации службы реабилитации.
Практически отсутствуют рабочие места для инвалидов с необходимым специальным оборудованием на предприятии. Не решены и бытовые проблемы этого контингента детей (не приспособлены жилые помещения, отсутствуют приспособления для передвижения, игр, занятий, а иногда и необходимые средства ортопедического назначения). В настоящее время остро стоят проблемы подготовки кадров, внедрения разнообразных форм организации службы реабилитации.
Приоритетными направлениями на сегодняшний день являются: изучение распространенности, структуры и причин инвалидности именно в детском возрасте, разработка научно обоснованных программ профилактики и оптимизации абилитационно-реабилитационного процесса.
Проблема соматических заболеваний детей младшего школьного возраста — TojiKon.Net
Период обучения в школе является очень важным в процессе становления личности. Этому периоду отводится от 9 до 11 лет. За это время человек проходит важные этапы своего развития, не только интеллектуального, но также и эмоционального и социального. Это наиболее активное и интенсивное время в жизни каждого. Следовательно, вполне естественно, что в этот период во всех сферах жизнедеятельности постоянно растущего и развивающегося ребёнка как можно больше сил должно быть направлено на сохранение и укрепление его здоровья. Сегодня здоровье детей представляется необходимым условием и даже целью современного общества. Проблема здоровья детей выдвигается в число самых приоритетных задач развития общества. Правительство Российской Федерации обозначило следующую задачу: сохранять и укреплять здоровье 13,5 млн. учащихся общеобразовательных учреждений и формировать у них ценности здорового образа жизни, делая эту задачу одним из самых важных стратегических приоритетов реформирования системы образования [1, 2]. Государство рассматривает охрану здоровья детей как наиболее важный и необходимый фактор, влияющий на психо-физическоe развитиe растущего поколения [3]. В соответствии с 41 статьей Федерального закона № 273 от 29.12.2012 г. «Об образовании в Российской Федерации», в целях наиболее полного и эффективного обеспечения охраны здоровья детей и подростков становится обязательным регулярное прохождение профилактических медицинских осмотров и диспансеризации [4, 5].
Это наиболее активное и интенсивное время в жизни каждого. Следовательно, вполне естественно, что в этот период во всех сферах жизнедеятельности постоянно растущего и развивающегося ребёнка как можно больше сил должно быть направлено на сохранение и укрепление его здоровья. Сегодня здоровье детей представляется необходимым условием и даже целью современного общества. Проблема здоровья детей выдвигается в число самых приоритетных задач развития общества. Правительство Российской Федерации обозначило следующую задачу: сохранять и укреплять здоровье 13,5 млн. учащихся общеобразовательных учреждений и формировать у них ценности здорового образа жизни, делая эту задачу одним из самых важных стратегических приоритетов реформирования системы образования [1, 2]. Государство рассматривает охрану здоровья детей как наиболее важный и необходимый фактор, влияющий на психо-физическоe развитиe растущего поколения [3]. В соответствии с 41 статьей Федерального закона № 273 от 29.12.2012 г. «Об образовании в Российской Федерации», в целях наиболее полного и эффективного обеспечения охраны здоровья детей и подростков становится обязательным регулярное прохождение профилактических медицинских осмотров и диспансеризации [4, 5]. Ловицкий В.Д. и Адамова М.В. в новой модели образования приоритетным определяют целостно-ориентированное развитие личности [6].
Ловицкий В.Д. и Адамова М.В. в новой модели образования приоритетным определяют целостно-ориентированное развитие личности [6].
Однако, несмотря на государственную политику, данная проблема становится все более острой, и у все большего числа детей выявляют соматические заболевания. Соматическими называют такие заболевания, которые вызваны внешними воздействиями или нарушениями внутренних систем организма, не связанных с психической деятельностью человека. К таким болезням относят генетические и эндокринные заболевания, заболевания сердца и сосудов, дыхательной системы, инфекции, травмы, ожоги и др. [46].
В младшем школьном возрасте у детей чаще всего происходят нарушения осанки и зрения, возникают различные функциональные нарушения нервной системы, такие как утомление, невропатия, неврозы, заболевания пищеварительной системы и многие другие. Возникают респираторные заболевания, грипп, краснуха, скарлатина. Однако встречаются и такие болезни, из-за которых дети вынуждены проходить длительное лечение, регулярные обследования, проводя в больницах недели, месяцы и даже годы. При этом количественный показатель нездоровых детей в региональных центрах и деревнях максимален [7]. Учёные утверждают, что лишь 10% выпускников школ можно отнести к здоровой категории людей, у 40% есть различные хронические заболевания, среди которых у 30% заболевания ограничивают профессиональный выбор [8]. В настоящее время среди прочих диагнозов наиболее часто детям ставят следующие: псориаз, атопический дерматит, алопеция, лейкоз, детский церебральный паралич, астроцитома, медуллобластома, первичный иммунодефицит, винил ревматоидный артрит, миастения, рассеянный склероз. Указанные заболевания составляют незначительную часть всех заболеваний, с которыми сегодня сталкиваются дети, а следовательно и их родители, врачи и педагоги.
При этом количественный показатель нездоровых детей в региональных центрах и деревнях максимален [7]. Учёные утверждают, что лишь 10% выпускников школ можно отнести к здоровой категории людей, у 40% есть различные хронические заболевания, среди которых у 30% заболевания ограничивают профессиональный выбор [8]. В настоящее время среди прочих диагнозов наиболее часто детям ставят следующие: псориаз, атопический дерматит, алопеция, лейкоз, детский церебральный паралич, астроцитома, медуллобластома, первичный иммунодефицит, винил ревматоидный артрит, миастения, рассеянный склероз. Указанные заболевания составляют незначительную часть всех заболеваний, с которыми сегодня сталкиваются дети, а следовательно и их родители, врачи и педагоги.
Существует большое количество причин, по которым возникают те или иные болезни. К примеру, Всемирной организацией здравоохранения сообщалось, что до 25% патологий человека сформированы экологическими факторами [47]. Экология является одним из основных факторов, которые имеют непосредственное влияние на продолжительность жизни и на состояние здоровья человека. Специфической чертой развития современного общества является увеличивающийся рост городов и численность их населения. Роль города становится все значительнее, сельские жители непрерывно мигрируют, одновременно происходит реорганизация сельской местности в городскую. Несмотря на то, что в процессе урбанизации у людей появляется огромное количество преимуществ, количество отрицательно воздействующих факторов также возрастает. Изменяется атмосфера, почва, растительность, водоемы, воздух. Показатели радиационного фона и электромагнитных полей значительно выше в городах, а количество солнечного света ниже. Города – источники самых крупных загрязнений на Земле. Все большее количество промышленных предприятий и транспортных средств ведет к увеличению уровня загрязнения окружающей среды как в самих городах, так и далеко за их предeлaми. Установлено, что загрязнение окружающей среды больше всего влияет на здоровье людей. Об этом свидетельствуют значительные различия в возникновении болезней в разных районах одного и того же населенного пункта.
Специфической чертой развития современного общества является увеличивающийся рост городов и численность их населения. Роль города становится все значительнее, сельские жители непрерывно мигрируют, одновременно происходит реорганизация сельской местности в городскую. Несмотря на то, что в процессе урбанизации у людей появляется огромное количество преимуществ, количество отрицательно воздействующих факторов также возрастает. Изменяется атмосфера, почва, растительность, водоемы, воздух. Показатели радиационного фона и электромагнитных полей значительно выше в городах, а количество солнечного света ниже. Города – источники самых крупных загрязнений на Земле. Все большее количество промышленных предприятий и транспортных средств ведет к увеличению уровня загрязнения окружающей среды как в самих городах, так и далеко за их предeлaми. Установлено, что загрязнение окружающей среды больше всего влияет на здоровье людей. Об этом свидетельствуют значительные различия в возникновении болезней в разных районах одного и того же населенного пункта. Так, М.С. Бедный установил, что из-за вышеупомянутых причин у людей чаще возникают неврозы, заболевания сосудов мозга, болезни центральной нервной системы и органов дыхания [9].
Так, М.С. Бедный установил, что из-за вышеупомянутых причин у людей чаще возникают неврозы, заболевания сосудов мозга, болезни центральной нервной системы и органов дыхания [9].
Одной из самых распространенных причин высокой заболеваемости среди детей являются родовые травмы. На здоровье новорожденного сказывается ряд факторов: состояние здоровья матери, как физическое, так и психо-эмоциональное, ее возраст, количество родов, их длительность, положение плода, квалифицированность действий медицинского персонала, условия окружающей среды в послеродовой период, способ вскармливания и многие другие. Последствия большинства родовых травм проявляются значительно позже в виде заболеваний ЛОР-органов, нарушениями работы центральной нервной системы и позвоночного столба, аллергиями, задержкой интеллектуального развития. Роды являются большим стрессовым этапом в жизни каждого человека.
Известный психолог Л.С. Выготский назвал состояние, испытываемое ребенком после появления на свет, кризисом новорожденности [10]. Очень быстро новорожденному приходится поменять условия среды обитания, переходя из влажной в воздушную. Вскоре приходится поменять и системы питания и дыхания. Все это вызывает сильнейший стресс, который оказывает влияние на протяжении первого месяца жизни.
Очень быстро новорожденному приходится поменять условия среды обитания, переходя из влажной в воздушную. Вскоре приходится поменять и системы питания и дыхания. Все это вызывает сильнейший стресс, который оказывает влияние на протяжении первого месяца жизни.
Изучением психической жизни в перинатальный период, ее влияния на формирование личности, связи плода и новорожденного с матерью, роли психической жизни матери в жизни ребенка занимается перинатальная психология. Основатель перинатальной психологии Станислав Гроф утверждал, что рожает не орган, а личность – женщина, каждая по-своему, в зависимости от физиологических и психоэмоциональных особенностей [11]. С. Грофу принадлежит теория четырех базовых перинатальных матриц. Согласно данной теории, базовые перинатальные матрицы формируются во время внутриутробного развития и во время родов, а затем оказывают влияние на будущую жизнь человека: его характер, темперамент, привычки, склонность к зависимостям и психическим расстройствам. Первая матрица, матрица наивности, формируется от зачатия до родов. В это время у будущего человека закладывается восприятие себя и то, насколько он будет принимать себя таким, какой она есть, насколько гармонично он себя будет чувствовать. Если ребёнок рождается, будучи нежеланным, он растет с чувством вины, отчуждения и повышенной тревожностью. Вторая матрица, матрица жертвы, формируется с начала родовой деятельности до момента полного раскрытия шейки матки. Данный процесс С. Гроф называл «изгнание из рая», так как в это время матка сильно сжимается, оказывая на ребёнка очень сильное давление. Поэтому здесь у детей формируются такие качества характера как выносливость, терпение, жизнестойкость, самостоятельность, воля к победе, уверенность в себе и своих способностях. Матрица борьбы формируется тогда, когда плод продвигается из матки по родовым путям. От того, каким образом он проходит этот путь, во многом зависит его будущее. В этот период закладываются такие умения как целеустремлённость, храбрость.
Первая матрица, матрица наивности, формируется от зачатия до родов. В это время у будущего человека закладывается восприятие себя и то, насколько он будет принимать себя таким, какой она есть, насколько гармонично он себя будет чувствовать. Если ребёнок рождается, будучи нежеланным, он растет с чувством вины, отчуждения и повышенной тревожностью. Вторая матрица, матрица жертвы, формируется с начала родовой деятельности до момента полного раскрытия шейки матки. Данный процесс С. Гроф называл «изгнание из рая», так как в это время матка сильно сжимается, оказывая на ребёнка очень сильное давление. Поэтому здесь у детей формируются такие качества характера как выносливость, терпение, жизнестойкость, самостоятельность, воля к победе, уверенность в себе и своих способностях. Матрица борьбы формируется тогда, когда плод продвигается из матки по родовым путям. От того, каким образом он проходит этот путь, во многом зависит его будущее. В этот период закладываются такие умения как целеустремлённость, храбрость. Четвертая, матрица свободы, начинается с момента рождения и заканчивается в период первых семи дней после рождения. После прохождения тяжелого пути и переживаний родов, новорожденный должен получить свободу, любовь и принятие. Мать должна взять ребенка на руки и дать грудь. Таким образом, принимая от матери заботу, любовь, защищенность, в дальнейшей жизни ребёнок более свободен в своих проявлениях, имеет позитивный взгляд при преодолении сложностей, не боится остаться без мамы или близкого человека, уже будучи взрослым, а также имеет более глубокое взаимопонимание с родителями. Если физиологические роды проходят благополучно, то в будущем человек ведёт себя в соответствии с психофизиологической нормой и способен разумно реагировать на различные обстоятельства.
Четвертая, матрица свободы, начинается с момента рождения и заканчивается в период первых семи дней после рождения. После прохождения тяжелого пути и переживаний родов, новорожденный должен получить свободу, любовь и принятие. Мать должна взять ребенка на руки и дать грудь. Таким образом, принимая от матери заботу, любовь, защищенность, в дальнейшей жизни ребёнок более свободен в своих проявлениях, имеет позитивный взгляд при преодолении сложностей, не боится остаться без мамы или близкого человека, уже будучи взрослым, а также имеет более глубокое взаимопонимание с родителями. Если физиологические роды проходят благополучно, то в будущем человек ведёт себя в соответствии с психофизиологической нормой и способен разумно реагировать на различные обстоятельства.
Рассматривая другие факторы, воздействующие на состояние здоровья детей, мы считаем небходимым упомянуть тот факт, что многие учёные полагают, что семейные отношения в значительной степени влияют на психофизиологическое состояние детей. Так, например, А.Я. Варга, В.В. Столин, Г.Х. Махортова считают, что такие типы отношений как «Отвержение», «Авторитарная гиперсоциализация», «Маленький неудачник» негативно воздействуют на развитие эмоциональной сферы ребёнка, способствует появлению у него повышенной тревожности и эмоционального напряжения. В семьях, где нарушен баланс во взаимоотношениях между родителыми ребенка, и в неполных семьях это наблюдается в ещё большей степени. [12, 13, 14].
Так, например, А.Я. Варга, В.В. Столин, Г.Х. Махортова считают, что такие типы отношений как «Отвержение», «Авторитарная гиперсоциализация», «Маленький неудачник» негативно воздействуют на развитие эмоциональной сферы ребёнка, способствует появлению у него повышенной тревожности и эмоционального напряжения. В семьях, где нарушен баланс во взаимоотношениях между родителыми ребенка, и в неполных семьях это наблюдается в ещё большей степени. [12, 13, 14].
На ряду с вышеперечисленными факторами, влияющими на состояние здоровья детей, необходимо упомянуть о генетической предрасположенности к тем или иным заболеваниям. Не редко их причиной становятся близкородственные связи. Также нельзя сказать, что лишь один фактор определяет возникновение болезни. Чаще всего оказывают свое влияние на появление той или иной болезни несколько факторов. В связи с этим необходимо упомянуть, что согласно Концепции государственной политики по охране здоровья детей в РФ (2009), здоровье ребенка – это процесс его индивидуального физического, психического, умственного, духовно- нравственного, культурного и социального развития, не ограниченного факторами внутренней и внешней среды [11]. Физическое и психическое развитие тесно связаны. Термин «психическое здоровье» был введен Всемирной организацией здравоохранения (ВОЗ). В докладе Комитета экспертов ВОЗ «Психическое здоровье и психосоциальное развитие детей» сказано, что нарушения психического здоровья связаны как с соматическими заболеваниями или дефектами физического развития, так и с различными неблагоприятными факторами и стрессами, воздействующими на психику и связанными с социальными условиями [16].
Физическое и психическое развитие тесно связаны. Термин «психическое здоровье» был введен Всемирной организацией здравоохранения (ВОЗ). В докладе Комитета экспертов ВОЗ «Психическое здоровье и психосоциальное развитие детей» сказано, что нарушения психического здоровья связаны как с соматическими заболеваниями или дефектами физического развития, так и с различными неблагоприятными факторами и стрессами, воздействующими на психику и связанными с социальными условиями [16].
В рамках данного исследования мы считаем важными и значимыми взгляды выдающихся врачей М. Я. Мудрова, С. П. Боткина, Н. М. Филатова и других известных специалистов, которые настаивали на том, что необходимо лечить больного, а не симптомы болезни, от которых тот страдает. Они требовали учет особенных качеств личности больного в процессе установления диагноза и лечения. [48, 49]. Российский советский ученый-медик Р. А. Лурия ввел понятие внутренней картины болезни (ВКБ) и определял ее как «все то, что испытывает и переживает больной, всю массу ощущений, не только местных болезненных, но его общее самочувствие, самонаблюдение, представление о своей болезни, о ее причинах, все то, что связано для больного с приходом его к врачу, – весь тот огромный внутренний мир больного, который состоит из весьма сложных сочетаний восприятия и ощущений, эмоций, аффектов, конфликтов, психологических переживаний и травм» [17]. Из этого следует, что ВКБ является неотъемлемой как в понимании психики больного, так и в непосредственном его лечении.
Из этого следует, что ВКБ является неотъемлемой как в понимании психики больного, так и в непосредственном его лечении.
То, как будет выглядеть ВКБ, зависит от многих факторов. Во-первых, от структуры личности, интеллекта, эмоций, от которых в свою очередь зависит, насколько глубоко человек осознает и переживает болезнь. Большое влияние имеет жизненная ситуация в целом, а также социальная среда, возраст, тип отношения к болезни [18]. Как утверждает Д.Н. Исаев, в значительной степени понимание переживаний больного ребенка определяют исследования развития самосознания, схемы тела, внутренней картины здоровья и всего того, что связано с его психической жизнью [19].
Для того, чтобы лечение детей младшего школьного возраста, имеющих соматические заболевания, проходило наиболее эффективно, необходимо более подробно рассмотреть их психологические особенности.
- Из Послания Президента РФ Федеральному Собранию РФ 12 декабря 2012 года // Вестник образования России. – 2013, №1.
 – С.12-27.
– С.12-27. - Постановление Правительства РФ № 916 от 29.12.01. «Об общероссийской системе мониторинга состояния физического здоровья населения, физического развития детей, подростков и молодежи». – М., 2001.
- Ст. 7 «Закона об охране здоровья граждан» ФЗ № 323 от 21.11.2011 г.
- Федеральный закон Российской Федерации от 21 ноября 2011 г. № 323- ФЗ «Об основах охраны здоровья граждан в Российской Федерации».
- Федеральный закон Российской Федерации № 273-ФЗ от 29.12.2012 г «Об образовании в Российской Федерации» // Вестник Образования. – № 3- 4/2013.
. Адамова, М.В. Педагогические проблемы здоровья и медицинские задачи в педагогике / М.В.Адамова, В.Д.Ловицкий // Объединенный научный журнал. – М.: Тезариус, 2002. – С.32-34.
. Анохина, Ж.А. Особенности физического развития городских и сельских подростков / Ж.А. Анохина, А.Н. Корденко, М.А.Малютина // материалы международной конференции «Физиология развития человека». – М.: Вердана, 2009. – С.8-9.
. Проведение мониторинга состояния здоровья детей и подростков и организация их оздоровления: методические рекомендации / А.А. Баранов, В.Р. Кучма, Л.М. Сухарева. – М.: Минздравсоцразвития России, 2006.
Проведение мониторинга состояния здоровья детей и подростков и организация их оздоровления: методические рекомендации / А.А. Баранов, В.Р. Кучма, Л.М. Сухарева. – М.: Минздравсоцразвития России, 2006.
. Бедный М.С. Демографические факторы здоровья. – М.: Финансы и статистика, 1984. – 246 с.
. Выготский Л.С. Кризис первого года жизни. // Выготский Л.С. Собр. соч. В 6-ти т. Т.4. – М.: Педагогика, 1984. – 432 с.
. Добряков И. В. Перинатальная психология. – СПб.: Питер, 2010. – 272 с.
. Семья в психологической консультации: Опыт и проблемы психологического консультирования / Под ред. А.А. Бодалева, В.В. Столина. – М.: Педагогика, 1989. – 208 с.
Соматические симптомы у детей: объяснение 5 Ws
У вашего ребенка диагностировано конверсионное расстройство, функциональное желудочно-кишечное или неврологическое расстройство, хроническая боль или обморок?
Все эти диагнозы имеют нечто общее: соматические симптомы. Соматические симптомы вызваны нарушениями взаимодействия между мозгом и телом, а не болезнью или травмой.
Соматические симптомы могут вызывать разочарование и страх
Симптомы такого типа могут вызывать разочарование и страх у родителей и детей. Часто у них было много визитов к врачу, диагностических тестов и пропущенных дней в школе, прежде чем симптомы были правильно диагностированы и вылечены.
Лечение соматических симптомов может не соответствовать ожиданиям семьи. Вместо того, чтобы получать лекарства или процедуры, детей часто направляют к психологу для прохождения когнитивно-поведенческой терапии (КПТ). Это хорошо зарекомендовавшее себя и научно обоснованное вмешательство при соматических симптомах.
Чтобы помочь семьям понять соматические симптомы и то, как принципы когнитивно-поведенческой терапии могут помочь, ниже я выделил 5 соматических симптомов:
5 соматических симптомов
ЧТО такое соматические симптомы
Соматические симптомы — это реальных физических симптома. Однако, в отличие от полезных и защитных симптомов, таких как ощущение боли, когда вы кладете руку на горячую плиту, соматические симптомы бесполезны, потому что они не предупреждают вас о какой-либо текущей опасности, например, ощущение боли в руке, когда вы не касаясь ничего горячего.
Вот способ подумать о том, что соматические симптомы являются бесполезным сигналом. Представьте себе пожарную сигнализацию, которая продолжает срабатывать, даже если пожар потушен. «Тревога» или симптом, который испытывает ребенок, реальны, но это не «пожар», активная травма или болезнь. Тот факт, что нет ничего плохого с медицинской точки зрения, не означает, что симптомы «все в детской голове». Симптом реален, просто не вреден и не опасен. Соматические симптомы могут возникать сами по себе или наряду с другим заболеванием или психическим заболеванием.
ГДЕ они возникают Соматические симптомы могут проявляться в каждой системе организма. Неврологические симптомы включают слабость, тремор или изменения чувствительности. Сердечные симптомы могут быть головокружением или потерей сознания. Желудочно-кишечные симптомы могут включать боли в животе или тошноту. Болевые симптомы включают хронические головные боли или мышечно-скелетные боли.
Соматические симптомы часто появляются после болезни, травмы или стрессора, который вызывает «тревогу». Симптомы могут продолжаться долгое время после того, как инфекция или травма ребенка зажила или стресс прошел. Они могут возникать время от времени, а могут происходить часто, продолжаясь в течение нескольких месяцев или нескольких лет.
Соматические симптомы могут быть более заметными, когда ребенок находится в состоянии физического или эмоционального стресса. Например, вы могли заметить, что симптомы у вашего ребенка ухудшаются в школе или когда ребенок устает. Это не означает, что ваш ребенок намеренно усугубляет свои симптомы, чтобы не ходить в школу. Вместо этого, когда организм активируется стрессорами (беспокойство по поводу результатов теста), соматические симптомы ухудшаются.
ПОЧЕМУ они случаются Соматические симптомы возникают в результате того, как мозг интерпретирует факторы стресса и передает эту информацию телу. Вегетативная нервная система играет большую роль в том, как мозг взаимодействует с телом. Он работает подобно двигателю автомобиля, регулируя скорость тела.
Вегетативная нервная система играет большую роль в том, как мозг взаимодействует с телом. Он работает подобно двигателю автомобиля, регулируя скорость тела.
Это происходит, когда человек активируется стрессором или находится в состоянии «бей или беги». Эти симптомы становятся более интенсивными и заметными по мере того, как организм ускоряется и пытается защитить себя от опасности. Когда человек расслабляется, тело переходит в состояние «отдыха и переваривания». В этом состоянии симптомы становятся менее интенсивными и заметными, поскольку организм замедляется и восстанавливается.
Любой тип физического, эмоционального или социального стрессора (упражнения, беспокойство, негативные взаимодействия) может активировать вегетативную нервную систему. Затем это может усилить симптомы. Реакция организма на этот стрессор со временем становится привычной. И тогда это может начать происходить даже тогда, когда стрессора нет.
Вот как мысль о чем-то стрессовом может вызвать симптомы. Этот паттерн обычно приводит к тому, что дети избегают ситуаций, в которых они чувствуют симптомы. И этот цикл избегания только усиливает симптомы. Таким образом, мы можем видеть, что соматические симптомы вызваны не только тревогой. Однако беспокойство усугубляет их из-за активирующего действия, которое оно оказывает на организм.
Этот паттерн обычно приводит к тому, что дети избегают ситуаций, в которых они чувствуют симптомы. И этот цикл избегания только усиливает симптомы. Таким образом, мы можем видеть, что соматические симптомы вызваны не только тревогой. Однако беспокойство усугубляет их из-за активирующего действия, которое оно оказывает на организм.
Все испытывают физические симптомы, но не все физические симптомы являются соматическими симптомами. Вспомните, когда в последний раз вас тошнило. Вы, вероятно, не нуждались в лечении, так как оно прошло и не мешало вам заниматься повседневными делами. Но у некоторых детей одно и то же тошнотворное ощущение может приходить и уходить в течение нескольких месяцев, что со временем может отвлекать их от обычной деятельности. Вот когда это считается соматическим симптомом. Соматические симптомы чаще диагностируются у подростков, причем у девочек больше, чем у мальчиков.
КОГДА обращаться за помощью и КАК лечить
Теперь, когда вы лучше понимаете симптомы вашего ребенка, давайте поговорим о том, что вы можете сделать, чтобы помочь. Лечение варьируется в зависимости от тяжести, наличия других состояний и продолжительности симптомов.
Лечение варьируется в зависимости от тяжести, наличия других состояний и продолжительности симптомов.
Если у вашего ребенка есть симптомы, но его не осматривал медицинский работник, важно начать с медицинского осмотра. Если у вашего ребенка уже есть диагноз соматических симптомов, вот несколько способов, которыми вы можете помочь.
При появлении симптомов, которые возникают нечасто и вызывают незначительные нарушения, родители могут оценить симптомы и эмоции своего ребенка и дать ему возможность активно справляться с ними. Цель состоит в том, чтобы отвлечь ребенка от симптомов. Так что поощряйте ее заниматься любимым делом, найдите время, чтобы расслабиться, или постарайтесь помочь ей сосредоточиться на том, что она может делать, а не на том, что она не может.
Затормозить соматические симптомы
Эти стратегии помогут им «затормозить» свою вегетативную нервную систему, чтобы уменьшить симптомы. Вы можете сказать что-то вроде: «Я знаю, что у тебя болит живот по дороге в школу, так что давай по дороге поиграем в игру или послушаем музыку». Для детей, которые начали избегать определенных событий, помогите им сделать небольшие шаги, чтобы разорвать цикл активации и симптомов.
Для детей, которые начали избегать определенных событий, помогите им сделать небольшие шаги, чтобы разорвать цикл активации и симптомов.
Если у вашего ребенка частые симптомы и выраженные нарушения, такие как пропуск занятий в школе, социальных или семейных мероприятиях, вас могут направить к психологу, практикующему когнитивно-поведенческую терапию, или обратиться за направлением к нему. Ваш ребенок узнает больше о том, почему возникают симптомы, как справляться с физическими, эмоциональными и социальными стрессорами, которые могут ухудшить симптомы. Кроме того, он изучит определенные навыки для предотвращения или лечения симптомов, когда они возникают.
В целом важно знать, что соматические симптомы реальны и на них влияет все, что мы думаем, чувствуем и делаем. При правильной поддержке и поощрении дети могут преодолеть соматические симптомы, чтобы делать все, что они хотят делать в своей жизни!
Чтобы узнать больше о поведенческой медицине и клинической психологии в Cincinnati Children’s, посетите наш веб-сайт или позвоните по телефону 513-636-4336 .
Снятие боли при необъяснимых соматических симптомах у детей
Устранение боли при необъяснимых физических симптомах у детейКак педиатрические бригады работают над улучшением диагностики и лечения соматических симптомов и связанных с ними расстройств в условиях стационара.
5:00
Автор | Беата Мостафави
Джастин Росс, Мичиган Медицина
Некоторым молодым людям нелегко объяснить стойкие и болезненные физические симптомы, часто оставляя их и их семьи разочарованными долгим непродуктивным медицинским путешествием и с большим количеством вопросов, чем ответов.
Эти дети и подростки могут переходить от первичного звена к специалистам, попадать в отделение неотложной помощи или госпитализироваться без четкого понимания того, что вызывает их симптомы. Между тем, они сталкиваются с проблемами в повседневной деятельности, социальных взаимодействиях и школе.
БОЛЬШЕ ИЗ ЛАБОРАТОРИИ: Подпишитесь на наш еженедельный информационный бюллетень
Виновник такого опыта у многих молодых пациентов: соматизация, при которой эмоции или стресс вызывают физическое расстройство тела. Симптомы, которые могут варьироваться от неврологических и желудочно-кишечных проблем до боли и усталости, не связаны с физической причиной и в значительной степени зависят от психологических факторов.
Но диагностика и лечение таких состояний, известных как соматические симптомы и связанные с ними расстройства, является сложной и дорогостоящей задачей.
«Соматические симптомы могут быть очень неприятными и ухудшать состояние ребенка, влияя на все: от сна и приема пищи до учебы, семейной жизни и социализации», — сказала Кристин Куллгрен, доктор философии, детский психолог в Детской больнице им. Мичигана. .
«Это очень реальные симптомы, но семьи и пациенты иногда получают сообщение о том, что это «все в их головах», и с ними все в порядке, что очень обескураживает. Семьи часто обращаются за неотложной или неотложной помощью и получают направление от одного специалиста к другому без какого-либо прогресса.
Семьи часто обращаются за неотложной или неотложной помощью и получают направление от одного специалиста к другому без какого-либо прогресса.
«Мы хотели найти способ стандартизировать лечение, чтобы более эффективно заботиться об этой молодежи.»
Итак, Куллгрен вместе с коллегами Мотта по разным специальностям совместно разработали лучшую систему для лечения этой группы детей. А новая модель ухода, описанная в Hospital Pediatrics , показала значительное улучшение симптомов, сокращение пребывания в больнице и существенное снижение затрат на здравоохранение, как показывают исследования группы.
Этот метод помог снизить медианные затраты на одного пациента почти на 60 369 долларов США., согласно последующему исследованию группы с участием почти 400 пациентов в возрасте от 7 до 18 лет, с предполагаемой годовой экономией средств в размере 1,4 миллиона долларов.
Стандартизация диагностики и лечения соматических симптомов
Соматический синдром и связанные с ним расстройства затрагивают около 6% госпитализированных педиатрических пациентов в условиях стационара. Куллгрен отметил, что расходы на стационарное лечение соматических симптомов составляют до 20% ежегодных расходов на здравоохранение в Соединенных Штатах, включая частые посещения отделений неотложной помощи, госпитализации, чрезмерные диагностические оценки, расходы на лабораторные исследования и инвазивные процедуры.
Куллгрен отметил, что расходы на стационарное лечение соматических симптомов составляют до 20% ежегодных расходов на здравоохранение в Соединенных Штатах, включая частые посещения отделений неотложной помощи, госпитализации, чрезмерные диагностические оценки, расходы на лабораторные исследования и инвазивные процедуры.
Дети с этим заболеванием могут испытывать сильные головные боли, боли в животе, боли в спине, головокружение, тошноту, раздражительность и плохой сон. Их симптомы могут также проявляться в виде судорог или паралича из-за затруднений при ходьбе или физической слабости.
Это очень реальные симптомы, но семьи и пациенты иногда получают сообщение, что это «все в их головах», и с ними все в порядке, что очень обескураживает.
Кристин Куллгрен, доктор философии.
Раньше молодые люди с соматическими симптомами и связанными с ними расстройствами подвергались длительному госпитализации с ненужными или малоценными медицинскими обследованиями и лечением.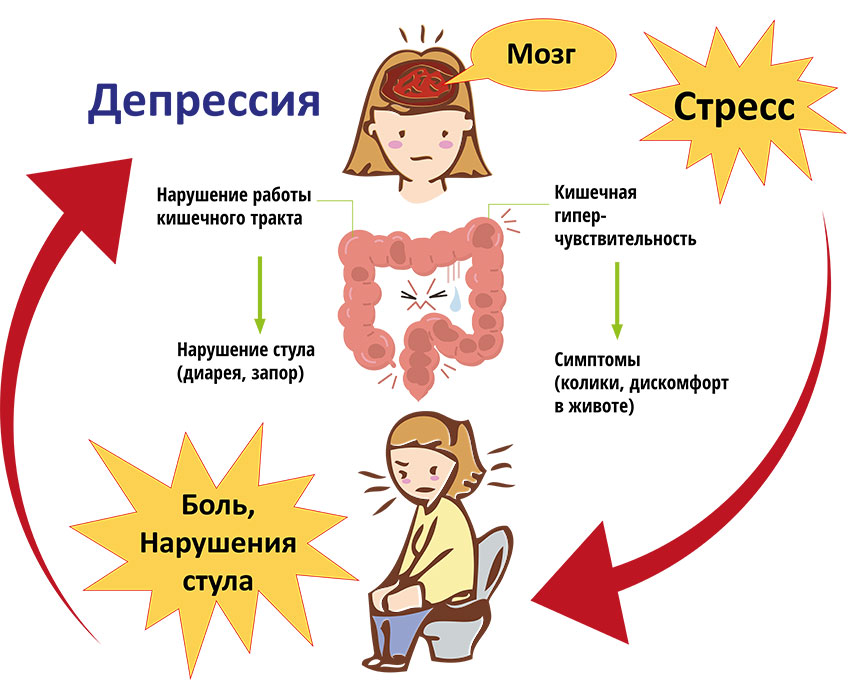
Между тем, дети проводили больше времени в больнице без каких-либо улучшений, и семьи часто утомлялись отсутствием ответов и организованного подхода к уходу, сказал Куллгрен.
В то время как у некоторых из этих пациентов есть скрытая тревога или депрессия и потребности в психическом здоровье, влияющие на физические симптомы, у других нет, сказала она.
«Эти дети проводили дни или дольше в больнице или проходили многократные амбулаторные визиты, но им не становилось лучше, потому что они не получали правильного лечения», — сказал Куллгрен.
«Семьи, возможно, чувствовали себя отверженными или неуслышанными, особенно без четкой координации с поставщиками психиатрических услуг и дорожной карты, чтобы решить, как их ранее функциональный ребенок значительно ухудшился. Существует такой высокий уровень разочарования как для семей, так и для медицинских работников. вокруг заботы об этих детях».
Существует такой высокий уровень разочарования как для семей, так и для медицинских работников. вокруг заботы об этих детях».
Нравятся подкасты? Добавьте Новости Мичиганской Медицины на
В сотрудничестве с детской психологией, детской психиатрией, госпитальной медициной и неврологией Mott медицинские бригады разработали более комплексный, целостный и междисциплинарный подход к лечению соматических симптомов и связанных с ними расстройств в условиях стационара.
Уход теперь предлагается с прицелом на раннюю осведомленность, скоординированную коммуникацию, которая согласуется с подходами, основанными на фактических данных, и высокоэффективными вмешательствами, сказал Куллгрен.
Теперь, с самого начала пути пациента, специалисты в области психологии, психиатрии, социальной работы, неврологии, неотложной медицины, физиотерапии и реабилитации, сестринского дела и первичной медико-санитарной помощи работают рука об руку, а также группы социальной работы и помощи детям.
«Вместе мы создали уникальную модель ухода, которая действительно способствует нашему пониманию того, как лучше всего обслуживать этих детей. Мы также использовали меньше ресурсов для ухода за ними, снижая затраты», — сказал Куллгрен.
Эта постоянная коммуникация между многопрофильной командой продолжается и после выписки, чтобы гарантировать, что семьи возвращаются домой с ресурсами, необходимыми им для выздоровления детей, будь то физиотерапия или психиатрическая помощь.
«Эти симптомы часто бывают тяжелыми, но при отсутствии явной медицинской проблемы семьи чувствуют, что они продолжают заходить в тупик, независимо от того, сколько специалистов они посещают. Или им могут сказать, что причина в стрессе или беспокойстве, но им не сообщают диагноз или план лечения», — сказал Куллгрен.
«Теперь мы можем дать родителям ответы, которые им нужны, и конкретные стратегии, которым они должны следовать после того, как они вернутся домой без длительного пребывания в больнице.
Еще статьи о: Раунды Детская больница CS Mott Педиатрические заболевания Пищеварительные (GI) условия Детское психиатрическое лечение Психиатрическое лечение подростков Оценка психического здоровья Неврологические (мозговые) состояния Больницы и центры
Лаборатория здоровья
Ознакомьтесь с разнообразными новостями и историями в области здравоохранения, посетив домашнюю страницу Health Lab для получения дополнительных статей.
Департамент коммуникаций Мичиганской медицины
[электронная почта защищена]
734-764-2220
Будьте в курсеХотите получать еженедельные новости о здоровье и исследованиях? Подпишитесь на рассылку новостей Health Lab уже сегодня!
ПодписатьсяПодписаться
Избранные новости и историиМногие нуждаются в медицинской помощи после получения ожогов из-за небезопасных условий жизни во время продолжающегося конфликта с Россией
Лаборатория здоровья
Новая генетическая система оценки помогает определить риск заболевания БАС Исследование, проведенное Мичиганским университетом, показало, что недавно созданная полигенная система оценки, которая оценивает комбинированные эффекты общих генетических вариантов, может улучшить способность прогнозировать индивидуальный риск развития БАС.
Лаборатория здоровья
Выражение сложных эмоций через искусствоВоспитатели Sparrow Health System выражают тяжелые эмоции с помощью искусства.
Лаборатория здоровья
Когда беспокоить боли в животе у ребенкаБоли в животе распространены среди детей: каждый шестой родитель в национальном опросе говорит, что их ребенок испытывает их по крайней мере раз в месяц, но не все родители обращаются за профессиональной консультацией, когда боль в животе становится регулярным явлением. Эксперт объясняет четыре способа, которыми родители могут управлять и реагировать.
Лаборатория здоровья
Политика здравоохранения нуждается в данных. Чем могут помочь исследователи?Советы и рекомендации по преобразованию результатов медицинских исследований в актуальную, своевременную и убедительную информацию
Лаборатория здоровья
Во время пандемии переводы в больницы были сложными и мучительными В исследовании, проведенном Центром биоэтики и социальных наук в медицине Мичиганского университета, изучались факторы, повлиявшие на принятие таких решений, а также моральные страдания, которые часто приводили к ним.
