Когнитивно-поведенческая психотерапия для пациентов с шизофренией
В нашей клинике при шизофрении применяется преимущественно когнитивно-поведенческая психотерапия (КПТ). Именно КПТ рекомендуется большинством европейских и американских обществ как доказанный и эффективный вид психотерапии при шизофрении. Когнитивно-поведенческая психотерапия — это метод, объединяющий когнитивный и поведенческий подход.
Когнитивная психотерапия направлена на изменение процессов восприятия и мышления. На сеансах пациентам проясняют взаимосвязь между своими мыслями и эмоциями, разбирают наиболее часто встречающиеся когнитивные ошибки и формируют навыки управления мышлением.
Поведенческая психотерапия рассматривает взаимосвязь поведения, эмоций и мышления. При поведенческой психотерапии происходит анализ поведения пациента в различных ситуациях, после чего психотерапевт дает рекомендации по его корректировке. Сочетание данных направлений обеспечивает наиболее эффективную психотерапевтическую работу с шизофренией.
Основные задачи когнитивно-поведенческой психотерапии при шизофрении:
1. Формирование критической оценки бредовых идей
Психотерапия направлена на уменьшение выраженности бреда и развитие критического отношения к бредовым идеям. Для решения этой задачи применяются метакогнитивные тренинги (методика Штефана Моритца, Университетская клиника Гамбурга-Эппендорфа). Благодаря этим тренингам, больной шизофренией начинает осознавать ошибки в мышлении, приводящие к бреду.
2. Работа над осознанием заболевания и формированием мотивации на лечение.
По мере выхода из психоза пациент постепенно осознаёт, что был болен, а его искаженное восприятие и необычные мысли были обусловлены болезнью. Часть пациентов отрицают свою болезнь, считают ее «особым состоянием, позволяющим видеть мир по-другому», или проявлением экстрасенсорных способностей, либо связывают с религией.

Для осознания заболевания необходимо показать больному, что его случай не уникален: у других пациентов есть схожие симптомы, которые поддаются лечению. Также пациент должен получить полную информацию о заболевании и его проявлениях — это происходит на психообразовательных занятиях.
3. Обучение контролю стресса и эмоционального состояния
Стресс — это один из факторов риска рецидива шизофрении, поэтому для пациента важно научиться контролировать свой уровень стресса. Во время психотерапевтических сессий у пациента вырабатывают определенную стратегию поведения при возникновении сложных ситуаций. При этом используют различные техники когнитивно-поведенческой терапии, ролевые игры, моделирование ситуаций, релаксационные тренинги.
4. Обучение навыкам планирования, тайм-менеджмент.
Проблемы планирования, прогнозирования и организации своего времени — это типичная картина для шизофрении. Отчасти эти проблемы обусловлены негативной симптоматикой, отчасти — позицией родственников, которые не настаивают на трудоустройстве пациента, а в некоторых случаях стремятся избавить пациента даже от домашних дел.
Обучение навыкам планирования и тайм-менеджмента важно как часть социально-трудовой реабилитации — процесса, позволяющего пациенту вернуться к полноценной жизни, насколько это возможно.
5. Гармонизация отношений в семье
Сложные отношения с родственниками и близкими людьми также часто является фактором риска развития обострения. Семейная психотерапия в когнитивно-поведенческом ключе позволяет снизить уровень стресса в семье и улучшить отношения между её членами. Также близкие больного начинают лучше понимать особенности протекания болезни, учатся распознавать симптомы обострения и узнают, как нужно себя вести в этом случае. Этот вид психотерапии дает возможность построить гармоничные отношения без гиперопеки в семье пациента и снизить риск последующих обострений.
Как проходит когнитивно-поведенческая психотерапия?
Психотерапию назначает врач-психиатр, он же контролирует промежуточные результаты и корректирует процесс психотерапии при необходимости.
В нашей клинике когнитивно-поведенческую психотерапию, направленную на осознание заболевания, работу с бредом и преодолением стресса, проводит клинический психолог. Социальный психолог работает с семьей, организационными навыками, проводит социальные тренинги.
При проведении когнитивно-поведенческой терапии заключается психотерапевтический контракт, в котором отражены цели и сроки терапии. В большинстве случаев психолог дает домашние задания на следующую сессию. Чтобы получить результат терапии, необходимо выполнять эти задания.
Почему психотерапия может не помочь?
Данные клинических исследований доказали эффективность когнитивно-поведенческой терапии на всех стадиях шизофрении. Но в ряде случаев пациенты бросают КПТ после нескольких сеансов. Так бывает, если ожидания пациента и его родственников не соответствуют реальности.
Во-первых, ни один метод психотерапии не может полностью исправить ситуацию за пару сеансов. В большинстве случаев необходимо от 15 до 30 сеансов для достижения результата.
Во-вторых, эффективность психотерапии сильно зависит от позиции пациента. Важно понимать, что психотерапия — это, прежде всего, работа над собой, зачастую трудная и кропотливая. Без намерения изменяться и прилагать усилия для этих изменений, психотерапия будет лишь бессмысленной и безрезультатной тратой времени и денег. Психолог может показать путь и дать инструменты, которые нужно использовать в процессе терапии, но само применение этих инструментов — за клиентом.
Вам нужна консультация? Мы знаем, как помочь! Позвоните нам
Теги:
Шизофрения
Амбулаторная терапия шизофрении (опыт использования кветиапина) | Колюцкая Е.В., Ильина Н.А.
Введение
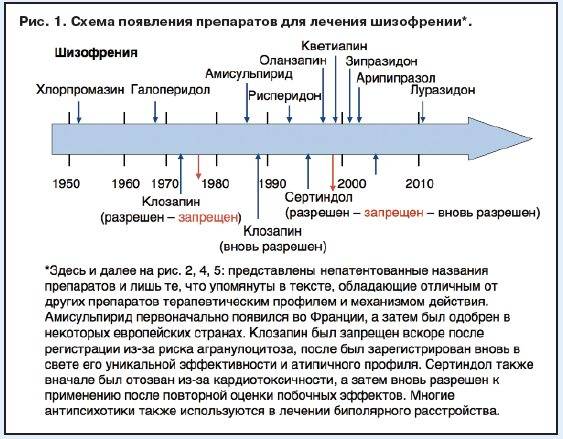
Атипичные антипсихотики в последние десятилетия широко используются в терапии шизофрении. В их ряду достаточно хорошо зарекомендовал себя кветиапин. Многочисленные исследования показали, что по антипсихотической активности препарат не уступает традиционным антипсихотикам [3,7,9,10].
Атипичные антипсихотики в последние десятилетия широко используются в терапии шизофрении. В их ряду достаточно хорошо зарекомендовал себя кветиапин. Многочисленные исследования показали, что по антипсихотической активности препарат не уступает традиционным антипсихотикам [3,7,9,10]. Более того, кветиапин оказывает выраженное влияние на негативную симптоматику, обладая в то же время благоприятным профилем нежелательных явлений [4,8,13,14,16,18,19]. Последнее обстоятельство позволяет использовать кветиапин в качестве основного средства при длительной поддерживающей терапии.

Накоплен интересный опыт использования влияния кветиапина при аффективной, преимущественно маниакальной, симптоматики. Сведения об «антиманиакальном» эффекте кветиапина у больных с диагнозом биполярного расстройства в средней суточной дозе 421 мг представлены в исследовании Dunayevich и соавт. (2001). Alson и соавт. (2000) констатируют эффективность кветиапина (в суточной дозе до 400 мг) в отношении гневливой мании со вспышками агрессии и насилия в рамках биполярного расстройства I типа. Данные литературы [8,12,15,17] позволяют заключить, что кветиапин способствует редукции аффективной симптоматики, включающей не только депрессию (с тревогой и растерянностью), но и манию, как изолированную, так и выступающую преимущественно в структуре более сложных психопатологических синдромов.

К настоящему времени можно выделить два основных аспекта проблемы изучения эффективности кветиапина. Во–первых, существует недостаточное количество исследований, посвященных изучению эффективности кветиапина в отношении отдельных психопатологических синдромов (галлюцинаторно–бредовых, аффективных) в структуре шизофрении. Во–вторых, учитывая довольно высокую активность кветиапина в отношении основных проявлений шизофрении (психотическая и негативная симптоматика, нарушения мышления, тревога, ажитация, аффективные нарушения), можно предположить, что препарат способен воздействовать на неврозо– и психопатоподобные проявления в рамках малопрогредиентной шизофрении. По данным ряда публикаций последних лет, кветиапин является препаратом выбора для лечения вялотекущей шизофрении [1,2,5,6].

Первое исследование тестировало клинический эффект кветиапина при его длительном (24 недели) использовании у больных шизофренией. Выборка включала пациентов с манифестными и малопрогредиентными формами шизофрении. Материал исследования составили 59 больных с преобладанием трех основных психопатологических синдромов: галлюцинаторно–бредового и маниакального, обсессивно–фобического, сенесто–ипохондрического.
Эффективность и переносимость кветиапина оценивалась с использованием психометрических шкал.
Кветиапин использовался в гибкой дозировке: увеличение дозы в течение первых 4 дней от 25 до 400 мг с последующим нарастанием дозы до 600–900 мг, распределенной на прием 2 раза в сутки по усмотрению исследователя. В качестве сопутствующего лечения для усиления анксиолитического эффекта или коррекции инсомнии допускалось назначение производных бензодиазепина.
Результаты исследования
Ввиду того, что в исследование были включены больные с неоднородными психопатологическими расстройствами, данные об эффективности кветиапина рассмотрены отдельно в отношении каждого из ведущих клинических синдромов.
Маниакальный и галлюцинаторно–
бредовой синдром
34 пациента: 12 мужчин, 22 женщины, средний возраст – 35,9 лет. Средняя длительность заболевания составила 8,9 лет. Для оценки динамики состояния дополнительно использовались следующие психометрические шкалы: Шкала Янга для оценки мании и Шкала Гамильтона для оценки депрессии.
В группе пациентов с маниакальным состоянием, 13 наблюдений (5 мужчин, 8 женщин, средний возраст 33,2 года), во всех случаях было диагностировано шизоаффективное расстройство (смешанный тип) – F25.2 (по МКБ–10). Средняя суточная доза кветиапина составила 500–800 мг/сут. В течение первых 2 недель терапии 3 пациента были исключены из исследования в связи с недостаточной эффективностью препарата («незначительное улучшение» по Шкале общего клинического впечатления) и необходимостью назначения дополнительной терапии (нейролептики, нормотимики).
Положительный эффект терапии был зарегистрирован у 10 пациентов (76,9% случаев).
 По Шкале общего клинического впечатления в течение первых 3 недель терапии зафиксировано «выраженное улучшение» у 6 пациентов, «улучшение» – у 4 пациентов.
По Шкале общего клинического впечатления в течение первых 3 недель терапии зафиксировано «выраженное улучшение» у 6 пациентов, «улучшение» – у 4 пациентов. По Шкале оценки мании Янга у всех 10 пациентов с маниакальным расстройством снижение суммарного балла более чем на 25% отмечалось уже к 2–3–й неделе терапии, а преодоление 50% рубежа – к 4–й неделе лечения (рис. 1). Полная редукция ведущей психопатологической симптоматики отмечалась к 6–8–й неделе терапии. Клинический эффект у пациентов с маниакальным состоянием определялся воздействием препарата в первую очередь на аффективную составляющую синдрома (повышенное настроение, утрата потребности во сне, двигательное возбуждение, агрессивность). Ни в одном из наблюдений не было зарегистрировано инверсии аффекта.
В группе пациентов с галлюцинаторно–бредовыми состояниями (21 наблюдение – 7 мужчин, 14 женщин, средний возраст 38,7 лет) диагностирована параноидная шизофрения. Средняя суточная доза кветиапина составила 600–800 мг/сут.
 Положительный ответ на терапию в течение 4 недель приема препарата был отмечен у 15 больных (71,4% респондеров). По Шкале общего клинического впечатления в течение первых 3–4 недель терапии зафиксировано «выраженное улучшение» – 7 пациентов, «улучшение» – 8 пациентов.
Положительный ответ на терапию в течение 4 недель приема препарата был отмечен у 15 больных (71,4% респондеров). По Шкале общего клинического впечатления в течение первых 3–4 недель терапии зафиксировано «выраженное улучшение» – 7 пациентов, «улучшение» – 8 пациентов. По Шкале позитивных и негативных симптомов шизофрении положительная динамика регистрировалась уже начиная с 1–2–й недели терапии, и к концу 6–8–й недели доля редукции симптоматики составила для глобальной оценки 30%, для оценки позитивных расстройств – 36%, для оценки негативных расстройств – 28% и для общей психопатологической симптоматики – 30%. При учете критерия эффективности 60%–редукции общей оценки шкалы PANSS доля положительного ответа на терапию составила 45% (рис. 2). Следует указать на эффективное воздействие препарата в отношении депрессивной составляющей синдрома: только в 2 случаях из 6 пациентам с депрессивно–параноидной симптоматикой были назначены антидепрессанты.
В клинической картине больных с положительным ответом на терапию отмечался большой удельный вес аффективной симптоматики и высокая представленность переживаний острого чувственного и образного бреда в рамках шизофрении и шизоаффективного расстройства.
 Эти состояния характеризовались гармоничным сочетанием собственно аффективной и параноидной симптоматики. В клинической картине заболевания у нонреспондеров (6 больных) доминировали бредовые переживания, явления психического автоматизма, стойкие галлюцинаторные и псевдогаллюцинаторные феномены.
Эти состояния характеризовались гармоничным сочетанием собственно аффективной и параноидной симптоматики. В клинической картине заболевания у нонреспондеров (6 больных) доминировали бредовые переживания, явления психического автоматизма, стойкие галлюцинаторные и псевдогаллюцинаторные феномены. Полученные результаты свидетельствуют об особом спектре психотропного действия кветиапина в отношении аффективной и галлюцинаторно–бредовой симптоматики. С одной стороны, препарат, подобно традиционным нейролептикам, оказывает седативное, антиагрессивное воздействие, что позволяет использовать его для лечения острых и подострых состояний с явлениями острого чувственного бреда, инсценировкой, большим удельным весом аффективной симптоматики (тревоги, депрессии, растерянности, мании). С другой стороны, эффект препарата, направленный на редукцию персекуторных расстройств, разнообразных психических автоматизмов, галлюцинаций и псевдогаллюцинаций в спектре его действия менее значим.
Обсессивно–фобический синдром
Эту группу составили 12 пациентов (8 мужчин, 4 женщины; средний возраст – 27,7 лет).
 Кветиапин назначался в качестве составляющей комплексной терапии вялотекущей шизофрении с преобладанием обсессивно–фобических расстройств. Одновременно с определением оптимального режима дозирования осуществлялся подбор других составляющих терапевтической схемы (с учетом индивидуальной чувствительности) – серотонинергических антидепрессантов при наличии сочетанной депрессивной симптоматики (пароксетин 30–60 мг/сут. – 3 набл., флуоксетин 20–40 мг/сут. – 2 набл., кломипрамин 50–75 мг/сут. – 1 набл., тианептин 37,5 мг – 2 набл.) и производных бензодиазепина. Дизайн исследования предусматривал назначение кветиапина одновременно с заменой используемого ранее антидепрессанта. В ходе исследования 2 больным лечение было прекращено (на 2 и 4–й неделях терапии) в связи с развитием нежелательных явлений. Таким образом, анализируемая выборка включала 10 пациентов.
Кветиапин назначался в качестве составляющей комплексной терапии вялотекущей шизофрении с преобладанием обсессивно–фобических расстройств. Одновременно с определением оптимального режима дозирования осуществлялся подбор других составляющих терапевтической схемы (с учетом индивидуальной чувствительности) – серотонинергических антидепрессантов при наличии сочетанной депрессивной симптоматики (пароксетин 30–60 мг/сут. – 3 набл., флуоксетин 20–40 мг/сут. – 2 набл., кломипрамин 50–75 мг/сут. – 1 набл., тианептин 37,5 мг – 2 набл.) и производных бензодиазепина. Дизайн исследования предусматривал назначение кветиапина одновременно с заменой используемого ранее антидепрессанта. В ходе исследования 2 больным лечение было прекращено (на 2 и 4–й неделях терапии) в связи с развитием нежелательных явлений. Таким образом, анализируемая выборка включала 10 пациентов. Клинически речь шла о стойких неврозоподобных расстройствах: тревожно–фобических (ТФР) – 5 наблюдений, обсессивно–компульсивных (ОКР) – 5 наблюдений.
 У одного пациента регистрировалась сочетанная тревожно–фобическая и обсессивно–компульсивная симптоматика. ОФР во всех изученных случаях сопровождались избегающим и/или защитно–ритуальным поведением. Во всех наблюдениях выявлены негативные изменения: астенический дефект у 7 больных, психопатоподобный – у 3. Сопутствующая депрессивная симптоматика (дистимического уровня) регистрировалась в 8 случаях.
У одного пациента регистрировалась сочетанная тревожно–фобическая и обсессивно–компульсивная симптоматика. ОФР во всех изученных случаях сопровождались избегающим и/или защитно–ритуальным поведением. Во всех наблюдениях выявлены негативные изменения: астенический дефект у 7 больных, психопатоподобный – у 3. Сопутствующая депрессивная симптоматика (дистимического уровня) регистрировалась в 8 случаях. Для оценки эффективности терапии использовался дополнительный набор стандартных оценочных шкал: Шкала Гамильтона для оценки тревоги (HARS), Шкала Гамильтона для оценки депрессии (HDRS). Ввиду того, что выборка включала пациентов с различными обсессивно–фобическими синдромами, динамика ОФР оценивалась (в зависимости от доминирующих расстройств) с помощью Шкалы фобий (модификация Маркса–Шихана) – у больных с ТФР, и Шкалы для оценки обсессий и компульсий Елл–Браун (Y–BOCS) – у больных ОКР.
В ходе исследования выявлена достаточно высокая эффективность терапевтических схем, включающих кветиапин.
 К моменту завершения лечения во всех наблюдениях зафиксировано клиническое улучшение. Согласно CGI «выраженное улучшение» отмечено у 6 пациентов (5 больных с ТФР, 1 – с ОКР и ТФР), «заметное улучшение» – у 3 пациентов (больные ОКР), «небольшое улучшение» – у 1 пациента с ОКР.
К моменту завершения лечения во всех наблюдениях зафиксировано клиническое улучшение. Согласно CGI «выраженное улучшение» отмечено у 6 пациентов (5 больных с ТФР, 1 – с ОКР и ТФР), «заметное улучшение» – у 3 пациентов (больные ОКР), «небольшое улучшение» – у 1 пациента с ОКР. Время наступления терапевтического эффекта в среднем по выборке (2 по CGI) составило 8 недель. Однако такое улучшение было нестойким и к 12–й неделе терапии показатели CGI снижались до 1 балла. В дальнейшем (начиная с 16–й недели) отмечалась тенденция к послаблению симптоматики с достижением максимального терапевтического ответа к 20–24–й неделям терапии. Такая динамика расстройств, по всей вероятности, была связана с проводимой анксиолитической терапией. Как показывает динамика среднего балла HARS (рис. 3), достоверное снижение общего уровня тревоги регистрировалось уже к 4–й неделе, в то время как на 12–й неделе терапии отмечалось значительное усиление анксиозной симптоматики.
Такая тенденция наиболее четко просматривалась у пациентов с доминированием в клинической картине ТФР.
 Анализ динамики среднего балла шкалы фобий выявил достоверное снижение на 4–8–й неделе, обострение фобической симптоматики к 12–й неделе терапии и последующее «литическое» улучшение показателей (рис. 4).
Анализ динамики среднего балла шкалы фобий выявил достоверное снижение на 4–8–й неделе, обострение фобической симптоматики к 12–й неделе терапии и последующее «литическое» улучшение показателей (рис. 4). Иные закономерности выявлены у пациентов с ОКР. Отмеченные у больных с ТФР колебания выраженности терапевтического ответа в данной группе наблюдений не регистрировались. Напротив, динамика среднего балла шкалы Y–BOCH свидетельствовала об очень медленном снижении интенсивности обсессивно–компульсивной симптоматики. Достоверные различия по сравнению с исходными оценками достигались лишь к 20–24–й неделе терапии (рис. 5).
Кроме того, общая эффективность проводимого лечения в группах больных с двумя вариантами ОФР существенно отличалась. Если у пациентов с ТФР к концу лечения отмечено 70% снижение среднего балла оценочной шкалы, то у больных ОКР аналогичный показатель составил лишь 41,5%. Таким образом, можно констатировать различный терапевтический ответ на комбинированное использование кветиапина и серотонинергических антидепрессантов у пациентов с доминирующими в клинической картине ТФР и ОКР.

Различия касались и доз, используемых в терапевтических схемах. Если в группе больных с ТФР средние дозы кветиапина составляли 350–400 мг/сут., то в группе пациентов с ОКР для достижения эффекта требовались дозировки в два раза выше – 700–800 мг/сут. Та же пропорция выявлена при анализе эффективных доз серотонинергических антидепрессантов.
Как показали результаты проведенного исследования, кветиапин может рассматриваться в качестве препарата выбора в комплексной терапии ОФР, формирующихся в рамках шизофрении. Препарат усиливает анксиолитический эффект традиционной терапии серотонинергическими антидепрессантами. Однако следует отметить, что эффективность изученных лекарственных схем существенно различается в зависимости от доминирующих обсессивно–фобических симптомокомплексов. Наибольший терапевтический ответ можно ожидать в случаях преобладания в клинической картине тревожно–фобической симптоматики (в настоящем исследовании максимальная эффективность зафиксирована у пациентов с паническим расстройством, явлениями агора– или социофобии).
 Пациентам с обсессивно–компульсивными синдромами (у всех больных изученной выборки регистрировались обсессии, осложненные массивными и стойкими ритуалами) свойственно медленное обратное развитие ОФР и более низкие результаты терапии. В отличие от тревожно–фобической симптоматики редуцирующейся уже к 16–й неделе терапии, снижение интенсивности ОКР отмечается лишь к 20–24–й неделям. При этом уместно предположение, что возрастающий по мере длительного применения терапевтический эффект в этой группе может усилиться при более продолжительных курсах. Таким образом, одним из определяющих факторов является длительность использования изученных схем – 4–6 месяцев при ТФР и более 6 месяцев при ОКР. Прогностическое значение имеет и режим дозирования кветиапина – положительный терапевтический эффект при лечении ОКР достигается при дозах, в 2 раза превосходящих таковые при ТФР.
Пациентам с обсессивно–компульсивными синдромами (у всех больных изученной выборки регистрировались обсессии, осложненные массивными и стойкими ритуалами) свойственно медленное обратное развитие ОФР и более низкие результаты терапии. В отличие от тревожно–фобической симптоматики редуцирующейся уже к 16–й неделе терапии, снижение интенсивности ОКР отмечается лишь к 20–24–й неделям. При этом уместно предположение, что возрастающий по мере длительного применения терапевтический эффект в этой группе может усилиться при более продолжительных курсах. Таким образом, одним из определяющих факторов является длительность использования изученных схем – 4–6 месяцев при ТФР и более 6 месяцев при ОКР. Прогностическое значение имеет и режим дозирования кветиапина – положительный терапевтический эффект при лечении ОКР достигается при дозах, в 2 раза превосходящих таковые при ТФР. Сенесто–ипохондрический синдром
Выборку составили 13 больных вялотекущей шизофренией (5 мужчин, 8 женщин, средний возраст 38,3 года) с преобладанием сенесто–ипохондрических расстройств (F20.
 8). В ходе клинического обследования установлена психопатологическая неоднородность патологических телесных сенсаций, позволившая дифференцировать больных на две группы. Первую группу составили 5 пациентов (4 женщины, 1 мужчина, средний возраст 29,3±1,2 года) с фантастическими, вторую – 8 пациентов (4 мужчины, 4 женщины, средний возраст 35±1,5 года) – с эссенциальными сенестопатиями. У всех пациентов отмечалась тревожная (паническое, генерализованное тревожное расстройство) и ипохондрическая симптоматика. Во всех наблюдениях выявлены негативные изменения: психопатоподобный – 8, астенический дефект – 5 пациентов.
8). В ходе клинического обследования установлена психопатологическая неоднородность патологических телесных сенсаций, позволившая дифференцировать больных на две группы. Первую группу составили 5 пациентов (4 женщины, 1 мужчина, средний возраст 29,3±1,2 года) с фантастическими, вторую – 8 пациентов (4 мужчины, 4 женщины, средний возраст 35±1,5 года) – с эссенциальными сенестопатиями. У всех пациентов отмечалась тревожная (паническое, генерализованное тревожное расстройство) и ипохондрическая симптоматика. Во всех наблюдениях выявлены негативные изменения: психопатоподобный – 8, астенический дефект – 5 пациентов. Патологические телесные сенсации у больных, отнесенных к первой группе, представлены фантастическими телесными сенсациями (чувство внезапного смещения позвоночника по вертикальной оси, растягивания сердца крючками, перемещающейся по телу вибрации) или сенесталгиями (сверлящая и распирающая головная боль, колющая, простреливающая боль в желудке) ощущениями. В этих случаях преобладали вычурные, передаваемые в динамике с помощью аллегорических сравнений ощущения (боль в позвоночнике, локализованная в форме шишечки или бугорка, из которого стреляют иголки; звон внутри головы; переливание жидкой тяжести в конечностях и т.
 п.). У части пациентов этой группы превалировали так называемые алгопатии – полиморфные болевые ощущения мигрирующей локализации, не обнаруживающие соответствия их топографической проекции конкретным анатомическим образованиям.
п.). У части пациентов этой группы превалировали так называемые алгопатии – полиморфные болевые ощущения мигрирующей локализации, не обнаруживающие соответствия их топографической проекции конкретным анатомическим образованиям. Для группы пациентов с эссенциальными сенестопатиями были характерны с трудом поддающиеся описанию ощущения диффузного озноба во всем теле, «ледяные» или «горячие» волны, ощущение пробегания мурашек по телу, чувство, сходное с ударом электрического тока, а также расстройства общего чувства тела – сенестезии (постоянное ощущение неясного тотального физического неблагополучия, недомогания, приступы внезапной физической слабости во всем теле или расслабления в мышцах, несистемные головокружения).
Число респондеров (пациенты, у которых регистрировался положительный клинический ответ на терапию) составило 9 (72%) пациентов, 5 (39%) из которых отнесены к этой категории уже через 4 недели терапии.
Положительный ответ на терапию кветиапином, достигнутый почти у половины больных изученной выборки, следует оценивать, как показатель высокой эффективности препарата, поскольку сенесто–ипохондрические расстройства, определяющие в совокупности с негативными изменениями картину шизофрении в изученной выборке, относятся к числу форм, резистентных к психофармакотерапии.

Однако результаты настоящего исследования не исчерпываются уже изложенными выше данными, полученными на формализованной основе. В итоге сравнительного анализа эффективности терапии, проведенного с учетом психопатологической характеристики изученных состояний (фантастические телесные сенсации и эссенциальные сенестопатии), выявлены существенные различия между выделенными группами.
Наибольшая клиническая активность кветиапина отмечена у пациентов с фантастическими телесными сенсациями и сенесталгиями. У 4 больных (81%) этой группы отмечалась значительная редукция сенесто–ипохондрических и негативных расстройств. Значительно меньшая эффективность наблюдалась у больных с эссенциальными сенестопатиями: лишь у 2 из 8 пациентов (30%), редукция сенесто–ипохондрических расстройств достигала степени отчетливого улучшения [3].
Полученные результаты позволяют сделать вывод об эффективности кветиапина в отношении сенесто–ипохондрических расстройств, что открывает новые возможности в применении препарата.
 Однако следует отметить, что эффективность кветиапина при воздействии на патологические телесные сенсации зависит от психопатологической структуры синдрома. Наибольший терапевтический ответ можно ожидать в случаях преобладания в клинической картине фантастических телесных сенсаций и сенесталгий (такого рода патологические телесные сенсации реализуются в рамках неврозоподобной симптоматики). У пациентов с эссенциальными сенестопатиями (манифестация в структуре стойких сенесто–ипохондрических состояний при значительной выраженности негативных изменений) отмечены менее значительные терапевтические показатели.
Однако следует отметить, что эффективность кветиапина при воздействии на патологические телесные сенсации зависит от психопатологической структуры синдрома. Наибольший терапевтический ответ можно ожидать в случаях преобладания в клинической картине фантастических телесных сенсаций и сенесталгий (такого рода патологические телесные сенсации реализуются в рамках неврозоподобной симптоматики). У пациентов с эссенциальными сенестопатиями (манифестация в структуре стойких сенесто–ипохондрических состояний при значительной выраженности негативных изменений) отмечены менее значительные терапевтические показатели. Полученные данные во многом перекликаются с результатами, приводимыми в других исследованиях [1,2,5,11]. Однако следует отметить, что и в настоящем исследовании, и в большинстве цитируемых работ эффективность кветиапина анализировалась на выборках с достаточно гетерогенным кругом сенесто–ипохондрических проявлений. В этой связи представилось оправданным проведение исследования, имеющего целью определение эффективности кветиапина в случаях доминирования в клинической картине стойких сенестопатических расстройств.

Исходную выборку составили 30 пациентов (23 мужчины, 7 женщин, средний возраст 32,7 лет) со стойкими сенесто–ипохондрическими расстройствами в рамках шизофрении.
Клинически речь шла о стойких расстройствах сенестопатий, выступающих как в качестве относительно изолированного симптомокомплекса (13 наблюдений), так и в сочетании с полиморфной неврозоподобной симптоматикой – тревожно–фобические расстройства (преимущественно панические атаки без стойкой агорафобии, ипохондрические фобии – 7 набл.), истероформная симптоматика (преимущественно конверсионные расстройства – 6 набл.), органо–невротические расстройства (кардионевроз – 3 набл., синдром раздраженного кишечника – 1 набл.). Депрессивная симптоматика (дистимического уровня) регистрировалась в 14 случаях. Во всех наблюдениях выявлены негативные изменения: астенический дефект у 17 больных, психопатоподобный – у 13.
Кветиапин назначался в диапазоне от 75 до 800 мг/сут. Длительность лечения составила 12 недель.
 Дизайн исследования допускал дополнительное назначение антидепрессантов (в случаях сопутствующей аффективной симптоматики), гипнотиков (для коррекции инсомнии) и антипаркинсонических препаратов (в случаях развития экстрапирамидной симптоматики).
Дизайн исследования допускал дополнительное назначение антидепрессантов (в случаях сопутствующей аффективной симптоматики), гипнотиков (для коррекции инсомнии) и антипаркинсонических препаратов (в случаях развития экстрапирамидной симптоматики).Оценка эффективности терапии осуществлялась с использованием набора стандартных методов оценки: Шкалы общего клинического впечатления (CGI) и Шкалы позитивных и негативных симптомов шизофрении (PANSS).
В ходе исследования подтвердилась достаточно высокая эффективность кветиапина. К моменту завершения лечения в 25 наблюдениях зафиксировано клиническое улучшение. Согласно CGI «выраженное улучшение» (1 балл) отмечено у 11 пациентов, «улучшение» (2 балла) – у 7 пациентов, «незначительное улучшение» (3 балла) ¾ у 7 пациентов. В 4 наблюдениях эффект от терапии отсутствовал, и лишь в одном случае зафиксировано ухудшение состояния (пациент был исключен из исследования по истечении 3 недель терапии). Таким образом, доля больных с положительным ответом на терапию составила 60% (18 набл.
 ) (рис. 6).
) (рис. 6).Сроки наступления выраженного терапевтического эффекта в среднем по выборке (2 по CGI) составили 4 недели. Однако следует отметить, что в ряде случаев (4 набл.) уже к концу первой недели терапии выявлено послабление симптоматики, а к концу второй недели лечения число больных с положительной динамикой состояния составило уже 11 наблюдений. Максимальное число случаев эффективного лечения зарегистрировано к 12–й неделе терапии (рис. 7).
Исходя из того, что настоящее исследование было строго ограничено временными рамками, уместно предположение, что при увеличении сроков лечения терапевтический эффект мог быть и более выраженным.
Оценивая влияние кветиапина на симптоматику шизофрении, не относящуюся к спектру сенесто–ипохондрических расстройств, уместно привести результаты анализа динамики показателей шкалы PANSS (рис. 8).
Представленные данные свидетельствуют о том, что динамика подшкал позитивных и негативных симптомов была отличной от подшкалы общей психопатологии.
 Отмечено медленное снижение среднего балла позитивных (представленных у изученного контингента больных преимущественно расстройствами мышления) и негативных симптомов шизофрении. Статистически достоверные различия со стартовыми показателями выявляются лишь к 12–й неделе терапии. Видоизменение среднего балла подшкалы общей психопатологии, напротив, происходит достаточно быстро. В целом динамика данного показателя (снижение ко 2–й неделе терапии и быстрое нарастание к 8–й неделе) сопоставима с изменениями, фиксируемыми шкалой CGI, оценивающей выраженность сенестопатий.
Отмечено медленное снижение среднего балла позитивных (представленных у изученного контингента больных преимущественно расстройствами мышления) и негативных симптомов шизофрении. Статистически достоверные различия со стартовыми показателями выявляются лишь к 12–й неделе терапии. Видоизменение среднего балла подшкалы общей психопатологии, напротив, происходит достаточно быстро. В целом динамика данного показателя (снижение ко 2–й неделе терапии и быстрое нарастание к 8–й неделе) сопоставима с изменениями, фиксируемыми шкалой CGI, оценивающей выраженность сенестопатий.Как показали результаты проведенного исследования, кветиапин может рассматриваться в качестве препарата выбора при лечении вялотекущей шизофрении с преобладанием сенестопатических расстройств. Однако эффективность препарата во многом зависит от структуры неврозоподобных симптомокомплексов.
В изученной выборке патологические телесные сенсации были представлены эссенциальными сенестопатиями, выступающими не только в качестве определяющего клиническую картину расстройства, но и как симптомокомплекс, проявляющийся в контексте других псевдоневротических, расстройств.
 Полученные результаты позволили предположить, что монотерапия кветиапином наиболее эффективна именно в тех случаях, когда сеностопатические расстройства выступают не в качестве моносимптома, но проявляются в контексте других неврозоподобных расстройств. Как показали результаты исследования, из 18 больных с положительным ответом на терапию кветиапином лишь 6 соответствовали критериям сенестопатической (по G. Huber) шизофрении, а у большей части респондеров, помимо сенестопатической, наблюдалась сопутствующая неврозоподобная симптоматика. Можно думать, что эссенциальные сенестопатии, проявляющиеся как моносимптом, обнаруживают большую чувствительность к терапии традиционными антипсихотиками.
Полученные результаты позволили предположить, что монотерапия кветиапином наиболее эффективна именно в тех случаях, когда сеностопатические расстройства выступают не в качестве моносимптома, но проявляются в контексте других неврозоподобных расстройств. Как показали результаты исследования, из 18 больных с положительным ответом на терапию кветиапином лишь 6 соответствовали критериям сенестопатической (по G. Huber) шизофрении, а у большей части респондеров, помимо сенестопатической, наблюдалась сопутствующая неврозоподобная симптоматика. Можно думать, что эссенциальные сенестопатии, проявляющиеся как моносимптом, обнаруживают большую чувствительность к терапии традиционными антипсихотиками.В пользу данного предположения косвенным образом свидетельствуют данные настоящего исследования. При анализе эффективных доз в группе респондеров было обнаружено, что терапевтический эффект у пациентов с моносимптоматическими сенестопатиями достигается при использовании кветиапина в суточной дозировке 600–800 мг, в то время как в группе больных с полиморфными расстройствами эффективная дозировка значительно ниже – 150–600 мг/сут.

Суммируя приведенные данные, можно с уверенностью сказать, что атипичный антипсихотик кветиапин (Сероквель) является эффективным средством в лечении шизофрении. Спектр действия препарата включает широкий круг психопатологических проявлений: галлюцинаторно–бредовых, маниакальных, обсессивно–фобических. При этом несомненным преимуществом кветиапина по сравнению с другими атипичными антипсихотиками является его высокая активность в отношении сенесто–ипохондрических расстройств.
Литература
1. Бурлаков В.А. К проблеме лечения шизофрении, протекающей с сенестоипохондрическими нарушениями (опыт применения Сероквеля) // Психиатрия и психофармакотерапия. 2003. Т. 5. № 2.
2. Волель Б.А. // Небредовая ипохондрия при соматических, психических заболеваниях и расстройствах личности, Москва 2009
3. Гурович И.Я., Шмуклер А.Б., Магомедова М.В. и др. Помощь больным шизофренией с первыми психотическими эпизодами: применение кветиапина // Социальная и клиническая психиатрия. 2004. № 3. С. 69–72.
2004. № 3. С. 69–72.
4. Иванов М.В., Мазо Г.Э., Чомский А.Н. и др. Сероквель: перспективы и опыт терапии маний при биполярных аффективных расстройствах // Обозрение психиатрии и медицинской психологии им. В.М. Бехтерева. 2004. Т. 1. № 4.
5. Калинин В.В. Сероквель – атипичный нейролептик: особенности психотропного эффекта и показания // Психиатрия и психофармакотерапия. 2001. Т. 3. № 5.
6. Любов Е.Б., Чапурин С.А., Чурилин Ю.Ю. Фармакоэкономическая модель антирецидивного лечения Сероквелем, Рисполептом и Зипрексой пациентов в первом эпизоде шизофрении // Психиатрия и психофармакотерапия. 2005. Т. 7. № 4.
7. Мазо Г.Э. Влияние терапии Сероквелем на депрессивную симптоматику в структуре шизофрении // Психиатрия и психофармакотерапия. 2003. Т. 5. № 6.
8. Малин Д.И. Эффективность кветиапина (сероквеля) в лечении острых психозов при адекватном дозировании // Психиатрия и психофармакотерапия. 2005. Т. 7. № 3.
9. Мосолов С.Н. Полвека нейролептической терапии: основные итоги и новые рубежи // Новые достижения в терапии психических заболеваний. М., 2002. 624 с.
М., 2002. 624 с.
10. Серебрякова Е.В. //Небредовая ипохондрия при шизотипическом расстройстве личности. Москва 2007
11. Смулевич А.Б., Зеленина Е.В. Терапия маниакальных и маниакально–бредовых состояний (клинические эффекты Сероквеля) // Психиатрия и психофармакотерапия 2005. Т. 7. № 1.
12. Яничак Ф.Дж., Дэвис Дж.М., Прескорн Ш.Х. и др. Принципы и практика фармакотерапии / пер. с англ. Киев, 1999. 728 с.
13. Emsley RA, Raniwalla J, Bailey PJ, et al. A comparison of the effects of quetiapine («seroquel») and haloperidol in schizophrenic patients with a history of and a demonstrated, partial response to conventional antipsychotic treatment. Int Clin Psychopharmacol 2000;15(3):121–31.
14. McIntyre RS, Brecher M, Paulsson B, et al. Quetiapine or haloperidol as monotherapy for bipolar mania – a 12–week, double–blind, randomised, parallel–group, placebo–controlled trial. Eur Neuropsychopharmacol 2005;15(5):573–85.
15. Pollack PT, Zbuk K. Quetiapine fumarate overdose: clinical and pharmacokinetic lessons from extreme conditions. Clin Pharmacol Ther 2000;68(1):92–97.
Quetiapine fumarate overdose: clinical and pharmacokinetic lessons from extreme conditions. Clin Pharmacol Ther 2000;68(1):92–97.
16. Seemuller F, Forsthoff A, Dittmann S, et al. The safety and tolerability of atypical antipsychotics in bipolar disorder. Expert Opin Drug Saf 2005;4(5):849–68.
17. Smith MA, McCoy R, Hamer–Maansson J, et al. Rapid dose escalation with Quetiapine. Journal of Clinical Psychopharmacology 2005;25:331–35.
18. Stahl S. Psychopharmacology of antipsychotics. Martin Dunitz Ltd, London 1999, p. 148.
Какие виды терапии лечат шизофрению?
Автор: Lauren Ragland
Успешное лечение шизофрении включает в себя сочетание лекарств и терапии. Люди, которые делают и то, и другое, менее склонны к рецидиву или попаданию в больницу. Исследования показывают, что такое сочетание лечения также улучшает их социальные навыки и качество жизни.
Наиболее распространенные виды терапии шизофрении включают:
Когнитивно-поведенческая терапия (КПТ). Это лечение поможет вам изменить свое мышление и реакцию на вещи. Это также учит вас справляться с негативными чувствами, думая о них по-другому, чтобы вместо этого вы чувствовали себя хорошо. Для этого вам нужно определить шаблоны, которые усложняют вашу жизнь. Когда вы измените эти шаблоны, ваши симптомы могут измениться. Ваша жизнь становится более управляемой. КПТ может помочь вам научиться:
Это лечение поможет вам изменить свое мышление и реакцию на вещи. Это также учит вас справляться с негативными чувствами, думая о них по-другому, чтобы вместо этого вы чувствовали себя хорошо. Для этого вам нужно определить шаблоны, которые усложняют вашу жизнь. Когда вы измените эти шаблоны, ваши симптомы могут измениться. Ваша жизнь становится более управляемой. КПТ может помочь вам научиться:
- Решать проблемы
- Понимать поведение других
- Сталкиваться со своими страхами
- Находить новые способы расслабиться
Цель состоит в том, чтобы вы взяли под контроль свои эмоции. В ходе этой терапии вы приобретаете навыки, которые сможете использовать всю оставшуюся жизнь. Ваш терапевт учит вас, как игнорировать мысли и голоса в вашей голове. Вы получите новое понимание своей реальности. Вот как это помогает:
- Улучшает социальные навыки
- Снижает риск рецидива
- Уменьшает симптомы
- Укрепляет уверенность
Психотерапия . Это также называется разговорной терапией. Вы разговариваете с поставщиком услуг в области психического здоровья, например, с психиатром, психологом или терапевтом. Вы будете говорить о проблемных областях вашей жизни. И вы узнаете, как изменить свое мышление, чтобы помочь справиться со стрессом.
Это также называется разговорной терапией. Вы разговариваете с поставщиком услуг в области психического здоровья, например, с психиатром, психологом или терапевтом. Вы будете говорить о проблемных областях вашей жизни. И вы узнаете, как изменить свое мышление, чтобы помочь справиться со стрессом.
В рамках психотерапии вы можете встретиться со своим терапевтом самостоятельно, либо любимый человек или вся ваша семья могут присоединиться к вашим терапевтическим сеансам.
Семейная терапия . Это может играть большую роль для людей с шизофренией, чем для людей с другими психическими заболеваниями. Лечение с проживанием в учреждении встречается реже, чем когда-то. Это ставит семью в роль опекуна для больных шизофренией. Членам семьи может понадобиться помощь близкому человеку в управлении жизненными, домашними и рабочими ресурсами. Это может быть много для людей, которые не имеют профессиональной подготовки. Члены вашей семьи и лечащая бригада должны тесно сотрудничать.
В терапии этого типа семьи узнают о шизофрении, а также о том, как:
- Снизить стресс
- Справляться с эмоциональными ситуациями
- Лучше обрабатывать эмоции
- Решать проблемы
В рамках этого процесса, ваша семья может говорить о проблема, которая возникает снова и снова. Они обсудят различные способы справиться с этим в будущем. И они согласуют план.
Преимущества семейной терапии для больных шизофренией включают:
- Меньше рецидивов
- Улучшение социальных навыков
- Больше шансов принимать лекарства
Психосоциальная терапия. С помощью этого вида лечения вы узнаете, как справляться со стрессом, когда он приходит, и получите инструменты для снижения триггеров стресса в будущем. Цель состоит в том, чтобы удовлетворить некоторые из ваших собственных потребностей в области психического здоровья. Вы будете работать над развитием навыков, необходимых для создания счастливого опыта.
Группы поддержки. Группы поддержки объединяют людей с одинаковыми проблемами. Они помогают вам почувствовать, что вы не одиноки. Вы расскажете о проблемах, с которыми сталкиваетесь, и поделитесь своими успехами. Вы можете завязать дружеские отношения и получить совет о том, как справиться с симптомами шизофрении.
Равный-равному консультирование . Это поддержка от человека, у которого тоже шизофрения. Они могут дать совет и поделиться своими историями. Вы можете рассказать о своих проблемах и поделиться успехами. Цель состоит в том, чтобы соединиться через подобный опыт. Вы можете сделать это на групповом собрании, по телефону или в Интернете через социальные сети или групповой чат.
К преимуществам этого вида терапии относятся:
- Повышение самооценки
- Более широкое понимание ваших проблем
- Меньше симптомов
- Лучшее качество жизни
Трудотерапия (ОТ). Исследования показывают, что ОТ помогает облегчить симптомы у людей с шизофренией. Но вы не сосредотачиваетесь на своих симптомах в этом типе терапии. Вместо этого вы будете работать над улучшением повседневных задач и принимать участие в мероприятиях. Это могут быть искусства и ремесла или другие вещи, которые доставляют вам радость.
Исследования показывают, что ОТ помогает облегчить симптомы у людей с шизофренией. Но вы не сосредотачиваетесь на своих симптомах в этом типе терапии. Вместо этого вы будете работать над улучшением повседневных задач и принимать участие в мероприятиях. Это могут быть искусства и ремесла или другие вещи, которые доставляют вам радость.
Стратегии самоуправления. Этот тип лечения основан на убеждении, что вы знаете себя лучше, чем кто-либо другой. Вы будете ставить цели и развивать навыки, необходимые для их достижения. Вы можете практиковать их в группе или в рамках взаимной поддержки. Вы научитесь справляться со своими симптомами, сталкиваться с тем, что вас беспокоит, и делать выбор, чтобы улучшить свою жизнь. Один из способов сделать это — заниматься спортом и правильно питаться. Другие методы включают письмо, медитацию, разговоры и общение.
Помощь в школе. У больных шизофренией процент отсева из колледжа на 20% выше. Но это не обязательно так. Школы могут оказать поддержку, чтобы помочь вам лучше справляться с симптомами. Закон об американцах с ограниченными возможностями предоставляет поддержку учащимся государственных школ, страдающим шизофренией. Руководство вашей школы может создать для вас систему.
Школы могут оказать поддержку, чтобы помочь вам лучше справляться с симптомами. Закон об американцах с ограниченными возможностями предоставляет поддержку учащимся государственных школ, страдающим шизофренией. Руководство вашей школы может создать для вас систему.
Помощь в работе. Вы можете сообщить своему работодателю о своей болезни и попросить о приспособлении на работе. Это изменения на вашем рабочем месте, которые дают вам равное отношение и шансы на успех. Они могут включать в себя тихую зону для работы или возможность работать из дома. Вам могут понадобиться короткие перерывы в течение дня, чтобы справиться со стрессом, или разрешение регулярно отлучаться на прием к врачу.
Top Picks
Психотерапия шизофрении: Al ternative Treatments
Шизофрения может быть пожизненным заболеванием, но вы можете успешно управлять симптомами, чтобы улучшить качество своей жизни.
Жизнь с шизофренией может быть сопряжена со многими трудностями. Вы можете испытывать галлюцинации, бред и изменения в своих мыслях и способностях, которые могут нарушать повседневную деятельность.
Это состояние может показаться ошеломляющим, и вы можете задаться вопросом, как снова обрести равновесие, но знайте, что надежда есть. С шизофренией можно успешно справиться с помощью плана лечения.
Психотерапия шизофрении является одним из ключевых компонентов для достижения положительных долгосрочных результатов.
Современная терапия проводится в различных форматах и сильно отличается от стереотипного процесса, когда вы лежите на кушетке и рассказываете о своем дне.
Психотерапия — это термин, описывающий широкий спектр психологических вмешательств.
Когда вы живете с шизофренией, многие проблемы, с которыми вы сталкиваетесь, могут быть связаны с функционированием вокруг симптомов расстройства.
Лекарства могут облегчить многие внешние симптомы шизофрении, такие как галлюцинации, но психотерапия может научить вас новым:
- стратегиям преодоления трудностей зофрения не о «лечении расстройство.
 Речь идет о том, чтобы помочь вам прожить лучшую жизнь — с шизофренией.
Речь идет о том, чтобы помочь вам прожить лучшую жизнь — с шизофренией.Жизнь с шизофренией может означать для вас не то же самое, что для кого-то другого. Это состояние может быть сложным, и не у всех симптомы будут одинаковыми.
По этой причине существует множество различных подходов к психотерапии шизофрении.
Ваша медицинская бригада может сосредоточиться либо на одном основном формате, либо на комбинации нескольких, которые наилучшим образом удовлетворят ваши потребности.
Как и при всех психических расстройствах, может потребоваться время и усилия, чтобы найти то, что работает. Многие люди часто пробуют несколько видов терапии, прежде чем остановиться на том, который им больше всего подходит.
Когнитивно-поведенческая терапия (КПТ)
Когнитивно-поведенческая терапия (КПТ) — это форма психотерапии, используемая при многих различных психических расстройствах и ситуациях.
КПТ — это стратегия управления, направленная на выявление ложных или бесполезных моделей мышления и поведения.

Как только эти проблемы будут обнаружены, КПТ может помочь вам:
- научиться распознавать их
- понять, откуда они взялись
- подойти к ним с новыми навыками решения проблем
Поскольку шизофрения сопровождается симптомами психоза, КПТ при этом расстройстве обычно включает дополнительные меры поддержки психоза (КПТп), предназначенные для предотвращения более тяжелых симптомов психоза в будущем.
Терапия улучшения когнитивных функций (CET)
Одним из новейших методов психотерапии шизофрении является терапия улучшения когнитивных функций (CET).
С CET вы часто будете участвовать в групповых и компьютерных тренингах, направленных на улучшение когнитивных функций и уверенность в себе.
Предварительное исследование, проведенное в 2016 году в группе из 14 человек с диагнозом шизофрения, показало, что CET может принести пользу, улучшая нейропластичность областей мозга, связанных с эмоциональной регуляцией.
Терапия принятия и приверженности (ACT)
Основанная на практиках внимательности, терапия принятия и приверженности (ACT) фокусируется на:
- принятии шизофрении
- приверженности позитивным изменениям
- модификации поведения, чтобы помочь вам оставаться сосредоточенным в момент
- способствует психологической адаптации на основе того, что происходит в настоящее время
Обзор 11 интервенционных исследований на основе АКТ, проведенный в 2019 году, показал, что это эффективный вариант лечения депрессии, тревоги и галлюцинаций, наблюдаемых при психотических расстройствах, таких как шизофрения.

Диалоговая терапия
Диалоговая терапия основана на создании доверительных отношений между вами и вашей психиатрической командой.
Эта форма терапии взаимодействует с вами таким образом, чтобы помочь вам чувствовать себя в безопасности, чтобы исследовать свои собственные мысли, используя:
- языковые навыки
- гуманистическая традиция
- повествование
- семейные подходы
Исследование 108 человек, проведенное в 2019 году, показало, что диалоговая терапия может помочь улучшить функционирование при шизофрении, а также уменьшить потребность в госпитализации и других видах психотерапии вмешательства.
Психосоциальные варианты
В дополнение к традиционным программам управления психотерапией вы можете воспользоваться психосоциальными вариантами, которые включают поддержку сообщества и семьи.
Эти варианты могут включать:
- Поддержка сверстников : места, где вы можете поговорить с другими людьми, живущими с шизофренией
- Групповая терапия : направлена на улучшение навыков общения и взаимоотношений в повседневном мире
- 9 0009 Ассертивное лечение по месту жительства : сеть специалистов по месту жительства, которые помогут вам не сбиться с пути и удовлетворить ваши потребности
- Семейная терапия : помогает вашей семье выработать модели поведения, поддерживающие ваши планы лечения и поддерживающие психологическое благополучие семьи
Было ли это полезно?
До сих пор не найдено универсального природного лекарства от шизофрении.

Естественные варианты лечения шизофрении часто затрудняются ограниченными исследованиями. Но при традиционном лечении симптомы шизофрении можно значительно улучшить.
При таком состоянии можно вести качественную жизнь.
Естественные варианты, которые действительно кажутся многообещающими, в основном используются в сочетании с традиционными лекарствами и психотерапией при шизофрении.
Витаминная поддержка
Обзор 18 исследований, посвященных добавкам витамина В при шизофрении в 2017 году, показал, что высокие дозы витаминов группы В могут помочь уменьшить психические симптомы расстройства, такие как:
- B6
- B8
- B1 2
В обзоре 2018 года было обнаружено, что витамин С и витамин Е имеют неубедительные эффекты.
Дефицит витамина D связан с риском развития шизофрении; однако данные обзора 2021 года показывают непостоянную поддержку добавок для улучшения симптомов шизофрении.
Травяные варианты
Обзор 2021 года показал, что экстракты гинкго двулопастного и бакопы моньеры обладают качествами, которые могут помочь уменьшить положительные и отрицательные симптомы шизофрении.

Положительные и отрицательные симптомы
Положительные симптомы шизофрении добавляют признак к уже имевшемуся, например, слуховым галлюцинациям или спутанной речи.
Негативные симптомы лишают функцию . Избегание или ангедония (отсутствие удовольствия) являются двумя примерами.
Было ли это полезно?
Омега-3 жирные кислоты
Омега-3 жирные кислоты, подобные тем, что содержатся в рыбьем жире, применялись для лечения шизофрении благодаря их способности улучшать нейронные связи и целостность мозга.
Исследование, проведенное в 2015 году, посвященное употреблению омега-3 жирных кислот среди людей с высоким риском развития шизофрении, показало, что это может снизить вероятность развития расстройства.
Кетогенная диета
Исследователи все еще не разобрались со сложностью шизофрении, но одна из теорий предполагает, что ненормальная обработка глюкозы и митохондриальные дисфункции могут привести к нарушению связи в мозге.

Этот сбой в работе мозговых сетей может проявляться как симптом шизофрении.
Чтобы помочь справиться с этой конкретной функцией, в исследовании 2019 года кетогенная диета применялась в качестве терапевтического подхода к устранению метаболической дисфункции. Их результаты показали, что диета с высоким содержанием жиров и низким содержанием углеводов может быть успешной для облегчения симптомов шизофрении.
Другие природные средства
Ряд других потенциальных естественных средств от шизофрении находится в стадии изучения, например, использование:
- мелатонин
- антиоксиданты
- КБД
- железо
Многие из этих веществ связаны с физиологическими процессами, вовлеченными в шизофрению, но точная связь с расстройством остается неустановленной, поскольку необходимы дополнительные исследования.
Психотерапия шизофрении обычно является частью всестороннего плана лечения этого психического заболевания.
В то время как лекарства могут помочь облегчить некоторые симптомы, которые вы испытываете, психотерапия может предоставить вам механизмы преодоления трудностей в повседневной жизни.

